Изобретение относится к медицине, конкретнее к пластической офтальмохирургии, в частности к косметической блефаропластике и предназначено для хирургического устранения избытка кожных складок и морщин нижних век с жировыми грыжами или без них.
Изменения тканей в области век часто не являются возрастной патологией, так как встречаются в любом возрасте. Любые отеки тканей век, возникающие при болезнях, способствуют растяжению кожи, ослаблению ее связей с подлежащими структурами и появлению отвисаний и морщин. Эта клиническая картина прогрессирует с развитием возрастных дегенеративных изменений в самой коже лица. Направление образующих морщин почти всегда параллельно направлению волокон круговой мышцы глаза. Морщины и кожные складки век, а также жировые грыжи могут быть устранены, как правило, только хирургическим путем, так как консервативные методы лечения эффективны только до 40 - 45 лет.
Определяющей стадией при блефаропластике нижних век является иссчение избытка кожи, так как слишком радикальное иссчение тканей нижних век может привести к вывороту века, устранить который очень трудно.
Известен, например, способ косметической блефаропластики нижних век, заключающийся в следующем. (М.В. Зайкова. Пластическя офтальмохирургия. М.: Медицина, 1980, с. 97).
Предварительно, путем захвата кожи пинцетом, определяют ширину лоскута, подлежащего иссечению. Один разрез проводят отступая от ресничного края на 1,5 - 2 мм, другой - дугообразной формы - отступая от первоначального на 4 - 7 мм. Лоскут кожи тщательно отсепаровывают от круговой мышцы, у наружного угла глаза производят клиновидное иссечение кожи. Края раны отсепаровывают и сшивают тонкими волосяными швами.
Недостатком способа является ограниченность его использования только для устранения морщин, а также повышенный риск послеоперационных осложнений в виде отсеков и кровоизлияний. Для удаления жировых грыж данный способ не пригоден.
Наиболее ближайшим к заявляемому способу-прототипом, является способ косметической блефаропластики нижних век, заключающийся в следующем (Д.Н. Андреева. Устранение избыточных кожных складок и морщин верхних и нижних век. В кн. Справочник по медицинской косметике. Л.: Медицина, 1978, с. 98 - 99).
Предварительно маркером наносят на веки рисунок линии разреза. Разрез проводят на 1.5 - 2 мм ниже ресничного края по ходу борозды от внутреннего до наружного угла галаза.
Затем разрез продолжают под углом 145 - 150o к направлению одной из морщин. Далее отслаивают кожу века круговой мышцы тупоконечными ножницами до нижнего края орбиты. Для остановки кровотечения осуществляют гемостаз придавливанием раны марлевыми валиками. Для удаления жировых грыж иссекают полоску круговой мышцы и разъединяют ее волокна над местами выбухающего жира. Жировые грыжи захватывают пинцетом и подсекают у основания со всех трех карманов (назального, срединного и темпорального). После этого отслоенную кожу подтягивают, у наружного угла надсекают и накладывают первый направляющий шов леской. Избытки кожи иссекают по направлению к наружному углу глаза и накладывают узловые швы.
Недостатками известного способа являются:
- высокая травматичность способа, так как производят отслойку только кожного лоскута (без прилегающей мышцы), что приводит к кровотечению во время операции и послеоперационным осложнениям в виде отеков и кровоизлияний;
- недостаточный косметический эффект операции из-за частого образования легкой складчатости тонкой кожи век в послеоперационном периоде (вторичное сморщивание наподобие свободного кожного лоскута).
Технической задачей изобретения является создание малотравматичного способа косметической блефаропластики нижних век, обеспечивающего максимальный косметический эффект.
Поставленная техническая задача достигается предлагаемым способом, заключающимся в следующем.
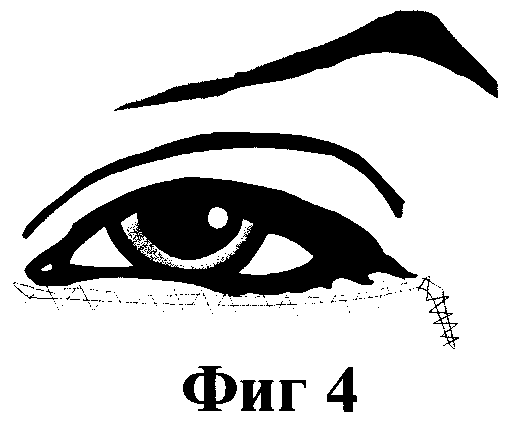
После обработки операционного поля и местной анестезии производят наклонный дугообразный разрез кожи с захватом мышечного слоя нижнего по направлению одной из морщин длиной 12 - 20 мм. Через полученный разрез тупоконечными ножницами отсепаровывают кожно-мышечный слой до нижнего края орбиты. Затем, начиная от наклонного разреза, производят горизонтальный разрез кожно-мышечного слоя, отступая 1,5 - 2 мм от линии роста ресниц, вдоль в его нижнего века по направлению к внутреннему углу глаза до уровня проекции слезной точки. Далее, иссекают полоску круговой мышцы, выделяют и иссекают жировые грыжи в назальной, срединной и темпоральной зонах. Проводят гемостаз. Затем иссекают полоску избытка кожи вдоль верхнего края кожно-мышечного лоскута по направлению к внутреннему углу глаза и у наружного угла глаза - в виде треугольника. Проводят повторный гемостаз. Рану кожно-мышечного слоя адаптируют обвивным швом шелком 8 - 0. Аналогичную операцию проводят на парном нижнем веке.
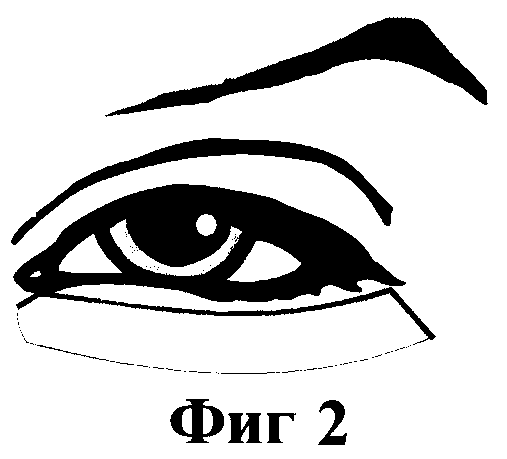
На фиг. 1 - 4 изображены основные этапы операции.
Фиг. 1 - наклонный дугообразный разрез и отсепаровка кожно-мышечного слоя;
фиг. 2 - горизонтальный разрез кожно-мышечного слоя;
фиг. 3 - иссечение избытка кожи вдоль верхнего края кожно-мышечного слоя в виде треугольника - у наружного угла глаза;
фиг. 4 - обвивной шов шелком 8 - 0.
Определяющими существенными отличительными признаками предлагаемого способа по сравнению с прототипом являются:
- Блефаропластику начинают с наклонного разреза кожи с захватом части подлежащего мышечного слоя по направлению одной из морщин, что позволяет обеспечить оптимальный доступ для тупой отсепаровки кожно-мышечного слоя.
- После отсепаровки кожно-мышечного слоя, через наклонный разрез, проводят горизонтальный разрез кожно-мышечного слоя вдоль ресничного края по направлению к внутреннему углу глаза, что позволяет обеспечить лучший выход на капсулы жировых грыж, исключить травмирование и растягивание кожи, а также уменьшить послеоперционные осложнения в виде отеков и кровоизлияний, ускорить заживление тканей.
В прототипе же сначала проводят горизонтальный разрез кожи параллельно ресничному краю от внутреннего до наружного угла глаза, а затем осуществляют тупую отсепаровку кожи от подлежащей круговой мышцы от подлежащей круговой мышцы.
- Избыток кожи иссекают в виде полоски вдоль верхнего края кожно-мышечного слоя и в виде треугольника - у наружного угла глаза, что позволяет повысить косметический эффект операции за счет более точной коррекции равномерного распределения кожи вдоль ресничного края и у наружного угла глаза.
Изобретение иллюстрируется следующими конкретными примерами выполнения операции.
Пример 1
Пациентка К. , 1954 г. рождения, находилась в клинике с диагнозом: морщины и жировые грыжи нижних век обоих глаз.
Из анамнеза: нависание кожи век обоих глаз появилось около 10 лет назад.
Дооперационное обследование: морщины II-III ст., кожа век тонкая, подвижная. Степень избытка кожи при взгляде вверх - 2 мм, при взгляде прямо - 3 мм. Тонус наружных связок век номральный, расположение смазок горизонтальное. Лимфостаз II ст. Жировые грыжи: латеральная - I ст., срединная - I ст., медиальная - II ст. Пролапс II ст. при среднем надавливании на глазное яблоко. Расположение слезных желез нормальное. Слезоотводящий аппарат в норме.
Провели операцию устранения избытка кожных складок и удаления жировых грыж нижних век заявляемым способом.
Правое нижнее веко. После обработки операционного поля и местной анестезии 2%-ным раствором лидокаина произвели наклонный дугообразный разрез кожно-мышечного слоя высотой 12 мм по направлению к одной из морщин. Через полученный разрез тупоконечными ножницами осуществили отсепаровку кожно-мышечного слоя до нижнего края орбиты. Далее определили избыток кожи, подлежащий иссечению. Для этого при открытых глазах и взгляде вверх пациентки аккуратно расправили кожно-мышечный лоскут. Избытком кожи при этом будет та ее часть, которая находится выше линии кожного подресничного разреза. Кожно-мышечный лоскут откинули, иссекли полоску круговой мышцы глаза, отслоили мышцу над местами выбухания жировых грыж и осторожно удаляли их от всех трех карманов: назального, срединного и темпорального. Для остановки кровотечения провели гемостаз путем закладывания марлевых тампонов под кожно-мышечный лоскут и придавливания их сверху пальцем. Затем иссекли полоску кожи шириной 1 мм вдоль верхнего края раны и треугольник кожи с основанием 1 мм и шириной 2 мм у наружного угла глаза. Повторный гемостаз. На рану кожи наложили 3 узловых шва и непрерывный обвивной шов шелком 8 - 0. Аналогичную операцию провели на левом нижнем веке.
Ближайший послеоперационный осмотр через сутки. Обнаружено: умеренный отек век, швы чистые, края ран адаптированы. Через 5 дней швы сняты. Косметический результат операции хороший.
Через 6 месяцев после операции: послеоперационные рубцы не заметны, достигнутый косметический результат оказался стабильным.
Пример 2
Пациентка Т., 1956 г. рождения, находилась в клинике с диагнозом: морщины и жировые грыжи нижних век.
Из анамнеза: морщины и жировые грыжи появились около 5 лет назад.
Дооперационное обследование: морщины нижних век II-III степени. Кожа век тонкая, подвижная. Степень избытка кожи при взгляде прямо - 1 мм. Тонус наружных складок нормальный; расположение связок горизонтальное. Лимфостаз II степени. Жировые грыжи: назальная - I ст., срединная - II ст., темпоральная - III ст. Расположение слезных желез и слезоотводящий аппарат в норме.
Провели операцию устранения избытка кожи и удаления жировых грыж нижних век заявляемым способом аналогичной примеру 1.
Правое нижнее веко. После обработки операционного поля и местной анестезии, произвели наклонный дугообразный разрез кожно-мышечного слоя по направлению одной из морщин высотой 20 мм. Через полученный разрез провели тупую отсепаровку кожно-мышечного слоя до нижнего края орбиты. Далее провели горизонтальный разрез кожи вдоль ресничного края по направлению к внутреннему углу глаза. Кожно-мышечный лоскут откинули и иссекли полоску круговой мышцы. Выделили и иссекли круговые грыжи: назальную - 0,2 гр., срединную - 0,3 гр., темпоральную - 0,2 гр. Иссекли полоску излишка кожно-мышечного лоскута шириной 1,5 мм вдоль верхнего края раны и треугольник кожи основанием 2 мм и высотой 3 мм у наружного угла глаза. Провели гемостаз. На рану кожи наложили 3 угловых шва и непрерывный обвивной шов шелком 8 - 0, аналогичную операцию провели на нижнем левом веке.
Ближайший послеоперационный результат (через сутки) был хороший: швы чистые, края ран адаптированы.
Через 6 месяцев после операции при осмотре установлено, что морщины кожи на нижних веках отсутствуют, подресничный шов не заметен.
Использование предлагаемого способа позволит по сравнению с прототипом:
- уменьшить травматичность операции:
- уменьшить послеоперационные осложнения в виде отека и кровоизлияний;
- повысить косметический эффект операции за счет более точного сопоставления краев кожно-мышечного лоскута и исключения натяжения и сморщивания кожи.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОРРЕКЦИИ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ НИЖНИХ ВЕК | 1999 |
|
RU2150256C1 |
| СПОСОБ КОСМЕТИЧЕСКОЙ БЛЕФАРОПЛАСТИКИ | 2003 |
|
RU2254111C1 |
| СПОСОБ КОСМЕТИЧЕСКОЙ БЛЕФАРОПЛАСТИКИ ВЕРХНИХ ВЕК | 1998 |
|
RU2139022C1 |
| СПОСОБ ЭСТЕТИЧЕСКОЙ КОРРЕКЦИИ НИЖНИХ ВЕК | 2003 |
|
RU2233646C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ИНВОЛЮЦИОННОГО ЗАВОРОТА НИЖНЕГО ВЕКА | 2010 |
|
RU2435554C1 |
| СПОСОБ БЛЕФАРОПЛАСТИКИ НИЖНИХ ВЕК | 2000 |
|
RU2174851C1 |
| СПОСОБ ФОРМИРОВАНИЯ СКЛАДКИ КОЖИ ВЕРХНЕГО ВЕКА | 1999 |
|
RU2170073C2 |
| СПОСОБ ЭСТЕТИЧЕСКОЙ БЛЕФАРОПЛАСТИКИ | 2001 |
|
RU2190376C1 |
| СПОСОБ БЛЕФАРОПЛАСТИКИ НИЖНИХ ВЕК | 1999 |
|
RU2153867C1 |
| СПОСОБ УСТРАНЕНИЯ ВРОЖДЕННОГО ПТОЗА ВЕРХНЕГО ВЕКА | 2010 |
|
RU2446778C2 |

Изобретение относится к пластической офтальмохирургии и предназначено для пластики нижних век. Проводят наклонный дугообразный разрез кожно-мышечного слоя, отступая на 1,5-2,0 мм от наружного угла глаза. Через этот доступ тупо отсепаровывают кожно-мышечный слой. Проводят горизонтальный подресничный разрез от верхней точки наклонного разреза в направлении к внутреннему углу глаза вдоль века. Выделяют и иссекают жировые грыжи. Иссекают избыток кожи в виде полоски вдоль подресничного края кожно-мышечного лоскута и в виде треугольника - у наружного угла глаза. Способ позволяет повысить косметический эффект операции. 2 з.п.ф-лы, 4 ил.
| Краснов М.М | |||
| Руководство по глазной хирургии | |||
| - М.: Медицина, 1988, с.59 | |||
| Texier M | |||
| et al | |||
| Aecthetic | |||
| Plast | |||
| Surg | |||
| Топка с качающимися колосниковыми элементами | 1921 |
|
SU1995A1 |
| Plast | |||
| Surg | |||
| Топка с качающимися колосниковыми элементами | 1921 |
|
SU1995A1 |
| Топка с качающимися колосниковыми элементами | 1921 |
|
SU1995A1 |
| Электрическое сопротивление для нагревательных приборов и нагревательный элемент для этих приборов | 1922 |
|
SU1997A1 |
Авторы
Даты
1999-10-10—Публикация
1998-12-07—Подача