Изобретение относится к медицине, а именно к хирургии, и может быть использовано для хирургического лечения и реабилитации больных раком молочной железы малых и средних размеров.
Возникающий после радикальной резекции или гемимастэктомии (удаление половины молочной железы) дефект может быть закрыт различными перемещенными кожно-мышечными лоскутами [торако-дорзальным (В. П. Демидов и соавт. "Субтотальная радикальная резекция и первичная реконструкция при раке молочной железы" - "Хирургия", 1997, 3, - с. 11-14, ректо-абдоминальный (С.Н. Блохин и соавт. "Первично-реконструктивные операции в комплексном лечении рака молочной железы". - "Маммология", 1996, 2, - с. 59-60)]. Методики этих операций достаточно сложны, травматичны и требуют значительного времени.
Известен способ одномоментной пластики молочной железы малых размеров после ее радикальной резекции кожно-жировым лоскутом с боковой поверхности грудной стенки (патент на изобретение 2127086, МКИ 5 А 61 В 17/00, опубликован 10.03.99, Бюл. 7). После удаления части молочной железы замещение дефекта производят путем выкраивания с боковой поверхности грудной стенки перпендикулярно вниз от наружной точки схождения полуовальных разрезов, из которых удален сегмент молочной железы, соответствующих размеров полнослойного языкообразного кожно-жирового лоскута на питающей ножке, который после мобилизации укладывают на место дефекта и фиксируют к его краям послойными швами, что восстанавливает форму и объем груди. При необходимости, подареолярную зону замещают отсеченной от плечевой кости и подвернутой малой грудной мышцей. Избыток кожи в верхневнутреннем углу лоскута деэпителизируют и косметическими швами погружают во внутрь.
Недостатки известного способа - сравнительно малый объем перемещаемых тканей, зависящий от толщины подкожно-жирового слоя на боковой поверхности грудной стенки, что позволяет его использовать только при радикальных резекциях у больных с небольшими размерами молочной железы, и возникновение избытка кожи в верхне-внутреннем углу лоскута.
Изобретение направлено на решение задачи: расширение показаний к одномоментной пластике молочной железы после радикальной резекции и гемимастэктомии по поводу рака при средних и малых размерах органа, улучшение косметического эффекта без потерь в радикальности.
Указанные задачи достигаются путем закрытия дефекта, возникающего в результате радикальной резекции или гемимастэктомии, при локализации опухоли в нижних, центральных или верхних квадрантах, кожно-жиро-мышечным лоскутом. Новым в способе является то, что выкроенный с боковой поверхности грудной стенки кожно-жировой каплевидный лоскут берут в одном блоке с частью широчайшей мышцы спины и перемещают на место дефекта. При этом размер кожного лоскута соответствует дефекту кожи на молочной железе, а подкожно-жировая клетчатка и часть мышцы - объему удаленного сегмента. Возникшую рану на грудной стенке, после мобилизации ее латерального края (в момент выделения широчайшей мышцы), легко ушивают. Избыток мышцы подворачивают под лоскут, который вместе с ней фиксируют к краям дефекта молочной железы, создавая ее прежнюю форму и объем.
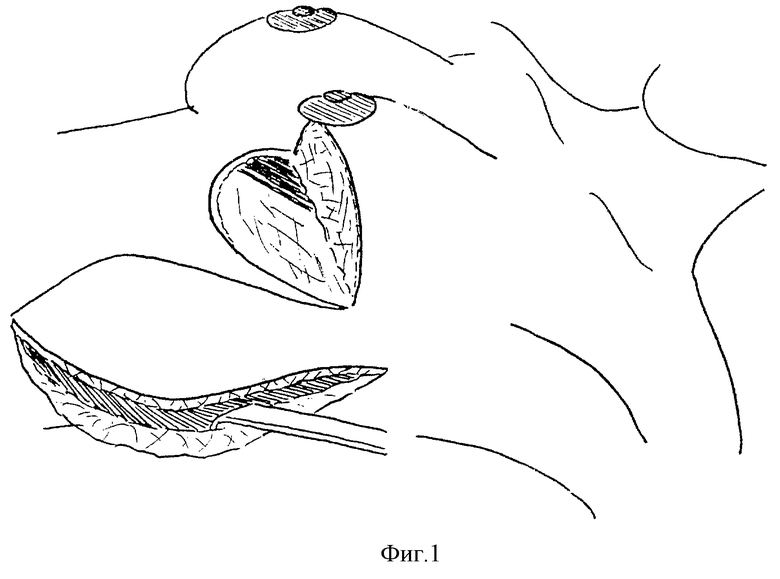
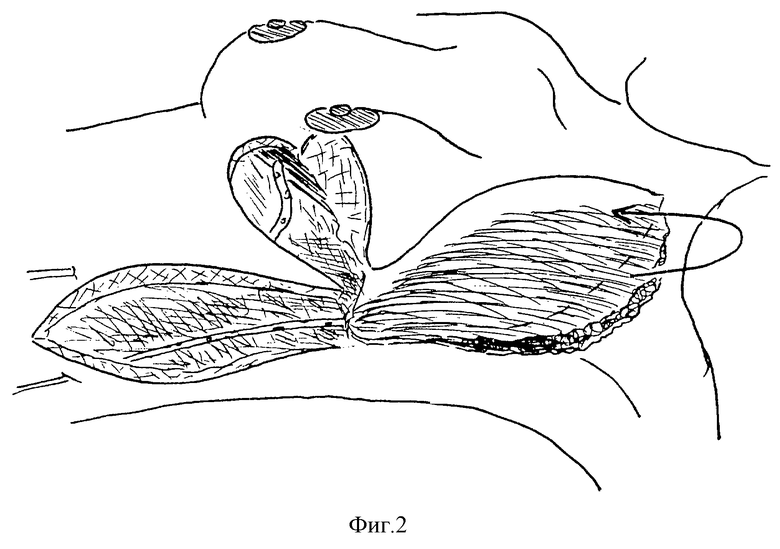
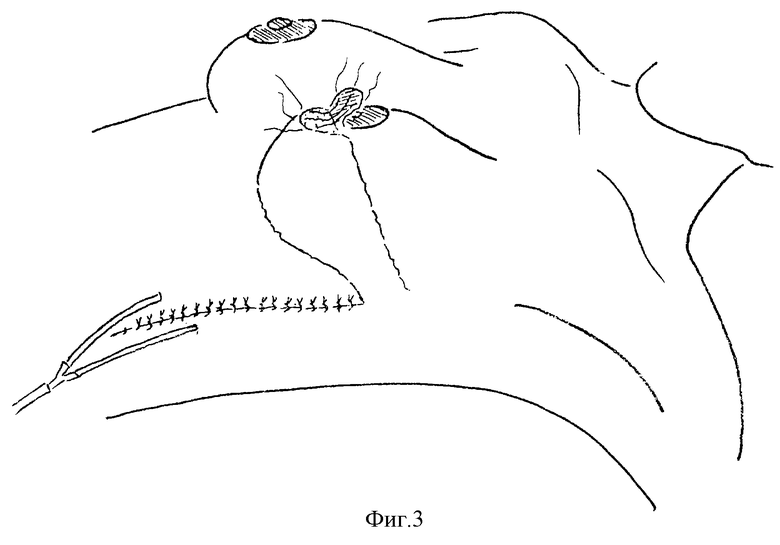
Способ изображен на чертеже, где на фиг.1-3 показаны этапы проведения операции при выполнении радикальной гемимастэктомии нижних квадрантов молочной железы.
Способ осуществляют следующим образом.
После удаления части молочной железы (от 1/4 до 1/2) с подлежащей фасцией и подключичной, подмышечной и подлопаточной клетчаткой двумя разрезами перпендикулярно вниз от наружного угла соединения полуовальных разрезов, из которых удалена эта часть, через кожу и клетчатку (до мышцы) окаймляют будущий каплеобразный лоскут, соответствующий по размерам дефекту кожи груди (соотношение его ширины и длины 1:2-2,5). Со стороны латерального края лоскута кожу с клетчаткой и фасцией ниже разреза отсепаровывают от широчайшей мышцы спины (фиг.1). Затем выкроенный лоскут с его медиального края отделяют вместе с мышцей от подлежащих тканей в сторону спины до того уровня, где необходимо рассечь мышечный массив. Следующим этапом в этом участке мышцу разделяют между волокнами до верхней точки кожного разреза, чтобы сформировать питающую ножку, а внизу - пересекают. Выкроенный лоскут отводят вверх и образовавшийся на грудной стенке дефект ушивают послойными швами после введения в подмышечную впадину и в область дефекта молочной железы вакуумдренажа с дополнительными отверстиями (фиг.2). Медиальный край раны не мобилизуют, т.к. широко отсепарован латеральный при выделении широчайшей мышцы спины, что позволяет легко сблизить эти участки послойными швами. Далее ту часть широчайшей мышцы, которая расположена за пределами кожно-жирового лоскута (на фиг.2 обозначена пунктиром) подворачивают, что увеличивает толщину последнего. В таком виде лоскут укладывают на место дефекта и кетгутовыми швами соединяют его края с тканями молочной железы, моделируя ее форму. Последним этапом накладывают косметические внутрикожные швы рассасывающимся материалом (викрил, полисорб, капромед и др.) (фиг.3).
Примеры конкретного выполнения.
Пример 1.
Больная К., 42 лет (амбулаторная карта 9810251) поступила в маммологическое отделение Пермского облонкодиспансера 23.10.98 (история болезни 3710/556) по поводу: рака левой молочной железы II б.ст. (Т2N1М0), мультицентричный рост ( два узла). Диагноз подтвержден цитологическим исследованием 25017-18 от 13.10.98 - цитограмма рака молочной железы с умеренной и низкой дифференцировкой клеток. Обе опухоли локализовались вблизи границы верхних квадрантов. Размер чашки бюстгальтера С(3). От мастэктомии больная отказалась. 28.10.98 произведена операция - Радикальная резекция левой молочной железы с одномоментной пластикой кожно-жировым лоскутом с боковой поверхности грудной стенки с частью широчайшей мышцы спины: под эндотрахеальным наркозом из двух полуовальных разрезов удален сегмент молочной железы 15х8х6,5 см в верхних квадрантах одним блоком с подключичной, подмышечной и подлопаточной клетчаткой. При срочном цитологическом исследовании в соскобах с краев раны клеток новообразования не выявлено, метастазов в 8 лимфоузлах нет. На боковой поверхности грудной стенки выкроен каплевидный лоскут 16х9 см. Кожа с клетчаткой латеральнее наружного разреза отсепарованы от широчайшей мышцы спины на расстояние 9 см, где мышца разделена по ходу волокон, а в нижнем углу раны рассечена. Кожно-мышечный лоскут отсепарован, отведен вверх, края раны на грудной стенке ушиты послойно. Вакуумдренаж. Широчайшая мышца подвернута под лоскут, который уложен на место дефекта молочной железы и фиксирован к ее краям послойными швами. Повязка.
Послеоперационное течение - гладкое. Гистологическое исследование 5958-63 от 14.11.98 - Инвазивный протоковый рак (два узла 2,5 и 0,8 см), метастаз в один подмышечный лимфоузел. С 20.11.98 по 18.1.99 прошла курс лучевой терапии, а в дальнейшем курсы полихимиотерапии по схеме CMF.
Косметический эффект операции оценен больной как отличный.
Пример 2.
Больная Д., 49 лет (амбулаторная карта 9812818) поступила в маммологическое отделение ПООД 27.12.98 (история болезни 4639/683) по поводу: рака правой молочной железы II б.ст. (T2N1M0) с локализацией опухоли в нижне-внутреннем квадранте. Чашка бюстгальтера В(2). Диагноз подтвержден цитологическим исследованием 32998-9 от 25.12.98 - цитограмма рака молочной железы с умеренной и низкой дифференцировкой клеток. 30.12.98 произведена операция - Радикальная гемимастэктомия справа с одномоментной пластикой кожно-жировым лоскутом с боковой поверхности грудной стенки с частью широчайшей мышцы спины: под эндотрахеальным наркозом из двух полуовальных разрезов, с предварительной отсепаровкой нижней половины ареолы, удалены нижние квадранты молочной железы (размер 15х7х6,5 см) с опухолью в одном блоке с подключичной, подмышечной и подлопаточной клетчаткой. В соскобах с операционной раны и лимфоузлов клеточные комплексы мастопатии, метастаз в один лимфоузел. На боковой поверхности грудной стенки перпендикулярно вниз от наружной точки операционной раны выкроен кожно-жировой лоскут размерами 16х7 см. Кожа с клетчаткой в области наружного края отсепарованы от широчайшей мышцы на расстояние 8 см, где последняя пересечена. Лоскут в одном блоке с мышцей после отделения от подлежащих тканей отведен вверх. Вакуумдренаж. Лоскут уложен на место дефекта и при послойной его фиксации моделирована форма молочной железы. Отсепарованная часть ареолы уложена на лоскут, маркером нанесен ее контур. В этом участке произведена деэпителизация кожи, ареола подшита к ее краям. Косметический внутрикожный шов викрилом. Повязка.
Послеоперационное течение - гладкое. Гистологическое исследование 7313-15 от 13.01.99 - комбинированный рак (протоковый с элементами долькового), фон - пролиферативная мастопатия, метастаз в один лимфоузел. Больная прошла курс лучевой и полихимиотерапии. Косметический эффект хороший.
Положительный эффект.
Предложенный способ одномоментной пластики молочной железы может быть использован не только после радикальных резекций при малых размерах органа, но и при средних его размерах, а также после гемимастэктомий. Это стало возможным благодаря выкраиванию кожно-жирового лоскута с боковой поверхности грудной стенки в одном блоке с частью широчайшей мышцы спины, что дает больший объем пластического материала. Кроме того, наличие дополнительного кровоснабжения лоскута за счет перфорантных сосудов из мышцы позволяет выкраивать не языкообразный, а каплевидный лоскут с меньшим размером питающей ножки, более соответствующий форме удаленного сегмента. У большинства больных это исключает необходимость деэпителизации и погружения вглубь излишков кожи в области верхне-внутреннего угла лоскута. Предложенный нами способ занимает 1 час - 1 час 20 мин и не требует перемещения пациентки на операционном столе во время вмешательства. При этом новый способ позволяет получить хороший косметический результат, т. к. кожно-жировой лоскут с боковой поверхности грудной стенки с частью широчайшей мышцы спины вполне восстанавливает объем молочной железы средних размеров. Предложенный способ первичной пластики после радикальной резекции и гемимастэктомии расширяет показания к органосохранным операциям, он малотравматичен, прост в исполнении и может быть легко освоен хирургами.
Лоскут выдерживает лучевую нагрузку в 50-60 Гр без видимых изменений.
Изобретение относится к медицине, а именно - к хирургии. После удаления части молочной железы двумя разрезами перпендикулярно вниз от наружного угла соединения полуовальных разрезов, из которых удалена эта часть, окаймляют будущий каплеобразный лоскут. Отсепаровывают до необходимого уровня кожу с клетчаткой от широчайшей мышцы спины кнаружи от латерального разреза в сторону спины. Пересекают широчайшую мышцу. Формируют каплевидный кожно-жировой лоскут в одном блоке с частью широчайшей мышцы спины, соответствующий размерам и объему удаленной части молочной железы. Лоскут отводят вверх. Ушивают рану на грудной стенке послойными швами без отсепаровки ее медиального края. Затем избыток широчайшей мышцы подворачивают под лоскут, создавая его больший объем. Фиксируют лоскут послойными швами на место дефекта, моделируя форму молочной железы. Способ позволяет улучшить косметический эффект без потерь в радикальности. 3 ил.
Способ первичной пластики дефекта молочной железы после ее радикальной резекции путем замещения дефекта перемещенным лоскутом с боковой поверхности грудной стенки, отличающийся тем, что используют выкроенный каплевидный кожно-жировой лоскут в одном блоке с частью широчайшей мышцы спины, соответствующий размерам и объему удаленной части молочной железы, для чего отсепаровывают до необходимого уровня кожу с клетчаткой от широчайшей мышцы спины кнаружи от латерального разреза в сторону спины и здесь пересекают мышцу, лоскут отводят вверх и без отсепаровки медиального края раны на грудной стенке ушивают ее послойными швами, затем избыток широчайшей мышцы подворачивают под лоскут, создавая его больший объем, и фиксируют его послойными швами на место дефекта, моделируя форму молочной железы.
| СПОСОБ ПЕРВИЧНОЙ ПЛАСТИКИ ДЕФЕКТА МОЛОЧНОЙ ЖЕЛЕЗЫ МАЛЫХ РАЗМЕРОВ ПОСЛЕ ЕЕ РАДИКАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2127086C1 |
| ВИШНЕВСКИЙ А.В | |||
| и др | |||
| Пластическая хирургия молочной железы, 1987, с | |||
| Способ сужения чугунных изделий | 1922 |
|
SU38A1 |
Авторы
Даты
2002-06-27—Публикация
1999-10-13—Подача