Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для рефракторных трудно поддающихся лечению форм глаукомы. Известны хирургические способы лечения глаукомы, основанные на использовании различных ауто- и эксплантодренажей (О. В. Груша, Г.А. Соколовский, Т.И. Каретникова. Вестник офтальмологии. - 1981. - 3. - С. 9-11; С.А. Маложен. Тезисы докладов VI съезда офтальмологов России. M., 1994. - C. 238), в которых с целью создания оттока внутриглазной жидкости из передней камеры в супрацилиарное и супрахориоидальное пространства, а также предотвращения развития рубцевания в области склерального лоскута производят трабекулэктомию с циклоретракцией с последующим введением полосок аутосклеры и силиконового трубчатого дренажа в виде распорок в угол передней камеры, супрацилиарное пространство и между слоями склеры.
Недостатками данных способов являются быстрая облитерация циклодиализной щели в области дренажной зоны, длина вводимого аутолоскута в супрацилиарное пространство нередко бывает недостаточной и не достигает супрахориоидального пространства, закупорка тонкого просвета проксимального конца трубчатого дренажа в передней камере, рубцевание в области дистального конца дренажа с обтурацией его просвета с формированием кистозной фильтрационной подушечки, а также оголение и отторжение эксплантодренажа.
Прототипом предлагаемого изобретения является способ хирургического лечения глаукомы путем шунтирования передней камеры силиконовой дренажной микротрубочкой и формирования прямого тока влаги передней камеры (внутриглазной жидкости) под конъюнктиву за счет введения дистального конца дренажной трубки, предварительно обернутой амниотической мембраной, в субтеноново пространство за экватор глаза (А.А. Каспаров, С.А. Маложен, С.В. Труфанов. Применение амниотической мембраны в хирургическом лечении глауком. Актуальные вопросы офтальмологии. Материалы Юбилейной Всероссийской научно-практической конференции, посвященной 100-летию Городской глазной больницы В.А. и А.А. Алексеевых Московского научно-исследовательского института глазных болезней имени Гельмгольца, Москва, 5-7 декабря, 2000. - С. 134-135).
Недостатками данного способа являются отсутствие прямого тока внутриглазной жидкости из передней камеры в супрахориоидальное пространство, закупорка тонкого просвета проксимального конца трубчатого дренажа в передней камере.
Техническим результатом изобретения является предупреждение осложнений за счет формирования направленного тока внутриглазной жидкости из передней камеры по ходу губчатого биоматериала Аллоплант, выполняющего роль активного проводника, расположенного между слоями склеры, в супрахориоидальное пространство.
Технический результат достигается тем, что выкраивают прямоугольный лоскут склеры на половину ее толщины основанием к лимбу, откидывают на роговицу, в углу передней камеры производят трабекулэктомию, у заднего края образовавшегося после выкраивания и откидывания поверхностного склерального лоскута ложа на всю ширину разрезают глубокие слои склеры до супрацилиарного пространства, губчатый биоматериал Аллоплант вводят одним концом в переднюю камеру, вторым в супрахориоидальное пространство, фиксируют узловыми швами к краям склерального ложа, выкроенный склеральный лоскут укладывают на место поверх губчатого Аллопланта и фиксируют узловыми швами.
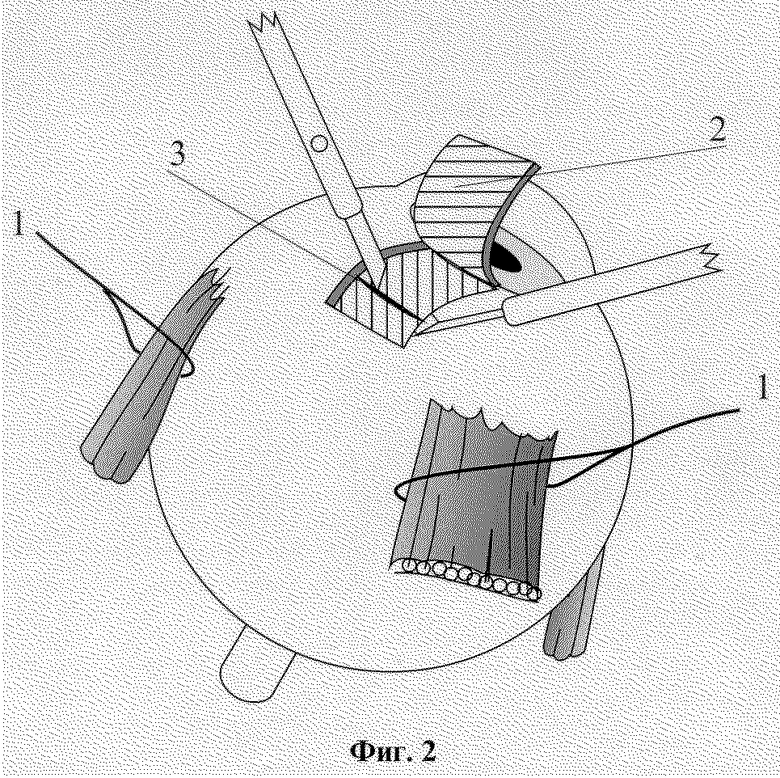
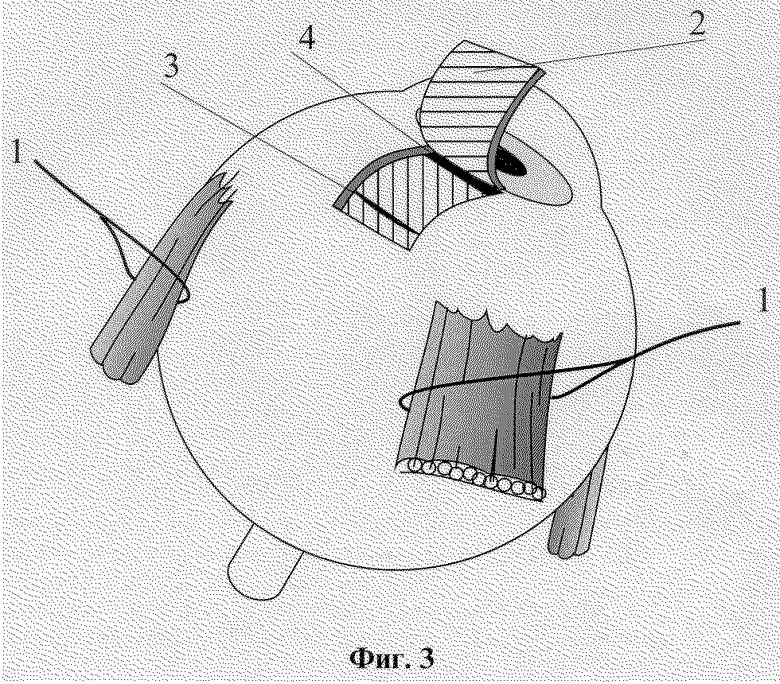
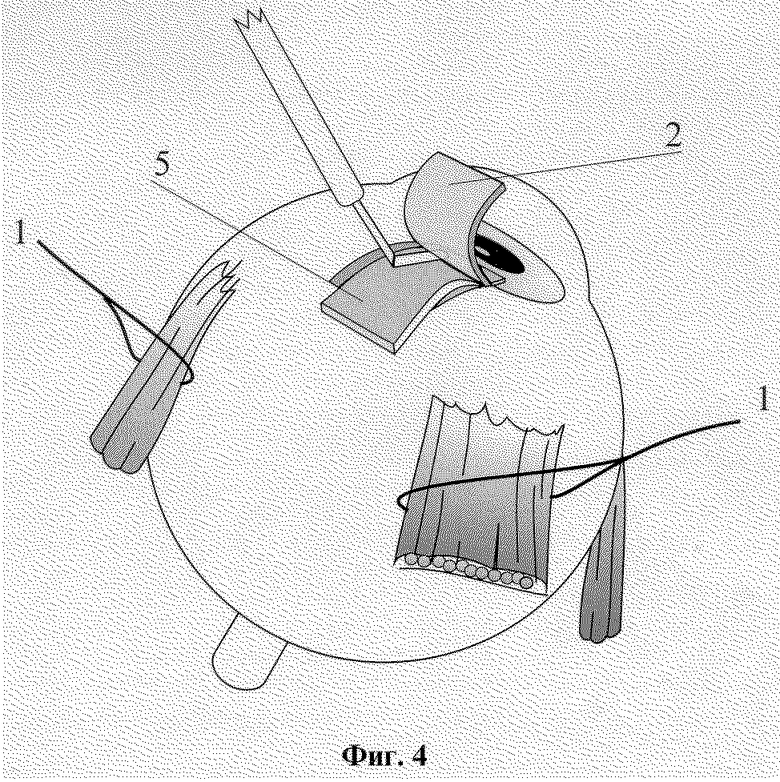
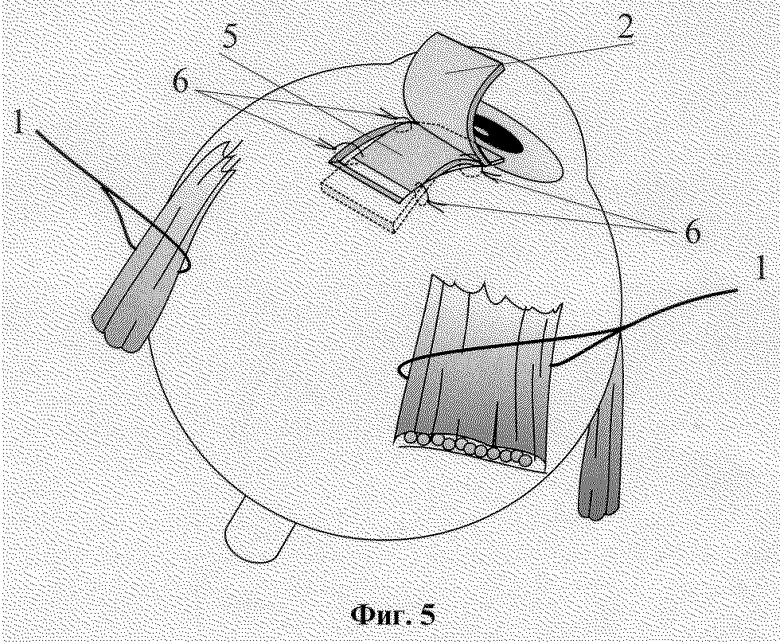
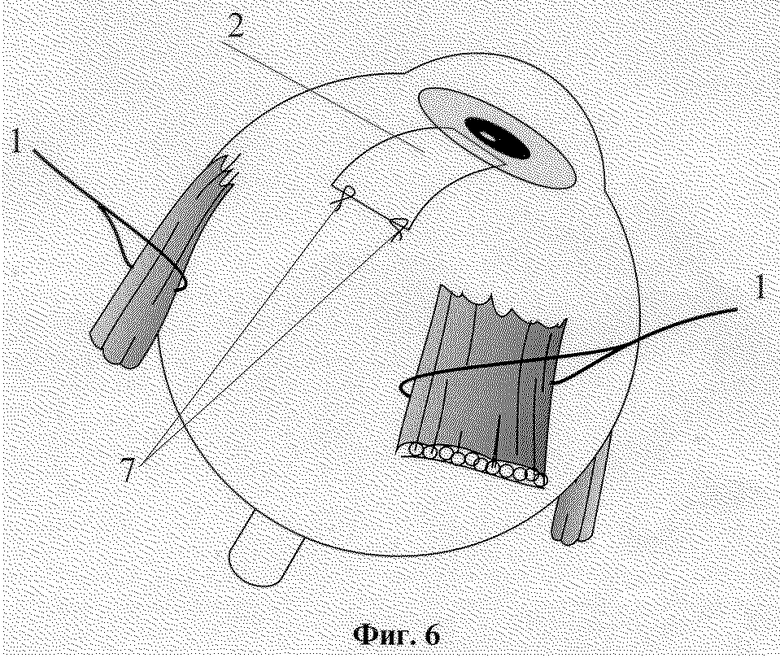
На фиг. 1-6 изображены этапы выполнения способа хирургического лечения рефракторных форм глаукомы.
Способ осуществляется следующим образом. Операцию производят в любом из свободных секторов глазного яблока между прямыми мышцами. На близлежащие прямые мышцы глаза накладывают швы-держалки 1. Глазное яблоко фиксируют. В 7 мм от лимба концентрично ему производят разрез конъюнктивы длиной 8-9 мм, после чего ее отсепаровывают вместе с субконъюнктивальной тканью до лимба. Из поверхностных слоев склеры на половину ее толщины формируют прямоугольный лоскут 2 размером 5х5 мм основанием к лимбу. Склеральный прямоугольный лоскут 2 откидывают на роговицу, на шпателе производят сквозной разрез 3 глубоких слоев склеры до супрацилиарного пространства на всю ширину образовавшегося склерального ложа, отступя от лимба на 4 мм. В углу передней камеры выполняют трабекулэктомию: у лимба иссекают глубокие слои дренажной зоны вместе с синусом и трабекулой в виде прямоугольника 4 размерами 5х1 мм. Губчатый трансплантат 5, представляющий собой консервированный биоматериал Аллоплант, в виде прямоугольного кусочка размерами 10х5х1 мм укладывают на дно склерального ложа, затем один конец через зону трабекулэктомии вводят в переднюю камеру на 1-2 мм, а второй - в супрахориоидальное пространство через разрез глубоких слоев склеры. Являясь дренажной прокладкой между поверхностным и глубоким слоями склеры, биоматериал Аллоплант в виде губки, быстро насыщаясь переднекамерной влагой, обеспечивает отток ее в суттрахориоидалытое пространство, т.е. в задний отдел глазного яблока. Губчатый биоматериал Аллоплант фиксируют у лимба и в месте введения его в супрахориоидальное пространство край в край со склеральным ложем четырьмя узловыми швами 6. Поверхностный склеральный лоскут укладывается на место и фиксируется по углам двумя швами 7. Конъюнктивальная рана восстанавливается непрерывным швом.
Пример 1. Больной Н., 72 лет с диагнозом первичная открытоугольная далекозашедшая глаукома левого глаза с высоким внутриглазным давлением, на фоне медикаментозного лечения, оперированная. Ранее на этом глазу произведена антиглаукоматозная операция фильтрующего типа, затем в связи с неэффективностью предыдущей - лазерное вмешательство - лазертрабекулопластика. Через полгода внутриглазное давление вновь повысилось, в связи с чем лечился глазными каплями, снижающими офтальмотонус, но эффекта от них не отмечалось. После проведенного обследования в нашей клинике была предложена антиглаукоматозная операция левого глаза. Острота зрения правого глаза 0,02, не корригирует, левого глаза - движение рук у лица. Поля зрения правого глаза суммарно по 8 меридианам - эксцентрично с височной стороны 150 градусов, левого глаза - не определяются. Внутриглазное давление 33 мм рт.ст.
Данные электротонографии:
Ро=27 мм рт.ст.; С=0,10 мм3/мин/мм рт.ст.; F=1,7 мм3/мин.
Произведена операция левого глаза с использованием специального губчатого биоматериала Аллоплант. В 7 мм от лимба вскрыта конъюнктива длиной 9 мм в нижненаружном секторе, глазное яблоко фиксировано за нижнюю и наружную прямые мышцы. Гемостаз сосудов эписклеры. Выкроен поверхностный склеральный лоскут на половину ее толщины размером 5х5 мм основанием к лимбу и откинут на роговицу. Глубокие слои склеры в 4 мм от лимба вскрыты на шпателе до супрацилиарного пространства на всю ширину склерального ложа. В углу передней камеры иссечена дренажная зона вместе с трабекулой и синусом в виде прямоугольника размерами 5х1 мм. Губчатый биоматериал Аллоплант размерами 10х5х1 мм уложен на глубокие слои склерального ложа, затем один конец введен в переднюю камеру на 1,5 мм, а другой - в супрахориоидальное пространство. Края биоматериала Аллоплант фиксированы к краям склерального ложа четырьмя узловыми швами. Поверхностный склеральный лоскут уложен на место и фиксирован по углам двумя швами. Конъюнктивальная рана восстановлена непрерывным швом.
Послеоперационное течение гладкое. Больной осмотрен через 11 мес. Глаз спокоен. Внутриглазное давление нормализовалось (21 мм рт.ст.).
Электротонография:
Ро=18,6 мм рт.ст.; С=0,29 мм3/мин/мм рт.ст.; F=2,57 мм3/мин.
При проведении световой биомикроскопии в нижненаружном секторе глаза на 5 часах в углу передней камеры четко определялся губчатый биоматериал, выстоящий около 1,5 мм. Гониоскопическая картина: угол передней камеры открытый, четко просматривается аллотрансплангат. Профиль угла передней камеры в этом месте несколько шире за счет отдавливания корня радужки губчатым Аллоплантом. Касания его с роговицей нет, радужка спокойная, роста новообразованных сосудов не наблюдается. Фильтрационная подушечка под конъюнктивой невыраженная, плоскоразлитая, аваскулярная. Идентичный результат сохранился через 2 года 2 мес.
Пример 2. Больная П., 20 лет с диагнозом вторичная увеальная ранее оперированная глаукома правого глаза с высоким внутриглазным давлением. Спустя 1,8 года после перенесенной антиглаукоматозной операции появились периодические боли в этом глазу. Направлена офтальмологом по месту жительства на повторное оперативное лечение. Острота зрения правого глаза 0,1. Поля зрения суммарно по 8 меридианам 360 градусов. Внутриглазное давление 43 мм рт.ст.
Данные электротонографии:
Ро=33 мм рт.ст.; С=0,04 мм3/мин/мм рт.ст.; F=0,92 мм3/мин
В нашей клинике произведена операция на правом глазу по предлагаемому способу, как в примере 1. В 7 мм от лимба вскрыта конъюнктива длиной 8 мм в верхненаружном секторе, глазное яблоко фиксировано за верхнюю и наружную прямые мышцы. Гемостаз сосудов эписклеры. Выкроен поверхностный склеральный лоскут на половину ее толщины размером 5х5 мм основанием к лимбу и откинут на роговицу. Глубокие слои склеры в 4 мм от лимба вскрыты на шпателе до супрацилиарного пространства на всю ширину склерального ложа. В углу передней камеры иссечена дренажная зона вместе с трабекулой и синусом в виде прямоугольника размерами 5х1 мм. Губчатый биоматериал Аллоплант размерами 10х5х1 мм свободно уложен на глубокие слои склерального ложа, затем один конец введен в переднюю камеру с выстоянием 2 мм, а другой - в супрахориоидальное пространство. Края биоматериала Аллоплант фиксированы к краям склерального ложа четырьмя узловыми швами. Поверхностный склеральный лоскут уложен на место и фиксирован по углам двумя швами. Конъюнктивальная рана восстановлена непрерывным швом.
Послеоперационное течение гладкое. Больная осмотрен через 7 мес. Глаз спокоен. Внутриглазное давление нормализовалось (19 мм рт.ст.).
Электротонография:
Ро=17,1 мм.рт. ст.; С=0,27 мм3/мин/мм рт.ст.; F=1,87 мм3/мин.
При осмотре световым биомикроскопом в верхненаружном секторе глаза на 1 часе в углу передней камеры четко определялся губчатый биоматериал, выстоящий на 2 мм. Гониоскопическая картина: угол передней камеры среднеширокий, четко просматривается аллотрансплантат. Профиль угла передней камеры в этом месте несколько шире за счет отдавливания корня радужки губчатым Аллоплантом. Касания его с роговицей нет, радужка спокойная, роста новообразованных сосудов не наблюдается. Фильтрационная подушка под конъюнктивой невыраженная, плоскоразлитая, аваскулярная. Идентичный результат сохранился через 1 год 6 мес.
С применением предлагаемого способа к настоящему моменту прооперированно 35 пациентов. Из них у 14 диагностирована вторичная глаукома с высоким внутриглазным давлением, у 17 пациентов первичная ранее оперированная глаукома с высоким и умеренно повышенным внутриглазным давлением, у 4 врожденная ранее оперированная глаукома с высоким внутриглазным давлением. У всех больных отмечен положительный результат операции в виде нормализации внутриглазного давления.
Преимущество предложенного способа хирургического лечения рефракторных трудно поддающихся лечению форм глаукомы с применением специального губчатого биоматериала Аллоплант заключается в формировании направленного тока внутриглазной жидкости из передней камеры по структуре указанного трансплантата между слоями склеры непосредственно в супрахориоидальное пространство. За счет того, что отток внутриглазной жидкости происходит по системе микроканалов губчатого биоматериала, обеспечивается плавное снижение высокого внутриглазного давления до физиологических значений в отличие от применения трубчатых эксплантодренажей, при которых зачастую происходит перепад внутриглазного давления и гипотонию. Помещение аллотрансплантата между слоями склеры уменьшает травматизацию цилиарного тела, предотвращает процесс грубого рубцевания в зоне хирургического вмешательства и формирование кистозной фильтрационной подушечки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 1999 |
|
RU2172625C2 |
| СПОСОБ КОМБИНИРОВАННОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПЕРВИЧНОЙ ГЛАУКОМЫ | 1997 |
|
RU2146117C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 2005 |
|
RU2290149C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕОВАСКУЛЯРНОЙ ФОРМЫ ВТОРИЧНОЙ ГЛАУКОМЫ | 2002 |
|
RU2248191C2 |
| СПОСОБ ЛЕЧЕНИЯ АТРОФИИ ЗРИТЕЛЬНОГО НЕРВА | 1998 |
|
RU2171099C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ С МАЛОИНВАЗИВНЫМ СПОНЧ-ДРЕНИРОВАНИЕМ ПЕРЕДНЕЙ КАМЕРЫ | 2013 |
|
RU2533987C2 |
| СПОСОБ ЛЕЧЕНИЯ ХОРИОРЕТИНАЛЬНЫХ ДИСТРОФИЙ ГЛАЗА | 2003 |
|
RU2234299C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕВРИТА ЗРИТЕЛЬНОГО НЕРВА РАЗЛИЧНОГО ГЕНЕЗА | 2017 |
|
RU2649823C1 |
| Способ хирургического лечения окклюзии центральной вены сетчатки | 2016 |
|
RU2626141C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОБШИРНЫХ СТАФИЛОМ СКЛЕРЫ ПРИ ВТОРИЧНОЙ ГЛАУКОМЕ | 1998 |
|
RU2187987C2 |
Изобретение относится к области медицины, а именно к офтальмологии, и предназначено для хирургического лечения рефракторных форм глаукомы. Из поверхностных слоев склеры формируют прямоугольный лоскут. Откидывают лоскут на роговицу, формируют глубокий разрез склеры и заднего края склерального ложа. Разрез производят до супрациллиарного пространства. В углу передней камеры производят трабекулэктомию. Вводят губчатый материал Аллоплант одним концом в переднюю камеру на 1-2 мм, другим концом в супрахориоидальное пространство. Размер вводимого материала 10х5х1 мм. Способ позволяет за счет создания дренажной впитывающей прокладки между глубокими и поверхностными слоями склеры обеспечить отток внутриглазной жидкости в задний отдел глазного яблока, тем самым уменьшив внутриглазное давление. 6 ил.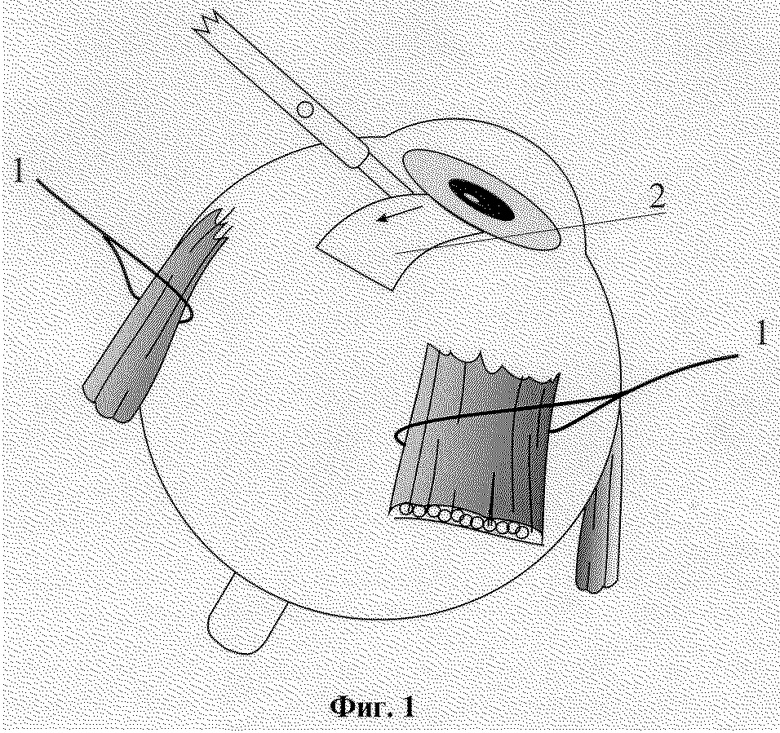
Способ хирургического лечения рефракторных форм глаукомы, включающий формирование поверхностного склерального лоскута основанием к лимбу, выполнение разреза глубоких слоев склеры до супрациллиарного пространства, введение одного конца биоматериала Аллопланта в переднюю камеру глаза, второго конца в супрахориоидальное пространство, отличающийся тем, что разрез глубоких слоев склеры производят у заднего края склерального ложа, в углу передней камеры производят трабекулэктомию, губчатый материал Аллоплант в виде прямоугольного кусочка размерами 10×5×1 мм укладывают на дно склерального ложа и вводят одним концом в переднюю камеру на 1-2 мм, вторым - в супрахориоидальное пространство и фиксируют узловыми швами к краям склерального ложа, выкроенный поверхностный склеральный лоскут укладывают на место поверх губчатого биоматериала Аллоплант и фиксируют узловыми швами.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ | 1999 |
|
RU2172625C2 |
| СПОСОБ АНТИГЛАУКОМАТОЗНОЙ ОПЕРАЦИИ | 1994 |
|
RU2103964C1 |
| НУРМАМЕДОВ Н.Н | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| НУРМАМЕДОВ Н.Н | |||
| и др | |||
| Метод хирургического лечения больных глаукомой при повторном повышении офтальмотонуса | |||
| Там же, с.65-66 | |||
| ПЕТРУНЯ А.М | |||
| и др | |||
| Эффективность применения комплексной антиглаукоматозной операции.//Офтальмохирургия, 1994, № 2, с.17 | |||
| ЗАХАРОВА Н.А | |||
| и др | |||
| Микрохирургическое лечение вторичной неоваскулярной глаукомы.//Офтальмохирургия, 1991, № 1, с.36. | |||
Авторы
Даты
2004-02-10—Публикация
2001-12-14—Подача