Изобретение относится к области медицины, а именно к хирургическим способам лечения, и может быть использовано в оперативном лечении пациентов с грыжами, эвентрациями, опухолями, прорастающими в переднюю брюшную стенку, то есть при всех ситуациях, требующих закрытия достаточно большого дефекта в передней брюшной стенке.
Вопрос экстраперитонизации эндопротеза весьма актуален и в настоящее время не решен, подтверждением тому служит обсуждение данной проблемы в разделе "Интраабдоминальная пластика" Всероссийской конференции герниологов (Материалы 2-й Всероссийской конференции «Современное состояние и перспективы герниологии» 2009 г.), поэтому разработка новых способов пластики грыжевого дефекта является актуальной.
Контакт эндопротеза с органами брюшной полости может приводить к серьезным осложнениям, грубому рубцово-спаечному процессу, а порой к образованию пролежней в стенке кишки и формированию кишечного свища (Местные осложнения после хирургического лечения у больных послеоперационными вентральными грыжами с использованием эндопротезов. Гогия Б.Ш., Адамян А.А., Аляутдинов P.P. В мат.1 Междунар. конф. "Современные технологии и возможности реконструктивно-восстановительной и эстетической хирургии." Под ред. проф. В.Д.Федорова, проф. А.А.Адамяна. Москва, Альманах Института хирургии им. А.В.Вишневского, 2008; 2(1): 111-112). Поэтому в ряде случаев хирурги стараются изолировать эндопротез от органов брюшной полости сальником или грыжевым мешком (Экстраперитонизация полипропиленовой сеткой при пластике вентральных грыж. Сеидов В.Ф. Хирургия 2004; 11: 26-29. Выбор метода аллопластики при лечении послеоперационных вентральных грыж. Белослудцев Д.Н.: Автореф. дис.канд. мед. наук: 14.00.27. Ниж. гос.мед. акад. Н.Новгород. 2007, 112).
Однако в целом ряде случаев использовать грыжевой мешок не удается, например, при ущемленной грыже с явлениями воспаления флегмоны грыжевого мешка последней иссекают (Грыжи брюшной стенки. 2-е изд., перераб. и доп. Тоскин К.Д., Жебровский В.В. М.: Медицина, 1990, 272).
Использовать для экстраперитонизации эндопротеза сальник не представляется возможным, если пациент ранее перенес вмешательства на брюшной полости, так как сальник в таком случае плотно приращен к зоне произведенной операции. Однако при больших размерах грыжевого дефекта это не представляется возможным.
Наиболее надежным и современным способом, выбранным в качестве прототипа, является известный способ пластики грыжевого дефекта при больших вентральных грыжах, включающий мобилизацию грыжевых ворот, их обработку с отсепаровкой подкожной клетчатки от апоневроза и имплантацию сетчатого эндопротеза из полипропилена способом inlay (Егиев В.Н., Лядов К.В., Воскресенский П.К. Атлас оперативной хирургии грыж. М.: Медпрактика - М.: 2003, 228).
Известный способ осуществляют следующим образом.
Выполняют мобилизацию грыжевых ворот со стороны брюшной полости не менее 5 см от краев грыжевого дефекта и обработку грыжевых ворот со стороны раны с отсепаровкой подкожной клетчатки от апоневроза. Затем полипропиленовый эндопротез помещают в брюшную полость. Швы накладывают, начиная от апоневроза, при этом вкалывают иглу с нитью снаружи внутрь через апоневроз, мышцы, брюшину и затем проводят ее через эндопротез. После этого направление иглы меняют на противоположное изнутри кнаружи через эндопротез. брюшину, мышцы, апоневроз, после чего нить завязывают узлом. Указанным образом эндопротез фиксируют по всему периметру, а апоневроз над ним не ушивают.
Однако известный способ имеет недостатки.
В качестве материала сетки используют полипропилен. Тканевая реакция на полипропилен протекает по типу асептического воспаления, что приводит к серьезным осложнениям, грубому рубцово-спаечному процессу, а порой - к образованию пролежней в стенке кишки и формированию кишечного свища.
В настоящее время получены сведения, что репаративный процесс в зоне пластики протекает по-разному. В центре зоны имплантации репаративный процесс течет медленно, спокойно, без выраженного воспалительного компонента. В то же время на периферии зоны пластики, там где края сетки фиксируются к тканям передней брюшной стенки, наблюдается бурное течение репаратнвнохо процесса с ярко выраженным воспалительным компонентом, что является почвой для развития осложнений. От материала самого эндопротеза данная закономерность не зависит.
Задачей предлагаемого изобретения является сокращение и/или профилактика осложнений при выполнении операции атензионной пластики передней брюшной стенки по поводу больших вентральных грыж.
Поставленная задача решается тем, что в известном способе пластики грыжевого дефекта при больших вентральных грыжах, включающем мобилизацию грыжевых ворот, их обработку с отсепаровкой подкожной клетчатки от апоневроза, размещение сетчатого эндопротеза в брюшной полости и его фиксацию, отсепаровку подкожной клетчатки выполняют в пределах 6-7 см от края грыжевых ворот, циркулярно рассекают брюшину на расстоянии 4-5 см от края дефекта, периферическую часть ее отсепаровывают на 2-3 см, далее в брюшную полость под края дефекта помещают эндопротез и фиксируют края эндопротеза между отсепарованной периферической частью брюшины и тканями брюшной стенки.
Предлагаемое изобретение отвечает критериям «новизна» и «изобретательский уровень», так как проведенные патентно-информационные исследования не выявили источников патентной и научно-технической информации, которые бы порочили новизну предлагаемого способа, равно как и технических решений с существенными признаками предлагаемого изобретения.
Предлагаемый способ позволяет получить при использовании следующий положительный эффект.
В результате анализа ближайших результатов выявлено следующее. Применение предлагаемого способа обеспечивает благоприятное течение репаративного процесса. Изоляция краев сетки от органов брюшной полости позволяет избежать формирования грубых рубцов и спаек, кишечной непроходимости. Сетка, имплантированная по предлагаемому способу, исключает соприкосновение полых органов с острыми краями эндопротезом из полипропилена и решает проблему опасных осложнений со стороны органов брюшной полости - пролежней стенки кишки и кишечных свищей. Предлагаемый способ гарантирует как надежность, так и безопасность операции. Таким образом, предлагаемый способ снижает риск неблагоприятного течения послеоперационного периода, послеоперационных осложнений.
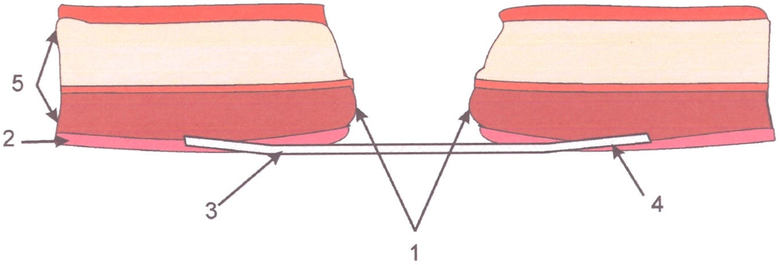
Изобретение поясняется графическими материалами.
На фиг.1 схематично изображен предлагаемый способ пластики грыжевого дефекта передней брюшной стенки при больших вентральных грыжах.
На фиг.1 изображено:
1- грыжевые ворота
2 - брюшина
3 - эндопротез
4 - края эндопротеза
5 - ткани брюшной стенки
После мобилизации грыжевых ворот 1 проводят отсепаровку подкожной клетчатки в пределах 6-7 см от края грыжевых ворот. Циркулярно рассекают брюшину 2 на расстоянии 4-5 см от края дефекта, периферическую часть брюшины отсепаровывают на 2-3 см. В брюшную полость под края дефекта помещают эндопротез 3 и фиксируют края 4 эндопротеза между отсепарованной периферической частью брюшины 2 и тканями брюшной стенки 5.
Предлагаемый способ выполняют следующим образом.
После вскрытия грыжевого мешка осуществляют мобилизацию грыжевых ворот, в том числе со стороны брюшной полости в пределах 6 -7 см от краев грыжевого дефекта. На расстоянии 4-5 см от краев дефекта брюшной стенки циркулярно рассекают брюшину, отсепаровывают ее периферическую часть на 2-3 см. Далее в брюшную полость под края дефекта помещают эндопротез из полипропилена в позицию inlay и фиксируют края эндопротеза между отсепарованной периферической частью брюшины и тканями брюшной стенки, изолируя таким образом края сетки от органов брюшной полости по всему периметру эндопротеза, завершают пластику, ушивают рану.
Клинический пример дан в виде выписки из истории болезни.
Больная Г., 75 л., история болезни №4345, ранее перенесла операцию по поводу ущемленной послеоперационной вентральной грыжи. Вмешательство завершено пластикой по стандартному способу inlay с применением сетки из полипропилена. Обратилась в клинику в июне 2008 г. При обследовании выявлено, что рецидива грыжи нет. Имеется абсцесс передней брюшной стенки в зоне пластики. Гнойник вскрыт и дренирован, проведен курс антибиотикотерапии. Выявлено, что его дном является полипропиленовая сетка. Удалось купировать гнойный процесс, больная выписана. В июле 2008 г. вновь обратилась по поводу гнойного парапротезного свища в том же месте. Произведена санация свища, курс антибиотикотерапии, перевязки, но свищ не закрылся. На компьютерной томографии выявлено, что в зоне ранее произведенной пластики имеется грубо выраженный спаечный процесс, непосредственно к рубцу припаяны петли кишечника. На ирригоскопии опухолевый процесс исключен. На фистулографии установлено, что в зоне пластики, в области расположения эндопротеза, сформировался толстокишечный свищ. 10.09.2008 г. произведена обширная реконструктивная операция. Во время вмешательства установлено наличие грубейшего спаечного процесса в брюшной полости по периферии зоны ранее произведенной операции. Один из краев ранее имплантированной в брюшную полость сетки 8 вызвал пролежень стенки поперечно-ободочной кишки и образование кишечного свища. Выделить свищевой ход из тканей брюшной стенки невозможно, с иссечением участка брюшной стенки вместе с сеткой и резекцией средней трети поперечно-ободочной кишки со свищом трансверзотрансверзостомия. Произведено иссечение значительного участка брюшной стенки с резекцией поперечно-ободочной кишки, сформирован трансверзотрансверзоанастомоз конец в конец. Размер дефекта в брюшной стенке 15×15 см. Принято решение об атензионной пластике с помощью синтетического материала - сетки. Изолировать зону пластики и сетку от петель кишечника с помощью брюшины и сальника не представляется возможным Выполнено замещение образовавшегося обширного дефекта брюшной стенки предлагаемым авторами способом с применением полипропиленовой сетки и экстраперитонизацией ее краев.
Осуществили мобилизацию краев дефекта брюшной стенки, в том числе со стороны брюшной полости в пределах 7 см от краев грыжевого дефекта. На расстоянии 5 см от краев дефекта брюшной стенки циркулярно рассекли брюшину, отсепаровали ее периферическую часть на 2 см, далее в брюшную полость под края дефекта поместили эндопротез из полипропилена в позицию inlay, затем фиксировали края эндопротеза между отсепарованной периферической частью брюшины и тканями брюшной стенки, изолировав таким образом края сетки от органов брюшной полости по всему периметру эндопротеза, завершили пластику, ушили рану.
Исследован удаленный во время операции препарат, при этом установлено, что именно сетка своим острым краем вызвала пролежень стенки ободочной кишки и образование свища.
Гладкий послеоперационный период. Выписана в удовлетворительном состоянии. Осмотрена через год, местные воспалительные явления отсутствуют, свищей нет. Чувствует себя хорошо, жалоб не предъявляет, ведет активный образ жизни. При ультразвуковом сканировании брюшной полости сетка in situ, спаечный процесс в зоне операции выражен слабо. Рецидива грыжи нет. Показатели качества жизни отличные.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФИКСАЦИИ ЭНДОПРОТЕЗА ПРИ ВЫПОЛНЕНИИ АТЕНЗИОННОЙ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ | 2008 |
|
RU2365342C1 |
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| СПОСОБ ГРЫЖЕСЕЧЕНИЯ С ПРОТЕЗИРУЮЩЕЙ КОРРИГИРУЮЩЕЙ ПЛАСТИКОЙ У БОЛЬНЫХ С УЩЕМЛЕННЫМИ ПОСЛЕОПЕРАЦИОННЫМИ ВЕНТРАЛЬНЫМИ ГРЫЖАМИ | 2011 |
|
RU2486871C1 |
| Способ профилактики спаечной болезни при вентральных грыжах брюшной стенки | 2015 |
|
RU2610539C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2003 |
|
RU2241383C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2003 |
|
RU2254063C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2003 |
|
RU2261051C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ ПОДЧРЕВНОЙ ОБЛАСТИ | 2003 |
|
RU2254062C2 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2010 |
|
RU2427328C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ СЕТЧАТЫМ ИМПЛАНТАТОМ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2393790C1 |
Изобретение относится к медицине, а именно к хирургическим способам лечения в лечении грыж, эвентраций, опухолей, прорастающих в переднюю брюшную стенку. Отсепаровку подкожной клетчатки выполняют в пределах 6-7 см от края грыжевых ворот. Циркулярно рассекают брюшину на расстоянии 4-5 см от дефекта. Периферическую часть брюшины отсепаровывают на 2-3 см. Края эндопротеза помещают между отсепарованной периферической частью и тканями брюшной стенки и фиксируют их. Способ позволяет закрыть края эндопротеза. 1 ил.
Способ пластики грыжевого дефекта при больших вентральных грыжах, включающий мобилизацию грыжевых ворот, их обработку с отсепаровкой подкожной клетчатки от апоневроза, размещение сетчатого эндопротеза в брюшной полости и его фиксацию, отличающийся тем, что отсепаровку подкожной клетчатки выполняют в пределах 6-7 см от края грыжевых ворот, циркулярно рассекают брюшину на расстоянии 4-5 см от дефекта, периферическую часть отсепаровывают на 2-3 см, края эндопротеза помещают между отсепарованной периферической частью и тканями брюшной стенки и фиксируют их.
| ЕГИЕВ В.Н | |||
| и др | |||
| Атлас оперативной хирургии грыж | |||
| - М.: Медпрактика, 2003, 228 | |||
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВЕНТРАЛЬНОЙ ГРЫЖИ | 2002 |
|
RU2223050C1 |
| Прибор для проверки плотности постановки вставных втулок цилиндрических золотниковых коробок | 1928 |
|
SU15756A1 |
| VASILE D | |||
| Surgical treatment of great median upper and/or lower abdominal incisional hernias with mesh placed in the rectus sheath (behind the muscle) | |||
| Chirurgia (Bucur) | |||
| ЩИТОВОЙ ДЛЯ ВОДОЕМОВ ЗАТВОР | 1922 |
|
SU2000A1 |
Авторы
Даты
2011-07-20—Публикация
2009-11-30—Подача