Изобретение относится к медицине, а именно к челюстно-лицевой хирургии, и может быть использовано для костной пластики альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти.
Известен способ костной пластики альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, включающий забор кортикального аутотрансплантата из теменной кости черепа (Алиев, С.Э. Состояние донорских зон после забора кортикальных костных аутотрансплантатов теменной области: Автореф. дис. канд. мед. наук 14.01.17 - Хирургия / ПМГМУ им. И.М. Сеченова. - М., 2014. - 25 с., с. 14-16).
Способ позволяет использовать костный аутотрансплантат высокой плотности, однако имеет следующие недостатки: высокий риск повреждения твердой мозговой оболочки при получении трансплантата; шрамы, постоянно травмирующиеся при расчесывании волос и иногда затрудняющие эту процедуру; тонкие трансплантаты, у которых высокий риск перелома при их моделировании.
Известен способ костной пластики альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, включающий забор кортикально-губчатого аутотрансплантата из гребня подвздошной кости с сохранением непрерывности наружного края гребня подвздошной кости с зоной прикрепления к нему мышц брюшного пресса (Federico Hernandez Alfaro, Bone grafting in oral implantology. Techniques and clinical application, Quintessesnce Publishing, 2006, c. 167-20). Этот способ выбран в качестве ближайшего аналога.
Способ имеет следующие недостатки: травматичность забора аутотрансплантата, длительная послеоперационная реабилитация донорской области больного, так как при отслойке надкостницы с гребня подвздошной кости может быть нарушено прикрепление fascia lata, которая создает футляры для многих мышц бедра, что приводит к хромоте пациента; доминирование губчатого вещества над кортикальным в костном трансплантате; узкая кортикальная часть, невозможность формирования отдельных кортикальных блоков; невысокая устойчивость к резорбции.
Техническим результатом изобретения является атравматичность способа, сокращение времени послеоперационной реабилитации донорской области больного, обеспечение низкой степени резорбции в послеоперационном периоде, возможность объемного моделирования и формирование различных по составу костных блоков.
Указанный технический результат достигается в способе костной пластики альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, включающем забор кортикально-губчатого аутотрансплантата и замещение дефекта, в котором аутотрансплантат забирают из латерального края лопатки и моделируют из него единый костный блок, состоящий из кортикально-губчатой и плоской частей, который изгибают по форме дефекта с сохранением заданной формы, или костные блоки в необходимом количестве требуемых размеров и формы, для забора аутотрансплантата послойно рассекают подкожно-жировую клетчатку и поверхностную фасцию спины, мобилизуют широчайшую мышцу спины и отводят последнюю кпереди, проходят между малой и большой круглой мышцами, отводят их в сторону, сохраняя при этом кровоснабжение, иннервацию и точки прикрепления мышц, осуществляют поднадкостничное скелетирование латерального края лопатки необходимой длины.
Латеральный край лопатки по своей структуре отвечает требованиям, предъявляемым ко всем внеротовым донорским зонам, используемым для костной пластики.
Аутотрансплантат из выбранной донорской зоны имеет оптимальное соотношение толщины кортикального и губчатого слоев и необходимую структуру, обеспечивающую низкую степень резорбции.
Массив ауторансплантата, полученного из этой зоны, является достаточным для проведения костной пластики всех имеющихся дефектов альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти с обеих сторон.
Преимуществом выбранной донорской зоны является возможность формирования отдельных кортикально-губчатых, кортикально-губчатых с плоской частью и кортикальных костных блоков в необходимом количестве и требуемых размеров, что в свою очередь, позволяет осуществлять объемное моделирование.
Забор аутотрансплантата позволяет обеспечить атравматичность способа и сократить время послеоперационной реабилитации донорской области больного, так как удается сохранить сосуды и нервы, относящиеся к питанию и иннервации лопатки и окружающих мягких тканей, сохраняются артерия и вена огибающая лопатку, ветви торакодорзального нерва.
Моделирование единого костного блока, состоящего из кортикально-губчатой и плоской частей и изогнутого по форме дефекта, позволяет сохранить заданную форму.
Сущность способа иллюстрируется фиг. 1-3, где:
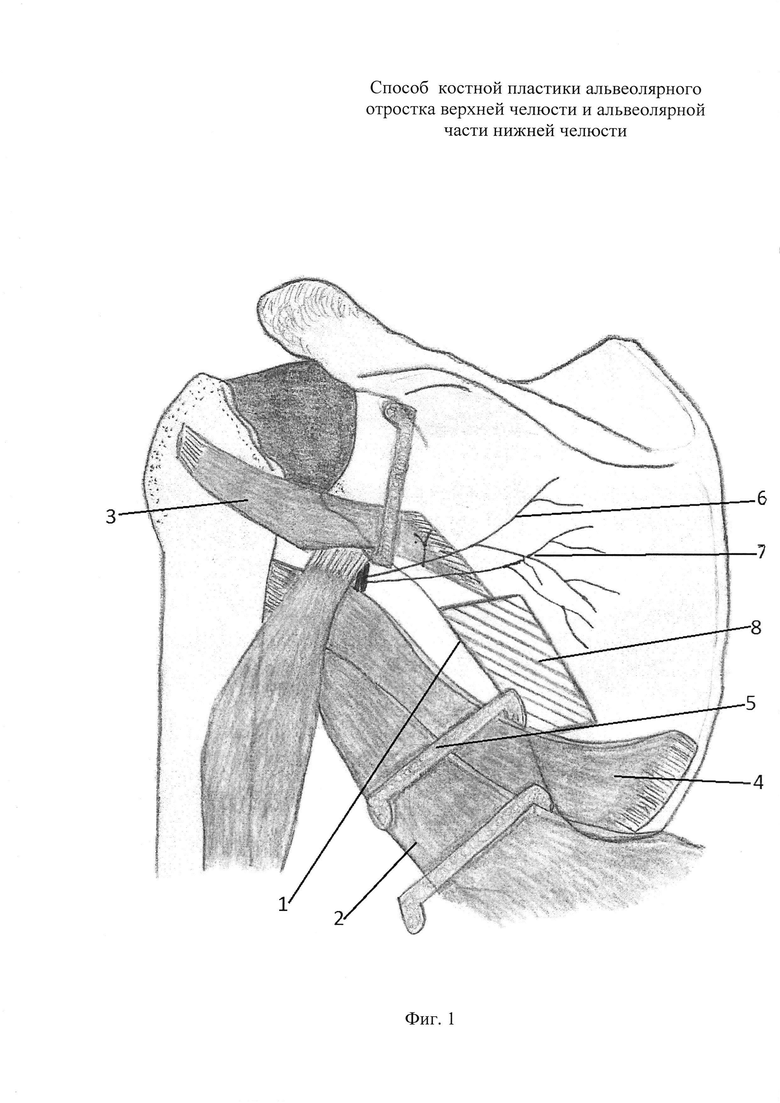
на фиг. 1 представлена схема забора аутотрансплантата из латерального края лопатки;
на фиг. 2 - схема установки кортикально-губчатого аутотрансплантата с плоской частью на альвеолярной части нижней челюсти;
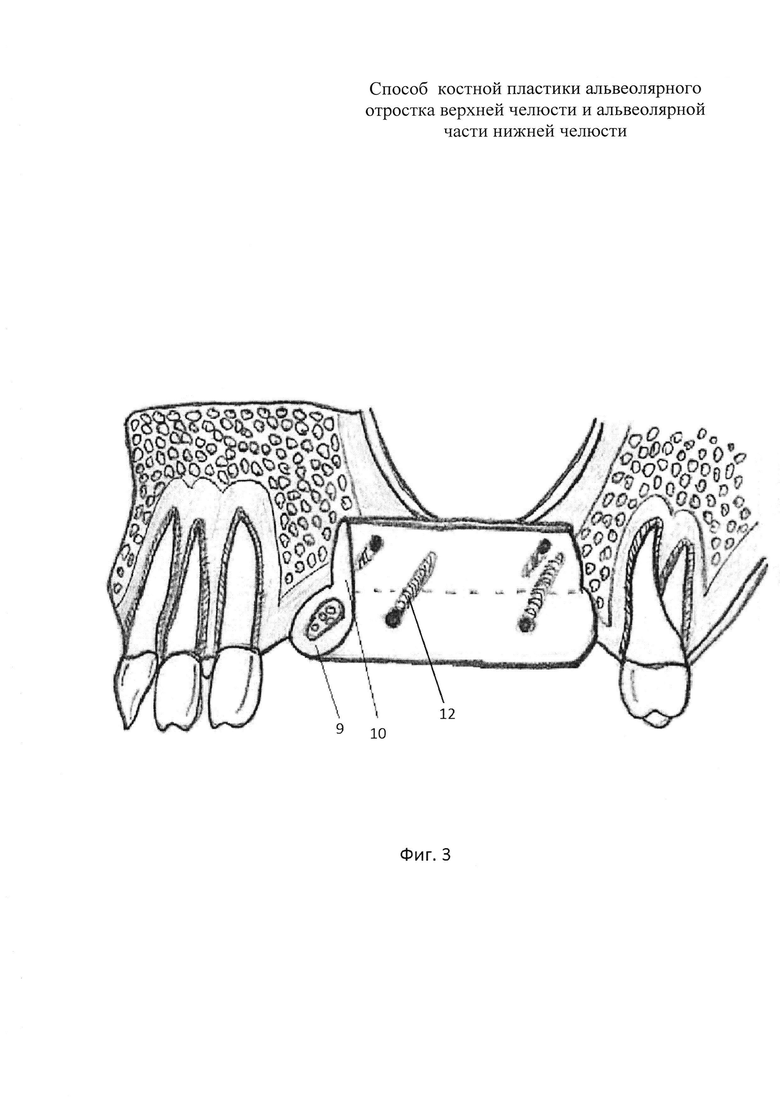
на фиг. 3 - схема установки кортикально-губчатого аутотрансплантата с плоской частью на альвеолярном отростке верхней челюсти.
Способ осуществляют, например, следующим образом.
Пациент находится под эндотрахеальным наркозом с интубацией через нос. Одновременно работают две бригады хирургов.
Первая бригада хирургов. В положении пациента лежа на левом боку с опущенной рукой производят разрез кожи в проекции латерального края лопатки 1 необходимой длины, зависящей от размеров дефекта, например - 7.0 см. Послойно рассекают подкожно-жировую клетчатку, поверхностную фасцию спины. Далее мобилизуют широчайшую мышцу спины 2 и отодвигают кпереди. Проходят между малой 3 и большой 4 круглыми мышцами, которые крючками 5 отводят в сторону с сохранением кровоснабжения 6 (артерия огибающая лопатку), 7 (вена, огибающая лопатку), иннервации и точек прикрепления мышц. Рассекают надкостницу. Осуществляют поднадкостничное скелетирование ЛКЛ 1 на всем протяжении. Реципрокной пилой формируют костный блок 8, включающий кортикально-губчатую и плоскую части, необходимого размера, вплоть до всего ЛКЛ 1, при необходимости. Производят антисептическую обработку раны. Рану послойно ушивают викрил 3/0. В рану вводят вакуумный дренаж. На кожу внутрикожный шов пролен 3/0, антисептическую давящую повязку. Больного переворачивают на спину.
Одновременно вторая бригада хирургов работает в челюстно-лицевой области и выполняет необходимый вид костной пластики.
При проведении костной пластики трансплантат 8 из ЛКЛ 1 интраоперационно адаптируют к имеющемуся дефекту. То есть разделяют на необходимое количество кортикально-губчатых 9 и кортикальных (сформированных из плоской 10 части) костных блоков необходимых размеров, а при необходимости - и единых кортикально-губчатых 9 с плоской 10 частью блоков. Оставшуюся после этого кость измельчают с помощью костной мельницы в костную стружку 11. Все костные блоки фиксируют микрошурупами 12.
Кортикально-губчатые 9 костные блоки необходимого размера фиксируют внакладку к альвеолярам челюстей.
Кортикально-губчатые 9 с плоской 10 частью блоки, в связи с их способностью к стойкой деформации без разрыва и нарушения своей целостности, моделируют по форме дефекта, то есть придают им необходимую изогнутую форму и фиксируют в заданном положении. Между костными блоками укладывают ранее изготовленную костную стружку 11. На проведенную реконструкцию укладывают резорбируемую мембрану. Проводят гемостаз, антисептическую обработку раны. Узловые и П-образные швы викрил 4/0.
Сущность способа подтверждается клиническим примером.
Пример. Пациент С., 61 год. Диагноз: Включенные и концевые дефекты зубного ряда верхней и нижней челюстей. Атрофия альвеолярного отростка верхней челюсти в области отсутствующих 2.5-2.7 зубов. Атрофия альвеолярной части нижней челюсти в области отсутствующих 4.5-4.6 зубов.
Операция: Забор костного аутотрансплантата из ЛКЛ. Костная пластика альвеолярного отростка верхней челюсти в области отсутствующих 2.5-2.7 зубов и альвеолярной части нижней челюсти в области отсутствующих 4.5-4.7 зубов аутотрансплантатом из ЛКЛ.
Протокол операции: под эндотрахеальным наркозом с интубацией через правый носовой ход в положении больного лежа на правом боку с опущенной рукой двумя бригадами хирургов одновременно.
Первая бригада хирургов. Произведен разрез кожи в проекции латерального края лопатки справа длиной 6.0 см. Послойно рассечена подкожно-жировая клетчатка, поверхностная фасция. Мобилизована широчайшая мышца спины и отодвинута кпереди. Пройдено между малой и большой круглыми мышцами спины, мышцы отведены в сторону с сохранением кровоснабжения, иннервации и точек прикрепления мышц. Обнажен ЛКЛ. Поднадкостничное скелетирование ЛКЛ на протяжении 6,0 см. Реципрокной пилой сформирован костный блок с включением плоской части лопатки размерами 6.0×4.0×1.0 см. Произведена антисептическая обработка раны. В рану введен 1 трубчатый перфорированный дренаж на вакуум. Послойное ушивание раны викрил 3/0. На кожу внутрикожный шов пролен 3/0. Наложена давящая асептическая повязка. Больной перевернут на спину.
В это время второй бригадой хирургов выполнено следующее.
Выполнен разрез слизистой оболочки и надкостницы по вершине альвеолярного отростка верхней челюсти от 2.5 зуба до 2.7 зуба, с переходом на вестибулярную поверхность. Отслоен и мобилизован слизисто-надкостничный лоскут. Альвеолярный отросток в данной области подготовлен к реконструкции.
Сформированы следующие костные блоки из аутотрансплантата по форме дефекта:
1-ый блок - кортикально-губчатый с плоской частью, размерами 2.0×1.5×0.3 см;
2-ой блок - кортикальный, размерами 1.0×0.5×0.1 см.
Сформированные костные блоки адаптированы к дефекту по типу накладки и фиксированы:
1-ый блок - 2 микрошурупами с вестибулярной поверхности верхней челюсти в проекции 2.5-2.7 зубов; 2-ой блок - 2-мя микрошурупами с контактной поверхности верхней челюсти в проекции 2.5-2.7 зубов.
Часть костного аутотрансплантата измельчена с помощью костной мельницы до костной стружки. Слепые пространства между блоками заполнены костной стружкой. На область проведенной реконструкции уложена резорбируемая мембрана. Слизисто-надкостничный лоскут мобилизоваан. Рана ушита узловыми и П-образными швами пролен 5/0.
На нижней челюсти произведен разрез слизистой оболочки и надкостницы по вершине альвеолярной части от 45 до 47 зуба с переходом разреза на нижний свод преддверия. Отслоен и мобилизован слизисто-надкостничный лоскут в данной области. Альвеолярная часть подготовлена к реконструкции.
Костные блоки адаптированы к дефекту по типу накладки и фиксированы микрошурупами:
1-ый блок - кортикально-губчатый, размерами 1.2×0.6×0.2 см - фиксирован 2 микрошурупами с вестибулярной поверхности нижней челюсти в проекции 4.5-4.6 зубов
2-й блок - кортикально-губчатый с плоской частью, размерами 1.8×1.0×0.3 см - фиксирован 2 микрошурупами с небной поверхности нижней челюсти в проекции 4.5-4.7 зубов.
Слепые пространства между блоками заполнены костной стружкой. На область проведенной реконструкции уложена резорбируемая мембрана. Слизисто-надкостничный лоскут мобилизован. Рана ушита узловыми и П-образными швами пролен 5/0. Асептическая давящая повязка.
Послеоперационный период протекал без осложнений. На 10 сутки после операции больной выписан.
Функция верхней конечности восстановлена в исходном объеме к 3-ей неделе.
Через 9 месяцев больному установлено 6 дентальных имплантатов в зоне проведенной костной пластики, на которые фиксирована условно-съемная ортопедическая конструкция.
По данной методике прооперировано 10 больных: 4 пациентам проводилась костная пластика только на верхней челюсти, 1 пациенту - только на нижней челюсти, 5 больным выполнялась костная пластика на обеих челюстях.
Всем пациентам были установлены дентальные имплантаты в зоне проведенной костной пластики, на которые фиксированы условно-съемные ортопедические конструкции.
Предлагаемый способ позволяет значительно снизить травматичность, сократить время послеоперационной реабилитации донорской области больного, обеспечить низкую степень резорбции в послеоперационном периоде, дает возможность объемного моделирования и позволяет формировать различные по составу костные блоки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФОРМИРОВАНИЯ ВАСКУЛЯРИЗИРОВАННОГО КОСТНОГО АУТОТРАНСПЛАНТАТА ИЗ ЛАТЕРАЛЬНОГО КРАЯ ЛОПАТКИ ДЛЯ ЗАМЕЩЕНИЯ ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2012 |
|
RU2488357C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ ПРИ ДЕФЕКТЕ АЛЬВЕОЛЯРНОГО ОТРОСТКА | 2011 |
|
RU2476163C1 |
| Способ устранения дефекта нижней челюсти | 2017 |
|
RU2670911C9 |
| СПОСОБ ПЛАСТИКИ АЛЬВЕОЛЯРНОГО ОТРОСТКА ПРИ ВРОЖДЕННЫХ РАСЩЕЛИНАХ | 2002 |
|
RU2217083C1 |
| СПОСОБ УСТРАНЕНИЯ ОБШИРНЫХ ДЕФЕКТОВ ВЕРХНЕЙ ЧЕЛЮСТИ ПРИ ВРОЖДЕННЫХ СКВОЗНЫХ РАСЩЕЛИНАХ ВЕРХНЕЙ ГУБЫ И НЁБА | 2010 |
|
RU2435537C1 |
| СПОСОБ УСТРАНЕНИЯ ДЕФЕКТА АЛЬВЕОЛЯРНОГО ОТРОСТКА ЧЕЛЮСТИ | 2010 |
|
RU2456945C2 |
| СПОСОБ КОСТНОЙ ПЛАСТИКИ НИЖНЕЙ ЧЕЛЮСТИ | 2002 |
|
RU2214801C1 |
| Способ устранения расщелины альвеолярного отростка верхней челюсти | 2017 |
|
RU2668807C1 |
| СПОСОБ ПОДГОТОВКИ КОЖНО-КОСТНО-МЫШЕЧНОГО ЛОСКУТА ДЛЯ ЗАМЕЩЕНИЯ ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2005 |
|
RU2301038C2 |
| СПОСОБ УСТРАНЕНИЯ КОМБИНИРОВАННОГО ДЕФЕКТА ОРБИТЫ И ВЕРХНЕЙ ЧЕЛЮСТИ | 2017 |
|
RU2653802C2 |

Изобретение относится к медицине, а именно к челюстно-лицевой хирургии, и предназначено для использования при костной пластике альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти. Для этого используют аутотрансплантат из латерального края лопатки и моделируют из него единый костный блок, состоящий из кортикально-губчатой и плоской частей, который изгибают по форме дефекта с сохранением заданной формы, или костные блоки в необходимом количестве требуемых размеров и формы. Для забора аутотрансплантата послойно рассекают подкожно-жировую клетчатку и поверхностную фасцию спины, мобилизуют широчайшую мышцу спины и отводят последнюю кпереди. Проходят между малой и большой круглой мышцами, отводят их в сторону, сохраняя при этом кровоснабжение, иннервацию и точки прикрепления мышц, осуществляют поднадкостничное скелетирование латерального края лопатки необходимой длины. Способ позволяет значительно снизить травматичность операции, сократить время послеоперационной реабилитации донорской области больного, обеспечить низкую степень резорбции в послеоперационном периоде, дает возможность объемного моделирования и позволяет формировать различные по составу костные блоки. 3 ил., 1 пр.
Способ костной пластики альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, включающий забор кортикально-губчатого аутотрансплантата и замещение дефекта, отличающийся тем, что аутотрансплантат забирают из латерального края лопатки и моделируют из него единый костный блок, состоящий из кортикально-губчатой и плоской частей, который изгибают по форме дефекта с сохранением заданной формы, или костные блоки в необходимом количестве требуемых размеров и формы, для забора аутотрансплантата послойно рассекают подкожно-жировую клетчатку и поверхностную фасцию спины, мобилизуют широчайшую мышцу спины и отводят последнюю кпереди, проходят между малой и большой круглой мышцами, отводят их в сторону, сохраняя при этом кровоснабжение, иннервацию и точки прикрепления мышц, осуществляют поднадкостничное скелетирование латерального края лопатки необходимой длины.
| СПОСОБ РЕКОНСТРУКЦИИ НИЖНЕЙ ЧЕЛЮСТИ АЛЛОГЕННЫМ ТРАНСПЛАНТАТОМ С ОДНОМОМЕНТНОЙ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИЕЙ (ВАРИАНТЫ) | 2015 |
|
RU2595087C1 |
| СПОСОБ ФОРМИРОВАНИЯ ВАСКУЛЯРИЗИРОВАННОГО КОСТНОГО АУТОТРАНСПЛАНТАТА ИЗ ЛАТЕРАЛЬНОГО КРАЯ ЛОПАТКИ ДЛЯ ЗАМЕЩЕНИЯ ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2012 |
|
RU2488357C1 |
| Электромагнитный счетчик электрических замыканий | 1921 |
|
SU372A1 |
| КАСЬЯНОВ И.В., Микрохирургическая аутотрансплантация тканей на голову и шею; р-лы "Задачи исследования", "Научная новизна"; автореф | |||
| дисс | |||
| на соиск | |||
| уч | |||
| ст | |||
| к.м.н., С-Петербург, 1992 | |||
| K.-D | |||
| WOLFF, et al., Забор микрососудистых лоскутов, 2009, с | |||
| Способ размножения копий рисунков, текста и т.п. | 1921 |
|
SU89A1 |
Авторы
Даты
2018-07-11—Публикация
2017-02-07—Подача