Изобретение относится к медицине, конкретно к нейрохирургии, и может быть использовано при оперативном лечении больных с дегенеративным стенозом шейного отдела позвоночника на двух и более уровнях с формированием сдавления спинного мозга или его корешков.
Многоуровневый дегенеративный стеноз позвоночного канала среди причин сдавления спинного мозга и корешков занимает значительное место и является сложной проблемой в плане выработки правильной стратегии лечения. Решение о необходимости проведения оперативного лечения, его сроков и объемов вмешательства до сих пор обсуждается в литературе, и четких указаний нет. Однако проведение оперативного лечения в ранние сроки достоверно имеет преимущество перед поздними сроками.
Хирургическое лечение при многоуровневом дегенеративном стенозе является сложной и многоэтапной задачей. Основной задачей является задняя декомпрессия и включают в себя декомпрессию с/без фиксаций позвоночно-двигательных сегментов.
Существующий метод хирургического лечения не может считаться полностью безопасным, так как является потенциальным травмирующим фактором и вынуждающим использовать дорогостоящие стабилизирующие системы для предотвращения развития кифотической деформаций позвоночника. Имеется риск перелома винтов использующихся для стабилизации позвоночника.
Известен способ декомпрессии шейного отдела позвоночника по средствам ляминэктомия, когда производится удаление элементов задней опорной колонны. (Oyama М, Hattori S, Moriwaki N, Nitta S: .A new method of cervical laminectomy. Chuubu Nippon Seikeigeka Gakkai Zasshi 16: 792-794, 1973 (Japanese)).
Недостатком способа является развитие кифотической деформации позвоночника, нестабильности, рубцово-спаечном процессе в оперированном отделе позвоночного канала с развитием рестеноза позвоночного канала. Проблема деформации и нестабильности при ляминэктомии решается инструментализацией, но это приводит к удорожанию оперативного вмешательства, усилению дегенеративных изменений в прилежащих сегментах позвоночника, снижению объема движения в шейном отделе позвоночника.
Другие способы объединяются под общим названием-ляминопластика. Основные методики - это модификации трех основных методик по типу Z-образная пластика, "одностворчатой открытой двери" и "французской двери". Общим для этих методик является сохранение элементов задней опорной колонны по Денису и расширение позвоночного канала на шейном уровне.
Недостаток способов ляминопластики сводится к недостаточной декомпрессии латеральных отделов, компрессии латеральных отделов позвоночного канала мигрирующей дужкой позвонка и использование высокоскоростной дрели вблизи нейрососудистых структур.
Задачей предлагаемого изобретения является разработка способа ляминопластики на уровне шейного отдела позвоночника, позволяющего провести достаточную декомпрессию латеральных отделов позвоночного канала, минимизировать риски сдавления или повреждения нейрососудистых структур, расширить позвоночный канал, устранить причину сдавления спинного мозга и корешков спинного мозга, формирование костного мостика по ходу пластин для ляминоспластики.
Это достигается за счет методики билатеральноего выпиливания задних отделов позвоночного канала при помощи ультрозвукового костного скальпеля, фиксации костного лоскута титановыми минипластинами, которые предварительно промазываются остеоиндуктивным материалом для формирование костных «мостиков» между дужкой и суставом и их использование позволяет отказаться от применения аутотрансплантантов для поддержания адекватной декомпрессии и травматизацией места забора донорского материала.
Сущность способа заключается в том, что производится срединный разрез по задней поверхности шеи в проекций позвонков, скелетируются дужки и суставные отростки шейных позвонков, затем при помощи ультразвукового костного скальпеля производится двустороннее пропиливание латеральных отделов дуг позвонков в месте их перехода в сустав, фиксация дуг позвонков к кортикальной пластинки суставов и оставление диастаза примерно в 1 см., индивидуально моделируются пластины для ляминопластики которые предварительно промазывают остеоиндуктивным материалом.
Остеоиндуктор - трансплантант содержащий вещества привлекающие незрелые костные и стволовые клетки и способствующих их пролефираций и дифференциаций в костнообразующие клетки [Martin, Сорау, 2013].
Эффективность формирование костной ткани остеоиндуктором продемонстрирована в лабораторных (Sherman и др., 2010) и клинических условиях (Gomar, Orozco, Luis, 2007), (Lauweryns, Raskin, 2015).
(Gomar F., Orozco R., Luis J. P-15 small peptide bone graft substitute in the treatment of non-unions and delayed union. A pilot clinical trial // 2007. C. 93-99.
Lauweryns P., Raskin Y. Prospective analysis of a new bone graft in lumbar interbody fusion: Results of a 2- year prospective clinical and radiological study // Int. J. Spine Surg. 2015. T. 9.
Martin M.M., Copay A.G. Advances in Bone Grafts and Fusion Augmentation // 2013. T. 8. №1. C. 1-4.
Sherman B.P. и др. Evaluation of ABM / P-15 versus autogenous bone in an ovine lumbar interbody fusion model // 2010. C. 2156-2163.).
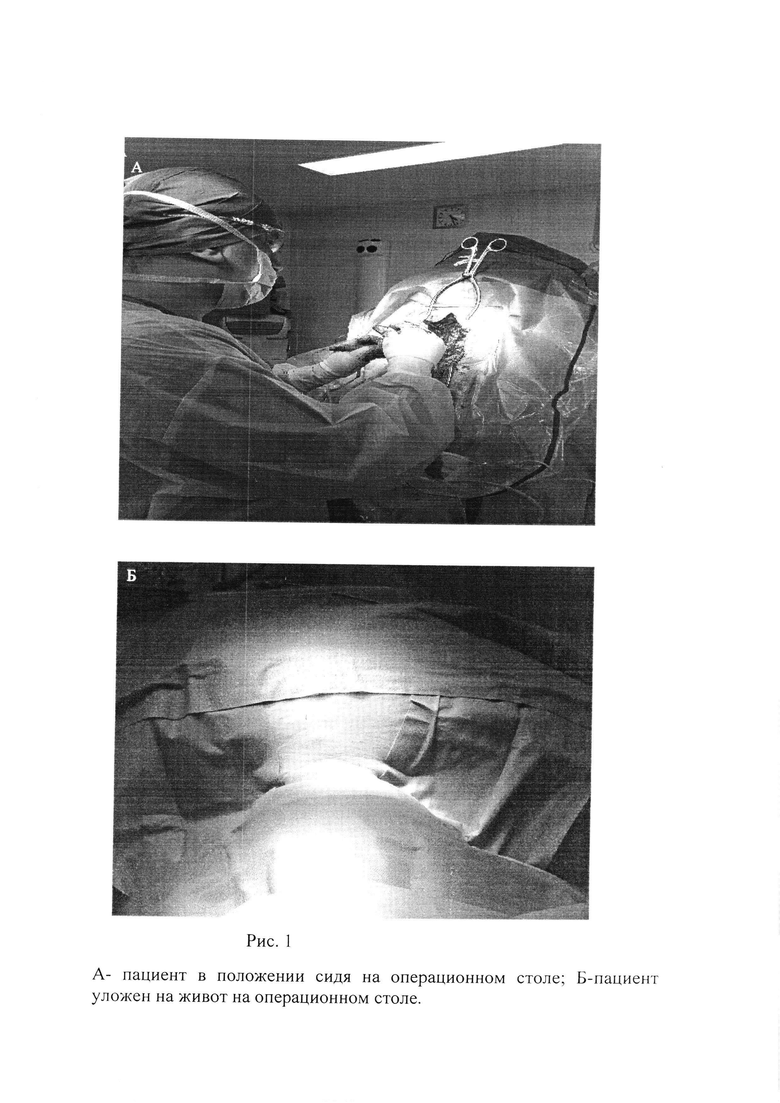
Больной укладывается на моделируемый спинальный стол в положении сидя или лежа на животе (Рис. 1).
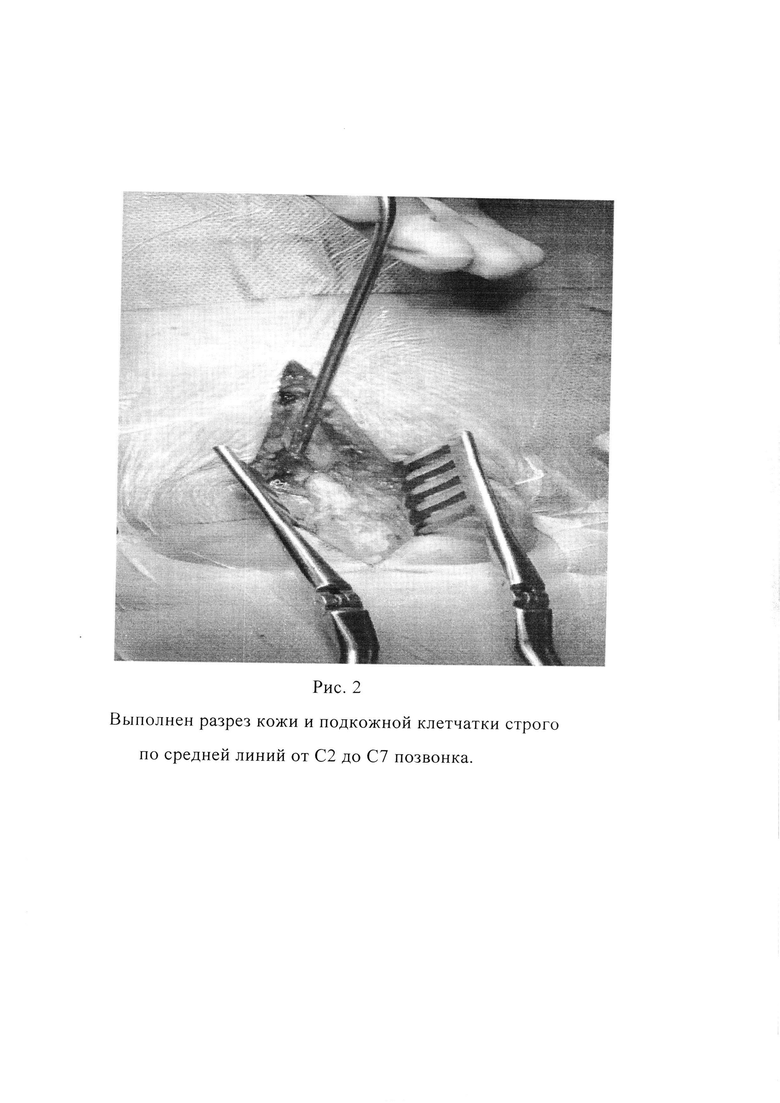
Это позволяет расправить складчатость шеи и, особенно это актуально у больных с ожирением. Под места костных выступов подкладываются силиконовые валики. Туловище фиксируется ремнем. Волосы сбривают выше уровня затылочного выступа. Голова жестко фиксируется скобой Мейфилда к столу. Электроды для нейромониторинга размещают до полной фиксации пациента на операционном столе. Рентгеном определяется место разреза. Пальпируются костные анатомические ориентиры (остистые отростки С2 и С7 позвонков). Выполняется задний продольный разрез кожи и подкожной клетчатки по средней линии от уровня С2 до С7 (Рис. 2).
Далее строго по средней линии идет этап скелетирования. Таким образом, максимально сохраняются мышцы, что минимизирует кровопотерю (бессосудистая область) и в дальнейшем уменьшается аксиальную боль в шее. Мышцы отводятся в латеральном направлении от уровня С2 до С7 (Рис. 3).
Остистые отростки и дужки скелетируются, с сохранением межостистой и надостистой связок. Необходимо как можно больше скелетировать мягкие ткани латерально (оптимально до середины латеральных масс позвонков С2 и С7).
Последующий этап операции - это пропиливание дуг позвонков. Данная манипуляция с последующим подъемом заднего опорного комплекса является самой важной (максимальный риск повреждения ТМО, мобилизация дурального мешка, возможное кровотечение из спазмированных латеральных вен и др.). Сквозной пропил, который представляет собой повреждение наружного и внутреннего кортикальных слоев делается с двух сторон от остистого отростка и выполняется он в латеральной части дуги позвонка, в том месте, где происходит ее переход в дугоотросчатый сустав (рис. 4). Он осуществляется с помощью ультразвукового костного скальпеля Misonix.
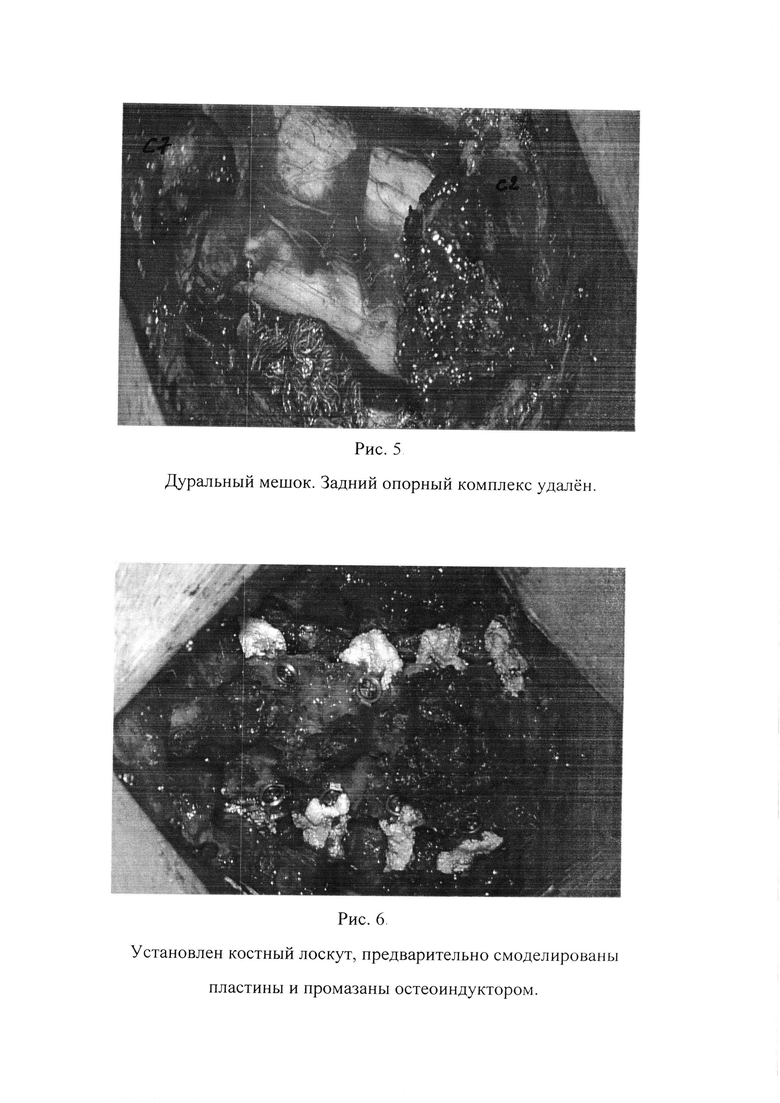
Желтую связку рассекают для смещения пластинки в ходе даминопластики, соблюдая предельную осторожность, чтобы избежать профузного эпидурального кровотечения на данном этапе операции. Затем рассекаются межостистые связки на уровнях С2-С3 и С6-С7. Полностью отсекаем желтую связку на всем протяжении пластинки дуги позвонка. Далее следует этап временного удаления заднего опорного комплекса (Рис. 5).
Для достижения гемостаза используем биполярный коагулятор или гемостатические средства.
После удаления заднего опорного комплекса, приступаем к моделированию пластин. Для каждого больного пластина моделируется интраоперационно и индивидуально, При фиксации микропластины винтами место введения следует полностью скелетировалось, оставив только наружную кортикальную поверхность.
Смоделированные пластины первоначально фиксируется за мобилизованные дужки, когда пластины будут прикручены ко всем дужкам, весь комплекс помещается в исходное положение и фиксируется за дугоотросчатые суставы. Важным моментом является зафиксировать к суставам так, чтобы образовалась лесенка, которая и позволяет увеличить объем позвоночного канала. Этот маневр достигается благодаря правильному моделированию пластин. Диастаз между дужками и дугоотросчатыми суставами должен не превышать 10 мм (оптимально 5-7 мм, в зависимости от изначального стеноза канала и клинических проявлений). Пластины промазываются остеоиндуктором после фиксаций костного лоскута (Рис. 6).
Конечным этапом выполняется ушивание раны. Для минимизации аксиальной боли мышцы шеи сшиваются тремя наводящими швами. Вышележащие мягкие ткани сшиваются послойно. Размер послеоперационной раны не превышает 10 см.
Пример 1.
Больной С. поступил в отделение нейрохирургии (история болезни N 71115/17/1, 2015 г.) с диагнозом: "Стеноз позвоночного канала на уровне С4-С7".
Клинически был выявлен радикулярный болевой синдром по левому С6 дерматому, гипестезия по левому С6 дерматому. Болевой синдром 9 баллов по ВАШ, степень выраженности миелопатии JOA 15 баллов, Nurick 0 баллов.
Была произведена операция.
Протокол операции.
Положение пациента на сидя. Под контролем интраоперационного рентгена размечены С2-С7 позвонки. Выполнен линейный разрез по задней поверхности шеи по средней линии в проекций С2-С7 позвонков. Выполнено скелетирование дужек С2-С7 позвонков. Под контролем микроскопа при помощи ультразвукового скальпеля выполнено костно-пластическая декомпрессивная ляминопластика на уровне С3-С7 позвонков, удалена желтая связка. Дуральный мешок расправился. Смоделированы пластины для ляминопластики в количестве 10 штук, костный лоскут фиксирован 20 винтами, пластины для ляминопластики обильно обработаны остеоиндуктором. Гемостаз. Послойное ушитие мягких тканей с оставлением ваккумного дренажа. Асептическая наклейка на область оперативного вмешательства.
Дренаж удален на следующий день.
Пациент выписан на 3 сутки после оперативного вмешательства.
При контрольном осмотре через 15 месяцев отмечается полный регресс болевого синдрома и чувствительных расстройств. Болевой синдром 0 баллов по ВАШ, степень выраженности миелопатии JOA 17 баллов, Nurick 0 баллов. На контрольном КТ исследований признаков смещения костного лоскута нет.
Таким образом, предложенный способ ляминопластики с использование остеоиндуктора позволяет минимализировать операционную травму, безопасно выполнить декомпрессию позвоночного канала на шейном уровне. Данный способ требует использование костного скальпеля, операционного микроскопа, пластин для ляминопластики, остеоиндукционного материала.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ установки протеза межпозвонкового диска с использованием аппарата для нейронавигации | 2022 |
|
RU2785030C1 |
| СПОСОБ ЗАДНЕЙ ДЕКОМПРЕССИИ СПИННОГО МОЗГА ПРИ СТЕНОЗЕ ПОЗВОНОЧНОГО КАНАЛА | 2022 |
|
RU2791410C1 |
| УСТРОЙСТВО ДЛЯ ФИКСАЦИИ И СПОСОБ КОМБИНИРОВАННОГО ПЕРЕДНЕГО И ЗАДНЕГО АТЛАНТОАКСИАЛЬНОГО СПОНДИЛОДЕЗА ПРИ ПЕРЕЛОМОВЫВИХАХ C-C ПОЗВОНКОВ | 2009 |
|
RU2401079C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АНОМАЛИЕЙ КИММЕРЛЕ | 2017 |
|
RU2648007C1 |
| Способ имплантации фиксирующих винтов в С2 позвонок при хирургическом лечении краниовертебральной нестабильности | 2019 |
|
RU2716457C1 |
| СПОСОБ ДОРСАЛЬНОГО СПОНДИЛОДЕЗА АТЛАНТОАКСИАЛЬНОГО КОМПЛЕКСА | 2019 |
|
RU2702457C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ДОСТУПА К ВЕРХНЕ-ШЕЙНОМУ ОТДЕЛУ ПОЗВОНОЧНИКА ПРИ ОПУХОЛЕВОЙ ПАТОЛОГИИ | 2013 |
|
RU2517371C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЕГЕНЕРАТИВНОГО ФОРАМИНАЛЬНОГО СТЕНОЗА НА ШЕЙНОМ ОТДЕЛЕ ПОЗВОНОЧНИКА | 2019 |
|
RU2723766C1 |
| Способ реконструкции позвоночного канала при многоуровневом стенозе шейного отдела позвоночника | 2019 |
|
RU2728106C2 |
| СПОСОБ КОСТНО-ПЛАСТИЧЕСКОЙ ЛАМИНЭКТОМИИ | 2006 |
|
RU2336041C2 |

Изобретение относится к медицине, а именно к ортопедии и нейрохирургии и может быть использовано для ляминопластики на уровне шейного отдела позвоночника. Способ включает срединный разрез по задней поверхности шеи в проекций позвонков, скелетирование дужек и суставных отростков шейных позвонков. Затем при помощи ультразвукового костного скальпеля производят двустороннее пропиливание латеральных отделов дуг позвонков в месте их перехода в дугоотростчатый сустав, фиксируют дуги позвонков к кортикальной пластинке суставов и оставляют диастаз не более 1 см. Моделируют пластины с учетом индивидуальной особенности пациента, которые предварительно обрабатывают остеоиндуктивным материалом. Выполняют ушивание раны. Способ обеспечивает декомпрессию латеральных отделов позвоночного канала, расширение позвоночного канала, устранение причин сдавления спинного мозга и корешков спинного мозга, формирование костного мостика по ходу пластин для ляминоспластики за счет методики билатеральноего выпиливания задних отделов позвоночного канала при помощи ультрозвукового костного скальпеля. 6 ил., 1 пр.
Способ ляминопластики на уровне шейного отдела позвоночника, включающий срединный разрез по задней поверхности шеи в проекции позвонков, скелетирование дужек и суставных отростков шейных позвонков, затем при помощи ультразвукового костного скальпеля производят двустороннее пропиливание латеральных отделов дуг позвонков в месте их перехода в дугоотростчатый сустав, фиксируют дуги позвонков к кортикальной пластинке суставов и оставляют диастаз не более 1 см, моделируют пластины с учетом индивидуальной особенности пациента, которые предварительно обрабатывают остеоиндуктивным материалом, затем выполняют ушивание раны.
| Oyama М, Hattori S, Moriwaki N, Nitta S:.A new method of cervical laminectomy | |||
| Устройство для электрической сигнализации | 1918 |
|
SU16A1 |
| СПОСОБ ДОРСАЛЬНОГО СПОНДИЛОДЕЗА АТЛАНТОАКСИАЛЬНОГО КОМПЛЕКСА | 2019 |
|
RU2702457C1 |
| Способ удаления люмбосакральной липомы спинного мозга методом тракционной бикоагуляционной диссекции | 2016 |
|
RU2611765C1 |
| СПОСОБ ДОРСАЛЬНОГО СПОНДИЛОДЕЗА АТЛАНТОАКСИАЛЬНОГО КОМПЛЕКСА | 2019 |
|
RU2702457C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЛАМИНОПЛАСТИКИ | 2009 |
|
RU2441612C2 |
| РАСТВОР-ИНДУКТОР ОСТЕОГЕНЕЗА ДЛЯ СТОМАТОЛОГИИ | 1998 |
|
RU2136263C1 |
| Способ определения степени риска развития цереброваскулярной патологии при миелопролиферативных заболеваниях | 2020 |
|
RU2727005C1 |
| WO 2010144636 A1, 16.12.2010 | |||
| Ваккаро | |||
Авторы
Даты
2020-07-08—Публикация
2019-11-01—Подача