Изобретение относится к медицине, а именно к травматологии, ортопедии, ультразвуковой диагностике, и может быть использовано в амбулаторном лечении фиброзно-спаечного изменения в субакромиальном пространстве с помощью ультразвук-ассистированной игольчатой фибротомии с введением лечебного препарата.
Боль в плече нетравматического генеза является третьей по частоте жалобой у пациентов с заболеваниями опорно-двигательного аппарата после болей в пояснице и шее. В общей популяции заболевания плечевого сустава встречаются у 15-20% людей [Скворцов В.В., и соавт., Актуальные вопросы диагностики и лечения плечелопаточного периартрита // Поликлиника. – 2011. - №2-1. – С.56-58]. Ежегодная заболеваемость составляет 10 случаев на 1000 человек, достигая 25 случаев на 1000 человек в возрастной группе 42-46 лет [ BurkhartS., BarthJ. Arthroscopic repair of massive rotator cuff tears with stage 3 and 4 fatty degeneration // Arthroscopy. – 2007. Т. 23. № 4. P. 347-354].
В группе старше 70 лет до 21% обращений связано с поражением ротаторной манжеты [Маркс В.О., 1978; Никифоров А.С.,2006; Urwin M., 1998; Dinnes J., 2003]. Самыми частыми причинами хронической боли в плече в группе старше 40 лет являются: субакромиальный импинджмент-синдром (в дальнейшем - СИС), разрывы ротаторной манжеты, адгезивный капсулит, артрит плечелопаточного и ключично-акромиального суставов, кальцифицирующий тендиноз [Мак Нелли Ю., 2007; CodsiM.J., 2007; KeltonM., 2008; MurphyR.J., 2010; OttenheijmR.P.,2014]. Патология вращательной манжеты плеча (rotator cuffpathology) считается самой распространенной причиной боли и двигательных нарушений в плечевом суставе. Синдром развивается при паталогическом изменении сухожилий и мышц в результате хронической микротравматизации или острой травмы преимущественно под коракоакромиальной аркой. Паталогическому процессу вращательной манжеты чаще подвергается сухожилие надостной мышцы, находящееся непосредственно под акромиальным отростком и область субакромиальной сумки. В патоморфологическое развитие СИС вносят значимый вклад хронические воспалительные процессы в субакромиальной сумке с последующими спаечно-фиброзными изменениями в субакромиальном пространстве. Лечение СИС зависит от степени выраженности клинических проявлений и от стадии процесса, варьирует от консервативной противовоспалительной терапии (НПВП), физиотерапевтического лечения, лечебной гимнастики, инъекцией глюкокортикостероидов (ГКС), до оперативного вмешательства (артроскопическая субакромиальная декомпрессия).
В отечественных и зарубежных публикациях встречаются лишь единичные упоминания о вероятном наличии данных изменений и возможности комплексной лучевой диагностики в визуальной оценке и интерпретации параметров рубцово-фиброзных изменений субакромиальной зоны [И. Насникова, Н. Маркина, и М. Кислякова. Импинджмент-синдром плечевого сустава: возможности современной ультразвуковой диагностики, КМКВ, вып. 1, сс. 72-76, дек. 2014.; ГУ«Республиканский научно-практический центр онкологии и медицинской радиологии им. Н.Н. Александрова» Доманцевич В.А.» Дифференциальная лучевая диагностика тендиноза, импинджмент-синдрома и адгезивного капсулита плечевого сустава», Автореферат диссертации кандидата медицинских наук ,Минск, 2017]. Таким образом, улучшение диагностики СИС с верификацией данных изменений при помощи УЗИ и МРТ является актуальной проблемой. В нашей работе мы попытались выявить прежде не изученные факторы патологически измененных периартикулярных тканей в виде субакромиального фиброза, верифицированных по данным УЗИ и МРТ, которые могут дополнительно участвовать в клиническом проявлении СИС.
В настоящее время большинство оперирующих ортопедов придерживается стратегии проведения артроскопической коррекции внутрисуставных изменений при СИС [Анализ эффективности консервативного лечения пациентов с субакромиальным импиджмент-синдромом: Вестник травматологии и ортопедии им.Н.Н.Приорова, 2018.-№1.-С.13-21,Емельяненко М.В. , Лазко Ф.Л., Гажонова В.Е). Другие же ортопеды, преимущественно амбулаторного звена, настаивают на эффективности консервативного лечения данного синдрома[1–7Steuri R., Sattelmayer M., Elsig S. et al.Effectiveness of conservative interventions including exercise, manual therapy and medical management in adults with shoulder impingement: a systematic review and metaanalysis of RCTs. Br. J. Sports Med. 2017; 51 (18): 13407. doi: 10.1136/bjsports2016096515.]
Известен метод лечения паталогического процесса, обусловленного дегенеративно-воспалительными изменениями плечевого сустава, который применяют при терминальной стадии СИС, включающий введение глюкокортикостероидов (ГКС) в субакромиальное пространство при 2-3 степени заболевания[HayE. M.,etal. // Ann. Rheum. Dis. – 2003. – Vol. 62, №5. – P. 394–399]. Авторы этих работ указывают на необходимость создания высокой местной концентрации противовоспалительного препарата при наличии этого процесса, [BergmanG. J.// Ann. Intern. Med. – 2004. –Vol. 14, №6. – P. 432–439]. Вместе с тем известно, что при проведение блокад с кортикостероидными препаратами у данной группы пациентов при некорректном введении препарата непосредственно в толщу сухожилия, например, при отсутствии должного контроля, может усугубить патологический процесс (в виде микрокристализации) с последующими выраженными атрофическими и дегенеративными изменениями, вплоть до разрыва ротаторов
Известен классический способ субакромиальной блокады без ультразвукового сопровождения, применяемый при лечении паракапсулярной патологии (Чибисов О.Н «Блокады в травматологии и ортопедии» Практическое руководство, Кемерово 2014г). При этом блокада проводится инъекцией вслепую. Блокаду выполняют спереди, сзади и с латеральной стороны. При пункции спереди на передней поверхности плечевого сустава определяется малый бугорок плечевой кости и клювовидный отросток лопатки, между которыми выбирают место для пункции плечевого сустава. Иглу направляют точно спереди назад. Для пункции сзади больного укладывают на живот, нащупывают задний край верхушки акромиального отростка и лежащий под ним край дельтовидной мышцы. Здесь определяют неглубокую ямку, ограниченную краем упомянутой мышцы и идущей почти горизонтально надостной мышцей. Иглу вводят в дно ямки, продвигая в направлении клювовидного отростка. Пункцию плечевого сустава с латеральной стороны выполняют в положении больного сидя или лежа на здоровом боку. Руку укладывают вдоль туловища. Иглу вводят посередине между концом акромиального отростка и большим бугорком плечевой кости.
Недостатком этих способов, является возможность дополнительной травматизации сухожильно-связочного комплекса с введением ГКС в толщу сухожилия, а также недостаточный опыт практикующего врача-ортопеда, который может отрицательно сказаться на лечении.
На протяжении последнего десятилетия внедрены и успешно реализуются методики субакромиальной инъекции под ультразвуковой навигацией. По сути, это модифицированные предшествующие методики с применением новых технологий ультразвукового оборудования и новых возможностей современных датчиков с матрицей высокой плотности, которые дают возможность четко идентифицировать иглу вплоть до ее среза. Все эти методики и рекомендации объединяет одно - лечебный препарат вводится непосредственно в полость субакромиальной сумки как с предшествующей эвакуацией содержимого (что предпочтительно), так и без нее.
Наиболее близким к заявляемому способу является способ малоинвазивного лечения субакромиального ущемления, возникшего в процессе дегенеративно-воспалительного заболевани плечевого сустава с проявлением СИС путем инъекции лечебного препарата –анестетика под ультразвуковой навигацией в субакромиальную сумку (Ультразвуковая диагностика болезней костно-мышечной системы и инъекции под ультразвуковым контролем: Практическое руководство. Питер Ристегини; перевод с английского; под общей редакцией докт. мед. наук, проф. А.М.Лилы: Москва «МЕДпресс-информ» 2019г. стр 53). При этом пациента усаживают на стул лицом к сканеру, датчик располагают поперечно над подакромиальной сумкой и сухожилием надостной мышцы при выходе его из-под переднего края подакромиальной сумки. Иглу вводят под углом 45° к датчику, направляя ее из заднелатерального положения в переднемедиальное. Инъекцию выполняют болюсно, раствор проникает свободно, сумка по мере наполнения растягивается.
Однако известный способ является недостаточно эффективным в случае изменений субакромиального пространства у пациентов с длительным анамнезом заболевания, в процессе которого возникают последствия перенесенного воспалительного процесса в виде эволюции субакромиального бурсита с последующим развитием субакромиального фиброза, который усугубляет течение субакромиального импинджемент синдрома.
Гиперплазия или патологический рост соединительной ткани является следствием продуктивной фазы хронического воспаления. Воспаление изначально носит защитный характер, но не всегда воспалительная реакция протекает в пределах нормы. Ключевым моментом продуктивной фазы процесса воспаления и формирования фиброза является стимуляция функции фибробластов как макрофагиальными цитокинами, так и продуктами деструкции соединительной ткани. Фиброз – это конечный продукт воспаления, который самостоятельно регрессировать не может - настолько далеко в этом случае заходит патологический процесс. Необходимо вмешательство извне.
Задачей, на решение которой направлено заявляемое изобретение является создание способа, направленного на максимально точное и прицельное воздействие на локальную зону фиброза в субакромиальном пространстве в виде игольчатой фибротомии ,с последующим гидродиструктивным расслоением этой зоны, обеспечив тем самым субакромиальную декомпрессию в амбулаторной практике.
Техническим результатом заявляемого изобретения является повышение эффективности лечения в случае изменений субакромиального пространства у пациентов с длительным анамнезом заболевания в процессе которого возникают последствия перенесенного воспалительного процесса в виде эволюции субакромиального бурсита с последующим развитием субакромиального фиброза, который усугубляет течение субакромиального импинджемент синдрома.
Этот технический результат достигается тем, что при малоинвазивном лечении субакромиального импинджмент-синдрома (СИС) под ультразвуковой навигацией при дегенеративно-воспалительных заболеваниях плечевого сустава путем введения в область субакромиального пространства лекарственного раствора, отличающийся тем, что предварительно выявляют наличие фиброзно-спаечных изменений в субакромиальном пространстве, с помощью УЗИ и/или МРТ, после чего в амбулаторных условиях осуществляют прицельную игольчатую фибротомию выявленной зоны фиброза под ультразвуковой навигацией с помощью УЗ – датчика, размещенного продольно во фронтальной плоскости ниже латерального края акромиона, для сканирования в продольном направлении по ходу сухожилия надостной мышцы в области ее дистального отдела и фиброзно-измененной субакрмиальной сумки с поиском и до верификации в УЗ-сканере монитора, изображения в котором определяются: латеральный контур акромиона, дельтовидная мышца, латеральный контур головки плеча с сегментом дистального отдела сухожилия надостной мышцы и фиброзно-измененная зона в субакромиальном пространстве , после чего осуществляют игольчатую фибротомию фиброзноизмененной зоны иглой, которую вкалывают латеральнее датчика по длинной оси в направлении субакромиального пространства и проводят в латеро-медиальном направлении под углом к плоскости датчика 30-40°, при постоянном визуальном контроле иглы и ее кончика, при этом проходят последовательно подкожную клетчатку, дельтовидную мышцу в направлении субакромиального пространства, осуществляя скольжение иглы по верхнему контуру сухожилия надостной мышцы и послойную инфильтрацию тканей в месте скольжения иглы, начиная ее над сухожилием надостной мышцы в виде инфильтрации предпосылкой лечебного раствора перед срезом кончика иглы для улучшения визуального контроля и предварительной анальгезии, затем, продолжая движение, проникают в область фиброзно-измененной зоны, расположенной между нижним контуром акромиона и верхним сегментом сухожилия надостной мышцы, фиксируя характерный «хруст» и преодолевая сопротивление, которые подтверждают точность попадания иглы в область патологического процесса, под давлением вводят лечебный раствор в эту область, осуществляя по мере продвижения иглы гидродеструкцию спаечно-фиброзной зоны до ощущения провала поршня шприца, свободного распространения лечебного раствора и появления гипоэхогенного артефакта на мониторе УЗИ-аппарата, причем, в качестве лечебного раствора используют состав, содержащий 10 - 20 мл 0,2% ропивакаина в смеси с 2 мл дексаметазона и лидазы 64 Ед.
При этом предварительное выявление наличия фиброзно-спаечных изменений в субакромиальном пространстве с помощью УЗИ осуществляют по наличию гипоэхогенной зоны над верхним контуром сухожилия измененной надостной мышцы и в области субакромиального пространств, которое оценивают, как фиброзные изменения в проекции субакромиальной сумки.
Таким образом, в заявляемом изобретении предполагается под ультразвуковым контролем прицельно проникать в предварительно верифицированный локальный субакромиальный фиброз, расслаивая его кончиком иглы и предпосылая лечебную смесь, тем самым производя последовательно фибротомию и гидродеструкцию.
Способ разработан в ФГБУ «ФЦТОЭ» Минздрава России (г. Чебоксары), прошел клиническую апробацию в амбулаторных условиях у 48 пациентов в возрасте от 42 до 68 лет (мужчин -8, женщин- 40) с жалобами на ограничение движения и постоянную боль в плечевом суставе продолжительностью более 6 месяцев.
Критериями отбора служило наличие непрекращающейся болевой симптоматики в плечевом суставе, ограничение движения, несмотря на проводимое консервативное медикаментозное и физиотерапевтическое лечение, отсутствие признаков септического воспаления в суставе и исключения значимой костной патологии в виде выраженных костных экзостозов и вертеброгенной патологии. Лечение проводилось в амбулаторных условиях. Все пациенты подписывали информированное согласие для исследования и лечения. Перед началом лечения все больные прошли клиническое, рентгенологическое и ультразвуковое (УЗ) обследования и МРТ. В результате клинического исследования отобраны 48 пациентов с признаками фиброзных изменений в субакромиальном пространстве. дегенеративные изменения сухожилия надостной мышцы, с наличием гипоэхогенной зоны над верхним контуром сухожилия надостной мышцы и в области субакромиального пространства, как правило, толщиной от 1,5 мм до 2,5 мм, оцениваемые, как фиброзные изменения в проекции субакромиальной сумки вследствии перенесенного субакромиального бурсита (фиг. 3).
При динамическом ультразвуковом исследовании с помощью клинических тестов визуально определялся эффект ущемления дегенеративно-измененного сухожилия надостной мышцы в зоне фиброзно-измененной ткани в субакромиальном пространстве в проекции измененной субакромиальной сумки. Данные УЗИ сопоставляли и оценивали с помощью МРТ- исследования - фиг 4, где представлена картина начальных проявлений субакромиального фиброзного изменения в виде зоны пониженного сигнала на т2, с отсутствием на этом этапе костных разрастаний. В рамках клинического исследования с помощью МРТ проводили сравнительную оценку состояния субакромиального пространства, определяя толщину сухожилия надостной мышцы и фиброзного изменения в подакромиальной зоне, полученные результаты сопоставимы. по данным МРТ высота локального фиброза в коронарном фронтальном срезе варьировала, как правило, в диапазоне 1.8-2.2 мм.
В качестве лечебного раствора использовали от 10 мл до 20 мл 0,2% ропивакаина (в зависимости от массы тела) в смеси с 2 мл дексаметазона и лидазы 64 Ед, что достаточно для длительного купирования болевой симптоматики, по нашим наблюдениям, от 3 суток до 1 нед. Кортикостероиды в совокупности с анестетиком обладают мощным противовоспалительным и обезболивающим эффектом, в короткий срок устраняют болевую симптоматику и воспаление, а общий лечебный эффект продолжается в течении 1 и более месяцев. Дополнительно к этому, эффект усиливается совокупным использованием в составе лекарственной смеси лидазы. Лидаза расщепляет основной компонент межуточного вещества соединительной ткани — гиалуроновую кислоту, уменьшает ее вязкость, повышая тканевую и сосудистую проницаемость, при этом облегчается движение жидкостей в межтканевых пространствах, уменьшается отечность ткани. Кроме этого, есть данные о дополнительном свойстве лидазы – пролонгировании действия анестетиков.
Данная процедура не только не отрицает, но и предполагает активные реабилитационные мероприятия в виде различного характера ФТЛ, лечебной физкультуры.
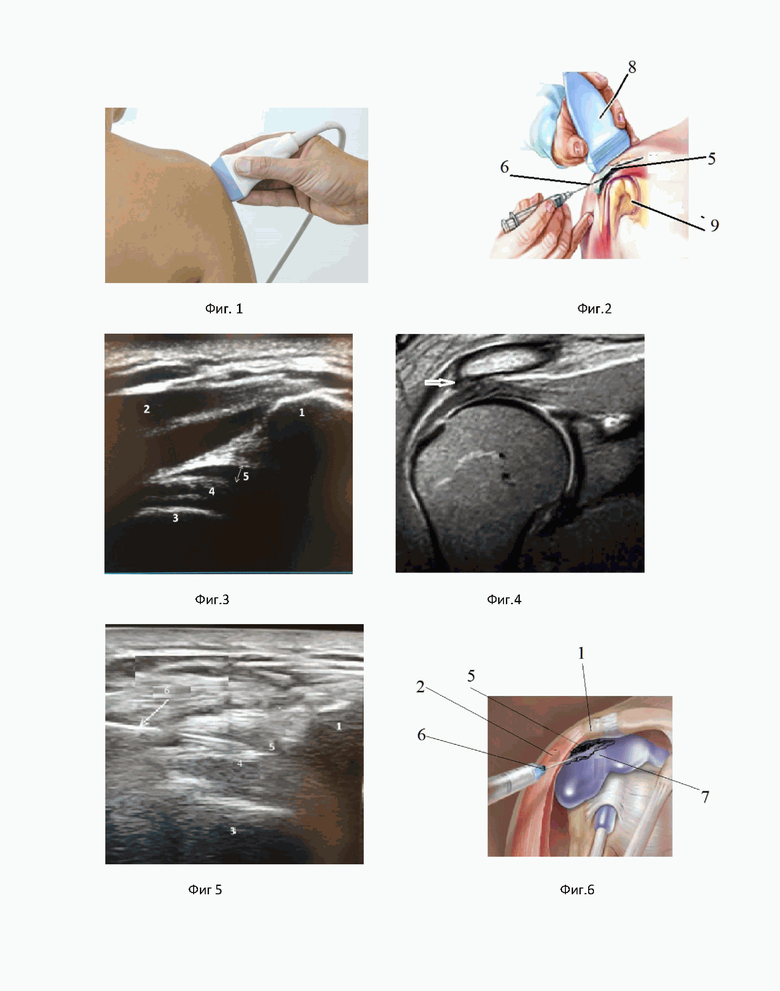
Способ поясняется рисунками фиг.1-6, некоторые из которых упоминались выше.
На фиг.1 изображение постановки ультразвукового датчика в продольной плоскости.
На фиг 2 представлена установка УЗ-датчика в продольной плоскости в области головки плеча по ходу надостной мышцы с захватом латерального контура акромиона, схематичное изображение фиброзного изменения субакромиального пространства и проекции продвижения инъекционной иглы.
На фиг. 3 - ультразвуковое изображение поддельтовидной зоны и субакромиальной области. 1-акромион; 2 - дельтовидная мышца; 3 - головка плеча; 4 - сухожилие надостной мышцы; 5 - гипоэхогенная зона фиброзного изменения субакромиальной зоны.
На фиг. 4 - МРТ-изображение локального фиброзного изменения субакромиального пространства в небольшом объеме, толщиной до 2,8мм (стрелка).
На фиг. 5 - ультразвуковое изображение иглы в субакромиальном пространстве и зоны распространения лечебного препарата в субакромиальном пространстве, где 1 - акромион, 4 - сухожилие надостной мышцы, 3 - головка плеча, 6 - инъекционная игла, 5 - гипоэхогенная зона фиброзного изменения субакромиальной зоны.
На фиг. 6 - схематичное изображение иглы в субакромиальном пространстве и зоны распространения лечебного препарата в субакромиальном пространстве, где 1-акромион; 2-дельтовидная мышц; 6-инъекционная игла; 7-зона распространения лечебного препарата; 5-зона субакромиального фиброза.
Для осуществления заявляемого способа использовали ультразвуковые сканеры Philips Sparq, с линейным высокоплотным ультразвуковым датчиком 5–13 мГц. Для тучных пациентов использовался конвексный датчик 3-8 МГц. Больного располагают в положении сидя, УЗ - датчик размещают во фронтальной плоскости продольно ниже латерального края акромиона (Рис. 1). Сканирование (фиг.3) проводят в продольном направлении по ходу сухожилия надостной мышцы в области ее дистального отдела и измененной субакрмиальной зоны, с поиском и до верификации в УЗ-сканере монитора, изображения в котором определяются: латеральный контур акромиона (1), дельтовидная мышца (2), латеральный контур головки плеча (3) с сегментом дистального отдела сухожилия надостной мышцы (4), фиброзные изменения субакромиальной зоны (5)). Как указывалось выше, фиброзные изменения субакромиальной зоны могут быть обнаружены и с помощью МРТ. После чего осуществляют вкол иглы латеральнее датчика по длинной оси в направлении субакромиального пространства и проведение иглы в латеро-медиальном направлении под углом 30-40° к плоскости датчика, под постоянным визуальным контролем иглы и ее кончика. При этом проходят последовательно подкожную клетчатку, дельтовидную мышцу в направлении субакромиального пространства, осуществляя скольжение иглы по верхнему контуру сухожилия надостной мышцы, не травмируя ее. Первым этапом в процессе скольжения иглы над сухожилием надостной мышцы предпосылают небольшой объем лечебного препарата в виде инфильтрации перед срезом кончика иглы для улучшения визуального контроля и предварительной анальгезии. Затем, продолжая движение, проникают в область фиброзно-измененной зоны в субакромиальном пространстве, расположенной между нижним контуром акромиона и верхним сегментом сухожилия надостной мышцы, при этом фиксируется характерный «хруст» и сопротивление, которые подтверждают точность попадания иглы в область патологического процесса. Под давлением, преодолевая сопротивление с усилием вводят лечебную смесь в эту область, осуществляя прицельную гидродеструкцию спаечно-фиброзной зоны (фиг. 5,6). Ощущение провала поршня шприца и свободного распространения препарата говорит об успешном завершении процедуры. При этом контролируют проявление во время этой процедуры на экране монитора гипоэхогенного (жидкостного) артефакта в субакромиальном пространстве и прилегающих зонах, что подтверждает успешность прицельной доставки лечебной смеси препаратов в зону интереса. Болевые ощущения пациента при проведении процедуры оценены как минимальные (ЦРШ 0-1 баллов), за счет предварительной инфильтрации анестетика.
Клинические примеры
Пример №1
Пациент В., 52 года. Жалобы: боль в правом плечевом суставе, оцененная пациентом по ЦРШ в 5-6 баллов, усиливающаяся при активных движениях, ограничение объема движения. При осмотре правого плечевого сустава гиперемии, дефигурации, увеличения объема не выявлено. Отведение плеча 70-80°,нарушены как активные, так и пассивные движения. При рентгенологическом исследовании признаков костной патологии не выявлено. По данным магнитно резонансной томографии правого плечевого сустава определяется сужение субакромиального пространства до 4,0 мм, за счет небольшого костного разрастания по нижней поверхности акромиона и локального участка фиброзных изменений в субакромиальном пространстве высотой 1,8 мм при размерах 4,7х1,8 мм. Подклювовидное пространство до 6мм. Сухожилие надостной мышцы прослеживается на всём протяжении, с дегенеративными изменениями. По ходу сухожилия длинной головки бицепса небольшое количество свободной жидкости. Заключение: МР-признаки субакромиального ущемления сухожилия надостной мышцы справа. Тендосиновит сухожилия длинной головки бицепса. По данным ультразвукового исследования правого плечевого сустава, имеются дегенеративные изменения сухожилия надостной мышцы , невыраженный теносиновит длинной головки бицепса, наличие гипоэхогенного участка в области субакромиальной зоны толщиной до 2,5 мм. Заключение: УЗ- признаки в пользу перенесенного субакромиального бурсита с рубцово-фиброзными изменениями, тендопатия сухожилия надостной мышцы, субакромиальное ущемление. Диагноз: Артропатия правого плечевого сустава. Тендиноз сухожилия надостной мышцы. Субакромиальный импинджмент-синдром (СИС), болевой синдром. Анамнез заболевания – жалобы отмечаются в течение 6 мес., в этот период пациент прошел курс консервативного лечения с использованием нестероидных противовоспалительных препаратов, кальция, витамина Д, препаратов, улучшающих микроциркуляцию. Проведен комплекс физиотерапевтического лечения (фонофорез с KJ, Хивамат). Положительной динамики на проводимое лечение не было. В условиях процедурного кабинета по заявленной методике выполнена субакромиальная гидродеструкция фиброзно-спаечного изменения справа. Использован лечебный раствор: 10 мл 0,2% р-ра ропивокаина, 2 мл дексаметазона и 64 ЕД лидазы. Введение препарата безболезненное. Визуально на экране монитора верифицировано распространение лечебного раствора в области фиброзных изменений субакромиального пространства. Осложнений не отмечено. Интенсивность предшествующего болевого синдрома по ЦРШ через 3 мин. после окончания процедуры оценена больным в 3-4 балла, через 10 мин. - 0 баллов, при этом пациентка отмечает значительное увеличение объема движения. Рекомендовано продолжить курс активных реабилитационных мероприятий с увеличением объема и амплитуды движений на фоне аналгезии местным анестетиком с ГКС и базовой обезболивающей терапии. Повторный прием через 1 нед. Пациент отмечает значительное улучшение, болевой синдром по ЦРШ - 3-4 балла, отведение плеча 100-120°. Проведена дополнительная аналогичная процедура с рекомендацией продолжения дальнейших реабилитационных мероприятий. Срок наблюдения 3 мес. Рецидива болевого синдрома нет, объем движения восстановлен, осложнений нет. Отдаленный результат лечения расценен как положительный.
Пример №2
Пациент К., 54 лет. Жалобы на ограничение движения в левом плечевом суставе в течение 9 мес., ночные боли, оцененные пациентом по ЦРШ в 6-7 баллов. При осмотре отведение плеча 50-60°,нарушены как активные, так и пассивные движения. При рентгенологическом исследовании признаков костной патологии не выявлено. По данным магнитно-резонансной томографии левого плечевого сустава определяется сужение субакромиального пространства до 3 мм, за счет участка фиброзных изменений в субакромиальном пространстве высотой 1,8 мм, при размерах 1,8х4,0 мм. Сухожилие надостной, подлопаточной, подостной мышц, длинной головки бицепса с дегенеративными изменениями, расположены в типичном месте, без явных признаков разрывов. По ходу сухожилия длинной головки бицепса небольшое количество свободной жидкости. Заключение: МР-признаки субакромиального импинджмент-синдрома сухожилия надостной мышцы справа. Тендосиновит сухожилия длинной головки бицепса.
По данным ультразвукового исследования левого плечевого сустава, визуализированы дегенеративные изменения сухожилия надостной, подлопаточной мышц, невыраженный теносиновит длинной головки бицепса, выпота в полости сустава не выявлено, отмечается неравномерное утолщение,изменение субакромиальной сумки толщиной до 1,5 мм ( ультразвуковые признаки в пользу перенесенного субакромиального бурсита, с признаками фиброзно-спаечных изменений). Диагноз: Артропатия левого плечевого сустава. Тендиноз сухожилий вращательной манжеты. Субакромиальный импинджмент-синдром, за счет субакромиального фиброза. Анамнез заболевания: болен в течение 9 мес., в этот период пациент неоднократно прошел курс консервативного лечения с использованием НПВС, препаратов, улучшающих микроциркуляцию. Проведен комплекс физиотерапевтического лечения (фонофорез с KJ, Хивамат). Положительной динамики на проводимое лечение не было. В условиях процедурного кабинета, по заявленной методике выполнена субакромиальная гидродеструкция фиброзно-спаечного изменения слева. Использована лечебная смесь: 20 мл 0,2% р-ра ропивакаина, 2 мл дексаметазона и 64 ЕД лидазы. Введение анестетика безболезненное. Визуально на экране монитора подтверждено распространение лечебного раствора в области фиброзных изменений субакромиального пространства. Осложнений не отмечено. Интенсивность болевого синдрома по ЦРШ через 3 мин. после окончания процедуры оценена больным в 2-3 балла, через 10 мин. – 0 баллов, при этом пациент отмечает относительное увеличение объема движения в пределах 80-90°. Рекомендован курс активных реабилитационных мероприятий с увеличением объема и амплитуды движений на фоне аналгезии в условиях реабилитационного отделения ФГБУ ФЦТОЭ «г.Чебоксары». Повторный прием - через 1 нед. Пациент отмечает значительное улучшение, болевой синдром по ЦРШ - на уровне 3-4 баллов, отведение плеча 90-100°. Проведена дополнительная аналогичная процедура с рекомендацией продолжения дальнейших реабилитационных мероприятий. Срок наблюдения 1,3 мес. Рецидива болевого синдрома нет, объем движения через 1 мес. достигнут в пределах 110-120°, через 3 мес. - 150-160°. Отдаленный результат лечения расценен как положительный.
При использовании заявляемого способа удается достичь высокой степени реализации безопасной субакромиальной фибротомии и гидродеструкции фиброзно-спаечного изменения при импиджмент-синдроме, путем инъекции лечебного препарата в фиброзно-измененное субакромиальное пространство под ультразвуковой навигацией с целью купирования болевого синдрома в области плечевого сустава и предотвращения прогрессирования спаечно-фиброзного процесса субакромиальной зоны. у пациентов в амбулаторных условиях. Отмечены лучшие результаты проводимого лечения у пациентов с более коротким сроком заболевания, а именно на этапе начальных проявлений СИС, когда степень выраженности спаечно-фиброзных изменений минимальна (в наших исследованиях толщиной менее 2 мм). Заявляемый способ игольчатой фибротомии с субакромиальной гидродеструкцией рекомендуется к использованию в клинической практике в травматолого-ортопедических лечебных учреждениях у пациентов с СИС для восстановления полноценной функции плечевого сустава без хирургического вмешательства.
Рациональное использование метода ультразвуковой навигации, с учетом необходимого навыка и опыта врача УЗД в ортопедической практике, позволит оптимизировать как диагностическое, так и лечебное сопровождение пациентов с СИС с максимальной минимизацией возможных осложнений, как в стадии манифестации процесса, так и на более поздних сроках в рамках реабилитационных мероприятий.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ТИПА ПОЛОЖЕНИЯ АКРОМИАЛЬНОГО ОТРОСТКА ЛОПАТКИ ОТНОСИТЕЛЬНО ГОЛОВКИ ПЛЕЧЕВОЙ КОСТИ | 2008 |
|
RU2367346C1 |
| СПОСОБ ЛЕЧЕБНОЙ ИНЪЕКЦИИ В ПЕРИАРТИКУЛЯРНЫЕ МЯГКИЕ ТКАНИ ПЛЕЧЕВОГО СУСТАВА ПРИ ДЕГЕНЕРАТИВНО-ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ У БОЛЬНЫХ С РАЗЛИЧНЫМ СОМАТОТИПОМ | 2013 |
|
RU2537770C1 |
| Способ лечения болевого синдрома при адгезивном капсулите | 2020 |
|
RU2745328C1 |
| Способ комплексной физической реабилитации пациентов с использованием технологии виртуальной реальности при импиджмент-синдроме плечевого сустава | 2021 |
|
RU2751977C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ПРИ ПЕРЕЛОМАХ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ | 2019 |
|
RU2712298C1 |
| СПОСОБ ДИАГНОСТИКИ β2 МИКРОГЛОБУЛИНОВОГО АМИЛОИДОЗА У БОЛЬНЫХ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК 5 СТАДИИ, НАХОДЯЩИХСЯ НА ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ | 2012 |
|
RU2500352C1 |
| Способ артроскопического восстановления неполнослойных разрывов ротаторной манжеты плечевого сустава у спортсменов и артистов балета | 2022 |
|
RU2798896C1 |
| СПОСОБ ДИАГНОСТИКИ ПЕРИПРОТЕЗНЫХ ГЕМАТОМ ПОСЛЕ РЕВЕРСИВНОГО ЭНДОПРОТЕЗИРОВАНИЯ ПЛЕЧЕВОГО СУСТАВА | 2020 |
|
RU2737019C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕЙРОПАТИИ НАДЛОПАТОЧНОГО НЕРВА В НАДЛОПАТОЧНОЙ ВЫРЕЗКЕ | 2022 |
|
RU2789578C1 |
| СПОСОБ ЛЕЧЕНИЯ СЛОЖНЫХ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА ПЛЕЧЕВОЙ КОСТИ | 2019 |
|
RU2721936C1 |
Изобретение относится к медицине, а именно к травматологии, ортопедии, ультразвуковой диагностике, и может быть использовано в лечении фиброзно-спаечного изменения в субакромиальном пространстве. Предварительно выявляют наличие фиброзно-спаечных изменений в субакромиальном пространстве, после чего в амбулаторных условиях с помощью УЗ-навигации осуществляют прицельную игольчатую фибротомию выявленной зоны фиброза. Для этого проводят сканирование в продольном направлении по ходу сухожилия надостной мышцы в области ее дистального отдела и фиброзно-измененной субакрмиальной сумки. Затем осуществляют вкол иглы латеральнее датчика по длинной оси в направлении субакромиального пространства и проведение иглы в латеро-медиальном направлении под углом к плоскости датчика, при этом проходят последовательно подкожную клетчатку, дельтовидную мышцу в направлении субакромиального пространства и осуществляют послойную инфильтрацию тканей в месте скольжения иглы. Затем, продолжая движение, проникают в область фиброзно-измененной зоны, под давлением вводят лечебную смесь в эту область, осуществляя прицельную гидродеструкцию спаечно-фиброзной зоны до ощущения провала поршня шприца, свободного распространения лечебного раствора и появления гипоэхогенного артефакта на мониторе УЗИ-аппарата. Способ повышает эффективность лечения фиброзно-спаечного изменения в субакромиальном пространстве в амбулаторных условиях за счет выполнения точного и прицельного воздействие на локальную зону фиброза в субакромиальном пространстве в виде игольчатой фибротомии, с последующим гидродеструктивным расслоением этой зоны. 1 з.п. ф-лы, 6 ил., 2 пр.
1. Способ малоинвазивного лечения субакромиального импинджмент-синдрома (СИС) под ультразвуковой навигацией при дегенеративно-воспалительных заболеваниях плечевого сустава путем введения в область субакромиального пространства лекарственного раствора, отличающийся тем, что предварительно выявляют наличие фиброзно-спаечных изменений в субакромиальном пространстве с помощью УЗИ и/или МРТ, после чего в амбулаторных условиях осуществляют прицельную игольчатую фибротомию выявленной зоны фиброза под ультразвуковой навигацией с помощью УЗ–датчика, размещенного продольно во фронтальной плоскости ниже латерального края акромиона, для этого выполняют сканирование в продольном направлении по ходу сухожилия надостной мышцы в области ее дистального отдела и фиброзно-измененной субакрмиальной сумки с поиском и до верификации в УЗ-сканере монитора изображения, в котором определяют: латеральный контур акромиона, дельтовидную мышцу, латеральный контур головки плеча с сегментом дистального отдела сухожилия надостной мышцы и фиброзно-измененную зону в субакромиальном пространстве, после чего осуществляют игольчатую фибротомию фиброзно-измененной зоны иглой, которую вкалывают латеральнее датчика по длинной оси в направлении субакромиального пространства и проводят в латеро-медиальном направлении под углом к плоскости датчика 30-40° при постоянном визуальном контроле иглы и ее кончика, при этом проходят последовательно подкожную клетчатку, дельтовидную мышцу в направлении субакромиального пространства, осуществляя скольжение иглы по верхнему контуру сухожилия надостной мышцы и послойную инфильтрацию тканей в месте скольжения иглы, начиная ее над сухожилием надостной мышцы в виде инфильтрации предпосылкой лечебного раствора перед срезом кончика иглы, затем, продолжая движение, проникают в область фиброзно-измененной зоны, расположенной между нижним контуром акромиона и верхним сегментом сухожилия надостной мышцы, фиксируя характерный «хруст» и преодолевая сопротивление, под давлением вводят лечебный раствор в эту область, осуществляя по мере продвижения иглы гидродеструкцию спаечно-фиброзной зоны до ощущения провала поршня шприца, свободного распространения лечебного раствора и появления гипоэхогенного артефакта на мониторе УЗИ-аппарата, причем в качестве лечебного раствора используют состав, содержащий 10-20 мл 0,2% ропивакаина в смеси с 2 мл дексаметазона и лидазы 64 ЕД.
2. Способ по п. 1, отличающийся тем, что предварительное выявление наличия фиброзно-спаечных изменений в субакромиальном пространстве, с помощью УЗИ осуществляют по наличию гипоэхогенной зоны над верхним контуром сухожилия измененной надостной мышцы и в области субакромиального пространств, которое оценивают как фиброзные изменения в проекции субакромиальной сумки.
| Способ лечения болевого синдрома при адгезивном капсулите | 2020 |
|
RU2745328C1 |
| Способ комплексной физической реабилитации пациентов с использованием технологии виртуальной реальности при импиджмент-синдроме плечевого сустава | 2021 |
|
RU2751977C1 |
| Станок для точки пил | 1929 |
|
SU20788A1 |
| ПИТЕР РИСТЕГИНИ | |||
| Ультразвуковая диагностика болезней костно-мышечной системы и инъекции под ультразвуковым контролем: практическое руководство / под общ | |||
| ред | |||
| докт | |||
| мед | |||
| наук, проф | |||
| А.М.Лилы | |||
| Москва: МЕДпресс-информ, 2019, стр.53 | |||
| ГАТАУЛЛИН Э.К | |||
| Лечение | |||
Авторы
Даты
2023-06-16—Публикация
2022-01-06—Подача