Изобретение относится к медицине, хирургии, конкретно, к способам еюногастропластики при гастрэктомии и субтотальной дистальной резекции желудка.
Известные способы еюногастропластики заключаются, как правило, в выкраивании трансплантата из тонкой кишки длиной до 20 - 25 см и наложении еюнодуодено- и эзофагоеюноанастомозов по типу конец в конец и конец в бок, в некоторых случаях оставляют часть пилорического жома, "гофрируют" трансплантат, включают антиперистальтические вставки - что способствует замедлению пассажа пищи по кишечнику и нормализации процесса пищеварения.
Недостатками вышеуказанных способов является, как правило, весьма низкая эффективность в плане профилактики демпинг-синдрома и рефлюкса желчи из двенадцатиперстной кишки в трансплантат. Кроме того, "длинные" трансплантаты (от 20 см и более) могут привести к образованию изгибов и даже заворотов последних.
Наиболее близким к предлагаемому является способ, предложенный А М.Ганичкиным [Ганичкин А.М., Резник С.Д. Методы восстановления желудочно-кишечной непрерывности при резекции желудка. Л.: Медицина, 1973], заключающийся в следующем: после выполнения гастрэктомии, выкраивания тонкокишечного трансплантата длиной 20 - 25 см формируется еюнодуоденоанастамоз таким образом, что происходит внедрение конца трансплантата в двенадцатиперстную кишку, благодаря чему в зоне анастамоза формируется подобие "баугиниевой заслонки". Однако данный способ не решает проблему постгастрoрезекционных расстройств - как указывалось выше, длинные трансплантаты подвержены вероятности образования изгибов и заворотов как в раннем, так и в отдаленном послеоперационном периоде.
Цель изобретения - предотвращение постгаcтрорезекционных расстройств деятельности желудочно-кишечного тракта (демпинг-синдрома, рефлюкс гастрита и рефлюкс эзофагита).
Цель достигается новым способом еюногастропластики при гастрэктомии и субтотальной дистальной резекции желудка, заключающимся в верхней срединной лапаротомии, гастрэктомии или субтотальной дистальной резекции желудка, формировании искусственного желудка из трансплантата тощей кишки, наложении эзофагоеюно- и еюнодуоденоанастамозов, отличающимся тем, что длина трансплантата составляет 14 - 16 см, а также путем отслаивания мышечной оболочки от подслизистой пищевода формируют мышечный жом, после чего накладывают клапанный эзофагоеюноанастамоз по типу конец в бок, на дистальной части трансплантата производят два разреза серозно-мышечной оболочки, причем верхний в виде эллипса, подобные разрезы выполняют также на проксимальном конце культи двенадцатиперстной кишки, после анастамозирования трансплантата и двенадцатиперстной кишки формируют клапанный анастамоз путем инвагинации этого участка и сшивания верхнего и нижнего краев разреза.
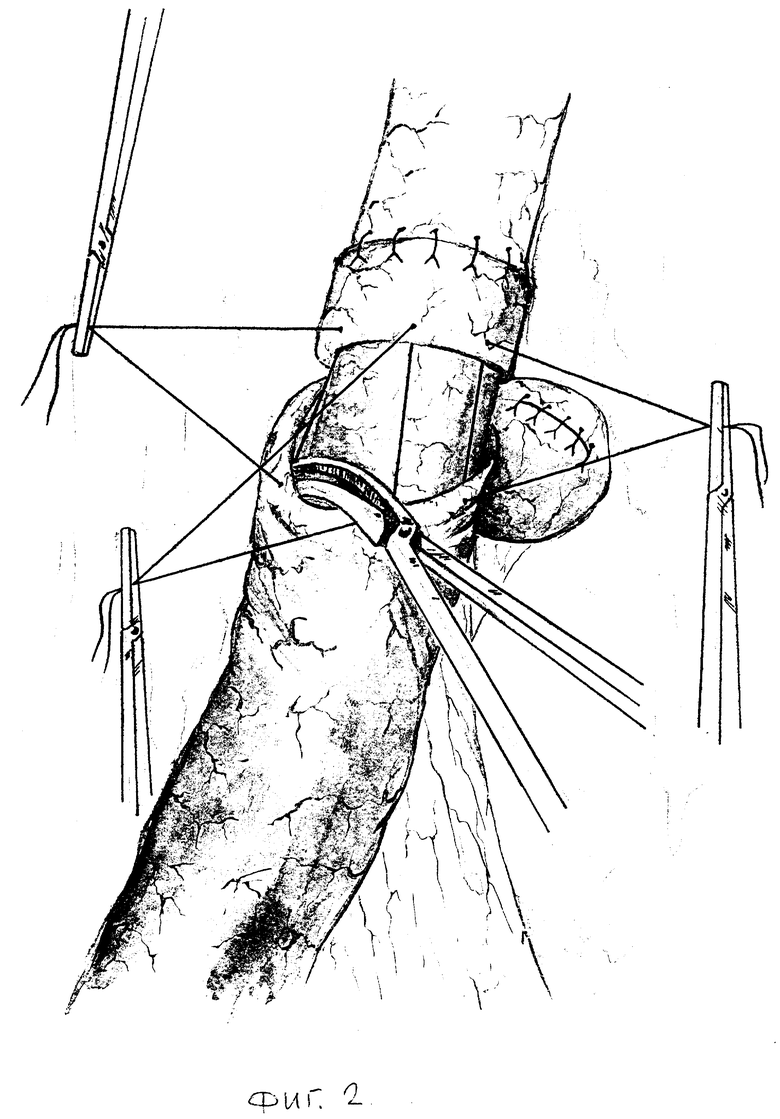
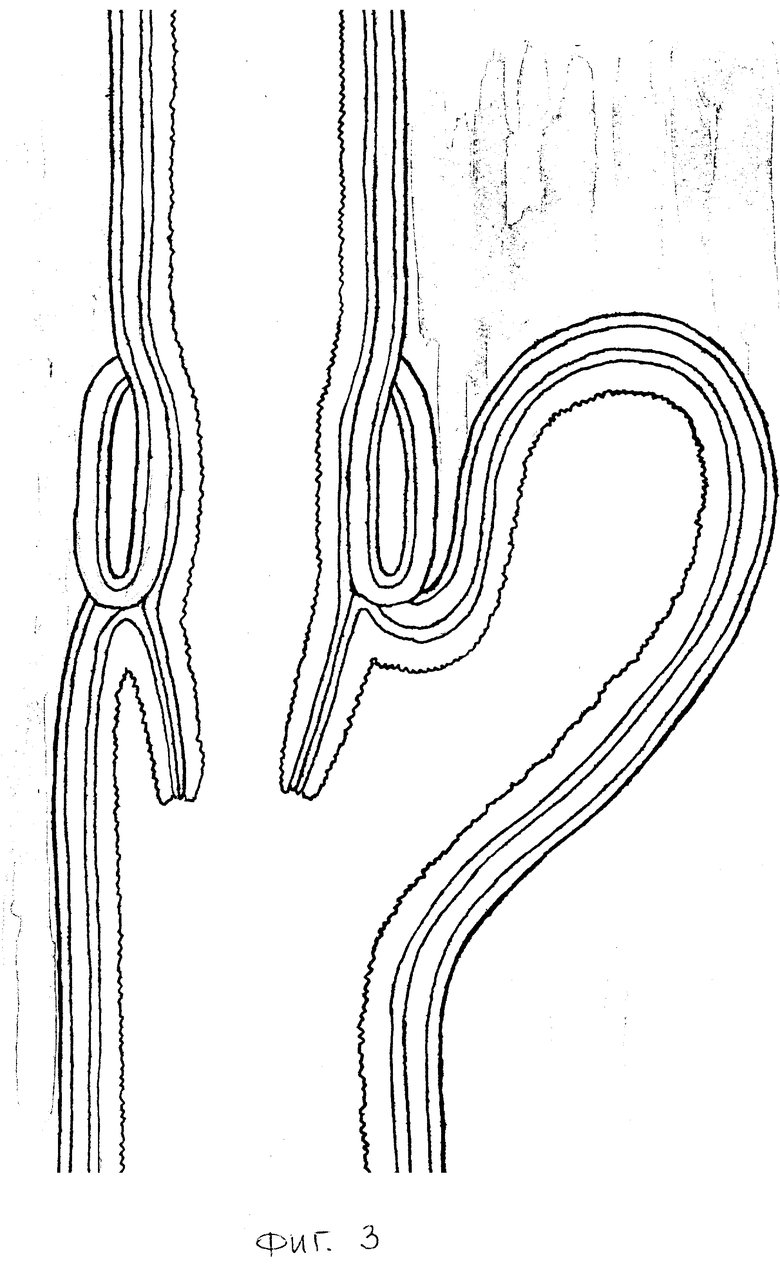
Способ осуществляется следующим образом: из верхне-срединного доступа выполняют гастрэктомию или дистальную субтотальную резекцию желудка. В абдоминальном отделе пищевода путем отслаивания мышечной оболочки от подслизистой основы и подшивания ее в виде манжетки с оставлением избытка слизисто-подслизистой оболочки формируют мышечный жом. Из тощей кишки на 20 см ниже связки Трейца выкраивают трансплантат длиной от 14 до 16 см. Целостность тощей кишки восстанавливается анастамозом конец в конец. Оральный конец трансплантата ушивают наглухо. На противобрыжеечной стороне последнего на прямоугольной площадке размерами 2х3 см тупым и острым путем отслаивают и удаляют серозно-мышечную оболочку (фиг. 1). Формируют клапанный эзофагоеюноанастамоз - конец в бок. Задний ряд серозно-мышечных швов проходит через нижний край сформированного мышечного жома пищевода и верхний край серозно-мышечной оболочки слизисто-подслизистой площадки еюнотрансплантата. Затем углы слизисто-подслизистой основы оболочки анастамозируемых органов сшивают швами-держалками, накладываемым кетгутовой нитью 00. Одной нитью последнего от левого угла накладывают слизисто-подслизистый шов до середины задней губы анастомоза. Аналогично накладывают и передний слизисто-подслизистый шов. Далее передними серозно-мышечными узловыми швами, проходящими через нижний край мышечного жома пищевода и нижний край серозно-мышечной оболочки сформированной слизисто-подслизистой площадки завершают формирование эзофагоеюноанастамоза (фиг. 2, 3).
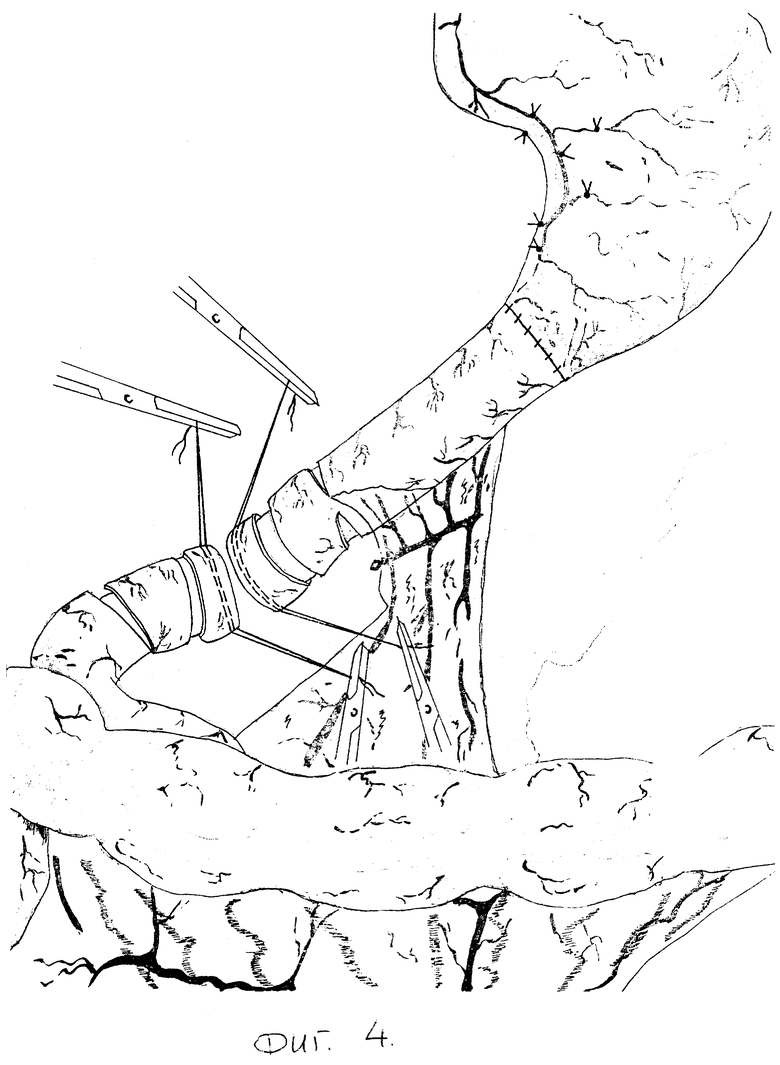
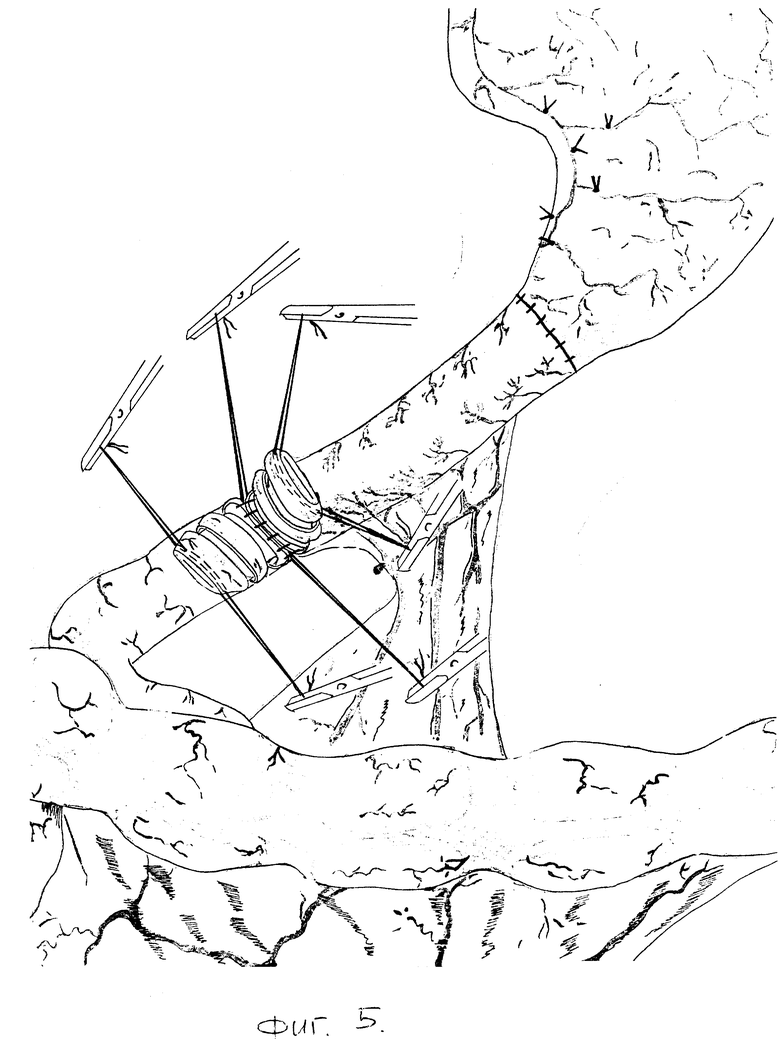
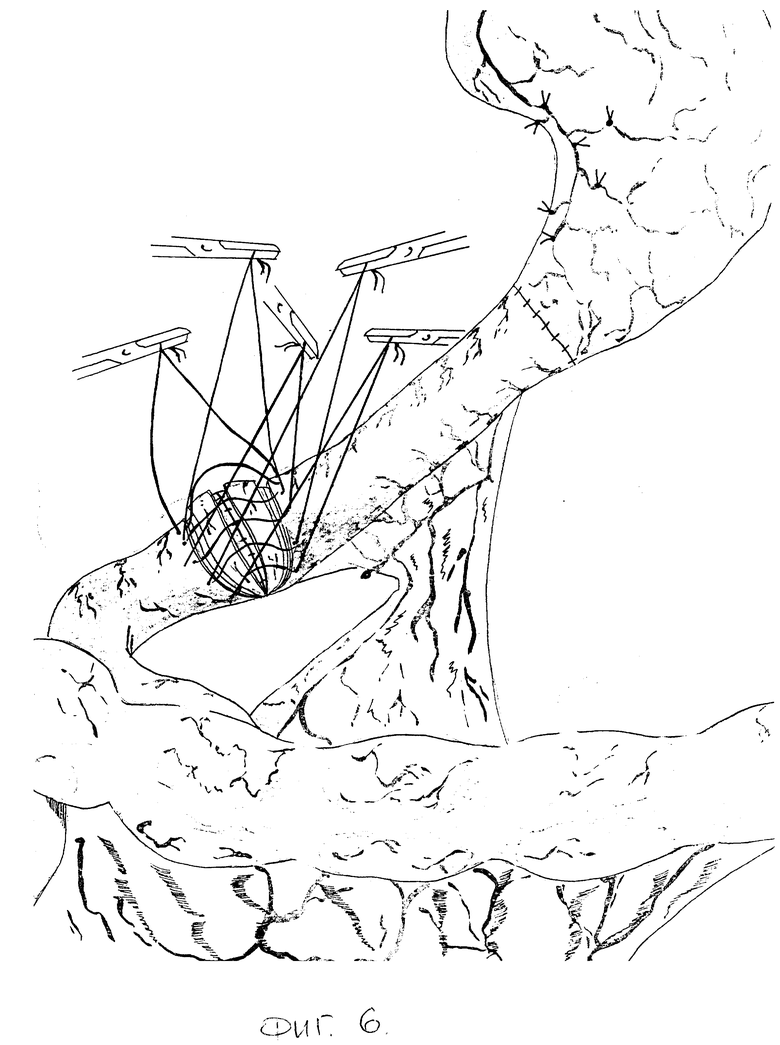
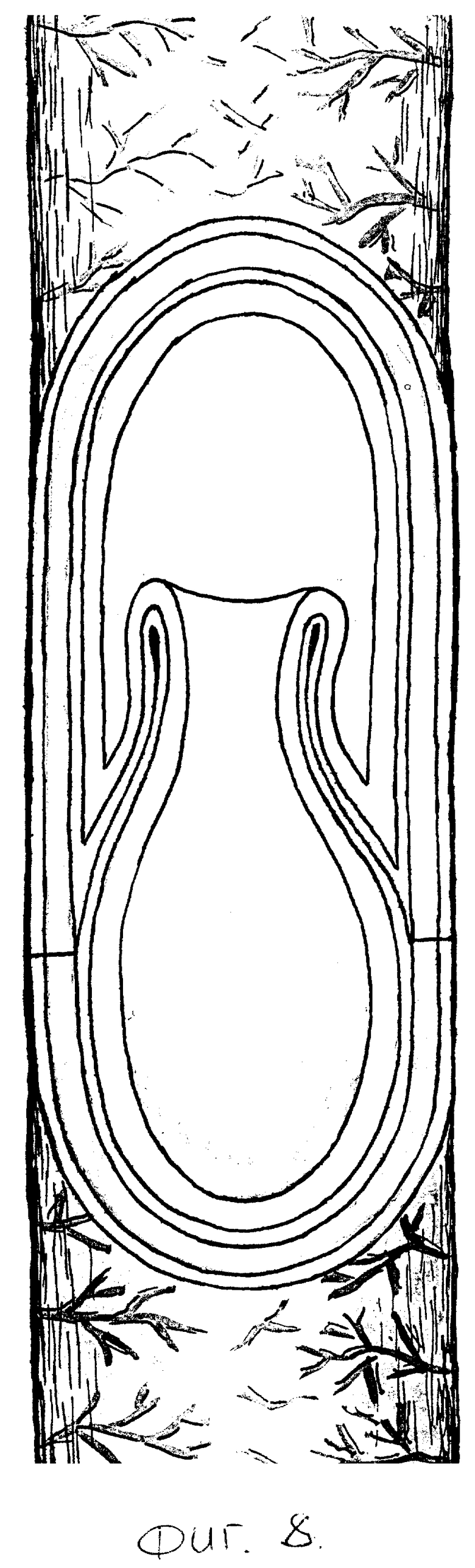
Затем на протяжении 4 см пристеночно мобилизуют дистальный конец трансплантата. Отступив от свободного конца 5 мм, серозно-мышечную оболочку еюнотрансплантата циркулярно рассекают. Выше этого разреза на 2,5 см до брыжеечной части рассекают серозно-мышечную оболочку в виде эллипса, при этом больше захватывают противобрыжеечную часть кишки (фиг. 4). Мобилизуют проксимальный конец культи двенадцатиперстной кишки на протяжении 3 - 3,5 см от края. На 0,5 см выше места прилежания головки поджелудочной железы циркулярно рассекают серозно-мышечную оболочку. На 2 - 2,5 см выше этого разреза аналогично выполняют еще один разрез. Накладывают инваганационно-клапанный еюнодуоденоанастамоз. Задний ряд узловых серозно-мышечных швов накладывают между верхним краем эллипсовидного разреза трансплантата и самым нижним краем серозно-мышечной оболочки культи двенадцатиперсной кишки (фиг. 5). Углы нижнего края слизисто-подслизистой оболочки трансплантата и верхнего края слизисто-подслизистой оболочки двенадцатиперстной кишки сшивают швами-держалками по описанной выше методике, двумя встречными кетгутовыми лигатурами накладывают задний, а затем и передний слизисто-подслизистый швы. Завершают формирование еюнодуоденоанастамоза наложением передних узловых серозно-мышечных швов на верхний край эллипсовидного разреза трансплантата и самый нижний край серозно-мышечной оболочки двенадцатиперстной кишки (фиг. 6). При завязывании последних погружают дистальный участок трансплантата и проксимальный участок двенадцатиперстной кишки (фиг. 7), которые, инвагинируясь, образуют клапан (фиг. 8). Операцию завершают проведением микрозонда в тощую кишку ниже зоны банастамоза и зонда в трансплантат для декомпрессии.
Особенностями ведения раннего послеоперационного периода является энтеральное питание через микрозонд до 5 - 6 суток после операции.
По предлагаемой методике оперировано 28 пациентов в возрасте от 36 до 72 лет. Рак желудка был у 21 больного, гигантская язва у одного, язвы кардиального отдела желудка у четырех и у одной больной выполнена реконструктивная операция по поводу пептической язвы анастамоза и демпинг-синдрома после резекции желудка по Бильрот-II. Гастрэктомия выполнена 20 пациентам, дистальная субтотальная семи и одному реконструктивная резекция. Осложнений в раннем послеоперационном периоде у наших больных не наблюдалось.
Все пациенты в раннем и отдаленном послеоперационном периоде проходили комплекс обследования, включающий в себя лабораторные и инструментальные методы исследования. Обследовано 28 больных.
Результаты эндоскопического исследования больных через 2 месяца после операции. Изменений в пищеводе не было, слизистая его не изменена, анастомоз сомкнут, свободно проходим, при раздувании воздухом раскрывается до 12 - 14 мм. Вид слизистой трансплантата характерен для тонкой кишки обычной окраски с поперечными складками. По сравнению с эндоскопической картиной через две недели после операции - складки более выражены. Анастамоз с ДПК сомкнут, раскрывается при инсуффляции воздухом. Тубус аппарата свободно проходит в ДПК, где, как правило, присутствует желчь, чего не наблюдается выше зоны еюнодуоденоанастамоза.
При рентгенологическом исследовании через два месяца. Контрастная масса свободно проходит по пищеводу, анастамоз перистальтирует, раскрываясь до 20 мм. После гастрэктомии трансплантат конической формы с газовым пузырем в проксимальном отделе. Поперечный размер трансплантата расширен до 5-6 см больше в верхней части. Эвакуация контраста в ДПК наступает через 3 - 4 мин. Еюнодуоденоанастамоз перистальтирует, раскрываясь на каждую 3-4 перистальтическую волну трансплантата до 2,5 см. Через полтора часа в трансплантате следы контрастной массы, основная часть ее в петлях тощей кишки.
Содержание желчных кислот в трансплантате было равным их нормальному содержанию в здоровом желудке.
Через 2 - 3 месяца больные переходили на общий стол и 3 - 4-разовое питание.
Клинический пример 1. Больной Д., 34 лет, находился на лечении в 1 х/о с 14.02 по 25.02.94 г. с диагнозом: малигнизированная язва желудка. Из анамнеза: болен с 04.12.93 г. ранее боли не беспокоили. При ФЭГДС обнаружена язва желудка до 3 см в диаметре.
На фоне консервативной терапии язва уменьшилась, однако при повторной биопсии найдены клетки перстневидно-клеточного рака. Поступил для оперативного лечения. При поступлении: состояние удовлетворительное, патологии со стороны внутренних органов не найдено, периферические л/у не увеличены, отдаленных метастазов не обнаружено.
После проведения предоперационной подготовки больной оперирован. 16.02.94 г. операция: cубтотальная дистальная резекция желудка, первичная еюногастропластика, расширенная лимфаденэктомия, дренирование брюшной полости.
Течение послеоперационного периода гладкое, заживление первичным натяжением, питание череззондовое до 6 суток. На девятые сутки после операции в удовлетворительном состоянии выписан на амбулаторное лечение. Через 6 месяцев после операции: состояние удовлетворительное, жалоб не предъявляет. ФЭГДС: пищевод не изменен, кардия сомкнута, в культе желудка умеренное количество полупереваренной пищи. Анастамоз с тощей кишкой конец в конец - свободно проходим, протяженность трансплантата около 15 см, вид его характерен для тощей кишки. Анастамоз с ДПК сомкнут, свободно проходим, слизистая в зоне анастамоза не изменена.
Клинический пример 2. Больной С., 54 лет, находился на лечении в 1 х/о с 18.10 по 30.10.93 г. с диагнозом: малигнизированная язва желудка. Из анамнеза: болен около года, ранее боли не беспокоили. При ФЭГДС обнаружена язва желудка до 2,5 см в диаметре.
При биопсии найдены клетки низкодифференцированного рака. Поступил для оперативного лечения.
При поступлении: состояние удовлетворительное, патологии со стороны внутренних органов не найдено, периферические л/у не увеличены, отдаленных метастазов не обнаружено. Живот спокоен, патологических образований не определяется.
После проведения предоперационной подготовки больной оперирован. 20.10.93 г. операция: гастрэктомия, первичная еюногастропластика, расширенная лимфаденэктомия, дренирование подпеченочного пространства.
Течение послеоперационного периода гладкое, заживление первичным натяжением, питание череззондовое до 6 суток. На десятые сутки после операции в удовлетворительном состоянии выписан на амбулаторное лечение. ФЭГДС: пищевод не изменен, анастамоз с тощей кишкой сомкнут, раздувается воздухом до 1,5 см, свободно проходим, протяженность трансплантата около 15 см, вид его характерен для тощей кишки. Анастамоз с ДПК сомкнут, свободно проходим для аппарата 11 мм. Слизистая в зоне анастамоза не изменена.
Череззондовая дуоденография от 24.10.93 г.: через микрозонд в еюнотрансплантат введено контрастное вещество, последнее порционно поступает в ДПК, раскрытие анастамоза до 15 мм. Заброса контраста в еюнотрансплантат из ДПК не отмечается.
Таким образом, предлагаемый способ еюногастропластики позволяет предупредить развитие ряда послеоперационных осложнений, связанных с нарушением пассажа пищи по желудочно-кишечному тракту. Инвагинационно-клапанный анастамоз в зоне еюнодуоденального соустья способствует восстановлению моторно-эвакуаторной функции "желудка", предупреждает дуодено-гастральный рефлюкс и развитие демпинг-синдрома.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕФЛЮКС-ЭЗОФАГИТА ПРИ ОПЕРАЦИИ РЕКОНСТРУКТИВНОЙ ЕЮНОГАСТРОПЛАСТИКИ ПОСЛЕ ГАСТРЭКТОМИИ | 1999 |
|
RU2148958C1 |
| СПОСОБ ПРОФИЛАКТИКИ ДЕМПИНГ-СИНДРОМА ПОСЛЕ ГАСТРЭКТОМИИ | 1999 |
|
RU2148959C1 |
| СПОСОБ РЕДУОДЕНИЗАЦИИ ПРИ БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА | 2003 |
|
RU2255672C2 |
| СПОСОБ ДУОДЕНОПИЛОРОГАСТРОПЛАСТИКИ В ХИРУРГИИ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ, ОСЛОЖНЕННЫХ ПРОТЯЖЕННЫМ ПИЛОРОБУЛЬБАРНЫМ СТЕНОЗОМ | 2001 |
|
RU2199279C1 |
| СПОСОБ ЛЕЧЕНИЯ СОЧЕТАННОЙ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА, ОСЛОЖНЕННОЙ ПИЛОРОБУЛЬБАРНЫМ СТЕНОЗОМ | 2000 |
|
RU2173093C1 |
| СПОСОБ РЕЗЕКЦИИ ЖЕЛУДКА ПРИ ТРУДНЫХ ЯЗВАХ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2001 |
|
RU2206278C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВ ПЕРЕДНЕЙ СТЕНКИ ЛУКОВИЦЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2003 |
|
RU2254815C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА | 2000 |
|
RU2173094C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПИЛОРОБУЛЬБАРНЫХ ЯЗВ, ОСЛОЖНЕННЫХ СТЕНОЗОМ ПРИВРАТНИКА | 2000 |
|
RU2177731C2 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКС-ХОЛАНГИТА | 2000 |
|
RU2170547C1 |

Изобретение относится к медицине, хирургии, может быть использовано для выполнения еюногастропластики при гастрэктомии. Выполняют гастрэктомию. Формируют искусственный желудок из трансплантата тощей кишки. Накладывают эзофагоеюноанастомоз и еюнодуоденоанастомоз. Длина трансплантата кишки составляет 16 см. Эзофагоеюноанастомоз накладывают по типу конец в бок. На дистальной части трансплантата производят два разреза серозно-мышечной оболочки. Верхний разрез в форме эллипса. Подобные разрезы выполняют также на проксимальном конце культи двенадцатиперстной кишки. После анастомозирования трансплантата и двенадцатиперстной кишки формируют клапанный анастомоз. Инвагинируют этот участок кишки. Сшивают верхний и нижний края разреза. Способ позволяет предотвратить постгастрорезекционные расстройства деятельности желудочно-кишечного тракта. 8 ил.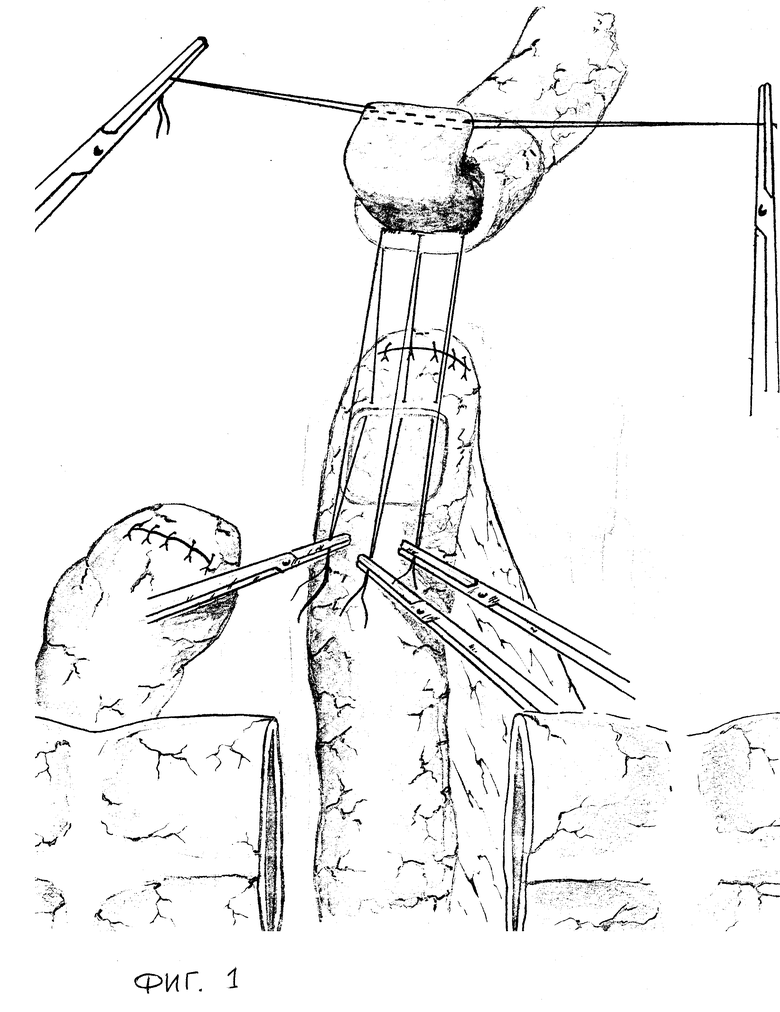
Способ еюногастропластики при гастрэктомии, заключающийся в верхней срединной лапаротомии, гастрэктомии, формировании искусственного желудка из трансплантата тощей кишки, наложении жомно-клапанного эзофагоеюно- и еюнодуоденоанастомозов, отличающийся тем, что длина трансплантата составляет 16 см, жомно-клапанный эзофагоеюноанастомоз накладывают по типу конец в бок, на дистальной части трансплантата производят два разреза серозно-мышечной оболочки, причем верхний - в виде эллипса, подобные разрезы выполняют также на проксимальном конце культи двенадцатиперстной кишки, после анастомозирования трансплантата и двенадцатиперстной кишки формируют клапанный анастомоз путем инвагинации этого участка и сшивания верхнего и нижнего краев разреза.
| Ганичкин А.М., Резник Г.Д | |||
| Методы восстановления желудочно-кишечной непрерывности при резекции желудка | |||
| - М.; Медицина, 1973, с.15-28. |
Авторы
Даты
1998-11-10—Публикация
1994-11-08—Подача