Изобретение относится к медицине, хирургии, конкретно к способам профилактики демпинг-синдрома после гастрэктомии.
Наиболее близким к предлагаемому является способ, предложенный М.А. Поляковым (1984) [1], при котором берется начальная петля тощей кишки, проводится через окно в мезоколон, формируется изоантиперистальтический резервуар путем непрерывной околобрыжеечной серозно-мышечной энтеропликации двух петель кишок на протяжении 18-25 см. Из купола "двустволки" в пищеводно-резервуарном анастомозе создается арефлюкная муфта по Гиляровичу [2]. Далее формируется резервуар путем электрохирургического рассечения двух сшитых кишок на протяжении 18-25 см (используется 36-50 см тощей и двенадцатиперстной кишки). Передние стенки рассеченных кишок ушиваются на всем протяжении непрерывным серозно-мышечным 2-рядным швом. Недостатками вышеуказанного способа являются недостаточная эффективность в плане профилактики демпинг-синдрома, недостаточное сдерживание, быстрое поступление пищевого комка в тощую кишку.
Новый технический результат - снижение числа осложнений, достигают применением нового способа профилактики демпинг-синдрома после гастрэктомии, включающего верхнюю срединную лапаротомию, гастрэктомию, наложение эзофагоеюно- и еюноеюноанастомозов и формирование резервуара для накопления пищи из участка тощей кишки, причем формируют жомно-клапанный эзофагоеюноанастомоз, а отступя 24-26 см дистальнее его, накладывают еюноеюноанастомоз "конец в бок", причем резервуар для накопления пищи формируют из отводящей петли тонкой кишки, для чего проксимальнее на 6-8 см еюноеюноанастомоза рассекают серозно-мышечную оболочку кишки тремя разрезами посредине, циркулярно, по краям эллипсообразно до брыжеечного края, на самый верхний и самый нижний края серозно-мышечной оболочки накладывают узловые швы, формируя клапан, затем участок тощей кишки, включающий полученный резервуар, укладывают, смещая от срединной линии на 30o вправо по направлению к двенадцатиперстной кишке, и подшивают отдельными швами к париетальной брюшине задней брюшной стенки.
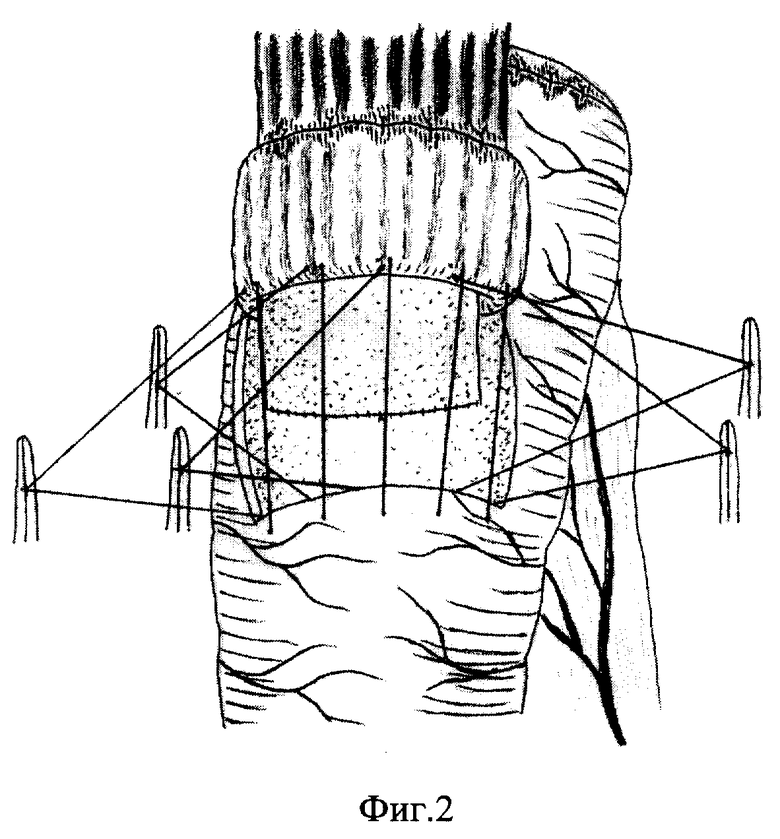
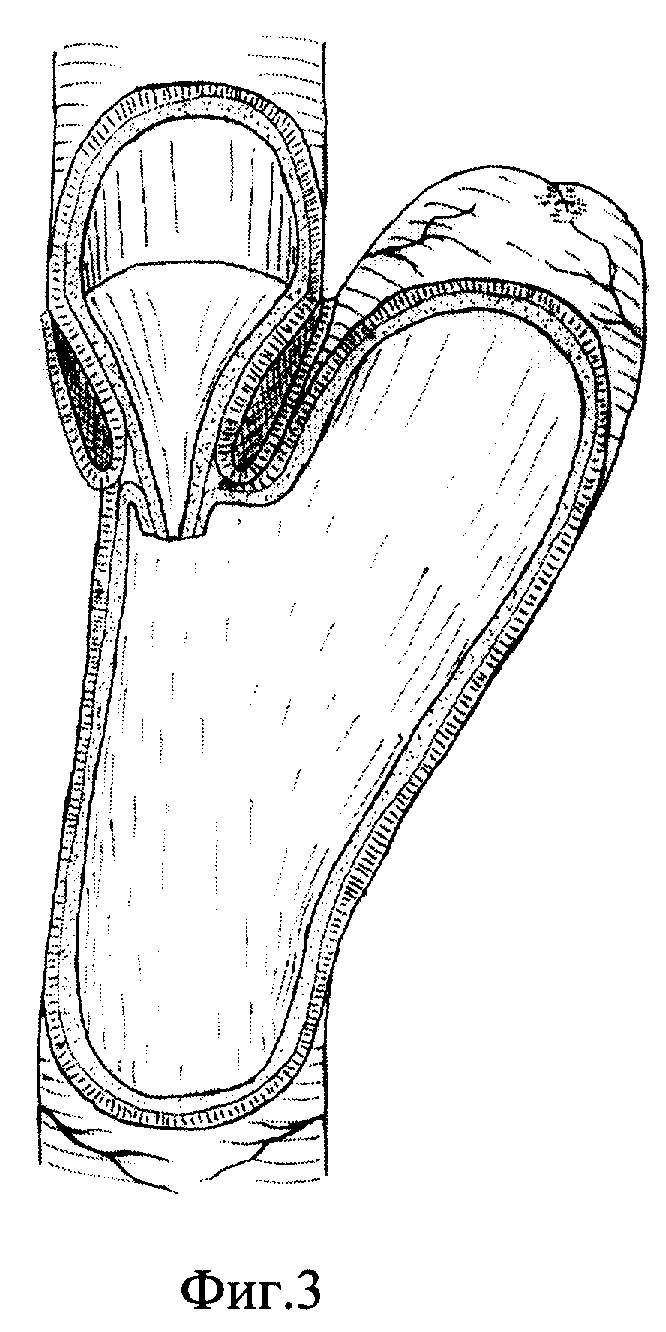
Способ осуществляют следующим образом: из верхне-срединного доступа выполняют гастрэктомию. В абдоминальном отделе пищевода путем отслаивания серозно-мышечной оболочки от подслизистой основы и подшивания ее в виде манжетки с оставлением избытка слизисто-подслизистой оболочки формируют мышечный жом. Ниже связки Трейца на 20-25 см мобилизуют тощую кишку, оральный конец ушивается наглухо. На противобрыжеечной стороне орального конца, отступя 15-20 мм на прямоугольной площадке размером 25х30 мм, удаляют серозно-мышечную оболочку (фиг. 1). Формируют клапанный эзофагоеюноанастомоз "конец в бок". Задний ряд серозно-мышечных швов проходит через нижний край сформированного мышечного жома пищевода и верхний край серозно-мышечной оболочки слизисто-подслизистой площадки тощей кишки. Затем углы слизисто-подслизистой основы сшивают швами держалками, накладываемыми кетгутовой нитью 00. Одной нитью последнего от левого угла накладывают подслизистый шов. Далее передними серозно-мышечными узловыми швами, проходящими через нижний край мышечного жома пищевода и нижний край серозно-мышечной оболочки сформированной слизисто-подслизистой площадки, завершают формирование эзофагоеюноанастомоза (фиг. 2, 3).
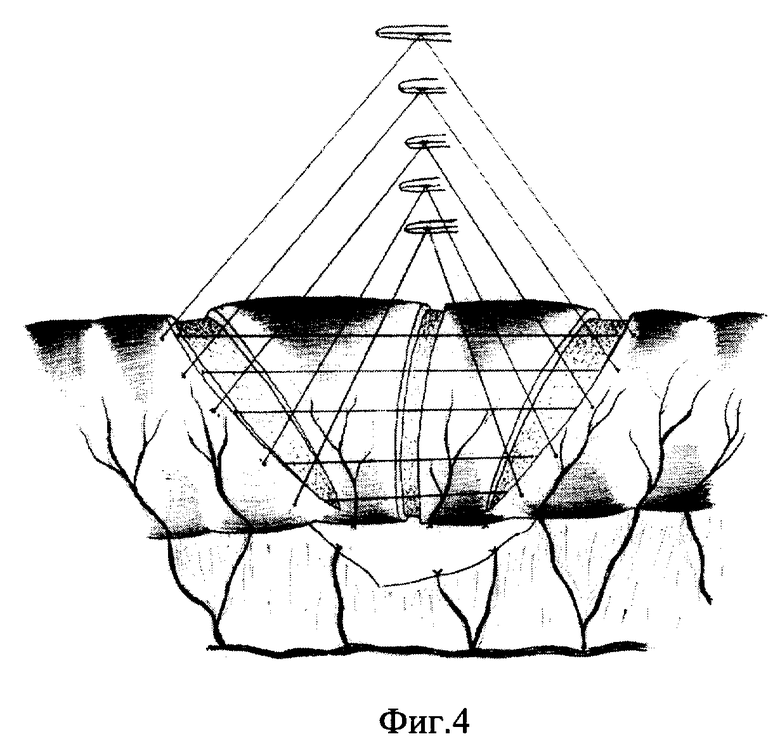
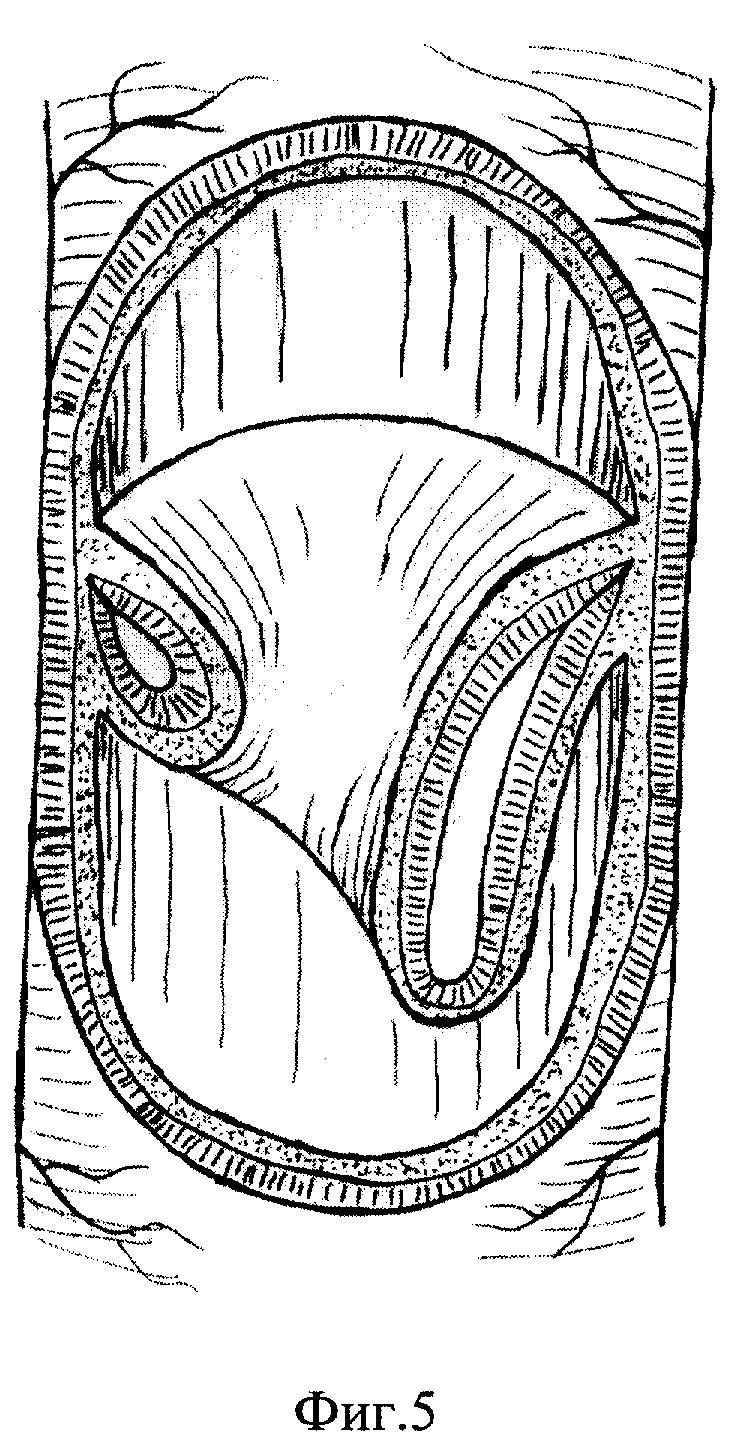
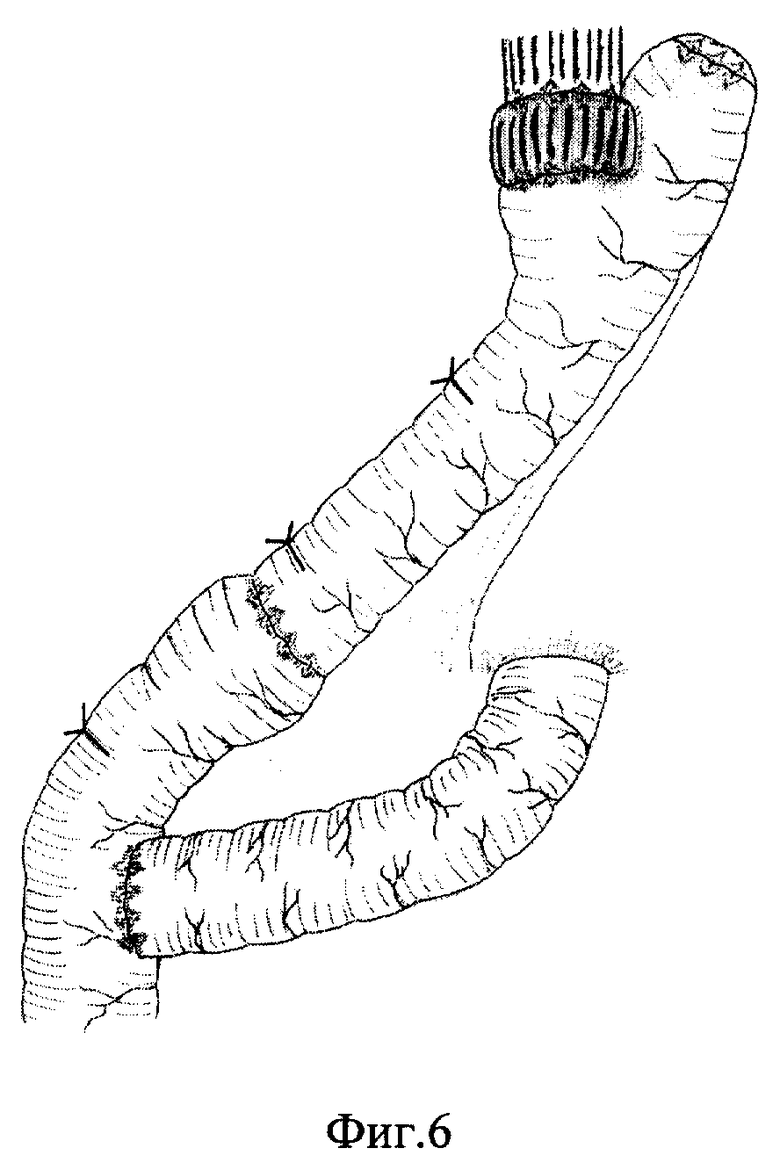
Дистальнее пищеводно-кишечного анастомоза на 24-26 см накладывают тонкокишечный анастомоз конец в бок по Ру, проксимальнее которого на 6-8 см пристеночно мобилизуют тощую кишку на протяжении 3-4 см. На мобилизованном участке серозно-мышечную оболочку рассекают тремя разрезами: посредине циркулярно, по краям на расстоянии 1,5 см - эллипсообразно до брыжеечного края (фиг. 4). На самый верхний и самый нижний края серозно-мышечной оболочки накладывают узловые швы, при завязывании которых мобилизированный участок кишки погружают диссектором, инвагинируют, формируют клапан (фиг. 5). Полученный резервуар укладывают в направлении, повторяющем очертание малой кривизны желудка, для чего отводящую петлю кишки смещают от срединной линии на 30o вправо по направлению к двенадцатиперстной кишке и фиксируют отдельными швами к париетальной брюшине задней брюшной стенки (фиг. 6). Операцию завершают проведением микрозонда в тощую кишку ниже зоны еюноеюноанастомоза и зонда в сформированный резервуар для декомпрессии.
Особенностями ведения раннего послеоперационного периода является энтеральное питание через микрозонд до 5-6 суток после операции.
Жомно-клапанный эзофагоеюноанастомоз формируют для предотвращения рефлюкс-эзофагита. Расстояние 24-26 см от эзофагоеюноанастомоза до еюноеюноанастомоза для формирования резервуара выбрано с целью получения резервуара оптимального размера для накопления пищи. Еюноеюноанастомоз "конец в бок" выполняют с целью сокращения времени операции, предупреждения несостоятельности швов анастомоза. Выполнение разрезов указанной конфигурации в виде эллипса позволяет сформировать клапан, не суживающий просвет тощей кишки и в достаточной мере препятствующий ускоренной эвакуации пищи. Смещение отводящей кишки на 30o вправо от срединной линии способствует более физиологичному прохождению пищи через сформированный резервуар.
По разработанной методике прооперировано 9 больных раком желудка III стадии в возрасте от 42 до 70 лет. Комбинированные гастрэктомии выполнены у 7 больных (77,7%).
В раннем и позднем послеоперационном периоде проводилось комплексное обследование больных. При эндоскопическом исследовании анастомоз пищевода с тощей кишкой овальной формы по типу "конец в бок" свободно проходим. Протяженность участка тощей кишки 14-16 см, складки не изменены. Инвагинационный клапан в виде участка кишки с повышенным тонусом свободно проходим. Изменений слизистой оболочки в области инвагинационного клапана не выявлено. Ниже зоны клапана определялась активно перистальтирующая тонкая кишка, слизистая ее обычного цвета, в просвете желчь. При рентгенологическом исследовании: пищевод свободно проходим. Эзофагоеюноанастомоз раскрывается до 1,5 см, перистальтика ритмичная, рефлюкса контрастного вещества в пищевод не наблюдается. Тонкокишечный трансплантат до 16 см, в расширенном проксимальном отделе газовый пузырь. На 10-12 см проксимальнее пищеводно-кишечного анастомоза определяется клапан, просвет кишки в этом месте от 1,5 до 2,0 см, контрастная масса в нижележащие отделы поступала через 40-60 секунд небольшими порциями. Через 60- 90 минут в трансплантате следы бария.
Больные питались 4-6 раз в сутки, прибавили в массе на 4-8 кг 5 больных, у 2 - масса тела оставалась без изменений, 1 больной похудел на 6 кг. Демпинг-синдром легкой степени выявлен у 1 больного, который купировался применением диеты и не требовал медикаментозной коррекции, тяжелых проявлений заболевания не выявлено. Стул у больных был регулярный, оформленный 1-2 раз в сутки. При копрологическом исследовании определяются мышечные волокна без исчерченности.
Клинический пример: (выписка из истории болезни).
Больной С. , 49 лет, находился в хирургическом отделении 2.04.99 по 6.05.99 с диагнозом: Аденокарцинома кардиального отдела желудка (тотальное поражение) III стадии.
Поступил в плановом порядке с жалобами на снижение веса, дисфагию. 13.04.99 в плановом порядке под общим обезболиванием операция - комбинированная гастрэктомия, спленэктомия, гемипанкреатэктомия. Расширенная лимфаденэктомия P3. Сагитальная диафрагмотомия. Эзофагоеюноанастомоз по Ру в модификации клиники. Дренирование брюшной полости.
В послеоперационном периоде проводилось зондовое энтеральное питание в течение 5 суток, инфузионная терапия, антибактериальная и противовоспалительная терапия, введение одногруппной плазмы.
ЭФГДС от 5.05.99: Пищевод не изменен, на 38 см от резцов имеется анастомоз конец в бок с тощей кишкой. Анастомоз округлой формы, свободно пропускает тубус аппарата 11 мм, слизистая в области анастомоза умеренно гиперемирована. Слепой отдел тощей кишки без особенностей. Осмотрена петля тощей киши до 20 см. На 16-17 см дистальнее эзофагоеюноанастомоза имеется клапан, последний сомкнут, свободно пропускает тубус аппарата, слизистая в области клапана без особенностей.
При рентгенологическом исследовании: пищевод свободно проходим. Эзофагоеюноанастомоз раскрывается до 1,5 см, перистальтика ритмичная, рефлюкса контрастного вещества в пищевод не наблюдается. Тонкокишечный трансплантат до 16 см, в расширенном проксимальном отделе газовый пузырь. На 10-12 см проксимальнее пищеводно-кишечного анастомоза определяется клапан, просвет кишки в этом месте от 1,5 до 2,0 см, контрастная масса в нижележащие отделы поступала через 40-60 секунд небольшими порциями. Через 60-90 минут в трансплантате следы бария.
Таким образом, предлагаемый способ снижает число послеоперационных осложнений после гастрэктомии, предупреждает развитие демпинг-синдрома, особенно у больных с тяжелым раковым поражением, когда первичная еюногастропластика не показана из-за тяжелого состояния больного и при распространении опухоли на двенадцатиперстную кишку.
Источники информации, использованные при составлении описания
1, Поляков М. А. О комбинированных гастрэктомиях с формированием искусственного желудка по новой методике//Вестн. хир. -1984. -т. 132. -N3.- с. 33-36.
2. Шалимов А. А. , Саенко В. Ф.Хирургия пищеварительного тракта. К.: 3доров'я.-1987.-568 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЕЮНОГАСТРОПЛАСТИКИ ПРИ ГАСТРЭКТОМИИ | 1994 |
|
RU2121304C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕФЛЮКС-ЭЗОФАГИТА ПРИ ОПЕРАЦИИ РЕКОНСТРУКТИВНОЙ ЕЮНОГАСТРОПЛАСТИКИ ПОСЛЕ ГАСТРЭКТОМИИ | 1999 |
|
RU2148958C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКС-ХОЛАНГИТА | 2000 |
|
RU2170547C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА | 2000 |
|
RU2173094C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПИЛОРОБУЛЬБАРНЫХ ЯЗВ, ОСЛОЖНЕННЫХ СТЕНОЗОМ ПРИВРАТНИКА | 2000 |
|
RU2177731C2 |
| СПОСОБ ПАНКРЕАТОЕЮНОСТОМИИ | 1999 |
|
RU2149587C1 |
| СПОСОБ РЕДУОДЕНИЗАЦИИ ПРИ БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА | 2003 |
|
RU2255672C2 |
| СПОСОБ ЗАМЕЩЕНИЯ ЖЕЛУДКА ПОСЛЕ ГАСТРЭКТОМИИ | 2011 |
|
RU2474392C1 |
| СПОСОБ ГАСТРЭКТОМИИ | 1998 |
|
RU2155539C2 |
| СПОСОБ ВОССТАНОВЛЕНИЯ НЕПРЕРЫВНОСТИ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА ПОСЛЕ ГАСТРЭКТОМИИ | 2016 |
|
RU2655980C1 |
Изобретение относится к медицине, хирургии, может быть использовано для профилактики демпинг-синдрома после гастрэктомии. Формируют жомно-клапанный эзофагоеюноанастомоз. Отступя 24-26 см дистальнее, накладывают еюноеюноанастомоз "конец в бок". Формируют резервуар для накопления пищи из отводящей петли тонкой кишки. При этом проксимальнее еюноеюноанастомоза на 6-8 см рассекают серозно-мышечную оболочку кишки тремя разрезами посредине, циркулярно, по краям эллипсообразно до брыжеечного края. Накладывают узловые швы на самый верхний и самый нижний края серозно-мышечной оболочки. Формируют при этом клапан. Кишечный резервуар смещают от средней линии на 30° вправо по направлению к двенадцатиперстной кишке. Подшивают резервуар отдельными швами к париетальной брюшине задней брюшной стенки. Способ обеспечивает снижение осложнений при хирургической профилактике демпинг-синдрома. 6 ил.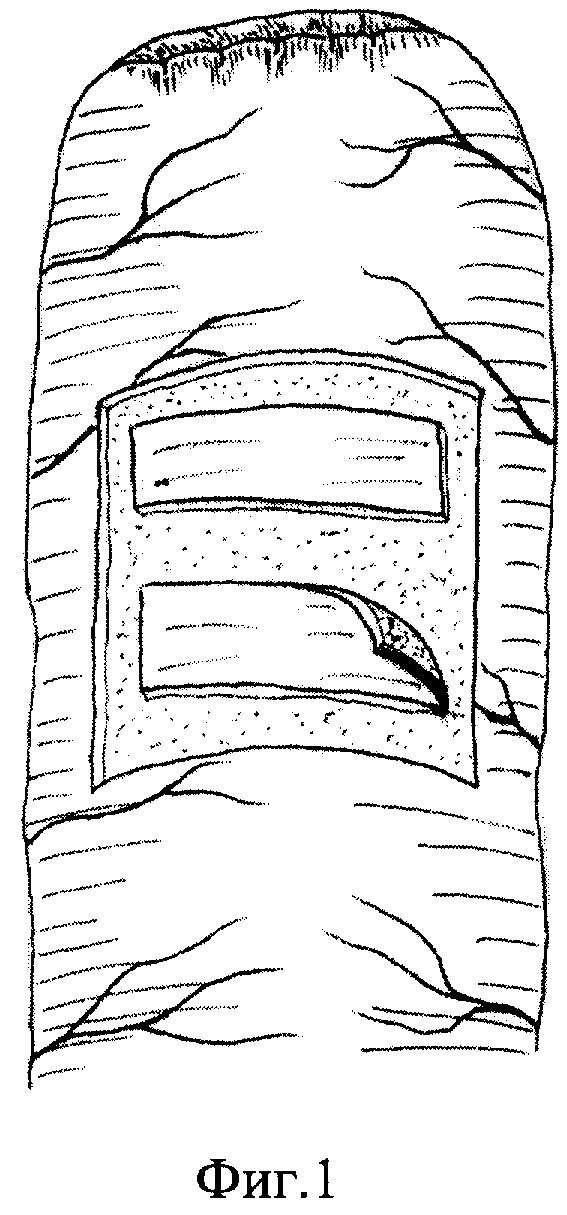
Способ профилактики демпинг-синдрома после гастрэктомии, включающий верхнюю среднюю лапаротомию, гастрэктомию, наложение эзофагоеюно- и еюноеюноанастомозов и формирование резервуара для накопления пищи из участка тощей кишки, отличающийся тем, что формируют жомно-клапанный эзофагоеюноанастомоз, а отступя 24 - 26 см дистальнее его накладывают еюноеюноанастомоз "конец в бок", причем резервуар для накопления пищи формируют из отводящей петли тонкой кишки, для чего проксимальнее на 6 - 8 см еюноеюноанастомоза рассекают серозно-мышечную оболочку кишки тремя разрезами посредине, циркулярно по краям эллипсообрано до брыжеечного края, на самый верхний и самый нижний края серозно-мышечной оболочки накладывают узловые швы, формируя клапан, затем участок тощей кишки, включающий полученный резервуар, укладывают, смещая от срединной линии на 30o вправо по направлению к двенадцатиперстной кишке и подшивают отдельными швами к париетальной брюшине задней брюшной стенки.
| Поляков М.А | |||
| О комбинированных гастрэктомиях с формированием искусственного желудка по новой методике | |||
| Вестник хирургии, 1984, т.32, N 3, 33, 36. |
Авторы
Даты
2000-05-20—Публикация
1999-07-12—Подача