Изобретение относится к области медицины, а именно к реаниматологии, и может быть использовано для лечения больных с респираторным дистресс-синдромом (РДС). Критические состояния в своем развитии приводят к недостаточности различных органов и систем - к синдрому полиорганной недостаточности. Наиболее часто встречается дыхательная недостаточность как основное проявление РДС: в 65-70% случаев полиорганной недостаточности (Яковлева И.И., Тимохов B.C. Анест. и реаним. - 1996, N 1, с. 75-80). РДС характеризуется стереотипной реакцией легких на различные травмы, которые зачастую поражают изначально здоровых индивидов. Смертность при РДС 50-70% (Gianfranco Umberto Meduri, Johnny М. Belehcia /Chest/100/4/October. 1991, p.1-11). В основе поражения легких лежит жидкостный дисбаланс: интерстициальный отек, повышенное пропотевание жидкости в альвеолы и затрудненный отток мокроты, лимфостаз и явления застоя в малом круге кровообращения. Возникает гипергидратация легких и изменение их свойств (Зайковский Ю. Я., Ивченко В. Н. Респираторный дистресс-синдром у взрослых. Киев. 1987). Усиливаются действие гравитационного фактора и роль регионарных функций легких, что приводит к развитию диффузных дорзальных ателектазов (в положении больного на спине), к росту альвеолярного мертвого пространства и к увеличению вено-артериального легочного шунтирования (Зильбер А.П. Регионарные функции легких. Петрозаводск. 1971; Shichinohe-Y., Ujike-Y. Kokyu-To-Junken, 1991 Jan., 39/1., 51-5). Гемодинамика при выраженном РДС характеризуется гипердинамией с повышением давления в легочной капиллярной и артериальной сети (Богдатьев В.Е., Гебель Г. Я. , Игнатов Н.Г., Суворов С.Г. Материалы 1-го Российского конгресса по патофизиологии, 1996).
Известен способ интенсивного лечения РДС, включающий респираторную, инфузионно-трансфузионную терапии, коррекцию реологических свойств крови и гемостаза, профилактику гнойно-септических осложнений, седацию и обезболивание (Divertie Matthew В, Mayo Clin Proc 1982, Volume 57, 371-7; Rathgeber J, Burchardi H. Intensive Care, 1995, 8, 81-3., Золотокрылина Е.С. Профилактика и лечение "шокового легкого" у пострадавших с механическими травмами, 1990, метод, рек.), позволяющий длительно поддерживать артериальную оксигенацию на приемлемом уровне. Тем не менее этот способ не лишен серьезных недостатков:
- не учитывается гравитационное влияние, что приводит к образованию диффузных ателектазов в нижележащих отделах легких (Hormann-C., Benzer-H. Wien-Klin-Wochenschr. 1994; 106(13): 407-11);
- уделяется мало внимания повышению сопротивления сосудов малого круга и гипердинамическому типу гемодинамики, игнорирование чего усугубляет течение РДС (Doering-LV. , Am-J-Crit-Care. 1993 May; 2(3): 208-16; Богдатьев В.Е., Гебель Г.Я., Игнатов Н.Г., Суворов С. Г. Материалы 1-го Российского конгресса по патофизиологии, 1996);
- адаптация больного с аппаратом, перевод на вспомогательные режимы ИВЛ и "отлучение" от респиратора являются слабым звеном в лечении. Это может приводить к неадекватности вентиляции и избыточным энергозатратам пациента (Rathgeber J, Burchardi H. Intensive Care, 1995, 8);
- не принимается во внимание высокая активность процессов перекисного окисления липидов (ПОЛ) (Биленко М.В. Ишемические и реперфузионные повреждения органов, 1989).
Наиболее близким способом к заявляемому является способ лечения РДС, в котором традиционное лечение дополнено кинетической терапией, учитывающей гравитационный фактор. Суть кинетической терапии (КТ) заключается в регулярном изменении положения тела вентилируемого больного (М.А.Чередниченко, П. В. Баранов, Тезисы конференции "Организация медицинского обеспечения населения в чрезвычайных ситуациях", Москва, 1994 г., стр. 68;, Hormann-C; Benzer-H; Baum-M; Wicke-K; Putensen-C; Putz-G; Hartlieb-S Anaesthesist. 1994 Jul; 43(7): 454-62).
По данным авторов кинетическая терапия способствует повышению оксигенации артериальной крови, снижению внутрилегочного шунтирования, нормализации механических свойств легких, исчезновению диффузных ателектазов и улучшению дренирования мокроты (Kleinschmidt-S; Ziegenfuss-T; Bauer-M; Fuchs-W, nasthesiol-Intensivmed-Notfallmed- Schmerzther. 1993 Apr; 28(2): 81-5., Lamm-WJ; Graham-MM; Albert-RK Am-J-Respir-Crit-Care-Med. 1994 Jul; 150(1): 184-93).
Однако и этот способ не лишен недостатков:
- при применении кинетической терапии не учитываются и, следовательно, не коррегируются изменения микроциркуляции в малом круге кровообращения, что может замедлять процесс нормализации газообмена в легких;
- авторы, в основном, описывают применение prone-position (горизонтальное положение больного на животе), уделяя мало внимания латеральным положениям;
- повороты тела при КТ часто вызывают у больных болезненные ощущения и дискомфорт, связанные как с прикосновением в болезненных местах, так и со смещением интубационной трубки, катетеров, дренажей;
- остается неучтенным состояние ПОЛ и антиоксидантной системы;
- нет четкого алгоритма применения кинетической терапии в зависимости от динамики изменения мониторных данных;
- КТ может вызывать постуральные реакции.
Задачей настоящего изобретения является снижение летальности больных реанимационного профиля, чье состояние осложнилось развитием РДС, путем активной нормализации жидкостного обмена в легких.
Задача решается тем, что на фоне развившегося респираторного дистресс-синдрома в 1-2 сутки его течения, на основании динамики мониторных данных, кинетическую терапию осуществляют по двум схемам с седацией пропофолом, при этом изменение положения тела больного производят через 10 мин после индукции в медикаментозный сон и начинают с первой схемы кинетической терапии из положения больного "на спине" в положение "на боку" (правом или левом), затем в положение "на животе", затем в положение "на другом боку", затем вновь в положение "на спине", длительность проведения четырех упомянутых последовательных смен положений по первой схеме составляет 3 - 6 ч с повторением 5 - 15 раз, по окончании требуемого количества смен положений по первой схеме, при достижении стабильности мониторных данных и при отсутствии постуральных реакций последовательные изменения положений тела пациента производят по второй схеме кинетической терапии спина - живот - бок - другой бок, длительность проведения четырех смен положений по второй схеме составляет 5-10 ч с повторением 5-10 раз, при этом перед каждой сменой положений при проведении двух схем кинетической терапии осуществляют индукцию в сон болюсым введением пропофола в дозе 0,3 - 0,7 мг/кг и поддержание в дозе 2 мг/кг/ч в течение 10 мин до изменения положения больного, а после каждой смены положений продолжают введение пропофола в дозе 2 мг/кг/ч в течение 20 мин; изменения положений тела выполняют постоянно без длительных остановок в течение 2 - 6 суток; каждую смену положений тела пациента по первой и второй схемам кинетической терапии проводят только после фиксации мониторных данных; во время изменений положений тела больного дополнительно, по необходимости, осуществляют мероприятия по удалению содержимого трахеобронхиального дерева.
Пропофол ("Диприван" ZENECA) - мягкий и кратковременный гипнотик, имеющий выгодные для больных с РДС свойства:
- быстрый легкоуправляемый седативный эффект без изменения психики;
- пропофол обладает вазодилатирующим действием, в том числе и на сосуды малого круга кровообращения. Также препарат имеет ваготонический эффект, который проявляется урежением ЧСС, что в сочетании со снижением сопротивления сосудов уменьшает постнагрузку на правый желудочек, не снижая МОК (Чеченин М. Г. , Муллов А.Б., Леушин С.Г. Тезисы 5-го Всероссийского съезда анестезиологов, Москва, 1996, 2 сборник, 118);
- пропофол имеет антиоксидантные свойства, что особенно полезно при РДС (Menon D. К, Young Y. Tew D. N, Bacon P.J. Clinical Intensive Care 1994, Supplement to Volume 5 Number 5, 22-5);
- пропофол признан "препаратом выбора" в процессе перевода больных на вспомогательные режимы ИВЛ и "отлучения" от респиратора (Suter P. М, Clinical Intensive Care 1994, Supplement to Volume 5 Number 5, 8-5);
- ваготонический эффект пропофола позитивно сказывается на функции ЖКТ и позволяет проводить раннее энтеральное питание больных (Demeyer I, Bataillie К, Baute L. Clinical Intensive Care 1994, Supplement to Volume 5 Number 5, 13-4);
- для проведения кинетической терапии важно, что пропофол подавляет гортаноглоточные рефлексы и имеет миорелаксирующее действие, что также способствует лучшей адаптации больного с аппаратом и предотвращает баротравму легких (В.М.Мизиков, Вестник ИТ "Диприван" 1995, стр. 1-4);
Основным побочным действием препарата является артериальная гипотензия, которая наблюдается при быстром вводном пропофоловом наркозе. Этот эффект устраним при медленном введении и менее присущ седативным дозировкам препарата.
Дозировки пропофола для индукции в медикаментозный сон 0,3 - 0,7 мг/кг и для поддержания седации 2 мг/кг/ч апробированы в клинических испытаниях и являются оптимальными у больных с РДС.
Количество повторений 4 смен положений по первой схеме кинетической терапии 10 - 15 и 5 - 10 повторений по второй схеме, а также длительность проведения 4 смен положений по первой схеме 3 - 6 ч и 5 - 10 ч по второй схеме апробированы в клинических испытаниях и являются оптимальными у больных с РДС.
Применение кинетической терапии с седацией начинается после стабилизации гемодинамики (стандартная противошоковая терапия, количественное и качественное восполнение ОЦК) и обеспечения надежного доступа к венозному руслу (катетеризация центральной вены). Предлагаемый способ лечения можно проводить только в условиях отделения реанимации или интенсивной терапии. Желательно, чтобы больной вентилировался современным респиратором, определяющим динамический комплайнс. Наличие минимального мониторинга гемодинамики и газообмена (АД, ЧСС, SatO2) - обязательное условие правильного и эффективного применения излагаемого способа. Контроль КЩС осуществляется также как всем вентилируемым больным. Капнография, компьютерная реография - пока предлагаются как факультативные исследования, хотя нет сомнения в их практической ценности для качества лечения у описываемой категории больных. Проведение кинетической терапии обычно сопровождается усиленным отхождением мокроты, поэтому наличие аппаратуры для осуществления аспирации отделяемого из интубационной трубки, а лучше, для санации трахеобронхиального дерева, является еще одним обязательным условием эффективного лечения.
Способ осуществляют следующим образом.
Больному, находящемуся в отделении реанимации или интенсивной терапии с развившимся РДС (1 - 2 сутки течения РДС), фиксируются исходные мониторные показатели: АД, ЧСС, SatO2, комплайнс легких (кроме них полезными будут данные капнографии, а также данные о состоянии центральной гемодинамики). Затем внутривенно вводится индукционная доза пропофола 0,3 - 0,7 мг/кг в течение 0,5 - 1 мин. Дальнейшее поддерживающее введение пропофола осуществляется со скоростью 2 мг/кг/ч и продолжается 30 мин (10 до - и 20 мин после процедуры поворота больного). В общей сложности на один сеанс кинетической терапии с седацией пропофолом расходуется 100 - 120 мг препарата (в расчете на среднего взрослого человека). Через 10 мин после индукции в медикаментозный сон производится первая смена положений тела больного по первой схеме кинетической терапии с положения "на спине" в положение "на боку" (правом или левом). В ближайшие после поворота минуты проводятся мероприятия по удалению содержимого трахеобронхиального дерева.
Пациент находится в этом, а потом и во всех последующих положениях до тех пор, пока положительные изменения по мониторным данным, относительно исходных, не сменятся на отрицательные и не начнут приближаться к исходным. Исходными данными процедуры в дальнейшем будут считаться показатели перед каждым очередным поворотом, после фиксации которых начинается очередное введение пропофола. Каждая смена положений проводится на фоне медикаментозной седации (0,3 - 0,7 мг/кг на индукцию, 2 мг/кг на поддержание). Данные первых 5 мин после изменения положения тела больного в расчет не берутся, так как на них отражаются временные, транзиторные постуральные реакции, а также изменения вентиляции, возникающие при удалении мокроты. После положения "на боку" следует положение "на животе", затем положение "на другом боку", затем вновь "на спине" (первая схема). Длительность проведения 4 упомянутых смен положений по первой схеме обычно составляет 3 - 6 ч и повторяется 10 - 15 раз в течение 1 - 3 суток. При достижении стабильности мониторных данных и при отсутствии постуральных реакций первая схема кинетической терапии заменяется следующей - более эффективной второй схемой смен положений тела больного: спина - живот - бок - другой бок. Длительность проведения 4 упомянутых смен положений по второй схеме обычно составляет 5 - 10 ч и повторяется 5 - 10 раз в течение 1 - 3 суток. Применение пропофола в обоих комплексах одинаково. При плохой переносимости кинетической терапии, о чем говорят длительные постуральные реакции, необходимо провести устойчивую стабилизацию гемодинамики в положении "на спине", после чего продолжить проведение первой схемы кинетической терапии, а затем, после улучшения состояния больного, перейти на вторую схему. Изменения положений тела по первой, а затем по второй схемам кинетической терапии выполняются постоянно, без длительных остановок в течение, в среднем, 2-6 суток с постоянным мониторингом.
Пример 1. Больная А. , 34 года, история болезни N 796, доставлена в приемное отделение машиной скорой помощи из дома через трое суток после проведения криминального аборта. Диагноз при поступлении: септический криминальный аборт при беременности 20-21 нед., септический шок, гнойно-некротический метроэндометрит, сальпингит.
Состояние при поступлении тяжелое, обусловлено септическим шоком. В сознании, заторможена, сонлива. Кожные покровы бледные.
Видимые слизистые анемичные, сухие. Дыхание самостоятельное, аускультативно проводится во все отделы, хрипов нет, частота дыхания 28 в 1 мин. Рентгенографически начальные признаки "шокового" легкого с обеих сторон. Артериальное давление 80/40 мм рт. ст. , частота сердечных сокращений 120 ударов в 1 мин. Живот болезнен в гипогастрии.
После катетеризации подключичной вены и инфузионной подготовки по экстренным показаниям проведена операция: экстирпация матки с придатками. Обезболивание: эндотрахеальный наркоз, атаралгезия. По окончании операции больная была переведена в отделение реанимации, продолжена искусственная вентиляция легких аппаратом "Chirolog 2а" в принудительном объемном режиме CMV, применено PEEP. Сразу после перевода исследовано: комплайнс 28 мл/см H2O, сатурация гемоглобина кислородом 98% и парциальное давление кислорода в артериальной крови 74 мм рт. ст. при инсуфляции 50% O2, PaO2/FiO2 = 148.
Начато традиционное лечение РДС включающее респираторную, инфузионно-трансфузионную, антикоагулянтную, антибактериальную терапии. Гемодинамика поддерживалась на оптимальных значениях. С момента поступления в стационар больная находилась в положении на спине.
Через сутки после операции состояние больной ухудшилось за счет прогрессирования дыхательной недостаточности. Комплайнс 18 мл/см H2O, сатурация 94%, парциальное давление кислорода 64 мм рт. ст. при подаче 50% 02, PaO2/FiO2 = 128. Рентгенографически картина "шокового" легкого с обеих сторон. Сознание больной: оглушение - сопор с периодами психомоторного возбуждения. Данные компьютерной тетраполярной реовазографии: УО 41 мл, общее периферическое сопротивление 1087 дин • с • см-5, ЧСС 118 уд/мин. Эти данные были приняты за исходные (первичные) для проведения описываемого способа лечения.
Учитывая относительную стабильность гемодинамики на фоне восполнения ОЦК, была начата кинетическая терапия в сочетании с седацией пропофолом. Для индукции в сон болюсно за 30 с вводилось 40 мг пропофола, дальнейшее" введение в течение 30 мин осуществлялось инфузоматом со скоростью 2 мг/кг/ч. В течение 2 суток проводилась кинетическая терапия по первой схеме: спина - бок - живот - другой бок (проведено 8 повторений). Через 2 суток с момента начала проведения методики (исходного момента исследования) удалось снизить FiO2 до 0,4 и перевести больную на синхронизированный режим ИВЛ SPC, начато проведение кинетической терапии по второй схеме: спина - живот - бок - другой бок (за 2 суток выполнено 6 повторений). Через 3 суток от начала проведения методики состояние больной значительно улучшилось: PaO2/FiO2 = 329, комплайнс 42 мл/см H2O, УО 54 мл, общее периферическое сопротивление 1308 дин • с • см-5, ЧСС 95 уд/мин. Эктубирована через 4 суток от исходного момента, при следующих показателях: PaO2/FiO2 = 357, комплайнс 48 мл/см H2O, общее периферическое сопротивление 1393 дин • с • см-5, ЧСС 90 уд/мин. На 8 сутки больная была переведена с улучшением в гинекологическое отделение. Выздоровление.
Пример 2. Больной М., 16 лет, история болезни N 952, доставлен в реанимационное отделение бригадой "Медицины катастроф" из районной больницы. Диагноз при поступлении: черепно-мозговая травма, ушиб головного мозга, тетрапарез, кома I, пневмоторакс справа. Больной, находясь в реанимации районной больницы в течение 8 дней, вентилировался респиратором РО-6, получал инфузионно-трансфузионную терапию, дренировалась плевральная полость справа. При достижении относительной стабилизации состояния стал возможен перевод в клинический центр. Состояние при поступлении крайне тяжелое, обусловленное дыхательной недостаточностью, комой. Сознание - кома I. Кожные покровы бледные. Дыхание аппаратное, спонтанное отсутствует. Аускультативно ослаблено справа. Рентгенографически "шоковое легкое" с обеих сторон, пневмоторакс справа. Сатурация гемоглобина кислородом 94% при подаче 50% O2. PaO2=70 мм рт. ст, PaO2/FiO2 = 140. Артериальное давление 80/40 мм рт.ст., частота сердечных сокращений 126 уд/мин. Живот мягкий. ИВЛ продолжена респиратором "Puritan-Bennett 7200" в принудительном режиме CMV. В течение суток удалось провести коррекцию состояния гемодинамики, купировать пневмоторакс, добиться улучшения вентиляции в легких. Угнетение сознания снизилось до сопора. Больной начал проявлять элементы дыхательного сопротивления аппарату. Исходные данные исследования: сатурация 96%, PaO2 75 мм рт.ст., PaO2/FiO2 = 150, комплайнс 30 мл/см H2O, ударный объем сердца 48 мл, общее периферическое сопротивление сосудов 1759 дин • с • см-5, ЧСС 119 уд/мин. Начато проведение кинетической терапии (первая схема) с седацией пропофолом. На индукцию в сон болюсно вводилось 40 мг пропофола, дальнейшее поддержание седации осуществлялось введением 2 мг/кг/ч препарата в течение 30 мин инфузоматом. За 2 суток выполнено 7 повторений кинетической терапии по первой схеме (спина - бок - живот - другой бок). Через 2 суток от исходного момента сознание больного восстановилось до умеренного оглушения, был применен вспомогательный режим ИВЛ SIMV с поддержкой давлением. Начато проведение второй схемы кинетической терапии (спина - живот - бок - другой бок), продолжающееся еще 3 суток (10 повторений) и сопровождающееся седацией пропофолом по той же методике. Соотношение PaO2/FiO2 возросло до 258, комплайнс 41 мл/см H2O, ударный объем 53 мл, ОПСС 1422 дин • с • см-5, ЧСС 104 уд/мин. Через 4 суток от исходного момента после наложения трахеостомы вентиляция продолжалась в режиме СРАР с поддержкой давлением, при этом PaO2/FiO2 = 365, комплайнс 65 мл/см H2O, УО 60 мл, ОПСС 1404 дин • с • см-5. На 6-е сутки больной был переведен на самостоятельное дыхание. Рентгенологически восстановился нормальный легочный рисунок. Продолжено лечение в нейрореабилитационном центре. Улучшение.
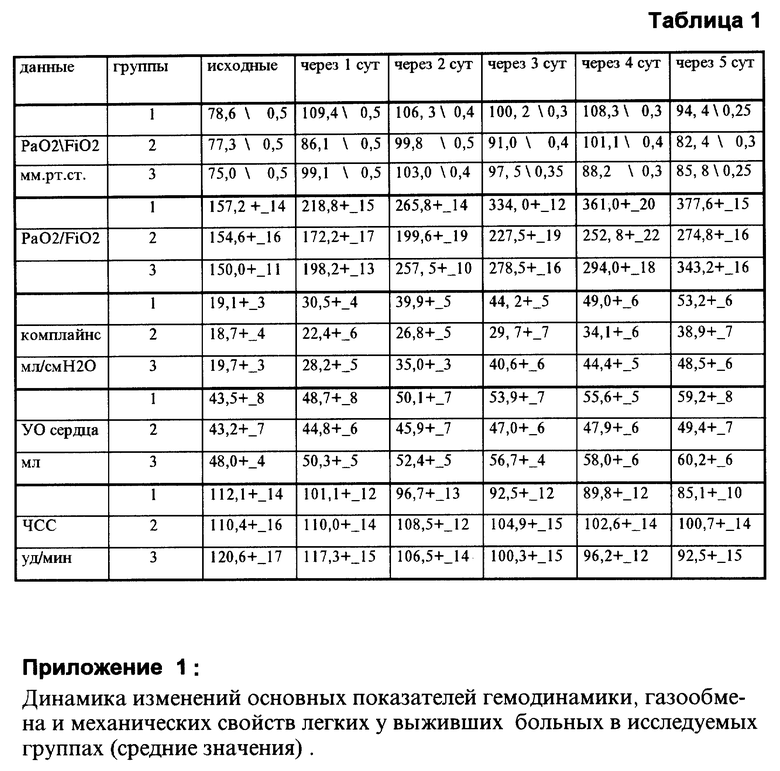
По заявляемому способу обследовано 18 больных (основная - 1 группа) обоего пола с РДС 2 - 3 степеней после геморрагического, травматического шоков, эндо- и экзотоксикозов, остановок кровообращения, черепно-мозговых травм (средний балл по шкале повреждения легких Мюррея 2,5 - 3,66). Возраст больных 16 - 69 лет. Контролем была рандомизированная группа больных, леченных по общепринятой методике - 26 человек (2 группа), а также группа из 8 человек (3 группа), которые получали общепринятое лечение и КТ (кинетическая терапия) без седации пропофолом.
Оценку показателей газообмена проводили путем определения парциального давления кислорода в капиллярной крови транскутанным методом с помощью отечественного прибора "чкР02-01", а также путем пульсоксиметрии, капнографии ("Datex") и КЩС.
Оценку показателей центральной и периферической гемодинамики проводили по данным тетраполярной реовазографии, регистрируемой по методике Кубичека в модификации Пушкаря с компьютерной обработкой в момент исследования.
Статистическую обработку полученных результатов осуществляли с помощью пакета прикладных программ "Адан", разработанного на кафедре медицинской кибернетики и информатики Новокузнецкого ГИДУВа с использованием "t" критерия Стьюдента на IBM - AT 486.
Первичные данные исследования фиксировались с момента стабилизации гемодинамики больного, позволяющей проводить КТ, что в нашем исследовании соответствовало подбору адекватной респираторной терапии и полноценного восполнения ОЦК на фоне развившегося РДС (1 - 2 сутки течения РДС).
В основной и 2-х контрольных группах первичные данные статистически не различались (таблица 1, приложение 1). В процессе лечения во всех трех группах у выживших больных наблюдались однонаправленные положительные изменения, но с разной интенсивностью (таблица 1, приложение 1). Увеличение PaO2/FiO2, комплайнса, ударного объема сердца и снижение частоты сокращений сердца - все это было наиболее выражено в основной - 1 группе, где применялась КТ с седацией пропофолом. Динамика улучшения исследуемых показателей во 2 группе (традиционная терапия) была самой низкой. Изменения в З группе (традиционная терапия + КТ) были значительно лучше, чем во 2 группе, но уступали 1 группе по скорости наступления.
Летальность составила: в 1 группе 38,8% (умерло 7 из 18), во 2 группе 57,7% (умерло 15 из 26), в 3 группе 50% (умерло 4 из 8).
Показательным является время достижения PaO2/FiO2 = 300 в каждой из групп: в 1 группе время возрастания PaO2/FiO2 до 300 с исходного времени составило в среднем 60 ч, во второй - 104 ч, в третьей - 72 ч.
Изменения данных гемодинамики: снижение частоты сердечных сокращений ЧСС, увеличение ударного объема (УО) в течение 3 суток относительно первичных данных составили в 1 группе соответственно - снижение ЧСС на 13% и увеличение УО на 14% (p < 0,05), во второй группе - на 2% и на 4% (p < 0,05), в третьей группе - на 12% и на 10%. Изменения гемодинамики и кислород-транспортной функции в 1 группе мы объясняем влиянием пропофола на эффект КТ. Седация пропофолом способствует повышению эффективности кинетической терапии при РДС.
Методика активного ведения больных, включающая в себя КТ и седацию пропофолом в дополнение к традиционному лечению, приводит к снижению смертности при РДС на 18,9%. Лечение больных с использованием предлагаемой методики требует некоторого повышения расходов на медикаменты и дополнительных трудозатрат медицинского персонала, но в конечном счете оказывается выгоднее общепринятой методики, так как ускоряет процесс выздоровления больных со 2-3 степенями РДС и снижает летальность.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИНАМИЧЕСКОЙ ОЦЕНКИ ТЕЧЕНИЯ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА | 1997 |
|
RU2153282C2 |
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ВЕНТИЛЯТОР-АССОЦИИРОВАННОЙ ПНЕВМОНИИ | 2013 |
|
RU2531929C1 |
| СПОСОБ ПРОВЕДЕНИЯ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ, РЕГУЛИРУЕМОЙ ПО ОБЪЕМУ | 2001 |
|
RU2207159C2 |
| СПОСОБ ДИАГНОСТИКИ ОСТРОГО ПОВРЕЖДЕНИЯ ЛЕГКИХ | 2003 |
|
RU2234855C1 |
| СПОСОБ ПРОВЕДЕНИЯ ДЛИТЕЛЬНОЙ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2003 |
|
RU2255723C2 |
| СПОСОБ ОЦЕНКИ АДЕКВАТНОСТИ ВСПОМОГАТЕЛЬНОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2003 |
|
RU2238073C1 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ВСПОМОГАТЕЛЬНОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2003 |
|
RU2242961C2 |
| СПОСОБ ДИАГНОСТИКИ ОСТРОГО РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА | 2000 |
|
RU2187962C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА ВЗРОСЛЫХ ПРИ ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ИЗОЛИРОВАННОЙ ТРАВМЕ | 1993 |
|
RU2085947C1 |
| СПОСОБ ВЫБОРА ОПТИМАЛЬНОГО РЕЖИМА ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ У РЕАНИМАЦИОННЫХ БОЛЬНЫХ С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ | 1998 |
|
RU2141350C1 |
Изобретение относится к медицине, а именно к реаниматологии, и может быть использовано для лечения больных с респираторным дистресс-синдромом (РДС). Предложено на фоне развившегося респираторного дистресс-синдрома в 1-2 сутки его течения на основании динамики мониторных данных проводить кинетическую терапию по двум схемам с седацией пропофолом, при этом изменение положения тела больного производят через 10 мин после индукции в медикаментозный сон и начинают с первой схемы кинетической терапии из положения больного "на спине" в положение "на боку" (правом или левом), затем в положение "на животе", затем в положение "на другом боку", затем вновь в положение "на спине", длительность проведения четырех упомянутых последовательных смен положений на первой схеме составляет 3-6 ч с повторением 5-15 раз, по окончании требуемого количества смен положений по первой схеме при достижении стабильности мониторных данных и при отсутствии постуральных реакций последовательные изменения положений тела пациента производят по второй схеме кинетической терапии спина - бок - другой бок, длительность проведения четырех смен положений по второй схеме составляет 5-10 ч с повторением 5-10 раз, перед каждой сменой положения осуществляют индукцию в сон болюсным введением пропофола в дозе 0,3-0,7 мг/кг и поддержание в дозе 2 мг/кг/ч в течение 10 мин до изменения положения больного. После каждой смены положений продолжают введение пропофола в дозе 2 мг/кг/ч в течение 20 мин, изменения положений тела выполняют постоянно без длительных остановок в течение 2-6 суток. Способ позволяет снизить летальность больных реанимационного профиля, чье состояние осложнилось РДС, путем нормализации жидкостного обмена в легких. 3 з. п. ф-лы, 1 табл.
Авторы
Даты
2000-05-20—Публикация
1997-03-18—Подача