Способ относится к медицине, в частности к реаниматологии, и может быть использован при проведении длительной искусственной вентиляции легких (ИВЛ) на этапе перехода к вспомогательной вентиляции легких (ВВЛ).
В процессе проведения длительной искусственной вентиляции легких перед врачом реаниматологом стоит задача достижения максимально адекватного для больного режима вентиляции легких.
Основными критериями адекватности искусственной вентиляции легких (ИВЛ) являются:
1) Соответствие газообмена метаболическим потребностям пациента (отсутствие кислородного долга, нормовентиляция);
2) Стабильность системной и органной гемодинамики (отсутствие отрицательного влияния ИВЛ на работу сердца, головного мозга);
3) Соответствие вентиляции механическим свойствам легких-грудной клетки (отсутствие баро-, волюмотравмы, ауто-ПДКВ; наличие полноценного выдоха);
4) Дыхательный комфорт пациента (отсутствие одышки, тахипноэ, наличие синхронизации пациента с респиратором) [Зильбер А.П. Искусственная вентиляция легких при острой дыхательной недостаточности. - М., 1978. - С.94].
В процессе отлучения пациента от респиратора, во время проведения ВВЛ, значение четвертого критерия адекватности ИВЛ - дыхательного комфорта - возрастает. Это связано с тем, что дыхательный комфорт во время ВВЛ отражает отсутствие дыхательной недостаточности у пациента, и наоборот, отсутствие дыхательного комфорта во время ВВЛ отражает наличие дыхательной недостаточности. В свою очередь, тесная связь дыхательной недостаточности с дыхательным комфортом во время ВВЛ обусловлена тем, что вспомогательная вентиляция может эффективно применяться только у больных с сохранной или восстановившейся регуляцией дыхания.
В связи с вышесказанным величины, характеризующие дыхательный комфорт пациента во время ВВЛ, могут выступать в качестве критериев регресса дыхательной недостаточности и, следовательно, в качестве критериев адекватности ВВЛ [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.198].
Главными показателями дыхательного комфорта во время ИВЛ и ВВЛ являются синхронизация пациента с респиратором и отсутствие признаков дыхательной недостаточности.
Известен способ оценки синхронизации больного с респиратором во время ВВЛ, согласно которому о синхронизации судят по стабильности частоты дыханий, дыхательного объема, соотношения вдоха к выдоху, пикового давления на вдохе, частоты сердечных сокращений, отсутствию ощущения одышки у пациента [Мороз В.В., Власенко А.В., Закс И.О., Митрохин А.А., Галушка С.В., Остапченко Д.А. Мониторинг больных в условиях механической вентиляции легких // Вестник инт. тер. 2002. - №2. - С.3-8.]. На основании комплексного анализа перечисленных симптомов можно судить о дыхательной недостаточности и дыхательном комфорте.
Способ имеет недостатки:
1) Не предусмотрены количественные нормы отклонений величин дыхательного объема, соотношения вдоха к выдоху, пикового давления на вдохе, частоты сердечных сокращений, соответствующие синхронизации пациента с респиратором. Поэтому заключение о синхронизации пациента с респиратором дается на основании субъективных представлений врача о нормах дыхательного объема, соотношения вдоха к выдоху, пикового давления на вдохе, частоты сердечных сокращений, соответствующих синхронизации пациента с респиратором.
2) Наличие одышки можно определять только у адекватных контактных пациентов. Выявить одышку у пациентов с нарушениями сознания невозможно. Часто симптом одышки у вентилируемого больного бывает связан с недостаточной анальго-седацией.
Известен способ оценки адекватности ИВЛ, основанный на выявлении нарушений адаптации больного с респиратором - выявлении “несинхронного” дыхания. Согласно способу анализ характера изменений кривых давления и потока в дыхательных путях позволяет определять “несинхронное” дыхание [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.190-191].
Способ имеет следующие недостатки:
1. Не предусмотрены точные количественные характеристики кривых давления и потока в дыхательных путях, соответствующие синхронизации пациента с респиратором во время ВВЛ. Поэтому заключение о синхронизации пациента с респиратором во время ВВЛ дается на основании качественного сравнения кривых давления и потока в дыхательных путях больного с идеальными (синхронными) для ВВЛ кривыми либо при отсутствии на кривых давления и потока больного признаков несинхронизации, описанных для ИВЛ [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.190-191].
2. Для осуществления способа необходимо иметь респиратор или дыхательный монитор, оснащенный графическим монитором. Вместе с тем отдельные сервореспираторы, способные измерять механические свойства легких (например, Puritan Bennett 7200), не позволяют проводить графический мониторинг. Большинство отделений реанимации и интенсивной терапии в России не оснащены дыхательными мониторами.
Наиболее близким к заявляемому является способ диагностики дыхательной недостаточности у вентилируемых больных путем измерения окклюзионного давления в первые 100 мс вдоха (P0,1) [Зильбер А.П. Респираторная медицина. - Петрозаводск, 1996. - С.89-116]. На основании оценки функциональной активности нейрореспираторного драйва способ позволяет судить о синхронизации больного с респиратором, о наличии дыхательной недостаточности и дыхательного комфорта.
Однако способ имеет следующий недостаток:
1) Для осуществления способа необходимо иметь респиратор, оснащенный функцией измерения P0,1 либо пневмотахограф с клапанной коробкой, управляемой компьютером. Большинство респираторов, используемых российскими реаниматологами, не оснащены опцией измерения P0,1.
Задачей настоящего изобретения является повышение эффективности ВВЛ на основании количественной оценки адекватности ВВЛ и синхронизации больного с респиратором путем сравнения динамических и статического торакопульмональных комплайнсов.
Задача решается тем, что регистрируют средний динамический торако-пульмональный комплайнс (Ссред.дин), мгновенный динамический торако-пульмональный комплайнс (Смгнов.дин), статический торакопульмональный комплайнс (Сстат) и рассчитывают отношение комплайнсов (К) по формуле:
К=(Cсред.дин+Смгнов.дин)/2Cстат,
где К - отношение между динамическими и статическим торакопульмо-нальными комплайнсами;
Ссред.дин - средний динамический торакопульмональный комплайнс;
Смгнов.дин - мгновенный динамический торакопульмональный комплайнс;
Сстат - статический торакопульмональный комплайнс;
и при К от 0,8 до 1,2 оценивают режим вспомогательной вентиляции легких как адекватный,
при К меньше 0,8 или больше 1,2 оценивают режим вспомогательной вентиляции легких как неадекватный и проводят изменение режима вентиляции легких, и через 10 минут после смены режима ВВЛ вновь регистрируют те же параметры, проводят расчет К и оценку адекватности ВВЛ, смены режима ВВЛ продолжают до получения параметров К, соответствующих адекватной ВВЛ.
Новизна способа:
1. В качестве основного критерия адекватности ВВЛ предложено использовать показатель синхронизации больного с респиратором.
2. Для количественной оценки синхронизации больного с респиратором во время ВВЛ предложено учитывать отношение между динамическими и статическим торакопульмональными комплайнсами;
3. Рассчитаны величины отношения между динамическими и статическим торакопульмональными комплайнсами, соответствующие адекватной ВВЛ.
Обоснование способа
Неадекватность ВВЛ, отсутствие дыхательного комфорта и синхронизации больного с респиратором могут различно влиять на величины статического и динамического комплайнсов.
Статический и динамический комплайнсы увеличиваются, когда больной оказывает содействие респиратору на высоте вдоха. Это возникает, когда спонтанный поток больного на высоте вдоха совпадает с аппаратным. В этом случае динамический комплайнс превышает статический, а значение К больше 1.
Статический и динамический комплайнсы уменьшаются, когда больной оказывает сопротивление респиратору на высоте вдоха [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.191]. В этом случае статический комплайнс превышает динамический, а значение К меньше 1.
Динамический комплайнс уменьшается по сравнению со статическим у больных с увеличенным аэродинамическим сопротивлением дыхательных путей (обструкция), особенно при увеличении частоты дыхания. В этом случае статический комплайнс превышает динамический, а значение К становится меньше 1 [Гриппи М.А. Патофизиология легких. - М., 1997. – С.45-46]. На величину статического комплайнса изменение аэродинамического сопротивления дыхательных путей не оказывает влияния.
Показатель К выбран за критерий адекватности ВВЛ по следующим соображениям.
В формуле вычисления К числитель образован динамическим комплайнсом, а знаменатель - статическим. Динамический и статический комплайнсы определяются по различным методикам [Physiology/edited by Robert М. Berne, Matthew N. Levy. - 3rd ed, - 1993. - p.563-570].
Статический торакопульмональный комплайнс стандартно измеряется респиратором во время инспираторной паузы после вдоха с постоянной формой потока.
В этих условиях недостаточная синхронизация больного с респиратором может быть временно нивелирована.
Во время измерения динамического комплайнса характеристики дыхательного цикла не меняются. Поэтому недостаточная синхронизация больного с респиратором в первую очередь отражается на величине динамического комплайнса.
При идеальной синхронизации пациента с респиратором, при максимально адекватной ИВЛ и ВВЛ, динамические и статический комплайнсы приобретают близкие значения, а показатель К стремится к 1.
СПОСОБ ОСУЩЕСТВЛЯЕТСЯ СЛЕДУЮЩИМ ОБРАЗОМ
Способ позволяет оценивать адекватность ВВЛ путем выявления признаков синхронизации-десинхронизации больного с респиратором.
Способ используют во время ВВЛ, проводимой в режиме нормовентиляции и нормоксемии. Длительность периода нормовентиляции и нормоксемии перед проведением способа должна быть не менее 30 минут.
Чтобы исключить субъективный фактор, влияющий на результат измерения, пациент не должен сотрудничать с врачом во время выполнения способа. Поэтому способ осуществляется на фоне стандартной для отделений интенсивной терапии и реанимации умеренной анальго-седации больного (глубина седации 2-4 балла по шкале Рамсея).
Регистрируют средний динамический торакопульмональный комплайнс (Ссред.дин), мгновенный динамический торакопульмональный комплайнс (Смгнов.дин). Регистрируют статический торакопульмональный комплайнс Сстат).
Рассчитывают отношение комплайнсов (К) по формуле
К=(Ссред.дин+Смгнов.дин)/2Сстат.
где К - отношение между динамическими и статическим торакопульмо-нальными комплайнсами;
Ссред.дин - средний динамический торакопульмональный комплайнс;
Смгнов.дин - мгновенный динамический торакопульмональный комплайнс;
Сстат - статический торакопульмональный комплайнс.
При К от 0,8 до 1,2 оценивают режим вспомогательной вентиляции легких как адекватный.
При К меньше 0,8 или больше 1,2 оценивают режим вспомогательной вентиляции легких как неадекватный.
Для повышения адекватности ВВЛ изменяют режим вентиляции легких приемами, улучшающими синхронизацию больного с респиратором и адаптацию респиратора к больному [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.191-195].
Через 10 минут после смены режима ВВЛ вновь регистрируют те же параметры, проводят расчет К и оценку адекватности ВВЛ, смены режима ВВЛ продолжают до получения параметров К, соответствующих адекватной ВВЛ.
ПРИМЕР 1
Больной Ш., 57 лет, с диагнозом тяжелая закрытая черепно-мозговая травма, ушиб головного мозга тяжелой степени, с формированием острой субдуральной гематомы в правой лобно-теменно-височной области, дислокация головного мозга в стадии грубой клинической декомпенсации, аспирация желудочного содержимого в трахею, поступил в отделение реанимации после операции резекционной трепанации черепа, удаления субдуральной гематомы. В послеоперационном периоде развилось острое повреждение легких. В течение 3 суток находился на принудительной вентиляции легких в режиме CMV респиратором Puritan Bennett 7200. С целью церебропротекции проводилась внутривенная инфузия тиопентала натрия. На четвертые сутки после операции инфузия тиопентала натрия прекращена, больной переведен на вспомогательный режим вентиляции с поддержкой давлением SIMV+PS.
Седацию осуществляли фенобарбиталом 0,1 мг 2 раза в сутки.
Произвели установку параметров вентиляции, обеспечивающих нормо-вентиляцию (нормокапнию). Через 30 минут оценили глубину анальгоседации больного (глубина седации 4 балла по шкале Рамсея). Зарегистрировали средний динамический торакопульмональный комплайнс (Ссред.дин=60 мл/см вод.ст.), мгновенный динамический торакопульмональный комплайнс (Смгнов.дин=66 мл/см вод.ст.). Зарегистрировали статический торакопульмональный комплайнс (Сстат=42 мл/см вод.ст.).
Рассчитали отношение комплайнсов (К) по формуле
К=(Ссред.дин.+Смгнов.дин)/2Сстат=(60+66)/2×42=1,5.
Так как К больше 1,2, то оценили режим вспомогательной вентиляции легких как неадекватный.
Изменили режим вентиляции легких (увеличили длительность инспира-торной паузы).
Через 10 минут после смены режима ВВЛ вновь зарегистрировали средний динамический торакопульмональный комплайнс (Ссред.дин=48 мл/см вод.ст.), мгновенный динамический торакопульмональный комплайнс (Смгнов.дин=49 мл/см вод.ст.). Зарегистрировали статический торакопульмональный комплайнс (Сстат=42 мл/см вод.ст.).
Рассчитали отношение комплайнсов (К) по формуле
К=(Ссред.дин+Смгнов.дин)/2Сстат=(48+49)/2×42=1,15.
Так как К больше 0,8, но меньше 1,2, то режим вспомогательной вентиляции легких оценили как адекватный.
ПРИМЕР 2
Больная К., 35 лет, с диагнозом сочетанная травма, тупая травма живота, разрыв забрюшинной части двенадцатиперстной кишки, забрюшинная флегмона, разлитой гнойный перитонит, закрытый перелом позвонка С2 поступила в отделение реанимации после лапаротомии, ушивания разрыва двенадцатиперстной кишки, лапаростомии, дренирования забрюшинного пространства. В послеоперационном периоде развилось острое повреждение легких. В течение 1 суток находилась на принудительной вентиляции легких в режиме CMV респиратором Puritan Bennett 7200. На вторые сутки после операции больная переведена на вспомогательный режим вентиляции с поддержкой давлением SIMV+PS.
Седацию достигали реланиумом 10 мг 4 раза в сутки.
Произвели установку параметров вентиляции, обеспечивающих нормо-вентиляцию (нормокапнию). Через 30 минут оценили глубину анальгоседации больной (глубина седации 3 балла по шкале Рамсея). Зарегистрировали средний динамический торакопульмональный комплайнс (Ссред.дин=27 мл/см вод.ст.), мгновенный динамический торакопульмональный комплайнс (Смгнов.дин=25 мл/см вод.ст.). Зарегистрировали статический торакопульмональный комплайнс (Сстат=35 мл/см вод.ст.).
Рассчитали отношение комплайнсов (К) по формуле
К=(Ссред.дин+Смгнов.дин)/2Сстат=(27+25)/2×35=0,74.
Так как К меньше 0,8, то оценили режим вспомогательной вентиляции легких как неадекватный.
Изменили режим вентиляции легких (увеличили скорость потока на вдохе и длительность инспираторной паузы, изменили форму кривой потока на вдохе). Провели санацию трахеобронхиального дерева.
Через 10 минут после смены режима ВВЛ вновь зарегистрировали средний динамический торакопульмональный комплайнс (Ссред.дин=31 мл/см вод.ст.), мгновенный динамический торакопульмональный комплайнс (Смгнов.дин=31 мл/см вод.ст.). Зарегистрировали статический торакопульмональный комплайнс (Сстат=35 мл/см вод.ст.).
Рассчитали отношение комплайнсов (К) по формуле
К=(Ссред.дин+Смгнов.дин)/2Сстат=(31+31)/2×35=0,89.
Так как К больше 0,8, но меньше 1,2, то режим вспомогательной вентиляции легких оценили как адекватный.
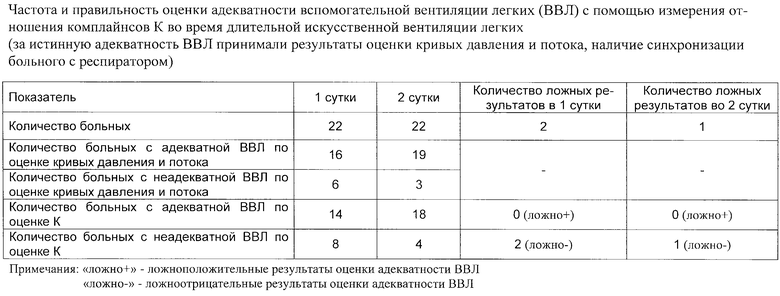
По заявляемому способу проведено исследование 22 больных хирургического, травматологического и нейрохирургического профилей, находящихся на длительной искусственной вентиляции легких (ИВЛ). Показаниями к длительной ИВЛ была дыхательная недостаточность, развившаяся в результате сочетанной травмы, черепно-мозговой травмы, позвоночно-спинномозговой травмы, инсульта головного мозга, постгипоксической энцефалопатии, перитонита, панкреатита, пневмонии, тромбоэмболии легочной артерии, геморрагического, анафилактического шоков. У всех больных диагностировалось острое повреждение легких.
Исходно больные вентилировались респираторами Puritan Bennett 7200ае в принудительном режиме. В процессе отлучения от респиратора использовали вспомогательную вентиляцию легких (ВВЛ).
В 1 и 2 сутки с момента начала ВВЛ определяли средний динамический торакопульмональный комплайнс (Ссред.дин), мгновенный динамический тора-копульмональный комплайнс (Смгнов.дин), статический торакопульмональный комплайнс (Сстат), отношение комплайнсов К, оценивали адекватность ВВЛ на основании величины К, по характеру изменений кривых давления и потока в дыхательных путях определяли “несинхронное” дыхание [Кассиль В.Л., Лескин Г.С., Выжигина М.А. Респираторная поддержка. - М., 1997. - С.190-191]. Заключение об истинной адекватности ВВЛ делали на основании анализа кривых давления и потока в дыхательных путях.
Результаты исследования свидетельствуют, что определение отношения комплайнсов К является высокоспецифичным тестом определения адекватности ВВЛ, поскольку отсутствуют ложноположительные результаты диагностики адекватности ВВЛ (см. таблицу).
По нашему мнению, определение показателя К может быть использовано для оценки адекватности вспомогательной вентиляции легких при длительной ИВЛ.
Заявляемый способ оценки адекватности вспомогательной вентиляции легких используется в отделениях реанимации ГКБ№29 г. Новокузнецка.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ВСПОМОГАТЕЛЬНОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2003 |
|
RU2242961C2 |
| СПОСОБ ПРОВЕДЕНИЯ ДЛИТЕЛЬНОЙ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2003 |
|
RU2255723C2 |
| СПОСОБ ПРОВЕДЕНИЯ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ, РЕГУЛИРУЕМОЙ ПО ОБЪЕМУ | 2001 |
|
RU2207159C2 |
| СПОСОБ КОРРЕКЦИИ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ ВО ВРЕМЯ ПРОВЕДЕНИЯ СЕДАЦИИ У ПАЦИЕНТОВ В УСЛОВИЯХ ЭПИДУРАЛЬНОЙ АНЕСТЕЗИИ | 2006 |
|
RU2312680C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕСПИРАТОРНОГО ДИСТРЕСС СИНДРОМА ВЗРОСЛЫХ | 1997 |
|
RU2157705C2 |
| СПОСОБ КОРРЕКЦИИ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ ВО ВРЕМЯ ПРОВЕДЕНИЯ СЕДАЦИИ У ПАЦИЕНТОВ В УСЛОВИЯХ СПИНАЛЬНОЙ АНЕСТЕЗИИ | 2005 |
|
RU2297851C1 |
| СПОСОБ ДИАГНОСТИКИ ОСТРОГО ПОВРЕЖДЕНИЯ ЛЕГКИХ | 2003 |
|
RU2234855C1 |
| СПОСОБ КОРРЕКЦИИ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ ВО ВРЕМЯ ПРОВЕДЕНИЯ СЕДАЦИИ У ПАЦИЕНТОВ В УСЛОВИЯХ КОМБИНИРОВАННОЙ СПИНАЛЬНО-ЭПИДУРАЛЬНОЙ АНЕСТЕЗИИ | 2006 |
|
RU2312681C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА | 2003 |
|
RU2265434C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА ПРИ НАЛИЧИИ ПНЕВМОТОРАКСА | 2007 |
|
RU2349352C1 |
Изобретение относится к медицине, а именно к реаниматологии, и может быть использовано для оценки адекватности вспомогательной вентиляции легких. Регистрируют средний динамический, мгновенный динамический и статический торакопульмональные комплайнсы, расчитывают их отношение (К) по определенной формуле; при К от 0,8 до 1,2 оценивают режим вспомогательной вентиляции легких (ВВЛ) как адекватный; при К меньше 0,8 или больше 1,2 оценивают режим ВВЛ как неадекватный и проводят изменение режима вентиляции легких; через 10 минут после смены режима ВВЛ вновь регистрируют те же параметры, проводят расчет К и оценку адекватности ВВЛ; смены режима ВВЛ продолжают до получения параметров К, соответствующих адекватной ВВЛ. Данное изобретение способствует повышению эффективности ВВЛ на основании количественной оценки его адекватности и синхронизации больного с респиратором путем сравнения динамического и статического торакопульмональных комплайнсов. 1 табл.
Способ оценки адекватности вспомогательной вентиляции легких (ВВЛ), включающий количественную оценку мониторных данных торакопульмонального комплайнса, отличающийся тем, что регистрируют средний динамический торакопульмональный комплайнс (Ссред.дин), мгновенный динамический торакопульмональный комплайнс (С мгнов.дин), статический торакопульмональный комплайнс (Сстат) и раcсчитывают отношение комплайнсов (К) по формуле
K=(Cсред.дин+Cмгнов.дин)/2Cстат,
где К - отношение между динамическим и статическим торакопульмональным комплайнсами;
Ссред.дин - средний динамический торакопульмональный комплайнс;
Смгнов.дин - мгновенный динамический торакопульмональный комплайнс;
Сстат - статический торакопульмональный комплайнс,
и при К от 0,8 до 1,2 оценивают режим вспомогательной вентиляции легких как адекватный, при К меньше 0,8 или больше 1,2 оценивают режим вспомогательной вентиляции легких как неадекватный, и проводят изменение режима вентиляции легких, и через 10 мин после смены режима ВВЛ вновь регистрируют те же параметры, проводят расчет К и оценку адекватности ВВЛ; смены режима ВВЛ продолжают до получения параметров К, соответствующих адекватной ВВЛ.
| ЗИЛЬБЕР А.П | |||
| Респираторная медицина | |||
| - Петрозаводск, 1996, с.89-116 | |||
| СПОСОБ РЕСПИРАТОРНОЙ ТЕРАПИИ НЕСПЕЦИФИЧЕСКИХ ЗАБОЛЕВАНИЙ ЛЕГКИХ | 1992 |
|
RU2007114C1 |
| - К | |||
| и др), 15.02.1994 | |||
| Анестезиология и реаниматология./Под ред О.А.ДОЛИНОЙ | |||
| - М.: Медицина, 2002, с.71-73 | |||
| ШКАРИН В.В | |||
| Комплайнс - оценка и коррекция | |||
| Нижегородский медицинский журнал, 2001, №3, с.92 | |||
| US 3834381, 10.09.1974 | |||
| MALKHASIAN IE et al | |||
| Use of assisted forced ventilation of the lungs in patients during prolonged respiratory therapy | |||
| Anesteziol Reanimatol | |||
| ЩИТОВОЙ ДЛЯ ВОДОЕМОВ ЗАТВОР | 1922 |
|
SU2000A1 |
| WEILER N | |||
| et al | |||
| The AVL-mode: a safe closed loop algorithm for ventilation during total intravenosus anesthesia/ Int J Clin Monit Comput | |||
| Прибор для охлаждения жидкостей в зимнее время | 1921 |
|
SU1994A1 |
Авторы
Даты
2004-10-20—Публикация
2003-01-27—Подача