Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для интраокулярной коррекции глаза при дефектах радужки, а также в случаях полного или значительного по площади отсутствия задней капсулы хрусталика.
Одним из общих конструктивных недостатков эластичных интраокулярных линз (ИОЛ) является возможное несовпадение параметров линзы и размеров зрачка. Актуальность этой проблемы особенно остро встает при имплантации ИОЛ в условиях отсутствия или несостоятельности капсульной поддержки. В таких случаях осуществляют шовную фиксацию ИОЛ к радужной оболочке (Федоров С.Н. и др. Ж. "Офтальмохирургия", 1993. N 4. с. 3-12; Федоров С.Н. и др. Ж. "Офтальмохирургия", 1994, N 2, с. 3-3). Разработаны различные типы линз и способы их фиксации. Манипуляции по фиксации ИОЛ проводят как до удаления хрусталика, так и после, а ИОЛ фиксируют к радужной оболочке за оптическую и гаптическую части в одной или нескольких точках.
Известен способ имплантации ИОЛ при экстракции катаракты, сопровождающейся несостоятельностью или отсутствием капсульной поддержки, предусматривающий имплантацию и подшивание эластичной ИОЛ за гаптический элемент к радужной оболочке в задней камере глаза (патент РФ N 2051438, кл. A 61 F 9/007, опубл. 10.06.96).
Недостатками известного способа являются:
- возможность децентрации ИОЛ в момент пришивания к радужке из-за скольжения линзы по поверхности стекловидного тела;
- необходимость во временной инструментальной фиксации ИОЛ, что повышает травматичность операции и увеличивает ее длительность;
- возможность децентрации ИОЛ и после наложения шва в связи с трудностями определения точного места фиксации на радужке и гаптической части ИОЛ.
Известен способ иридотрансклеральной имплантации ИСЛ, заключающийся в следующем (J.Cataract and Refract. Surg. - 1995, vol.91 - N 24 - p.373-375). Формируют два коньюнктивальных лоскута с основанием на лимбе и треугольный склеральный лоскут также с основанием у лимба, затем в глаз через ложе под склеральным лоскутом вводят иглу-проводник, которую выводят затем через цилиарную борозду в ложе другого треугольного лоскута. Подшивание линзы производят полипропиленовой нитью с помощью прямой и изогнутой игл. Далее производят стандартный склеральный разрез позади лимба для имплантации ЗКЛ типа J-Loops диаметром оптической части 7,0 мм. Нить вытягивают из глаза, отрезают и завязывают на гаптическом элементе ЗКЛ, после чего вводят в глаз таким образом, что ЗКЛ оказывается подшитой к склере слева под поверхностным лоскутом, другой гаптический элемент подшивают под вторым лоскутом.
Недостатками известного способа являются сложность и трудоемкость оперативного вмешательства, возможность нежелательных осложнений, таких как дислокация линзы, послеоперационный астигматизм, а также кровоизлияние в переднюю камеру вследствие травмы цилиарного тела иглой-проводником.
Известен способ шовной ирис-фиксации эластичной ИОЛ при экстракции катаракты, сопровождающейся несостоятельностью или отсутствием капсульной поддержки, предусматривающий имплантацию и подшивание ИОЛ за гаптический (опорный) элемент к радужке в задней камере глаза (патент РФ N 2106126, кл. A 61 F 9/007 опубл. 10.03.98, Бюл. N 7).
Недостатком известного способа является вероятность неустойчивой фиксации ИОЛ к радужке за счет расположения попарных отверстий для крепления линзы на одной прямой линии. Не исключена возможность колебательных движений линзы вокруг оси, расположенной вдоль точек крепления линзы к радужке, что может привести к разрушению пигментного слоя и дальнейшим осложнениям.
Наиболее ближайшим к заявляемому способу - прототипом, является способ имплантации мягких ИОЛ при отсутствии опоры со стороны задней капсулы хрусталика, заключающийся в следующем (патент РФ N 2141295, кл. A 61 F 9/007, опубл. 20.11.99, Бюл. N 32). Предварительно, до имплантации, гаптические части линзы прошивают поочередно нитью, имплантацию линзы осуществляют через разрез роговицы и зрачок под радужку так, что одна гаптическая часть линзы остается в ране, а другую гаптическую часть фиксируют к радужной оболочке, проводя нити через парацентез роговицы и иридотомию на поверхность роговицы, при этом радужку прокалывают на расстоянии, равном ширине стежка на линзе. Нити от другой гаптической части линзы проводят через роговичную рану и линзу полностью имплантируют под радужку. Концы нитей каждой гаптической части подтягивают, завязывают попарно над радужкой и обрезают, а полученные узлы погружают в переднюю камеру, один через парацентез, а другой через роговичную рану. Известный способ предотвращает возможную люксацию линзы в стекловидное тело и обеспечивает стабильное положение ИОЛ.
Недостатками известного способа являются трудоемкость и длительность оперативного вмешательства.
Технической задачей изобретения является упрощение известного способа, повышение устойчивости ИОЛ в глазу, снижение травматичности и длительности операции.
Поставленная техническая задача достигается предлагаемым способом, заключающимся в следующем.
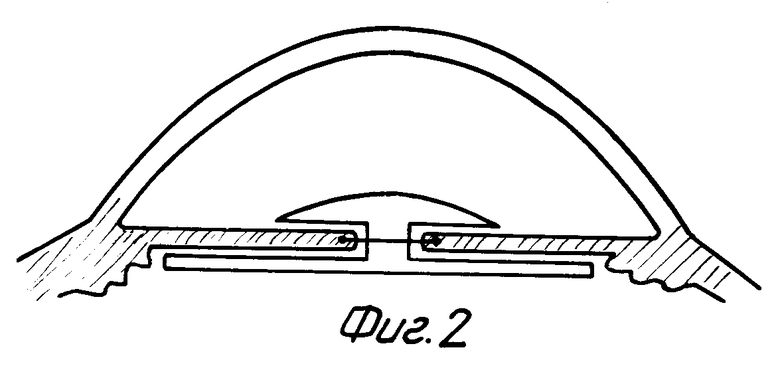
После выполнения интракапсулярной экстракции катаракты или при несостоятельности капсульной поддержки после экстракапсулярной экстракции катаракты осуществляют имплантацию и шовную ирис-фиксацию эластичной ИОЛ модели "Гриб" за гаптическую часть к радужке. Для этого на зрачковый край радужной оболочки накладывают два диаметрально расположенных шва длиной 3-4 мм одной непрерывной нитью (фиг. 1). При этом радужку два раза прошивают атравматичной изогнутой иглой с нитью из полимера 10,0 двумя сквозными проколами на расстоянии 1-1,5 мм от зрачкового края, а конец нити выводят в переднюю камеру. Затем осуществляют имплантацию ИОЛ таким образом, что оптическая часть линзы находится над поверхностью радужки, а гаптическая - в задней камере, и дополнительно укрепляют линзу сфинктером зрачка в месте соединения корпуса с гаптическими элементами ИОЛ ("талию"), для чего зрачок сужают, путем затягивания предварительно наложенных на зрачковый край радужки швов (фиг. 2). Таким образом, ИОЛ к радужке фиксируют "за талию" затянутым швом (два стежка) типа "кисет", наложенным на зрачковый край радужки, а концы нитей фиксируют на радужке. Операцию завершают герметизацией раны.
Определяющим существенным отличием предлагаемого способа. по сравнению с прототипом, является то, что до имплантации ИОЛ на зрачковый край радужной оболочки накладывают два диаметрально расположенных шва одной непрерывной нитью, а после имплантации линзы швы затягивают до плотного обхвата сфинктером радужки места соединения корпуса с гаптическими элементами линзы, что позволяет упростить способ, снизить его трудоемкость и повысить функциональные возможности, так как исключается необходимость предварительного прошивания гаптических элементов линзы и трудоемких манипуляций по имплантации ИОЛ под радужку и подшивания к ней. Предлагаемый способ обеспечивает надежную фиксацию ИОЛ за радужку и одновременно позволяет устранить сопутствующий дефект радужки - мидриаз.
Заявляемый способ иллюстрируется следующим примером конкретного выполнения.
Пример
Больной М., 47 лет, поступил в НФ ГУ МНТК "Микрохирургия глаза" с диагнозом: состояние после проникающего ранения OS, травматическая катаракта, подвывих хрусталика II ст., травматический мидриаз, деструкция стекловидного тела, дистрофия сетчатки OS, субатрофия OD. Острота зрения левого глаза равнялась светоощущению с правильной проекцией света. Состояние левого глаза при поступлении: роговица прозрачна, посттравматический рубец длиной 3 мм на 3 часах, передняя камера 2,5-3,0 мм, влага прозрачная, зрачок 4 мм, реакции на свет нет, в хрусталике гомогенные помутнения во всех слоях, дефект цинновых связок от 3 до 3 час.
Больному произвели операцию заявляемым способом.
После обработки операционного поля, анестезии и фиксации глазного яблока произвели экстракапсулярную экстракцию катаракты через роговичный разрез на 12 час. Затем, отступив от зрачкого края 1 мм, на радужку наложили два диаметрально противоположных шва длиной 3 мм одной непрерывной нитью. Для этого в парацензез на 8 час. в переднюю камеру ввели атравматичную хирургическую иглу фирмы Alcon длиной 12 мм с нитью из полимера 10,0, прошили зрачковый край радужки (длина стежка 3 мм) в секторе от 3 до 4 час. и вывели иглу из передней камеры через основной разрез на 12 час. Затем через основной разрез той же иглой наложили второй шов на зрачковый край радужки (длина стежка 3 мм) в секторе от 2 до 10 часов. Далее микрокрючком захватили и вывели конец нити в основной разрез на 12 час. Затем осуществили имплантацию ИОЛ таким образом, что оптическая часть линзы находилась над поверхностью радужки, а гаптическая - в задней камере, и дополнительно укрепили линзу сфинктером зрачка в месте соединения корпуса с гаптическими элементами ИОЛ ("талию") путем затягивания предварительно наложенных на зрачковый край радужки швов. Концы нитей завязали над радужкой и обрезали. После выполнения базальной иридэктомии на роговичный разрез наложили непрерывный шов Пирса.
Осмотр через неделю: глаз спокоен, положение линзы стабильное, центральное, среды прозрачные.
Осмотр через месяц: острота зрения OS = 0,1 с корр.cyl - 1,0х10 = 0,2. Зрачок диаметром 3,5 мм, правильной формы, положение ИОЛ центральное. При дальнейшем наблюдении ИОЛ сохранила стабильное центральное положение в глазу, дислокации линзы не наблюдалось.
Предлагаемый способ прошел апробацию в НФ МНТК "Микрохирургия глаза". Показанием для проведения операции является имплантация ИОЛ при несовпадении параметров линзы и размеров зрачка, отсутствие или несостоятельность капсульной поддержки (сопутствующий мидриаз радужки).
Использование предлагаемого способа позволяет по сравнению с прототипом снизить травматичность проведения операции, операционные и послеоперационне осложнения. Такой эффект достигается за счет того, что шов, наложенный на радужку, прочно удерживает ИОЛ, уменьшая вероятность децентрации последней и предотвращая осложнения, связанные с этим. Заявляемый способ позволяет производить одномоментную с экстракцией катаракты имплантацию ИОЛ при атрофической радужке.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ репозиции и подшивания интраокулярной линзы, дислоцированной вместе с капсульным мешком | 2019 |
|
RU2712300C1 |
| СПОСОБ ПРОФИЛАКТИКИ ЗАХВАТА ЗРАЧКА В ХИРУРГИИ ТРАВМАТИЧЕСКИХ И ВТОРИЧНЫХ КАТАРАКТ ПРИ ИМПЛАНТАЦИИ ЗАДНЕКАМЕРНЫХ ЛИНЗ | 2003 |
|
RU2254108C1 |
| Способ шовной ирис-фиксации интраокулярной линзы | 2023 |
|
RU2826389C1 |
| СПОСОБ ЛЕЧЕНИЯ АФАКИИ У ДЕТЕЙ | 2001 |
|
RU2195240C1 |
| Способ репозиции и подшивания дислоцированной трёхчастной интраокулярной линзы | 2022 |
|
RU2798001C1 |
| Способ репозиции и подшивания моноблочной интраокулярной линзы, дислоцированной вместе с капсульным мешком | 2019 |
|
RU2712304C1 |
| СПОСОБ ФИКСАЦИИ МЯГКОЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ ПРИ НЕСОСТОЯТЕЛЬНОСТИ СВЯЗОЧНОГО АППАРАТА ХРУСТАЛИКА | 2012 |
|
RU2523694C1 |
| СПОСОБ ИМПЛАНТАЦИИ ГИБКОЙ ЗРАЧКОВОЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ МОДЕЛИ РСП-3 ПОСЛЕ МИКРОКОАКСИАЛЬНОЙ ФАКОЭМУЛЬСИФИКАЦИИ КАТАРАКТЫ | 2014 |
|
RU2559177C1 |
| СПОСОБ КОРРЕКЦИИ ТРАВМАТИЧЕСКИХ ДЕФЕКТОВ РАДУЖНОЙ ОБОЛОЧКИ ГЛАЗА | 2001 |
|
RU2209055C1 |
| Способ фиксации торической интраокулярной линзы к радужке | 2023 |
|
RU2812387C1 |
Изобретение относится к офтальмохирургии и предназначено для имплантации искусственного хрусталика глаза. Проводят имплантацию искусственного хрусталика глаза при отсутствии опоры со стороны задней капсулы хрусталика, включающий имплантацию линзы в заднюю камеру и шовную фиксацию последней к радужной оболочке. До имплантации линзы на зрачковый край радужной оболочки накладывают два диаметрально расположенных шва одной непрерывной нитью, а после имплантации линзы швы затягивают до плотного обхвата сфинктером радужной оболочки места соединения корпуса с гаптическими элементами линзы. Швы накладывают отступя 1 - 1,5 мм от зрачкового края радужки. Длина стежка на радужной оболочке составляет 3 - 4 мм. Способ позволяет снизить травматичность и длительность операции. 2 з.п. ф-лы, 2 ил.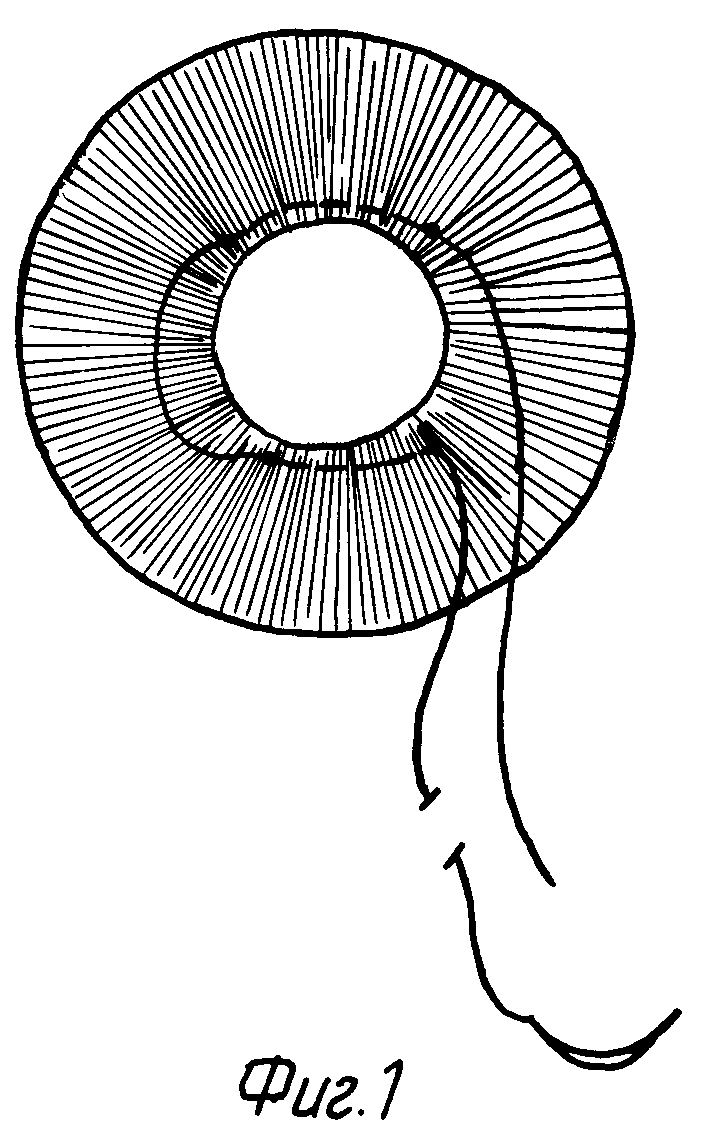
| СПОСОБ ИМПЛАНТАЦИИ ИСКУССТВЕННОГО ХРУСТАЛИКА ГЛАЗА ПРИ АФАКИИ, ОСЛОЖНЕННОЙ ОТСУТСТВИЕМ ЗАДНЕЙ КАПСУЛЫ ХРУСТАЛИКА | 1996 |
|
RU2143872C1 |
| RU 95119368/14 A, 20.10.1997 | |||
| СПОСОБ ШОВНОЙ ИРИС-ФИКСАЦИИ ЭЛАСТИЧНОЙ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 1997 |
|
RU2135137C1 |
| US 5480426, 02.01.1996. | |||
Авторы
Даты
2001-06-10—Публикация
2000-04-28—Подача