Изобретение относится к области медицины, а именно урологии детского возраста, и может быть использовано для лечения головчатой и венечной форм дистальной гипоспадии.
Данная патология характеризуется легкой дистопией меатуса без искривления кавернозных тел. Наружное отверстие уретры при этом пороке располагается на основании головки полового члена или в области уздечки и в большинстве случаев имеет различную степень стеноза. Крайняя плоть расщеплена по вентральной поверхности и располагается на дорсальной стороне головки в виде кожной складки. Гипоспадия относится к распространенным порокам развития мочеиспускательного канала, встречается в среднем 1:200 мальчиков. Головчатая и венечная гипоспадия составляет до 60-70% от общего числа больных. Долгое время среди отечественных хирургов бытовало мнение, что дистальные головчатые и венечные формы гипоспадии не требуют оперативной коррекции. Отказ от меатогланулопластики был обусловлен не столько отсутствием необходимости в операции, а скорее недостатком надежных методик. Поэтому больные с данной патологией в большинстве клиник страны не оперируются (съезд детских урологов 1999 год). Однако в настоящее время существуют методики, позволяющие корригировать головчатую и венечную форму гипоспадии. Известно около 5 способов меатогланулопластики. Сравнительно высокий процент послеоперационных осложнений до 12,5% указывает на сложность лечения данной патологии и несовершенство ряда методик.
Различие между отдельными способами меатогланулопластики состоит в принципах формирования головчатого отдела уретры и мобилизации меатуса.
Известен способ лечения дистальной головчатой и венечной формы гипоспадии у мальчиков, включающий выделение дистального отдела мочеиспускательного канала с последующим перемещением наружного отверстия уретры на вершину головки (Nasrallah P. F. et al. Distal hypospadias repair. J.Urol 131(5): 928-930,1984). Первоначально, окаймляющим разрезом выделяют меатус, затем отделяют уретру от кавернозных тел на протяжении от 2 до 3-4 см (в зависимости от степени дистопии) таким образом, чтобы наружное отверстие можно было вывести на вершину головки без натяжения. Следующим этапом выполняют глубокий, продольный разрез по средней линии от вершины головки до ее основания. Мобилизованный участок уретры укладывают на дно рассеченных спонгиозных тел головки и фиксируют наружное отверстие на вершине головки отдельными узловыми швами. Затем сшивают края рассеченной головки над выделенной уретрой.
Недостатком известного способа является высокий процент осложнений (до 20-25%) в виде стеноза наружного отверстия уретры и деформация головки за счет втяжения меатуса. Причиной осложнений считают нарушение кровоснабжения мочеиспускательного канала во время мобилизации и сдавливание его тканью головки.
В качестве ближайшего аналога принят способ хирургического лечения головчатой и венечной гипоспадии путем меатогланулопластики -Meatal Advancement and Glanuloplasty procedure (MAGPI), предложенный J.W.Duckett (Urol Cim North Am 8 (3); 503-511,1981). По данной методике выполняют циркулярный разрез кожи по венечной борозде проксимальнее меатуса, затем кожу ствола полового члена смещают вниз, обнажая кавернозные тела. Далее рассекают головку в продольном направлении по средней линии от ее вершины до наружного отверстия уретры. В случае меатостеноза разрез продолжают вниз до полнослойной стенки мочеиспускательного канала. Затем продольную рану на головке сшивают в поперечном направлении и подтягивают узловыми швами меатус на вершину головки. Вентральную полуокружность меатуса также мобилизуют вверх при помощи лигатур-держалок, наложенных на кожу и крылья головки. Края головки сшивают вместе узловыми П-образными швами, формируя головчатый участок уретры. Крайнюю плоть иссекают, после чего дефект кожи на вентральной поверхности закрывают кожей ствола полового члена.
Однако недостатком известного способа являются частые осложнения в виде стеноза или свища уретры, обусловленные сдавливанием сформированного дистального отдела мочеиспускательного канала. Наиболее часто (до 15-20%) наблюдают стенозы уретры у больных с венечной и субвенечной формами гипоспадии, возможно расхождение краев послеоперационной раны на головке и возвращение меатуса на прежнее место, образование свищей (до 12 - 18%). Для устранения данных осложнений проводят повторные операции, включая меатотомии, ушивание свища, повторные варианты пластики головки.
Задачей изобретения является создание надежного способа хирургического лечения головчатой и венечной форм гипоспадии и уменьшение числа послеоперационных осложнений.
Сущность изобретения состоит в том, что в способе хирургического лечения дистальной гипоспадии головчатой и венечной формы у мальчиков, включающем одномоментное рассечение наружного отверстия уретры, перемещение его на вершину головки, пластику головки полового члена и иссечение крайней плоти, дополнительно мобилизуют оба края расщепленной головки путем выполнения последовательных продольных разрезов вглубь ее ткани, после чего края рассеченной головки сшивают двумя рядами узловых швов - внутренним и наружным, при этом внутренний выполняют несъемным с помощью нерассасывающихся лигатур.
Дополнительно осуществляют пластику крайней плоти, для чего рассекают оба края расщепленной крайней плоти строго по складке между внутренним и наружным листком препуциального мешка, затем сшивают листки крайней плоти в области уздечки двухрядным швом, а по внутренней дорсальной поверхности препуциального мешка выполняют продольный разрез кожи и сшивают его в поперечном направлении узловыми швами.
Использование изобретения позволяет получить следующий технический результат. Предложенный способ является более надежным, позволяет предупредить такие осложнения, как стеноз уретры, образование мочевых свищей, расхождение краев ушитой головки и получить более выгодный косметический результат с максимально сохраненными естественными формами головки полового члена и крайней плоти. Продольная меатотомия с рассечением головки и последующее ушивание разреза в поперечном направлении позволяет переместить наружное отверстие с венечной борозды или основания головки на вершину. Рассечение и мобилизация боковых поверхностей расщепленной головки помогает выполнить сопоставление краев и замыкание головки по вентральной поверхности. Пластика листков крайней плоти и ушивание раны завершает создание анатомически правильной формы полового члена.
Технический результат достигается за счет того, что щадящее выделение меатуса позволяет переместить дистальный отрезок головчатого отдела уретры без нарушения его кровоснабжения на протяжении 0,5 - 1,0 см и снизить число стенозов наружного отверстия или втяжения меатуса в глубь головки (ретракции).
Предложенная авторами методика продольных последовательных разрезов боковых масс головки вглубь спонгиозных тел позволяет получить дополнительную площадь "крыльев" расщепленной головки, необходимую для их сопоставления и замыкания головки без натяжения тканей и сдавливания уретры. Это позволяет снизить риск появления стеноза уретры и образования свищей в послеоперационном периоде.
Применение двухрядного шва для сопоставления боковых масс головки над подтянутой уретрой значительно снижает риск расхождения краев раны на головке.
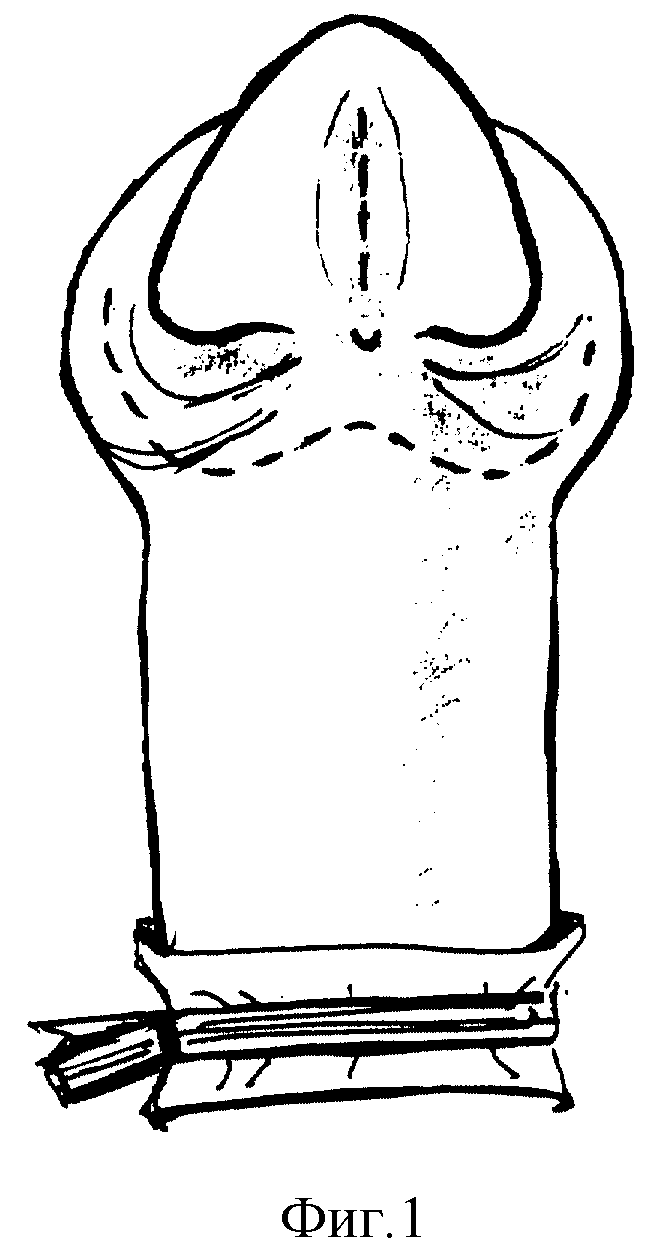
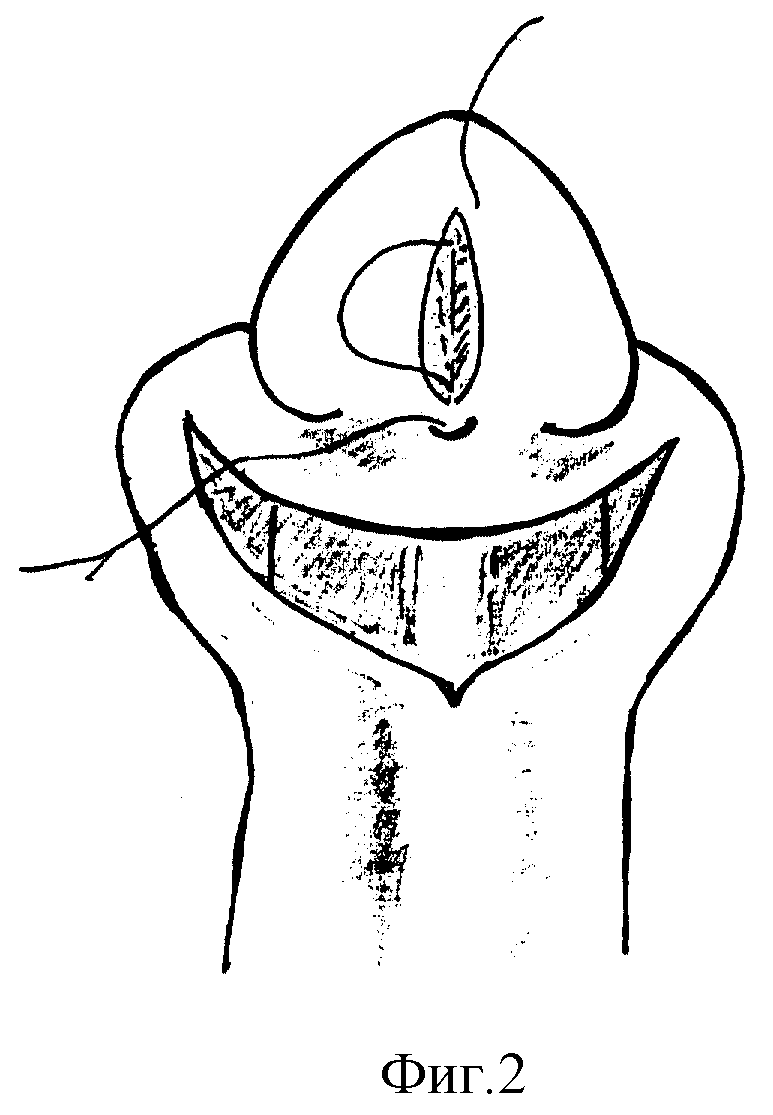
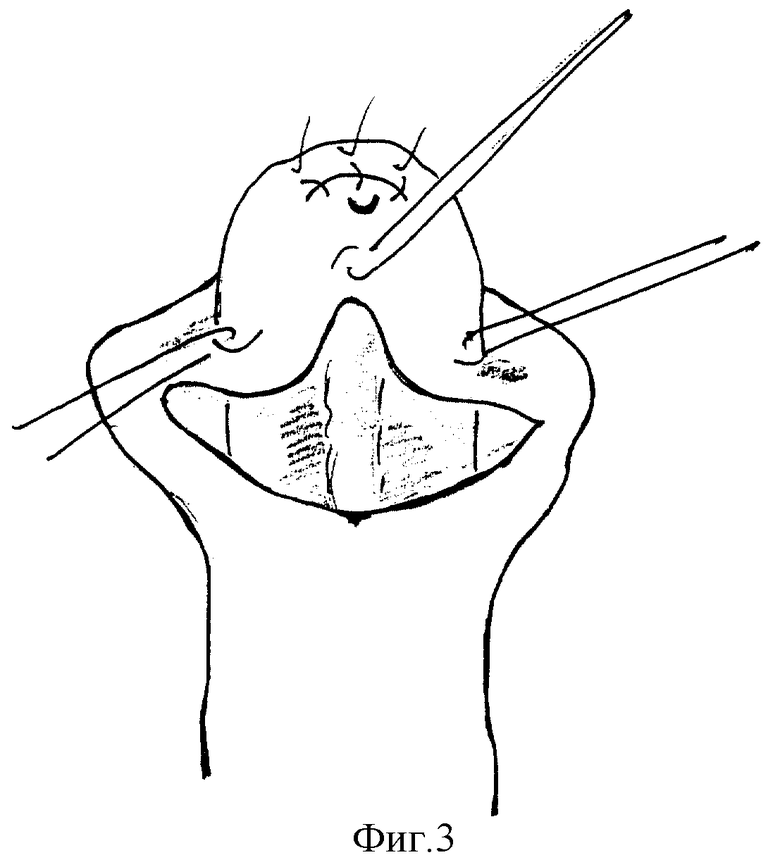
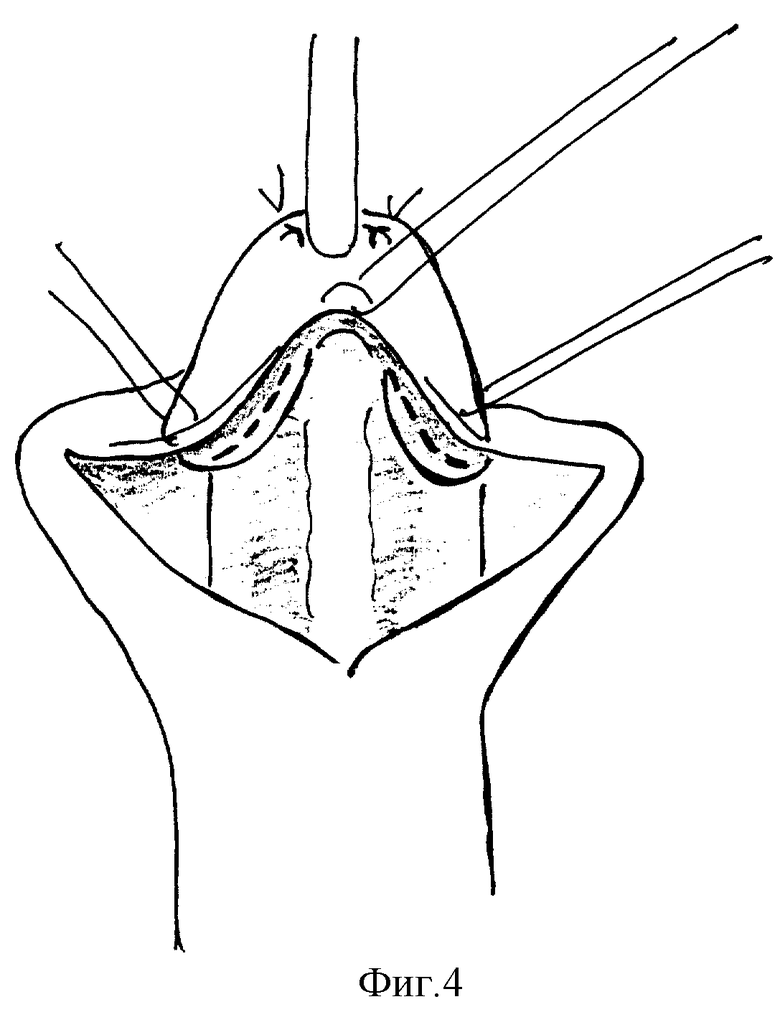
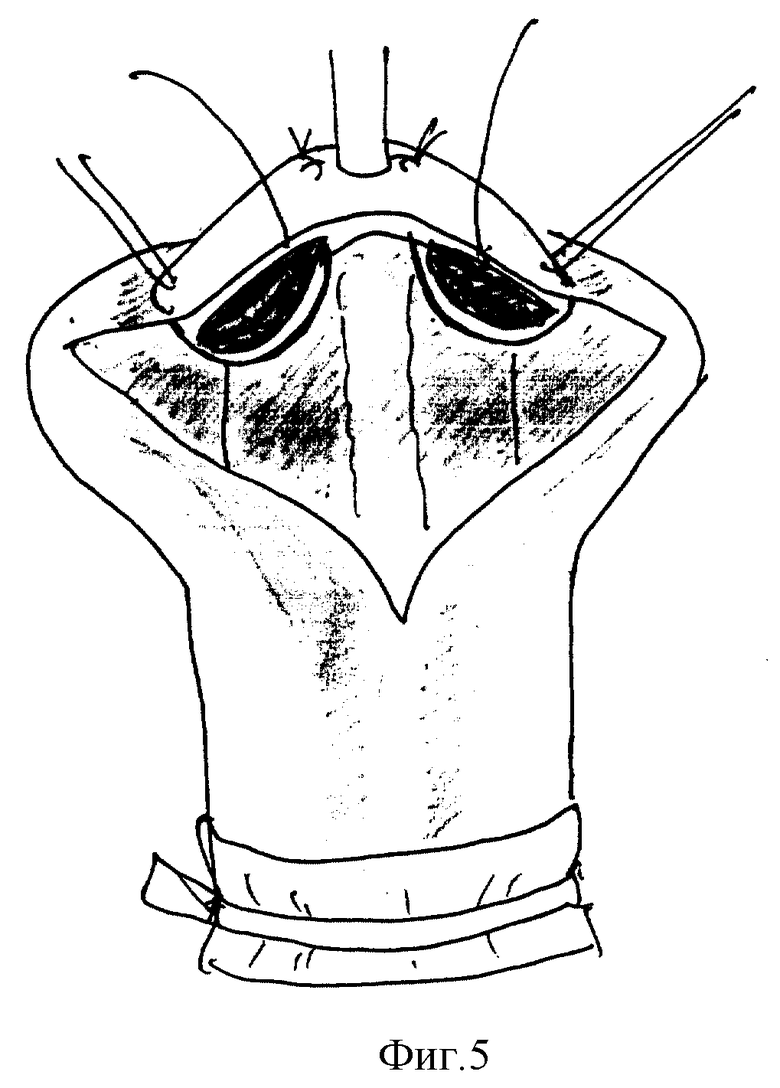
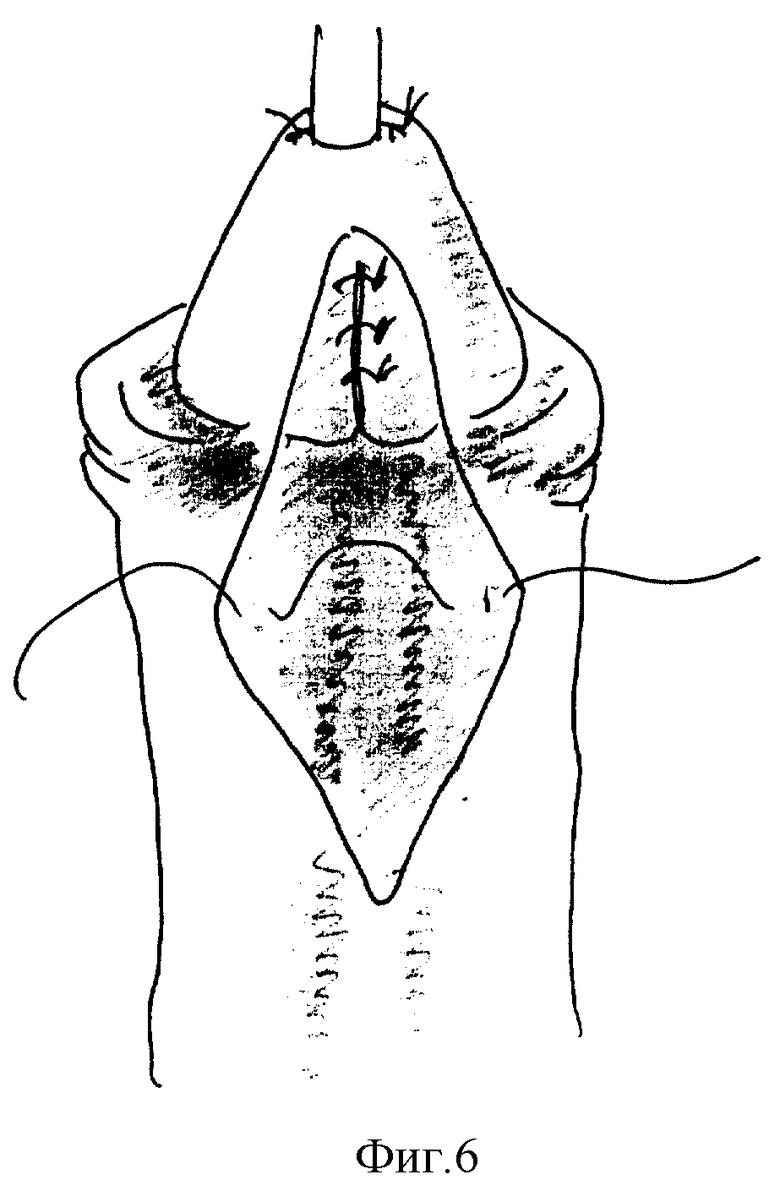
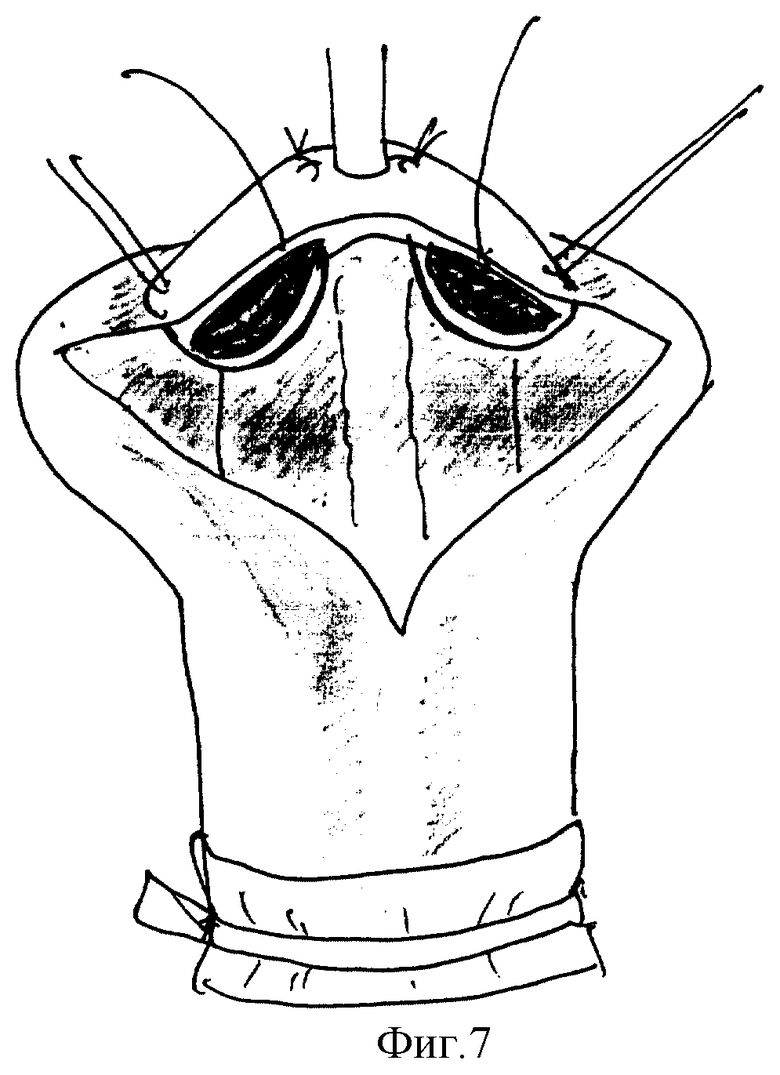
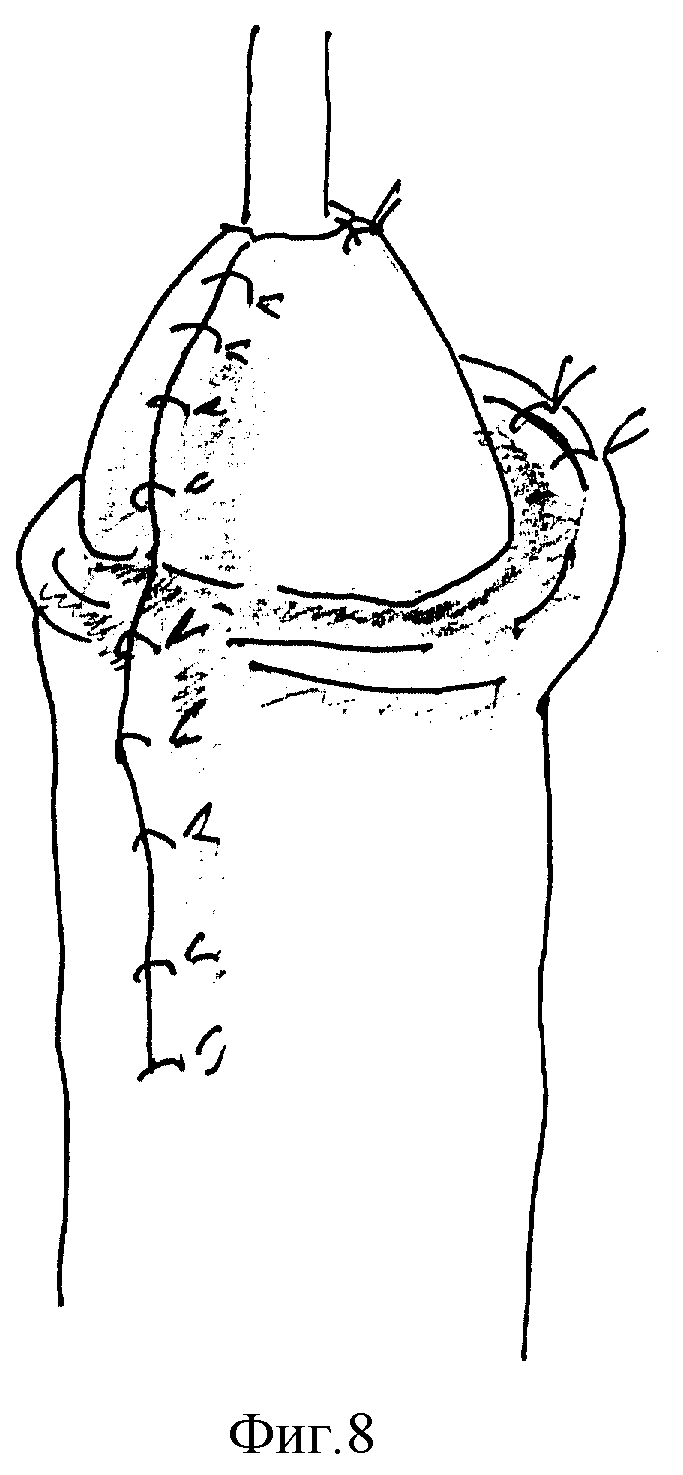
Способ осуществляется следующим образом (фиг. 1-7). Хирургическое вмешательство проводят у всех детей под масочным наркозом. Положение ребенка на спине с валиком под ягодицами. Для предупреждения активного кровотечения из кавернозных тел на основание полового члена накладывают сдавливающую манжету. Операцию начинают с меатотомии, одномоментно рассекая наружное отверстие уретры на 12 часах, продолжая разрез по средней линии в глубине ладьевидной ямки до вершины головки (фиг. 1). Ушивают разрез в поперечном направлении 3-4 узловыми швами, перемещая наружное отверстие на вершину головки (фиг. 2). Затем выполняют поперечный разрез кожи ниже наружного отверстия на 10-15 мм и продолжают его по венечной борозде с переходом на крайнюю плоть. Далее низводят кожу ствола полового члена, циркулярно отделяя ее тупым путем от кавернозных тел на протяжении 20-30 мм. Следующим этапом накладывают три вспомогательные лигатуры-держалки. Две на края расщепленной головки, одну на кожу в области меатуса и устанавливают уретральный катетер (фиг. 3). Раздвигая лигатуры в стороны, производят мобилизацию обоих краев расщепленной головки путем рассечения спонгиозных масс по боковому краю головки (фиг. 4). Разрез проводят с особой осторожностью, в стороне от уретры, проходящей по центру и нередко имеющей истонченную стенку. Для увеличения длины так называемых "крыльев" головки выполняют последовательные продольные ступенчатые разрезы числом до 3-6, углубляясь в спонгиозную ткань головки на всем протяжении, без перфорации спонгиозной ткани (фиг. 5). Выделение "крыльев" головки продолжают до полного исчезновения натяжения тканей при сопоставлении краев мобилизованной головки над подтянутой уретрой. Первый ряд узловых швов, замыкающих головку, накладывают на спонгиозные массы в глубине раны (фиг. 6), второй ряд П-образных узловых швов накладывают поверхностно для сопоставления эпителиальных покровов и формирования нового меатуса на вершине головки. Используют монофиламентные нерассасывающиеся лигатуры (prolene, PDS, maxon 4/0,5/0). Порочно сформированную крайнюю плоть сохраняют, выполняют ее пластику, рассекают оба ее расщепленных края справа и слева от головки строго по складке между внутренним и наружным листком на протяжении 2-3 см. Кожу крайней плоти мобилизуют тупо и остро, отделяя наружную поверхность от внутренней, и затем сшивают листки крайней плоти в области уздечки двухрядным швом (фиг. 7). При угрозе возникновения фимоза (затруднения выведения головки), по внутренней дорсальной поверхности крайней плоти выполняют послабляющий продольный разрез кожи с последующим ушиванием в поперечном направлении узловыми швами (фиг. 8).
Операцию заканчивают наложением циркулярной повязки с глицерином, которая оказывает гемостатическое и антисептическое действие в раннем послеоперационном периоде, кроме того, сдерживает нарастание отека тканей и прорезывание швов. Рана под повязкой остается чистой, возможные сукровичные выделения адсорбируются глицериновой прослойкой, и поэтому швы не покрываются струпом. Антисептическое действие глицерина способствует заживлению послеоперационной раны в асептических условиях. Именно поэтому циркулярные повязки с глицерином мы считаем идеальным способом послеоперационного ведения больных с гипоспадией. Уретральный катетер фиксируют узловыми швами к повязке. Удаляют катетер на 1 сутки после операции.
Клинический пример. Больной Сергей Ц. 9 лет поступил в клинику 26.11.98 с диагнозом дистальная гипоспадия, головчатая форма, меатостеноз. 27.11.98 проведена операция по предложенному способу.
Наркоз ларингеальный - масочный. Перед операцией пациенту выполнен пенальный блок. Подкожно в область корня ствола полового члена по дорсальной поверхности было введено 6 мл 1% раствора лидокаина. На основание полового члена наложена сдавливающая манжетка. Выполнена меатотомия на 12 часах, продолжая разрез по средней линии в глубине ладьевидной ямки до вершины головки. Разрез ушит в поперечном направлении 3-4 узловыми монофиламентными швами (surgelen 5/0), подтягивая дорсальную стенку уретры к вершине головки. Затем выполнен поперечный разрез кожи ниже наружного отверстия на 10-15 мм и продолжен циркулярно по венечной борозде. Далее кожу ствола полового члена низвели, циркулярно отделяя ее тупым путем от кавернозных тел на протяжении 20-30 мм. Следующим этапом наложены три вспомогательные лигатуры-держалки. Две на края расщепленной головки и одну на кожу в области меатуса. Раздвигая лигатуры в стороны, произвели рассечение спонгиозных масс по боковому краю головки. Разрез проводили с особой осторожностью, в стороне от уретры, проходящей по центру и имеющей истонченную стенку. Для увеличения длины так называемых "крыльев" головки выполнены продольные последовательные ступенчатые разрезы, углубляясь в спонгиозную ткань головки. Выделение "крыльев" головки продолжали до полного исчезновения натяжения тканей при сопоставлении краев мобилизованной головки над подтянутой уретрой. Первый ряд узловых швов, замыкающих головку, накладывали на спонгиозные массы в глубине раны, второй ряд П- образных узловых швов накладывали поверхностно для сопоставления эпителиальных покровов и формирования нового меатуса на вершине головки. Использовали монофиламентные швы (prolene,5\0). Порочно сформированную крайнюю плоть сохранили, оба ее расщепленных края справа и слева от головки рассекли по складке между внутренним и наружным листком на протяжении 2 см. Кожу крайней плоти мобилизовали, отделяя наружную поверхность от внутренней и затем сшили в области уздечки двухрядным швом. Для профилактики фимоза по дорсальной поверхности крайней плоти произвели послабляющий продольный разрез на внутренней поверхности крайней плоти и ушили в поперечном направлении.
Дефект кожных покровов закрывали мобилизованной кожей ствола полового члена. Операцию заканчивали наложением циркулярной повязки с глицерином. После операции пациенту был выполнен повторно пенальный блок 3 мл 1% раствора лидокаина.
Послеоперационный период протекал гладко, без осложнений. Уретральный катетер удален на 1 сутки. Проведен курс противоотечной физиотерапии (ТНЧ) N 5. Швы сняты постепенно на 8-11 сутки, повязка снята на 16 сутки.
При контрольном осмотре через 6 и 12 мес меатус располагается на вершине головки. Послеоперационный рубец мягкий, мальчик мочится свободно широкой струей, показатели урофлоуметрии в пределах возрастной нормы. Результат признан как хороший.
Клинические испытания показали, что предлагаемый способ лечения гипоспадии позволяет уменьшить число осложнений, таких как стеноз уретры, расхождение послеоперационной раны или смещение меатуса на прежнее место. Все перечисленное и хорошие косметические результаты позволяют считать данный способ операции методом выбора при лечении головчатой и венечной формы гипоспадии.
Изобретение относится к медицине, урологии детского возраста, может быть использовано для лечения головчатой и венечной форм дисгальной гипоспадии у мальчиков. Рассекают наружное отверстие уретры. Перемещает его на вершину головки. Мобилизуют края расщепленной головки. Выполняют при этом последовательные продольные разрезы вглубь головки. Края расщепленной головки сшивают двумя рядами узловых швов. Дополнительно в частотном случае выполнения производят пластику крайней плоти. Сшивают листки крайней плоти в области уздечки двухрядным швом. По внутренней дорсальной поверхности выполняют продольный разрез кожи. Сшивают разрез в поперечном направлении. Способ позволяет надежно корригировать гипоспадию у мальчиков. 1 з.п. ф-лы, 8 ил.
| ФАЙЗУЛИН А.К., Одноэтапная коррекция гипоспадии детей: Автор | |||
| дисс | |||
| канд.мед.наук, - М.; 1995, с.17 - 22. |
Авторы
Даты
2001-07-20—Публикация
2000-05-30—Подача