Предлагаемое техническое решение относится к медицинской технике, в частности к протезно-ортопедической промышленности, и касается изготовления вкладных лечебно-профилактических ортопедических стелек.
Функционируя как несущая нагрузку система передвижения, скелет стопы предполагает контакт кожи подошвенной поверхности стопы с внутренней поверхностью стельки обуви. Кожа подошвенной поверхности стопы более плотная, имеет структуру, предназначенную для восприятия высокого давления, поглощения ударов, снижения "режущего фактора". Ударные силы, действующие на пятку во время "толчково-пяточного" цикла ходьбы, обычно направлены наклонно, что является результатом действия двух векторов: нормальной силы давления и направленной по касательной к ней "режущей силы". Жировые "отсеки" дермы противодействуют силам давления, а волокнистые перегородки, соединяющие кожу с костными структурами, противодействуют "режущим силам". Величина этих сил составляет от нуля в положении стоя - до веса тела. Вертикальная давящая сила может колебаться от одного веса тела в опорной фазе до 3 весов тела при беге или прыжках. Повышенная нагрузка ведет к воспалению и подкожному асептическому некрозу. У диабетиков с нейропатией механизм ответной реакции снижен или полностью отсутствует. Если учитывать повышенный вес тела у больных сахарным диабетом, тонкую кожу подошвенной поверхности, наличие ангиопатии, аномалии коллагена и кератина, зоны повышенного давления при стопе Шарко, чувствительный баланс функции кожи подошвенной поверхности стопы легко нарушается, что приводит к разрывам и образованиям язв. В нейротрофической стопе отсутствие контакта в средней части ступни в сочетании с зонами сильного плантарного давления может иметь катастрофические последствия. Язва может образоваться при повторяющейся нагрузке на зону сильного давления или на границу зоны сильного давления. Одним из наиболее эффективных и простых способов избежать грозных осложнений при сахарном диабете со стороны стоп - использование ортопедической обуви и стелек.
Известны ортопедические стельки, содержащие многослойную основу в виде кожаного чехла с помещенными в него литой пластмассовой стелькой и эластичной накладкой, установленной на верхней поверхности литой стельки (патент ФРГ 3439675, кл. 43В 7/14, 1986). Ее недостатком является сложность изготовления и, следовательно, высокая цена, а также недостаточные амортизационные свойства стельки при большой массе тела пациента, а также отсутствие таковых под головками плюсневых костей.
Известны ортопедические стельки, содержащие многослойную основу с супинатором, установленным в области "поперечного" свода стопы (патент ФРГ 3114534, кл. 43В 7/00, 1982). Недостатком этих стелек является невысокая износостойкость и механическая прочность, а также низкая эластичность и комфортность при ходьбе. Наличие вкладыша в области диафизов плюсневых костей создает предпосылки у пожилых людей для возникновения патологических переломов.
Известна стелька, состоящая из набора элементов различной формы, изготовленных с учетом конфигурации и высоты при наиболее частых деформациях стопы и нижней конечности, которые соединяются между собой путем наложения друг на друга или вложением друг в друга. Применение такой стельки требует использования специальной ортопедической обуви (патент Франции 2406434, кл. А 61 F 5/14, опубл. 1979). Недостатком данной стельки является ограниченная функциональная направленность, т.к. она предназначена для устранения узкого набора грубых деформаций стопы и нижней конечности, в силу чего не может быть использована для тонкого воздействия на каждое заданное звено биомеханической цепи человека, а также для коррекции дисбалансов отдельных групп мышц на различных участках корпуса.
Известна ортопедическая стелька, содержащая многослойную основу с супинатором, установленным в области поперечного свода стопы, в которой один из слоев основы выполнен из полиамидной смолы, а слой над супинатором имеет перфорационные отверстия (патент РФ 2014043 С1, А 61 F 5/14, А 43 В 17/00, опубл. 15.06.94). В данной ортопедической стельке многослойная основа состоит из кожаного чехла с помещенным в него литым слоем (полустелькой) из полиамидной смолы и эластичным слоем из пенорезины, установленным на верхней поверхности литого слоя. На литом слое в области поперечного свода стопы установлен супинатор из резины, над которым в верхнем слое кожаного чехла выполнены перфорационные отверстия для предотвращения запотевания ноги. По сравнению с известными данная ортопедическая стелька имеет увеличенный ресурс и надежность работы и удобства при эксплуатации.
Недостатком данного технического решения являются "грубое" воздействие на стопу, наличие супинатора в области диафизов плюсневых костей и ограниченная функциональная направленность, т. к. она может быть использована для профилактики и лечения лишь умеренных статических деформаций стоп.
Как известно, стопа имеет наружный и внутренний продольные своды.
Наличие поперечного свода в настоящее время рядом отечественных и зарубежных авторов оспаривается. Однако ни у кого не вызывает сомнение тот факт, что на уровне головок плюсневых костей поперечный свод отсутствует. Поэтому любое устройство, вкладыш, "супинатор", накладка и т.д., имеющие своей задачей сформировать поперечный свод на уровне головок или дистальных отделов диафизов плюсневых костей, не только нецелесообразен, но и в большинстве своем несет определенную угрозу здоровью человека.
Анатомически и функционально правильно формировать или поддерживать поперечный свод на уровне клиновидных костей.
Более того, локальное давление супинатора (особенно при его высокой плотности), расположенного в передней части стопы, приводит к развитию ответной реакции со стороны костной ткани в виде деструкции, что является причиной возникновения патологического т.н. "маршевого" перелома диафизов II-III плюсневых костей. Чаще это наблюдается у пожилых людей, длительное время пользующихся "стельками для поперечного плоскостопия", а также у лиц с остеопорозом.
Максимально предъявляемым требованиям отвечают стельки, форма пелота которых рассчитана таким образом, чтобы сформировать "арку" в области дистальных головок (отделов) за счет выкладки продольного и поперечного сводов на уровне ладьевидной, клиновидных костей и проксимальных головок плюсневых костей (в этом случае происходит и разгрузка болезненных головок II-III плюсневых костей).
Это становится еще актуальнее в связи с тем, что основным контингентом лиц, страдающих распластыванием переднего отдела стопы, являются немолодые женщины. Статические деформации у пожилых людей фиксированные, как правило, сочетанные, поэтому речь может идти только о сводоподдерживающих и разгружающих стельках.
В стандартных, "массовых" стельках необходимо учитывать вышеизложенные факты и не допускать возможности появления нежелательных последствий использования стелек.
Перед авторами стояла задача устранить указанные выше недостатки и разработать вкладную ортопедическую профилированную стельку для лечения болезней стоп и разработать способ ее изготовления.
Конкретными задачами предлагаемого технического решения являются создание ортопедической профилированной стельки с возможностью использования стельки в качестве простейшего ортопедического пособия у больных сахарным диабетом для предупреждения осложнений (синдром "Диабетическая стопа", гнойно-некротические осложнения, гангрена), а также статических деформаций стоп 1-2 степени, для компенсации укорочения конечности до 2-х см. Кроме того, при развитии статических деформаций стоп снижается амортизационная функция стопы. Идеальное начальное механическое лечение всех вышеуказанных заболеваний - полноконтактная стелька. Эта конкретная проблема создает потребность в мультиплотной системе, используемой в ортопедической синергии.
Для решения поставленной задачи предлагается ортопедическая профилированная стелька для предупреждения и лечения болезней стоп, содержащая основу с пелотом, установленным в области свода стопы, при этом профиль стельки выполнен максимально повторяющим профиль стопы, а форма пелота рассчитана таким образом, чтобы сформировать арку стопы в области дистальных отделов плюсневых костей за счет выкладки продольного и поперечного сводов стопы на уровне ладьевидной, клиновидных костей и проксимальных головок плюсневых костей, причем различные участки стельки выполнены из материалов, имеющих различные коэффициенты упругости и обладающих способностью приформовываться. В частном случае в качестве исходного материала стельки используется радиационно-сшитый вспененный полиэтилен, обладающий свойствами к приформовыванию в местах повышенного давления. Верхний слой стельки, непосредственно контактирующий со стопой, можно выполнять с покрытием, имеющим медико-гигиенические свойства.
Пелот представляет собой фиксированную самостоятельную или сопряженную с основным материалом стельки деталь. Основным функциональным назначением пелота является создание избыточного по сравнению с имеющимся давления в месте его расположения под стопой и одновременное снижение нагрузки в прилегающих отделах стопы. Используя различную плотность и высоту пелотов, можно достичь различного лечебно-профилактического эффекта. Материалы, из которых изготавливается стелька, приформовываются или в процессе эксплуатации, или термически, или механически с учетом особенностей взаимодействия системы "стопа - стелька - обувь".
На фиг.1 изображен общий вид предлагаемой ортопедической профилированной стельки.
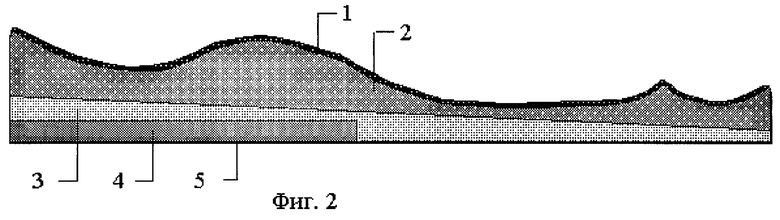
На фиг.2 изображен разрез А-А предлагаемой ортопедической профилированной стельки, где:
1 - верхний ламинированный слой с заданными медико-гигиеническими свойствами,
2, 3, 4 - разноплотностные материалы с различными физико-механическими характеристиками;
5 - нижний ламинированный слой с заданными физико-механическими характеристиками.
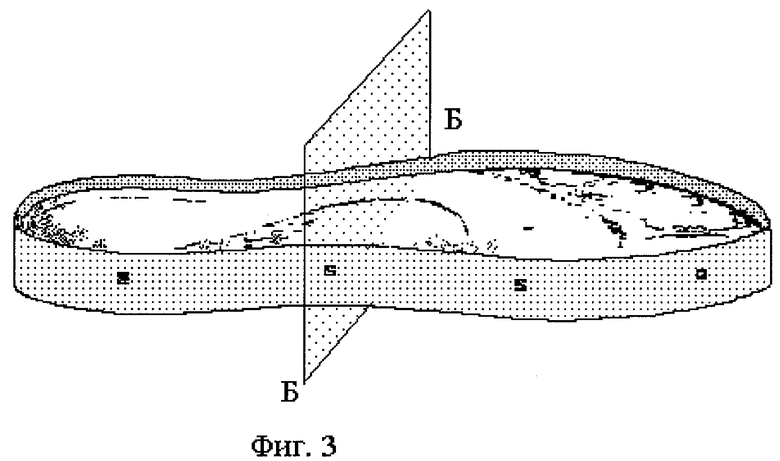
На фиг.3 изображена пресс-форма для изготовления предлагаемой ортопедической профилированной стельки.
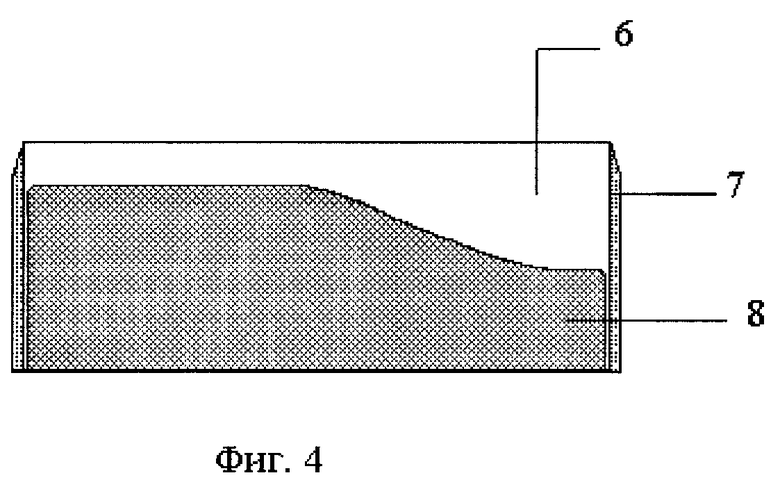
На фиг.4 изображен разрез Б-Б пресс-формы, где:
6 - пространство, в которое помещаются исходные материалы для изготовления предлагаемой ортопедической профилированной стельки,
7 - односторонне заточенный нож, расположенный по периметру позитивной модели,
8 - нижняя часть позитивной модели, верхняя поверхность которой максимально повторяет профиль стопы.
Техническим результатом описанного изобретения является получение ортопедических профилированных стелек для предупреждения и лечения болезней стоп, которые не только восполняют сниженную амортизационную функцию, но и не выключают из работы активный мышечный аппарат стопы. Предлагаемое выше техническое решение позволяет изготавливать по заявленному способу стельки, с заданными коэффициентами упругости по профилю стельки, уменьшая удельное давление на стопу, разгружая наиболее нагружаемые части стопы, например области головок плюсневых костей и пяточной области, устранять или уменьшать зоны с границами резких изменений давлений.
Индивидуальные ортопедические стельки изготавливаются по позитивным моделям стоп пациентов, которые могут быть как стандартными, подходящими для основной массы пациентов, так и индивидуальными, отражающими особенности подошвенной поверхности стопы конкретного пациента-потребителя. В наиболее общем виде процесс изготовления индивидуальной модели подошвенной поверхности стопы включает предварительные операции: снятие мерки и диагностику состояния подошвенной поверхности стопы пациента, и собственно процесс изготовления, состоящий из получения негатива подошвенной поверхности стопы, его корректировки, примерки готового негатива и получения по нему позитива, который и используют для изготовления ортопедических стелек.
Известен процесс изготовления индивидуальных ортопедических стелек, в котором для получения негативной и позитивной моделей применяют гипс (Справочник по протезированию под ред. Филатова В.И. Л.: Медицина, 1978, с. 219-220). Согласно этому способу пациента ставят на гипсовый раствор, на котором пациент стоит до полного застывания раствора. Полученные негативные гипсовые модели корректируют срезанием со слепка избыточной гипсовой массы или наращиванием ее с учетом предварительной диагностики стоп пациента, сушат и осуществляют примерку негативов. По откорректированным и подогнанным негативным моделям стоп изготавливают позитивные гипсовые модели. После доведения поверхностей полученных позитивных моделей до необходимого качества по ним изготавливают стельки.
Способ не требует сложного аппаратурного оснащения для своей реализации. Однако процесс изготовления негативных гипсовых моделей и их корректировка длительны по времени и утомительны для пациента. Изготовление негативных моделей из гипса, являющееся промежуточной технологической операцией, увеличивает материалоемкость способа и удорожает его. Использование жидкого гипсового раствора увеличивает трудоемкость и снижает культуру производства.
Известен способ изготовления индивидуальных ортопедических стелек, предусматривающий формирование негатива и позитива подошвенной поверхности из сыпучего формовочного материала, заключенного в эластичную воздухонепроницаемую оболочку при вакуумном упрочении с индивидуальным учетом влияния формы внутренней опорной поверхности конкретной обуви на анатомическую коррекцию свода стопы (А.с. СССР 1466742 A1, A 61 F 5/14, опубл.23.03.89).
Однако описанный способ изготовления стелек достаточно трудоемкий, продолжительный и эффективен только применительно к случаям фиксированных деформаций стоп. В то же время способ весьма сложен для применения в случаях менее выраженной патологии, в профилактических целях, при необходимости тиражирования изделий.
Более совершенным является способ, в котором негативную модель подошвенной области стопы получают формированием из сыпучего формовочного материала, заключенного в эластичную оболочку, при вакуумном упрочнении с последующим субъективным контролем пациентом, получением парафиновых негативов, нанесением ограничительного валика по прилагаемому контуру стелек, распределением стелечной массы, находящейся в пластичном состоянии, по подошвенной поверхности позитивов шпателем (Патент РФ 2085156 "Способ изготовления ортопедических стелек", А 61 F 5/14, опубл. 27.07.97). Особенности размещения позитивных моделей на стопе определяются особенностями изготавливаемых стелек: при компенсации укорочения необходимо приподнять переднюю часть позитива на требуемую высоту; аналогичные манипуляции, но в иной плоскости, проводят для создания пронаторов и супинаторов. Для более экономного расходования стелечной массы, находящейся в пластичном состоянии, последнюю шпателем распределяют по подошвенной поверхности позитивной модели, особенно тщательно в местах соединения с валиком. Готовые стельки механически обрабатывают, подгоняют под обувь пациента. Время изготовления индивидуальной ортопедической стельки указанным способом составляет около 5 ч. Изготовленные описанным способом ортопедические стельки применимы в любой паре однотипной обуви.
Недостатком описанного технического решения является низкая производительность: 40 мин требуется для полимеризации стелечной массы при комнатной температуре и окончательной полимеризации в сухожаровом шкафу при температуре 45-50oС. Полная полимеризация происходит за 1,5 -2 часа. Суммарное время изготовления индивидуальной ортопедической стельки указанным способом составляет около 5 часов. Другим недостатком данного технического решения является сложность технологического процесса изготовления собственно стельки, который предполагает нанесение стелечной полиуретановой массы на позитивную модель, распределение вручную ее с помощью шпателя, особенно тщательно в местах соединения с валиком, механическую обработку готовых стелек. Все эти технологические операции увеличивают время изготовления и снижают качество стельки.
Заявляемую ортопедическую профилированную стельку для предупреждения и лечения болезней стоп изготавливают по заявляемому способу, при котором получают негативную модель подошвенной поверхности стопы с последующим внесением в нее ортопедических корректив, включающих установку в области свода стопы пелота, изготавливают позитивную модель подошвенной поверхности стопы, по периметру которой устанавливают односторонне заточенный нож, получая пресс-форму, при этом расстояние между верхним краем режущей кромки ножа и верхним краем пресс-формы выполняют регулируемым, затем предварительно разогретую стелечную заготовку помещают в пресс-форму и прижимают с помощью пресса на время формования. Стелечную заготовку выполняют из материалов с различными коэффициентами упругости. При изготовлении стельки стелечную заготовку нагревают до температуры, при которой достигается пластичность материалов стелечной заготовки и их адгезия друг к другу.
Способ осуществляют следующим образом.
Изготавливают позитивную модель из металла, стеклопластика, дерева или другого подходящего материала, по периметру которой устанавливают односторонне заточенный нож 7 (фиг.4), получая пресс-форму (фиг.3 и 4). Расстояние между верхним краем режущей кромки ножа 7 (фиг.4) и верхним краем пресс-формы (фиг.3 и 4) может меняться, что позволяет изготавливать стельки различной толщины в зависимости от необходимости, а также от характеристик используемого материала (плотности, толщины, модуль упругости, коэффициента усадки и т.д.). С помощью технологической оснастки (термошкафа, термостола инфракрасного облучателя и т.д.) производится разогрев материала до температуры, при которой достигается пластичность компонуемых разноплотностных материалов 1-5 (фиг. 2) и адгезия их друг к другу. Разогретая заготовка помещается на пресс-форму (фиг. 3 и 4) и прижимается с помощью пресса на время остывания. После окончания процесса формовки из пресс-формы (фиг.3 и 4) извлекается стелька (фиг.1), полностью готовая к употреблению. При необходимости изготовления стелек других типоразмеров и форм используются соответствующие пресс-формы.
В качестве исходного материала для изготовления стельки могут быть использованы, например, радиационно-сшитый вспененный полиэтилен, пластезот, эваплат, эвалон и др. материалы, обладающие свойством к приформовыванию в местах повышенного давления, что в процессе носки увеличивает площадь опоры и уменьшает удельное давление стельки на поверхность стопы. В процессе изготовления стельки может производиться ламинация поверхностным слоем 1 (фиг.2) с заданными медико-гигиеническими свойствами (адгезионными, антимикотическими, антимикробными, антисептическими и др.).
Предлагаемый способ прост в реализации, обладает высокой технологичностью и производительностью, позволяет исключить из производственного цикла промежуточные материалы, повышает культуру производства. Ортопедические профилированные стельки, получаемые с использованием данного технического решения, обладают высоким качеством, не требуют дополнительной механической обработки, отличаются высокой эффективностью лечебного и профилактического воздействия.
Предлагаемое техническое решение относится к обувной и медицинской технике, в частности к протезно-ортопедической промышленности, и касается изготовления вкладных лечебно-профилактических ортопедических стелек. Техническими результатами предлагаемого решения является уменьшение удельного давления на стопу, разгрузка наиболее нагружаемых частей стопы, например области головок плюсневых костей и пяточной области, и уменьшение зон с границами резких изменений давлений, а также повышения качества изготавливаемой продукции и повышения производительности при ее выпуске. Для достижения поставленных результатов в ортопедической профилированной стельке для предупреждения и лечения болезней стоп, содержащей основу с пелотом, установленным в области свода стопы, профиль стельки выполнен таким образом, чтобы максимально повторить профиль стопы. Для различных участков профиля стопы используются материалы с различными коэффициентами упругости, причем используются приформовываемые материалы. Способ изготовления стельки включает в себя получение негативной модели подошвенной поверхности стопы с последующим внесением ортопедических корректив, в том числе установкой в области свода стопы пелота, изготовление позитивной модели. Помещают стелечную заготовку, предварительно разогретую до температуры пластичности компонуемых материалов в пресс-форму, представляющую собой позитивную модель, по периметру которой расположен односторонне заточенный нож, и прижимают с помощью пресса на время формования, после окончания которого из пресс-формы извлекают стельку, полностью готовую к употреблению. 2 c. и 4 з.п. ф-лы, 4 ил.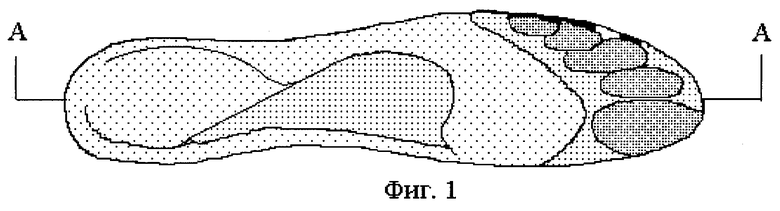
| DE 3423826 А1, 17.10.1985 | |||
| Вкладная стелька | 1989 |
|
SU1750639A1 |
| Способ получения тиоацетатов (варианты) | 2016 |
|
RU2625655C2 |
| МОБИЛЬНЫЙ АГРЕГАТ | 2012 |
|
RU2522482C2 |
| DE 3439675 А1, 30.04.1986 | |||
| US 4674204 А, 23.06.1987 | |||
| US 4716662 А, 05.01.1988 | |||
| US 4669142 А, 02.06.1987 | |||
| СПОСОБ ИЗГОТОВЛЕНИЯ ОРТОПЕДИЧЕСКИХ СТЕЛЕК | 1994 |
|
RU2085156C1 |
Авторы
Даты
2002-04-27—Публикация
1998-06-24—Подача