Предлагаемое изобретение относится к медицине, а именно к хирургии.
При аганглиозе, гипоганглиозе прямой кишки у взрослых и идиопатическом мегаколон применяют переднюю резекцию прямой кишки, брюшно-анальную резекцию с низведением ободочной, обширные резекции толстой кишки с восстановлением непрерывности анастомозами конец в конец, по Свенсону, Соаве, Дюамелю. При операциях в тазу выделение прямой кишки производят с тазовой клетчаткой. Это создает угрозу нарушения урогенитальной иннервации, таит в себе повышенную опасность кровопотери и ранения мочеточников. Исходы лечения идиопатического мегаколон противоречивы.
Основные этапы операции Дюамеля (B. Duhamel Retrorectal and transanal pull-throught procedur for the treatment of Hirschsprung disease. - Dis. Colon Rect. , 1964, vol. 7, N 6, p.723-728) состоят в следующем. После лапоротомии и ревизии брюшной полости определяют границы резекции толстой кишки. Прямую кишку пересекают тотчас выше тазовой брюшины и ушивают наглухо. Позади прямой кишки тупым путем создают тоннель для мышц тазового дна. Сигмовидную кишку мобилизуют и подготавливают для низведения. Со стороны промежности после дивульсии сфинктера по задней полуокружности кожно-слизистого перехода анального канала делают разрез и отсепаровывают слизистую оболочку вверх на 1,5-2 см. Через образовавшееся отверстие в пресакральный тоннель вводят корнцанг, захватывают им подготовленную к низведению кишку и выводят на промежность. Низведенную кишку отсекают на уровне анального канала, заднюю полуокружность фиксируют к коже на том же уровне. Переднюю полуокружность низведенной кишки сшивают с верхним краем разреза прямой кишки и на образовавшийся двойной кишечный слой (из задней стенки прямой кишки и передней стенки низведенной) накладывают зажимы в виде буквы V. Зажимы самостоятельно отпадают на 7-8 день. К этому времени оказывается сформированным концебоковой колоректальный анастомоз. Главным недостатком операции является возможность образования большого слепого мешка из культи прямой кишки, где могут скапливаться каловые массы с формированием каловых камней, и развивающаяся иногда недостаточность анального жома из-за повреждения внутреннего сфинктра прямой кишки (А.Р. Щуренок, 1960).
Операция Соаве (F. Soave Hirschsprung disease: A new surgical technique. Arch. Dis. Child. , 1964, vol.39, p.116-124) имеет совершенно иной принцип удаления аганглионарной зоны и заключалась в отслойке слизистой оболочки от серозно-мышечного слоя аганглионарной зоны ректосигмоидного отдела с последующим низведением через демукозированный ректосигмоидный отдел функционирующей части ободочной кишки. Это позволяет сохранить топографо-анатомические соотношения тазовых органов и тазового дна. Это способствует быстрому восстановлению функций мочеполовых органов и анальной состоятельности. Однако трудность отделения слизистой оболочки от серозно-мышечного футляра из-за выраженного склероза серозно-мышечного слоя делает такую операцию трудновыполнимой (В. И. Веретенков (1968), Н.В. Ситковский (1977), J. Haddad, A. Raia (1973), T. Leenders (1970)) свидетельствует, что операции, наиболее распространенные в детской хирургии (Свенсона, Дюамеля, Соаве), могут быть опасными и невыполнимыми у взрослых из-за спаек, большой глубины таза, выраженных склеротических изменений в аганглионарной зоне и в расширенных отделах толстой кишки.
Известен способ выделения прямой кишки до мышц тазового дна при различных видах мегаколон вместе с тазовой клетчаткой или ее параректальным слоем. В основном используют методики Swenson О. (The treatment and postoperative complications of congenital megacolon. - Ann. Surg., 1948, vol. 182, N 3266-273) и Исакова Ю.Ф. (Мегаколон у детей. М.: Медицина, 1965, 225 с.).
Операция Свенсона заключается в следующем. Вскрывают брюшную полость, мобилизуют ободочную и прямую кишку, резецируют суженный участок кишки. Культи прямой и сигмовидной ободочной кишок ушивают наглухо. Растянув сфинктр заднего прохода, захватывают культю прямой кишки изнутри кoрнцангом и выворачивают слизистой оболочкой наружу. Отступя от переходной линии 2 см, пересекают переднюю полуокружность прямой кишки. Через это отверстие в полость малого таза проводят корнцанг и, захватив им культю сигмовидной ободочной кишки, низводят ее до намеченного уровня, накладывают узловые серозно-мышечные швы на переднюю полуокружность вывернутых прямой и сигмовидной ободочной кишок. Отступя 1 см от линии швов, пересекают сигмовидную ободочную кишку и накладывают кетгутовые швы через все слои. Аналогичным образом после отсечения вывернутых кишок сшивают заднюю полуокружность. Сформированный анастомоз погружают в малый таз. Восстанавливают целостность брюшины.
Существующий способ имеет ряд недостатков: выделение прямой кишки вместе с пельвиоректальной клетчаткой ведет к нарушению иннервации тазовых органов, что проявляется атонией мочевого пузыря, задержкой мочи, импотенцией, недержанием кала, в связи с чем возникла задача снизить количество осложнений у лиц с синдромом колостаза.
Задачей исследования явилось снижение количества осложнений у больных с синдромом хронического колостаза.
Нами предложен способ эндофасциальной резекции прямой кишки, включающий низведение ободочной кишки и подшивание ее к стенкам анального канала. Он отличается от прототипа тем, что на 1-ом этапе операции отсепаровывают собственную фасцию прямой кишки от ее стенки от уровня ректосигмоидного отдела до верхнего края анального канала путем пересечения терминальных ветвей.
Способ эндофасциальной резекции прямой кишки осуществляют следующим образом. Положение больного на спине с разведенными ногами, уложенными на стандартных подставках. Такое положение способствует выполнению операции двухбригадным методом. Операцию производят синхронно двумя бригадами, одна из которых выполняет внутрибрюшной этап, вторая - промежностный. Лапоротомию производят срединным разрезом от лобка до мечевидного отростка. Такой разрез позволяет произвести тщательный осмотр всех органов брюшной полости и выполнить мобилизацию любого отдела толстой кишки и создает более асептичные условия для заживления лапоротомной раны в случае формирования колостомы. Производят интраоперационную ревизию, основная задача которой состоит в определении проксимальной границы аганглионарной зоны и зоны субкомпенсации, степени изменения вышележащих отделов и уровня функционирующей части толстой кишки. Аганглионарная зона у взрослых по внешнему виду мало отличается от здоровой кишки. После мобилизации диаметр этого отдела кишки всегда увеличивается. Часто наблюдают расширение значительной части толстой кишки. Расширенная часть при болезни Гиршпрунга имеет характерный внешний вид. Степень расширения может быть различной и по величине, и по протяженности, но всегда имеется выраженная гипертрофия стенки с перестройкой наружного мышечного слоя. Этот отдел кишки серовато-белого цвета, наружный мышечный слой сплошным футляром окружает кишечную стенку, которая в виде грубого полуспавшегося баллона занимает значительную часть брюшной полости. Гаустры в этом отделе отсутствуют. Кровеносные сосуды крупные с многочисленными разветвлениями, между которыми располагаются увеличенные лимфатические узлы. Если сохраняются неизмененные отделы, то заметно постепенное уменьшение диаметра толстой кишки и ее гипертрофии в проксимальном направлении. Часто определяется переходная зона от расширенной части к аганглионарной. Там где появляются хорошо выраженные ленты и гаустры, диаметр кишки приближается к нормальному.
После окончания ревизии производят мобилизацию сигмовидной кишки путем перевязки сигмовидных сосудов и рассечения брыжейки. Затем овально или циркулярно рассекают серозную оболочку ректосигмоидного отдела по линии ее перехода в тазовую брюшину. Здесь путем препаровки необходимо попасть в анатомический слой, ограниченный висцеральным листком тазовой фасции и продольным мышечным слоем стенки прямой кишки. В этом достаточно узком пространстве, лишенном жировой клетчатки, имеются только соединительно-тканные тяжи и конечные прямые ветви верхних и средних ректальных сосудов. Эти тяжи и прямые сосуды хорошо экспонируются с помощью глубоких зеркал-расширителей при умеренной тракции прямой кишки. При этом они легко поддаются электрокоагуляции и легированию (см. чертеж). Операция протекает анатомично, со сравнительно небольшой кровопотерей. Прямая кишка выделяется до мышц тазового дна путем пересечения терминальных ветвей сосудов.
После этого производится резекция части ободочной кишки, имеющей признаки декомпенсированной дилатации, что было более ярко выражено при РБГ. Как правило, резецируют сигмовидную и нисходящую ободочную кишку, включая ее левый изгиб. Слепая, восходящая и поперечно-ободочная кишка также мобилизуется, но с сохранением средних, правых ободочных и подвздошно-ободочных магистральных сосудов. Однако в 2-х случаях пришлось мобилизовывать для резекции почти всю ободочную кишку, кроме ее восходящего отдела. В этих случаях восходящая ободочная кишка инвертировалась в сагиттальной плоскости для ее низведения в анальный канал. Собственно резекцию прямой кишки выполняют брюшно-анальным способом, с участием двух хирургических бригад. Вначале трансанально пересекают прямую кишку на 2-4 см выше ее границы с анальным каналом. Затем через анальный канал протаскивают наружу прямую и часть ободочной кишки, подлежащей резекции. С целью формирования коло-анального анастомоза низводят дилатированную с пульсирующим маргинальным сосудом поперечно-ободочную или восходящую кишку. Низведенную кишку фиксируют по линии сечения над анальным каналом 6-8 узловыми швами, а затем, отступя на 6-10 см, отсекают. Отсечение избытка низведенной кишки производят на 15-20 день с окончательным формированием коло-анального анастомоза. Первое время у 16 больных мы завершали субфасциальную резекцию прямой кишки анастомозом по Дюамелю. Однако вскоре убедились в преимуществе обычного низведения ободочной кишки в анальный канал, что и было выполнено у 47 больных.
Технической особенностью этой операции является то, что на первом этапе операции отсепаровывают собственную фасцию прямой кишки от ее стенки от уровня ректосигмоидного отдела до верхнего края анального канала путем пересечения терминальных ветвей сосудов. От дна малого таза, выше переходной складки брюшины входят в промежуток между стенкой прямой кишки и висцеральным листком тазовой фасции. При этом исходят из анатомического строения кишки и ее фасциального пространства. Полагают, что если выделять кишку между ее стенкой и висцеральным листком фасции, то травмы нервов и сосудов не будет. Признаком того, что удалось войти в означенный слой, является отсутствие в нем жировой клетчатки и наличие натягивающихся в виде тяжей мелких конечных ветвей прямых сосудов. Результатами такого выделения прямой кишки является не поврежденный нервный аппарат, не нарушается иннервация тазовых органов. Преимущество в сравнении с прототипом заключается в малой травматичности самой операции, сохранности урогенитальной иннервации.
Объективные доказательства эффективности предложения.
У прооперированных 42 больных методом эндофасциальной резекции не наблюдалось явлений импотенции, недержания мочи. Все нормально осуществляют акт дефекации.
Примеры:
1. Больная Колесниченко В.В., 21 год. История болезни -11228. Диагноз - идиопатический мегадолихоколон. Операция: эндофасциальная резекция прямой кишки с низведением ободочной в анальный канал 05.07.89 - для этого на первом этапе отсепарована собственная фасция прямой кишки от ее стенки от уровня ректосигмоидного отдела до верхнего края анального канала путем пересечения терминальных ветвей сосудов, не нарушеная иннервация тазовых органов. Резецированы декомпенсированные отделы ободочной кишки, последняя низведена в анальный канал и подшита, избыток удален через три недели.
Результат - хороший, нормально осуществляет акт дефекации, половая функция не нарушена.
2. Больной Кобанев Н. Е. , 38 лет. История болезни -10112. Диагноз - идиопатический мегадолихоколон. Операция - эндофасциальная резекция прямой кишки с низведением ободочной в анальный канал 01.07.90 (аналогичным образом). Результат - хороший, нормально осуществляет акт дефекации, половая функция не нарушена.
3. Больная Горобец Е.В., 56 лет, история болезни -11209. Диагноз - идиопатический мегадолихоколон. Операция - эндофасциальная резекция прямой кишки с низведением ободочной в анальный канал 24.06.92 (аналогичным образом). Результат - хороший, нормально осуществляет акт дефекации, половая функция не нарушена.
4. Фамилия И. О. - Бивзюк С.В. Количество лет - 25. История болезни -2155. Диагноз - ректальная форма болезни Гиршпрунга. Операция - эндофасциальная резекция прямой кишки с низведением ободочной в анальный канал 15.03.95 (аналогичным образом). Результат - хороший, нормально осуществляет акт дефекации, половая функция не нарушена. ПГИ - г/ганглиоз.
5. Фамилия И.О. - Скориков В.П., 58 лет. История болезни -14449. Диагноз - ректальная форма болезни Гиршпрунга. Операция - эндофасциальная резекция прямой кишки с низведением ободочной в анальный канал 01.09.97 (аналогичным образом). Результат - хороший, нормально осуществляет акт дефекации, половая функция не нарушена.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ БОЛЕЗНИ ГИРШПРУНГА | 1998 |
|
RU2128952C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЕЗНИ ГИРШПРУНГА У ДЕТЕЙ | 1994 |
|
RU2095027C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ИДИОПАТИЧЕСКОГО МЕГАРЕКТУМ | 2012 |
|
RU2516118C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЕЗНИ ГИРШПРУНГА У ДЕТЕЙ | 2016 |
|
RU2651698C2 |
| СПОСОБ ТРАНСАНАЛЬНОЙ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ ПРИ БОЛЕЗНИ ГИРШПРУНГА У ДЕТЕЙ | 2009 |
|
RU2410046C1 |
| ЭНДОХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ВЫПАДЕНИЙ ПРЯМОЙ КИШКИ У ДЕТЕЙ | 2015 |
|
RU2598793C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОЛОАНАЛЬНОГО АНАСТОМОЗА КОГЦИГЭКТОМИЧЕСКИМ ДОСТУПОМ ПРИ ОНКОЛОГИЧЕСКОЙ РЕЗЕКЦИИ НИЗКО РАСПОЛОЖЕННОЙ ОПУХОЛИ ПРЯМОЙ КИШКИ | 2001 |
|
RU2182816C1 |
| СПОСОБ ФОРМИРОВАНИЯ ЛЕВАТОРА НА НИЗВЕДЕННОЙ КИШКЕ ПРИ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ С УДАЛЕНИЕМ РАЗЛИЧНЫХ ПОРЦИЙ НАРУЖНОГО СФИНКТЕРА | 2009 |
|
RU2383306C1 |
| СПОСОБ ЛЕЧЕНИЯ ИДИОПАТИЧЕСКОГО МЕГА-ДОЛИХОКОЛОН В СТАДИИ КЛИНИЧЕСКОЙ ДЕКОМПЕНСАЦИИ | 2003 |
|
RU2250082C1 |
| СПОСОБ ПОДГОТОВКИ ПЕТЛИ КИШКИ ДЛЯ НАЛОЖЕНИЯ КИШЕЧНЫХ СТОМ | 2002 |
|
RU2219850C2 |
Изобретение относится к медицине, в частности к хирургии, может быть использовано при резекции прямой кишки. Выделяют прямую кишку с отсепаровкой ее собственной фасции от продольного мышечного слоя стенки прямой кишки. При этом пересекают и лигируют конечные ветви прямокишечных сосудов от ректосигмоидного отдела до верхнего края анального канала. Резецируют прямую кишку. Низводят ободочную кишку. Подшивают ободочную кишку к стенкам анального канала. Способ позволяет снизить количество осложнений у больных с синдромом хронического колостаза. 1 ил.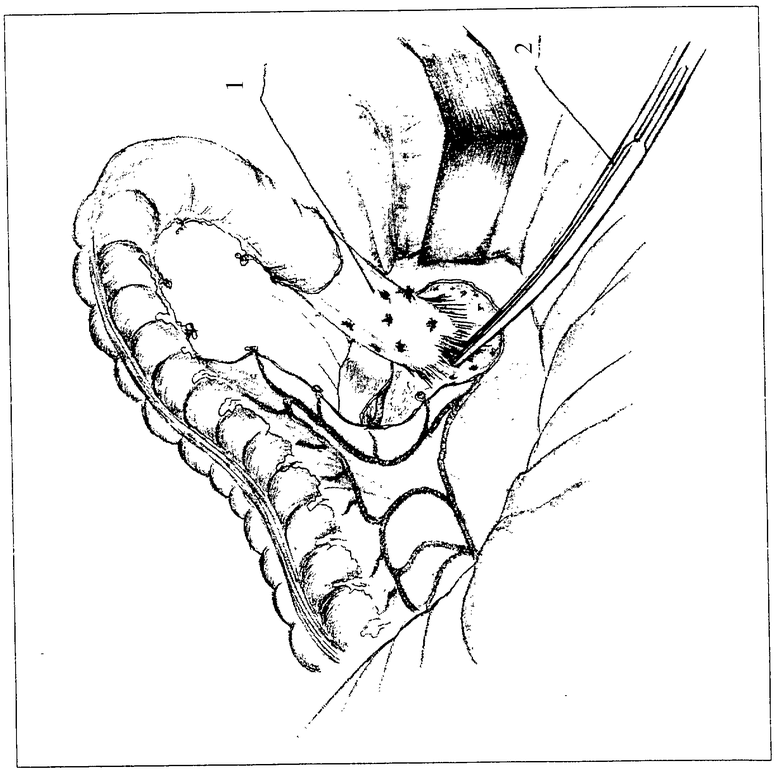
Способ эндофасциальной резекции прямой кишки, включающий выделение прямой кишки с отсепаровкой ее собственной фасции от продольного мышечного слоя стенки прямой кишки путем пересечения и лигирования конечных ветвей прямокишечных сосудов на протяжении от ректосигмоидного отдела до верхнего края анального канала, резекцию прямой кишки, низведение ободочной кишки и подшивание ее к стенкам анального канала.
| СПОСОБ ПЕРЕДНЕЙ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ | 1993 |
|
RU2088157C1 |
| ИСАКОВ Ю.Ф | |||
| Мегаколон у детей, 1965, 225. | |||
Авторы
Даты
2003-11-27—Публикация
2001-02-08—Подача