1. Область техники, к которой относится изобретение
Изобретение относится к медицине, а именно к хирургическим способам канюляции грудного протока.
2. Уровень техники
При ряде тяжелых заболеваний, протекающих с выраженным эндотоксикозом, например при обширных ожогах, отравлениях, перитонитах, панкреатитах, очистка крови от токсинов (гемофильтрация, гемосорбция) приводит лишь к непродолжительному улучшению самочувствия. Гораздо эффективнее оказывается очистка лимфы от токсических продуктов метаболизма, для чего используют фильтрование или сорбцию, предусматривающие предварительное накопление какого-то количества лимфы и пропускание ее через фильтры или сорбенты [Патент РФ № 2174412].
Забор лимфы возможен только после проведения определенных хирургических манипуляций, предусматривающих выделение и канюляцию грудного протока. С целью канюляции одни хирурги вскрывают грудной проток путем поперечного или продольного рассечения его стенки, другие применяют пункционный метод, позволяющий интубировать лимфатические сосуды металлическим мандреном (специальной иглой), по которому потом вводят катетер из полимерного материала. Оба способа предполагают хирургическую подготовку к манипуляции. Для этого сначала делают поперечный разрез кожи и подкожной клетчатки над левой ключицей длиной около 6 см. Грудинную и ключичную части кивательной мышцы разделяют тупым и острым путем. После разведения их в стороны производят обнажение венозного угла, образованного внутренней яремной и подключичной венами, и выделение грудного протока. Далее осуществляют манипуляцию канюляции - вставляют в сосуд катетер или, иными словами, канюлю.
Хирурги называют несколько морфологических моментов, приводящих к неудачам при канюляции: отсутствие грудного протока в типичном месте, рассыпной вариант его строения, маленький диаметр, препятствия со стороны клапанов. Другая группа проблем носит функциональный характер: спонтанное прекращение лимфоистечения из канюли. Его связывают с тромбированием канюли, низким давлением в грудном протоке и т.п.
При хронических заболеваниях органов брюшной полости, особенно печени, иммунных и аутоиммунных заболеваниях часто возникает необходимость в проведении повторных или регулярных курсов детоксикации лимфы. Традиционные методы канюляции не преследуют цели сохранения функциональных свойств грудного протока, поэтому повторная и, тем более, регулярная канюляция в одном и том же протоке зачастую невозможна.
Наиболее прост в техническом исполнении метод наружной канюляции, предполагающий вскрытие грудного протока продольным или поперечным разрезом длиной в несколько миллиметров в наиболее удобной и широкой его части. Грудной проток бывает мономагистральным, дельтовидным, древовидным, полимагистральным и др. Единственная или основная его магистраль может впадать в венозный угол, образуемый слиянием внутренней яремной и подключичной вен. Пригодны для канюляции три зоны коллектора, отличающиеся по степени достигаемого клинического эффекта:
первая - на расстоянии 1-1,5 см от устья протока (однако она трудна для канюляции из-за часто расположенных клапанов),
вторая - в 2-3 см от устья (зона наибольшего изгиба и наличие клапанов),
третья - в пределах восходящей части дуги грудного протока (канюляция легко осуществима из-за относительно редкого расположения клапанов) [В.Э.Шуркус, Е.А.Шуркус, Л.Д.Роман. Грудной проток (теоретические и прикладные аспекты). С-Петербург, 2003, 284 с.].
Известные методы оперативного доступа к шейному отделу грудного протока разработаны многими авторами и отличаются лишь в деталях. В любом случае один конец канюли из полимерного материала фиксируют в разрезе стенки грудного протока, а другой конец выводят наружу. Например, по Р.Т.Панченкову с соавторами способ заключается во введении канюли на восходящую часть дуги грудного протока и закреплении ее там с помощью круговой лигатуры, накладываемой вокруг грудного протока (1-й аналог). Для этого отводят внутреннюю яремную вену, освобождая доступ к восходящей части грудного протока, а сам грудной проток в этой части пережимают с помощью двух толстых нитей в двух местах на расстоянии 6-7 см друг от друга с целью набухания этого отрезка, после чего делают продольный разрез, куда вводят один конец канюли из полимера, а затем накладывают для закрепления круговую лигатуру [В.Э.Шуркус, Е.А.Шуркус, Л.Д.Роман. Грудной проток (теоретические и прикладные аспекты). С-Петербург, 2003, 284 с.].
Способы канюляции, связанные со вскрытием просвета грудного протока, имеют ряд недостатков. Вскрытие просвета ведет к инфицированию операционной раны лимфой, оттекающей от воспалительно измененных органов и тканей, к лимфорее после извлечения канюли. Поэтому после завершения лечения и извлечения канюли просвет грудного протока спадается, образовавшийся рубец деформирует сосуд и по нему прекращается лимфоток. Этот сосуд становится непригодным для повторной канюляции.
Известен метод З.А.Пуганова и Е.А.Матчина, который предполагает производить канюляцию грудного протока изогнутой иглой через вены, т.е. без вскрытия грудного протока (2-й аналог) [В.А.Пуганов, Е.А.Матчин. Дренирование грудного протока через устье трансвенозным доступом. Вестник хир. - 1981, т.126, №2, с.15-16]. Для этого сначала делают поперечный разрез кожи и подкожной клетчатки над левой ключицей длиной около 6 см. Грудинную и ключичную части кивательной мышцы разделяют тупым и острым путем. При разведении их в стороны производят обнажение венозного угла, образованного слиянием яремной и подключичной вен, и выделение грудного протока с лимфовенозным соустьем. Пункцию подключичной вены производят изогнутой иглой с направлением конца иглы к устью грудного протока: изогнутая игла дает нужное направление эластичному проводнику. Под визуальным контролем его вводят в устье грудного протока и после преодоления клапанов проводят на глубину 1,5-2 см. Для предупреждения выскальзывания проводника в момент извлечения иглы его удерживают в просвете грудного протока мягким сосудистым зажимом. Затем по нему вводят канюлю, после чего рану ушивают наглухо.
Трансвенозный доступ избавляет от необходимости наложения лигатур, способствует сохранению физиологической функции грудного протока после деканюлизации и повышает возможность повторного использования. Кроме того, снижает риск инфицирования ран лимфой, оттекающей от воспалительно измененных органов и тканей, а также появления лимфореи после извлечения дренажа.
Однако это весьма сложная операция в техническом плане. Очень трудно и далеко не всегда удается провести иглу с проводником на достаточную глубину по круто изгибающейся дуге грудного протока, снабженной несколькими клапанами. По катетеру, который не проведен в восходящий отдел грудного протока, невозможно получить устойчивый лимфоток, нет и надежной фиксации катетера в таком положении. При выраженном рассыпном типе строения протока этот метод непригоден.
3. Раскрытие изобретения
3.1. Сущность изобретения
Сущность изобретения заключается в том, что каждый из трех вариантов предлагаемого способа канюляции достаточно прост в техническом плане, обеспечивает возможность проведения многократных курсов детоксикации лимфы, при этом позволяет сохранить функциональные свойства грудного протока после извлечения канюли.
Сущность изобретения по варианту 1 излагается относительно первого аналога и заключается в способе канюляции грудного протока. Разрезают кожу и подкожную клетчатку в районе левой ключицы. Грудинную и ключичную части кивательной мышцы разделяют тупым и острым путем, обнажают венозный угол между внутренней яремной и подключичной венами, выделяют грудной проток. После этого разрезают стенку грудного протока, в который вводят канюлю из полимерного материала, а на рану протока двумя стежками накладывают обвивной шов проленовой нитью, которую слегка подтягивают, герметизируя проток вокруг канюли. Оба конца нити выводят через разрез кожи, который ушивают, а затем концы нити завязывают на марлевом шарике поверх кожи. После этого проводят курс детоксикации лимфы. После окончания этого курса лечения канюлю извлекают, проленовую нить дополнительно затягивают и снова завязывают на марлевом шарике до момента заживления раны. После заживления раны проленовую нить разрезают и извлекают.
Кроме того, при операции в кожно-мышечную рану можно поместить трубку-турникет, и два конца проленовой нити сразу от шва на грудном протоке пропускают через этот турникет, который слегка выдвигают наружу через разрез на коже, а затем уже завязывают концы нитей на марлевом шарике у поверхности кожи. Или же через этот турникет можно пропустить только один конец нити, а второй связать с первым непосредственно на стенке турникета.
Кроме того, можно сразу после введения в проток канюли на разрез стенки грудного протока выше и ниже канюли, помещенной в разрез протока, наложить швы-держалки (например, два) проленовыми нитями, а каждую нить пропустить через свой турникет, выступающий наружу через разрез кожи. После этого концы нитей завязывают узлом на марлевых шариках на поверхности кожи. После удаления канюли нити подтягивают для герметизации шва на грудном протоке, а затем завязывают на марлевых шариках на поверхности кожи на несколько дней до заживления раны.
Этот вариант канюляции с помощью швов-держалок отличается простотой исполнения, надежностью и обеспечивает сохранение функциональных свойств грудного протока после извлечения канюли. При необходимости эту манипуляцию повторяют для проведения повторных курсов детоксикации.
Сущность изобретения по варианту 2 излагается относительно первого аналога и заключается в способе канюляции грудного протока, обеспечивающем проведение многократных курсов детоксикации лимфы путем хронического канюлирования с помощью формирования временных лимфовенозных шунтов. Способ заключается в следующем: разрезают кожу и подкожную клетчатку в районе левой ключицы, разделяют грудинную и ключичную части кивательной мышцы тупым и острым путем, обнажают венозный угол между яремной и подключичной венами, выделяют грудной проток. После этого разрезают стенку грудного протока, в который вводят первую канюлю из полимерного материала и фиксируют в разрезе путем наложения круговой лигатуры на стенку протока. Далее на переднюю стенку внутренней яремной вены накладывают кисетный шов, в его центре вскрывают вену и в просвет внутренней яремной вены вводят вторую канюлю из полимерного материала и кисетный шов затягивают. Выступающие из разрезов концы обеих канюль (которые не должны быть больше 3,5 см) соединяют таким образом, чтобы конец первой канюли входил в конец второй канюли, а образованная ими петля разместилась под кожей (т.е создают лимфовенозный шунт). После этого рану ушивают и оставляют в таком состоянии до наступления момента проведения курса детоксикации лимфы. Перед проведением курса очистки лимфы петлю извлекают из-под кожи через кожный разрез, соединенные концы канюль разъединяют и удлиняют катетерами из полимерного материала, после чего через первую канюлю осуществляют забор лимфы, а через вторую канюлю - возврат очищенной лимфы в венозное русло.
Кроме того, концы канюль можно соединить через эластичную трубку с односторонним клапаном, пропускающим поток лимфы из грудного протока в вену, а трубку расположить под кожей. Курс детоксикации лимфы в этом случае производят путем пункции эластичной трубки иглой, без разреза кожи и без разобщения петли. В этом случае реинфузию очищенной лимфы производят в любую другую вену.
Этот вариант способа канюляции позволяет проводить (после основной хирургической манипуляции по введению канюль) многократные курсы очистки лимфы с минимальной затратой времени на предварительные манипуляции.
Сущность изобретения по варианту 3 излагается относительно второго аналога и заключается в способе канюляции грудного протока, обеспечивающем проведение многократных курсов детоксикации лимфы путем хронического канюлирования. Разрезают кожу и подкожную клетчатку в районе левой ключицы, разводят грудинную и ключичную части кивательной мышцы тупым и острым путем, обнажают венозный угол между яремной и подключичной венами, выделяют грудной проток и лимфовенозное соустье. Затем вводят в грудной проток один конец канюли через вену и лимфовенозное соустье, а второй конец выводят на поверхность кожи и фиксируют. Для этого через разрез в стенке грудного протока (например, в его восходящей части) вводят металлический пуговчатый зонд, проводят его по протоку через лимфовенозное соустье и выводят через разрез в яремной или подключичной вене, где соединяют с одним концом канюли из полимерного материала. Затем его протаскивают обратно до разреза в стенке грудного протока уже вместе со сцепленной канюлей. Там зонд отделяют от канюли и удаляют, а саму канюлю проводят дальше по протоку в сторону грудной полости, фиксируя ее в месте наиболее интенсивного истечения лимфы (определяют по скорости истечения лимфы из второго конца канюли). После этого рану на грудном протоке ушивают наглухо, а кисетный шов на стенке вены затягивают. После окончания курса детоксикации лимфы через наружный конец канюли в просвет грудного протока вводят леску-проводник, соответствующий по диаметру внутреннему просвету канюли, проводят его до другого конца канюли, затем канюлю извлекают, а наружный конец лески-проводника укладывают кольцами и погружают под кожу в подкожную клетчатку. Рану на коже ушивают, и все оставляют в таком положении до проведения очередного курса детоксикации лимфы. Перед началом очередной процедуры очистки лимфы скрученный конец лески-проводника достают через микроразрез на коже и по этому леске-проводнику вводят новую канюлю до положения наиболее интенсивного истечения лимфы, после чего леску-проводник удаляют и начинают сбор лимфы для проведения курса ее детоксикации.
Этот вариант способа канюляции позволяет полностью сохранить анатомию грудного протока и его функциональные свойства после извлечения канюли с естественным сбросом лимфы в венозное русло и позволяет обеспечить быстрое и надежное проведение канюли в грудной проток по оставленному проводнику для проведения повторных или регулярных курсов очистки лимфы.
Таким образом, предлагаемое изобретение (3 варианта) позволяет обеспечить надежную и одновременно щадящую канюляцию грудного протока для проведения детоксикации лимфы с сохранением функциональных свойств грудного протока после извлечения канюли. При необходимости канюляцию повторяют для проведения повторных курсов детоксикации лимфы (вариант 1) или проводят многократные курсы детоксикации лимфы, используя принцип хронического канюлирования (варианты 2 и 3).
3.2. Отличительные признаки трех вариантов заявляемого способа канюляции грудного протока
По первому варианту отличительные признаки способа, позволяющего обеспечить технический эффект, - сохранение функциональных свойств грудного протока после извлечения канюли, следующие:
накладывают обвивной шов двумя стежками проленовой нити на рану протока (со вставленной между стежками нити канюлей;
слегка подтягивают эту нить для герметизации протока вокруг канюли;
выводят через разрез кожи оба конца нити;
ушивают разрез кожи;
завязывают концы нити на марлевом шарике поверх кожи;
проводят курс детоксикации лимфы с помощью специальных фильтрующих или сорбирующих устройств;
извлекают канюлю;
дополнительно подтягивают проленовую нить и снова завязывают на марлевом шарике до момента заживления раны;
разрезают и извлекают проленовую нить после заживления раны.
По второму варианту отличительные признаки способа, позволяющего сохранить функциональные свойства протока после извлечения канюли и обеспечить технический эффект - проведение повторных многократных курсов очистки лимфы у больных с хроническими заболеваниями, следующие:
вводят первую канюлю из полимерного материала через разрез стенки грудного протока;
фиксируют первую канюлю в разрезе протока путем наложения круговой лигатуры на его стенку;
накладывают кисетный шов на переднюю стенку внутренней яремной вены;
вскрывают внутреннюю яремную вену в центре кисетного шва;
вводят вторую канюлю из полимерного материала в просвет внутренней яремной вены;
соединяют выступающие из разрезов концы обеих канюль, длина которых не превышает 3,5 см, друг с другом таким образом, чтобы конец первой канюли входил в конец второй канюли, а образованная ими петля разместилась под кожей;
ушивают рану и оставляют в таком состоянии до наступления момента процедуры детоксикации лимфы;
извлекают из-под кожи петлю через кожный разрез перед проведением курса очистки лимфы;
разъединяют соединенные концы канюль и удлиняют катетерами из полимерного материала;
осуществляют забор лимфы через первую канюлю и пропускают ее через фильтрующее или сорбирующее устройство;
производят возврат очищенной лимфы через вторую канюлю в венозное русло. Кроме того, концы канюль можно соединить через эластичную трубку с односторонним клапаном, пропускающим поток лимфы из грудного лимфатического протока в вену, а трубку расположить под кожей. Курс детоксикации лимфы тогда производят путем пункции эластичной трубки иглой, без разреза кожи и без разобщения петли. В этом случае реинфузию очищенной лимфы производят в любую другую вену.
По третьему варианту отличительные признаки способа, позволяющего сохранить функциональные свойства протока после извлечения канюли и обеспечить технический эффект - проведение многократных повторных курсов очистки лимфы у больных с хроническими заболеваниями, следующие:
вводят металлический пуговчатый зонд (имеющий на конце утолщение в виде пуговки, шарика) через разрез в стенке грудного протока (например, в его восходящей части), проводят его по протоку через лимфовенозное соустье и выводят из сосуда через разрез в яремной или подключичной вене;
соединяют пуговчатое утолщение зонда с одним концом канюли из полимерного материала;
протаскивают зонд обратно до разреза в стенке грудного лимфатического протока уже вместе со сцепленной канюлей;
отделяют зонд от канюли и удаляют;
проводят саму канюлю дальше по протоку в сторону грудной полости;
оставляют канюлю в положении наиболее интенсивного лимфоистечения, (определяемого по скорости истечения лимфы из второго конца канюли);
ушивают наглухо рану на грудном протоке;
затягивают кисетный шов на стенке вены;
фиксируют второй конец канюли швом-держалкой на коже в месте выхода из разреза на коже.
После окончания курса детоксикации лимфы через наружный конец канюли в просвет грудного лимфатического протока до внутреннего конца канюли вводят леску-проводник, соответствующий по диаметру внутреннему просвету канюли;
извлекают канюлю из тела пациента;
укладывают кольцами наружный конец лески-проводника и погружают под кожу в подкожную клетчатку;
ушивают рану на коже;
оставляют все в таком положении до проведения очередного курса детоксикации лимфы.
Перед началом очередной процедуры очистки лимфы скрученный конец лески-проводника достают через микроразрез на коже и по этой леске-проводнику вводят новую канюлю, после чего леску-проводник удаляют. Затем небольшим перемещением канюли взад-вперед находят ее положение с наиболее интенсивным лимфоистечением, после чего наружный конец канюли фиксируют на поверхности кожи.
4. Краткое описание чертежей.
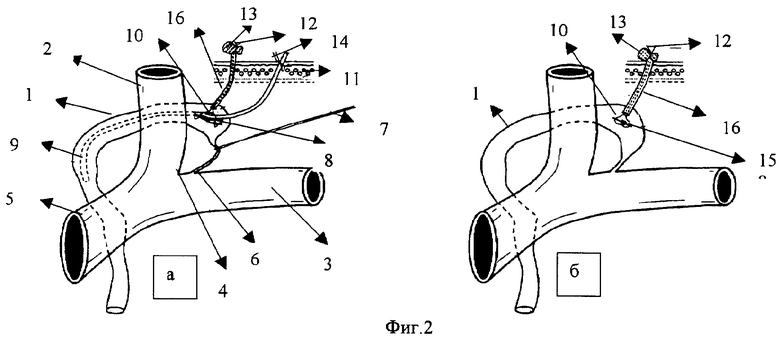
Фиг.1. Канюляция грудного протока с помощью обвивного шва-держалки.
Фиг.2. Канюляция грудного протока с помощью обвивного шва-держалки, взятого в турникет.
Фиг.3. Канюляция грудного протока с помощью отдельных швов-держалок, взятых в турникеты.
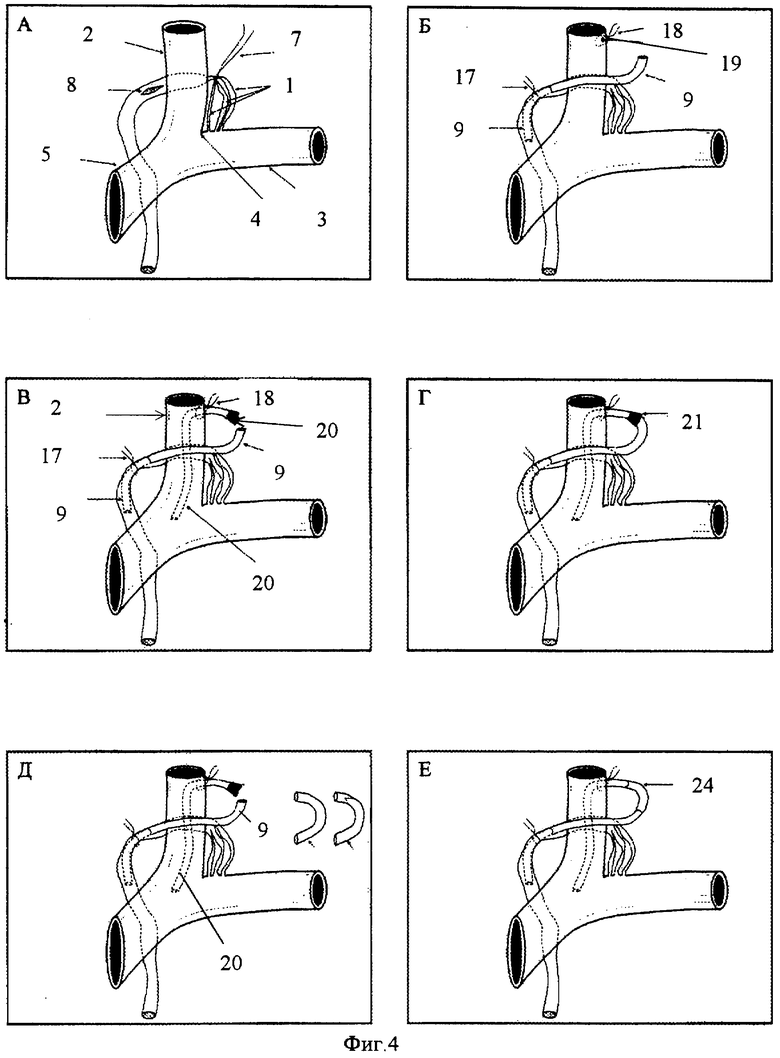
Фиг.4. Хроническая канюляция грудного протока с помощью формирования временных лимфо-венозных шунтов.
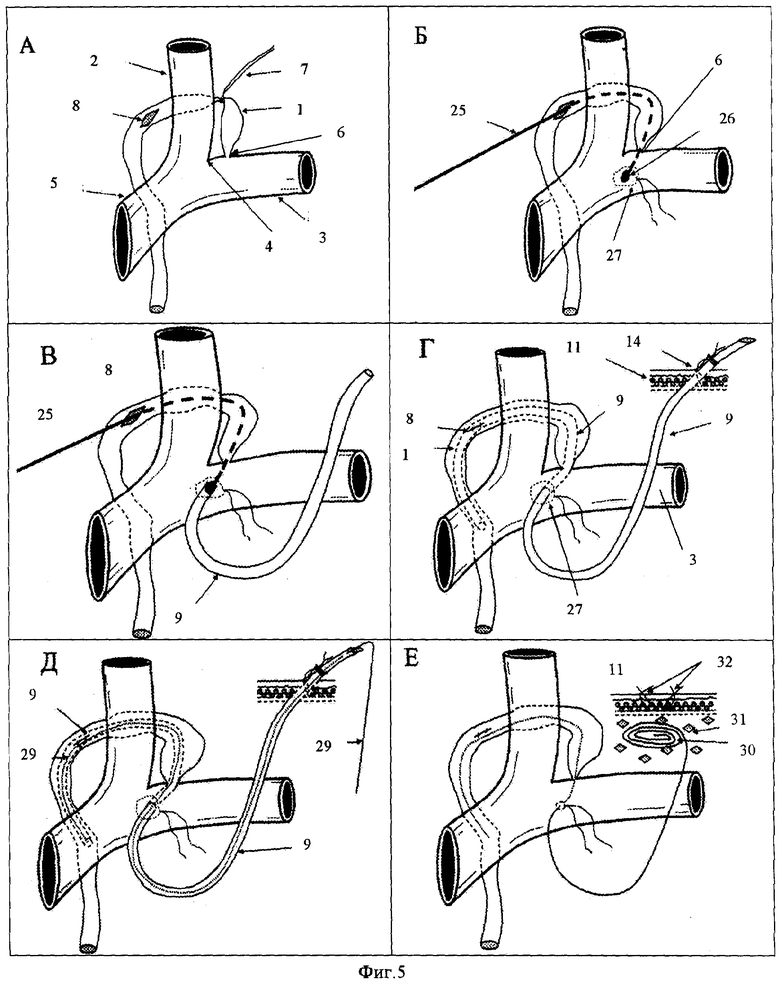
Фиг.5. Канюляция грудного протока комбинированным (через стенку вены и стенку грудного протока) доступом и реканюляция с помощью лески-проводника.
5. Осуществление изобретения
Для осуществления заявляемого способа канюляции грудного протока сначала необходимо обеспечить оперативный доступ к шейному отделу грудного протока пациента. Для этого, например, укладывают пациента на столе на валике под лопатками, с запрокинутой назад и повернутой вправо головой. На 1-1,5 см выше и параллельно верхнему краю левой ключицы производят разрез кожи и подкожной клетчатки длиной около 6 см. Грудинную и ключичную части кивательной мышцы разделяют тупым и острым путем и разводят в стороны. Производят рассечение шейной фасции вдоль наружного края внутренней яремной вены до венозного угла с последующим обнаружением подключичной вены и области лимфовенозного соустья, которое чаще обнаруживается в виде мешковидного выпячивания с характерной сменой лимфовенозного окрашивания в такт дыхательным движениям. Далее проводят хирургические манипуляции в зависимости от варианта исполнения.
Вариант 1.
На фиг.1a проиллюстрированы этапы канюляции грудного протока с помощью обвивного шва-держалки.
Обнажают конечный отдел грудного протока 1, расположенный в месте слияния внутренней яремной вены 2 и подключичной вены 3, образующих левый венозный угол 4, на плечеголовной вене 5. На расстоянии около 2 см от места впадения грудного протока в венозный угол, называемого лимфовенозным соустьем 6, берут грудной проток 1 на толстую нить 7. В наиболее расширенной части грудного протока, на расстоянии 2,5-3 см от лимфовенозного соустья 6, на стенке грудного протока 1 производят продольный разрез 8 длиной 3-4 мм. Через этот разрез 8 в просвет грудного протока 1 вводят канюлю 9 из полимерного материала, которую продвигают в сторону грудной полости на 5-7 см от места разреза 8. На рану грудного протока (продольный разрез 8) двумя стежками накладывают обвивной шов-держалку проленовой нитью 10 так, чтобы канюля 9 располагалась между двумя стежками нити 10. После этого нить 10 слегка подтягивают, герметизируя проток вокруг канюли 9, и выводят концы нити через кожный разрез на поверхность кожи 11, завязывают узел 12 на марлевом шарике 13. Наружный конец второй канюли 9 также выводят через кожный разрез наружу и закрепляют на поверхности кожи 11 швом 14.
После этого кожную рану ушивают. Такой способ фиксации канюли не оттесняет переднюю стенку грудного протока, на которой производился разрез, к противоположной и поэтому не деформирует просвет грудного протока.
После извлечения канюли из грудного протока (фиг.1б) нить 10 дополнительно затягивают и снова завязывают на марлевом шарике 13. Через 4-5 дней продольный разрез 8 стенки грудного протока срастается, образуя рубец 15, после чего узел 12 срезают и проленовую нить 10 извлекают из тела.
На фиг.2а проиллюстрированы этапы канюляции грудного протока с помощью обвивного шва-держалки, взятого в турникет.
Всю операцию до момента наложения швов на рану грудного протока выполняют в том же объеме и последовательности, как и в предыдущем случае.
Обнажают конечный отдел грудного протока 1, расположенный в месте слияния внутренней яремной вены 2 и подключичной вены 3, образующих левый венозный угол 4 на плечеголовной вене 5. На расстоянии около 2 см от места впадения грудного протока в подключичную вену 3, называемого лимфовенозным соустьем 6, берут грудной проток 1 на толстую нить 7. В наиболее расширенной части грудного протока на расстоянии 2,5-3 см от лимфовенозного соустья 6 на стенке грудного протока 1 производят продольный разрез 8 длиной 3-4 мм, через который в просвет грудного протока 1 вводят канюлю 9 из полимерного материала, которую продвигают в сторону грудной полости на 5-7 см от места разреза 8. На рану грудного протока (продольный разрез 8) двумя стежками накладывают обвивной шов-держалку проленовой нитью 10 так, чтобы канюля 9 располагалась между двумя стежками нити 10. После этого оба конца нити 10 пропускают через турникет 16, который выводят через рану на коже 11 наружу, а нить 10 завязывают узлом 12 на марлевом шарике 13, обеспечивая полную герметизацию стенки грудного протока вокруг канюли. Допускается проведение одного конца нити в турникет, а второго по его наружной стенке, после чего оба конца нити завязывают непосредственно на стенке турникета 16.
После извлечения канюли из грудного протока (фиг.2б) проленовую нить 10 на турникете 16 дополнительно затягивают для полного смыкания разреза 8 на стенке грудного протока 1. Через 4-5 дней на месте разреза 8 образуется рубец 15, турникет 16 снимают, узел 12 срезают и саму нить 10 извлекают из тела.
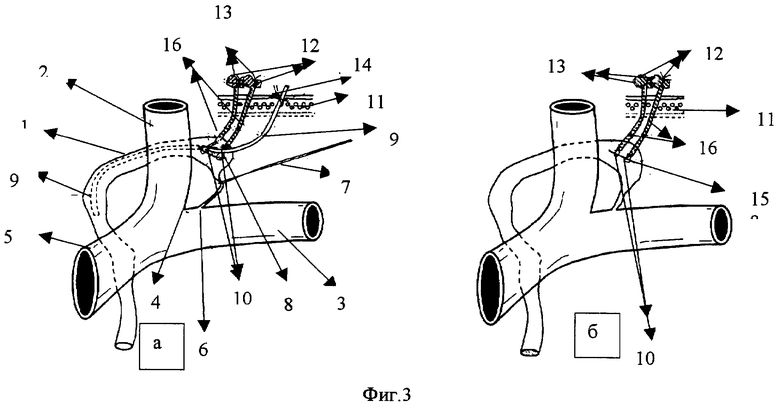
На фиг.3а проиллюстрированы этапы канюляции грудного протока с помощью отдельных швов-держалок, взятых в турникеты.
Вся операция до момента наложения швов на рану грудного протока выполняется в том же объеме и последовательности, как на фиг.1, до момента наложения обвивного шва.
Обнажают конечный отдел грудного протока 1, расположенный в месте слияния внутренней яремной вены 2 и подключичной вены 3, образующих левый венозный угол 4, на плечеголовной вене 5. На расстоянии около 2 см от места впадения грудного протока в венозный угол, называемого лимфовенозным соустьем 6, берут грудной проток 1 на толстую нить 7. В наиболее расширенной части грудного протока на расстоянии 2,5-3 см от лимфовенозного соустья 6 на стенке грудного протока 1 производят продольный разрез 8 длиной 3-4 мм, через который в просвет грудного лимфатического протока 1 вводят канюлю 9 из полимерного материала, которую продвигают в сторону грудной полости на 5-7 см от места разреза 8.
На продольный разрез 8 выше и ниже канюли 9 накладывают швы-держалки проленовыми нитями 10, каждую из которых пропускают через свой турникет 16. Турникеты выводят наружу через рану на коже, а концы нитей 10 завязывают узлами 12 на марлевых шариках 13 (каждую пару концов - на своем шарике), тем самым герметизируя рану от продольного разреза 8 на грудном протоке 1. После извлечения канюли 9 (фиг.3б) из грудного протока 1 проленовые нити 10 на турникетах 16 дополнительно затягивают для полного смыкания разреза 8 на стенке грудного протока 1. Через 4-5 дней на месте разреза 8 образуется рубец 15, турникеты 16 снимают, узлы 12 срезают, а нити 10 извлекают из тела.
Вариант 2.
На фиг.4 проиллюстрированы этапы осуществления хронической канюляции грудного протока с помощью формирования временных лимфовенозных шунтов.
Этот вариант способа канюляции грудного лимфатического протока применяют при любом типе строения грудного протока.
После выделения терминального отдела грудного протока 1, расположенного в месте слияния внутренней яремной вены 2 и подключичной вены 3, образующем левый венозный угол 4 на плечеголовной вене 5, берут на толстую нить-держалку 7 основной ствол или отдельно выбранную ветвь грудного протока 1 (фиг.4А). На стенке грудного протока в наиболее расширенной части делают продольный разрез 8 длиной 5 - 7 мм и через него вводят канюлю 9 из полимерного материала по направлению к грудной клетке на глубину 5-7 см, причем диаметр канюли 9 соответствует диаметру канюлируемого протока. Канюлируемый проток с канюлей обвязывают круговой лигатурой 17. После этого на переднюю стенку внутренней яремной вены 2 накладывают кисетный шов 18, в центре которого стенку вены вскрывают микроразрезом 1-2 мм, образуя рану 19 (фиг.4Б). Через рану 19 в просвет внутренней яремной вены 2 вводят вторую канюлю 20 из полимерного материала такого же диаметра, как и для канюляции грудного протока. Рана 19 на вене герметизируется затягиванием кисетного шва 18 (фиг.4В). Концы первой 9 и второй 20 канюль срезают так, чтобы выходящие из просветов сосудов части не превышали 3-3,5 см. После этого концы обеих канюль 9 и 20 соединяют таким образом, чтобы конец первой канюли 9 входил в конец второй канюли 20, что обеспечит постоянный сброс лимфы из грудного протока в венозное русло. Образованную соединенными концами канюль петлю 21 (лимфо-венозный шунт) размещают под кожей (фиг.4Г).
Для проведения курса детоксикации лимфы петлю 21 извлекают из-под кожи через кожный разрез 1,5-2 см. Соединенные концы первой и второй канюль разъединяют и первую канюлю 9 удлиняют полимерной трубкой-удлинителем 22, а вторую канюлю 20 - полимерной трубкой-удлинителем 23. Забор очищаемой лимфы производят из грудного протока через трубку 22, а возврат очищенной лимфы производят через трубку 23 в венозное русло. По окончании курса детоксикации трубки-удлинители отсоединяют, первую и вторую канюли снова соединяют в виде петли, которую снова погружают под кожу до следующей процедуры.
Возможно соединение концов обеих канюль трубкой-вставкой 24 из полимерного материала (латекса) длиной 3-4 см, которая может быть выполнена с внутренним односторонним клапаном для пропускания лимфы из грудного протока в вену (фиг.4Е). В этом случае для забора лимфы при проведении курса детоксикации осуществляют пункцию трубки-вставки 24 иглой через кожу, т.е. без разреза кожи и без разобщения петли. Возврат очищенной лимфы в этом случае производят в любую другую вену.
Вариант 3.
На фиг.5 проиллюстрированы этапы канюляции грудного протока комбинированным (через стенку вены и стенку грудного протока) доступом и реканюляции с помощью лески-проводника.
Этот вариант удобен при хорошей выраженности основного ствола грудного протока в его терминальном отделе.
Разрезают кожу и подкожную мышцу на теле пациента параллельно левой ключице. Обнажают конечный отдел грудного протока 1, расположенный в месте слияния внутренней яремной вены 2 и подключичной вены 3, образующих левый венозный угол 4 на плечеголовной вене 5. Место впадения грудного протока 1 в подключичную вену 3 образует лимфовенозное соустье 6. Грудной проток 1 в начале его наиболее широкой части берут на толстую нить 7 для обеспечения большего набухания этой расширенной части протока. На расстоянии 2,5-3 см от места впадения грудного протока в венозный угол производят продольный разрез 8 грудного протока длиной 5-7 мм (фиг.5А). Через этот разрез 8 вводят металлический зонд 25, имеющий на конце пуговчатое утолщение 26 и дугообразно изогнутый конец, в сторону лимфовенозного соустья 6 и проводят его по протоку через лимфовенозное соустье 6 в вену (например, подключичную вену 3). Внешняя стенка вены приподнимается пуговчатым утолщением зонда 26. На месте предполагаемого прокола вены в области просвечивающей пуговки зонда накладывается кисетный шов 27, после чего в центре этого кисетного шва вена вскрывается концом остроконечного скальпеля микроразрезом (1-2 мм), и через микроразрез вены выводят пуговчатое утолщение 26 зонда (фиг.5Б). На пуговчатое утолщение 26 натягивают конец канюли 9 из полимерного материала, внешний диаметр которой соответствует просвету грудного протока. Эту канюлю проводят в грудной проток 1 подтягиванием на себя зонда 25 (фиг.5В). На уровне разреза 8 разъединяют зонд 25 и канюлю 9, затем эту канюлю проводят по грудному протоку дальше, на 5-7- см от места разреза 8 в сторону грудной полости. При убежденности в хорошем лимфотоке по канюле разрез 8 ушивают наглухо непрерывным швом 28, а кисетный шов 27 на стенке вены 3 затягивают. Другой свободный конец канюли 9 выводят на поверхность кожи 11 и фиксируют швом 14 на поверхности кожи (фиг.5Г).
По окончании курса детоксикации лимфы через канюлю 9 в просвет грудного лимфатического протока 1 вводят леску-проводник 29, соответствующий по диаметру внутреннему просвету канюли 9. Во избежание повреждения стенки грудного лимфатического протока 1 леску-проводник 29 проводят не далее конца канюли 9 (фиг 5Д).
После этого канюлю 9 извлекают из тела. Оставшуюся часть лески-проводника 29 складывают небольшими кольцами 30 и погружают после разреза кожи длиной 1,5-2 см в подкожную клетчатку 31, после чего рану на коже 11 закрывают швом 32 (фиг.5Е).
Перед проведением очередного курса детоксикации лимфы производят реканюляцию грудного лимфатического протока. Для этого через микроразрез на коже 11 извлекают из подкожной клетчатки скрученную часть в кольца 30 лески-проводника 29 и по ней в грудной лимфатический проток вводят канюлю 9, а леску-проводник 29 удаляют.
Небольшими перемещениями канюли 9 вверх-вниз выбирают ее положение, при котором происходит наиболее интенсивное лимфоистечение, и в таком положении канюлю 9 фиксируют на коже 11 швом 14. При необходимости выполняют ретроградную дуктографию с введением водорастворимого контрастного вещества.
Повторные реканюляции аналогичным образом можно осуществлять многократно для проведения очередных курсов детоксикации лимфы.
6. Клинический пример
В соответствии с «Правилами составления, подачи и рассмотрения заявки на выдачу патента на изобретение» для изобретения, относящегося к способу лечения, диагностики, профилактики состояния или заболевания людей или животных, приводятся сведения о выявленных факторах, объясняющих влияние его использования на этиопатогенез заболевания, или другие достоверные данные, подтверждающие его пригодность для лечения.
В качестве примера приводим выписку из историй болезни №№10155, 883, 16178 больного И., 49 лет, который проходил лечение в Военно-медицинском госпитале им. Вишневского (г.Красногорск) с использованием 2-го варианта заявляемого способа.
Больной с 1990 года страдает рассеянным энцефаломиелитом с прогрессирующим течением.
Традиционное медикаментозное лечение не эффективно.
21.06.02 больному наложена хроническая канюля грудного протока путем формирования лимфо-венозного шунта. Тогда же проведен 2-х недельный курс непрерывной детоксикации лимфы, иммуносорбции с хорошим лечебным эффектом.
В связи с обострением заболевания в январе 2003 года повторно госпитализирован. 15.01.03 операция - разобщение лимфо-венозного шунта. Канюля на грудном протоке (ГП) функционировала хорошо. Проведен второй курс детоксикации лимфы, иммуносорбции в течение 10 дней. Общий объем сорбированной и возвращенной в вену лимфы составил 8100 мл. По окончании курса восстановлен лимфо-венозный шунт по варианту №2. Больной выписан с улучшением.
Очередной курс детоксикации лимфы в связи с ухудшением осуществлен в сентябре 2003 года. Во время операции 15.09.2003 года по разобщению лимфо-венозного шунта признаков его тромбоза или каких-либо других осложнений не обнаружено. Лимфоток в пределах физиологической нормы. Проведен очередной аналогичный курс по детоксикации лимфы, в течение 12 дней. Объем обработанной и реинфузированной лимфы составил 16800 мл. По окончании курса детоксикации лимфы лимфо-венозный шунт восстановлен обычным порядком по варианту №2. Очередной курс по детоксикации лимфы с использованием наложенного лимфо-венозного шунта больному планируется провести в первом полугодии 2004 года.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО ДЛЯ РАЗОВОГО И ХРОНИЧЕСКОГО КАНЮЛИРОВАНИЯ ГРУДНОГО ПРОТОКА | 2016 |
|
RU2635002C9 |
| СПОСОБ КАНЮЛИРОВАНИЯ ПЕРИФЕРИЧЕСКИХ ЛИМФАТИЧЕСКИХ СОСУДОВ ДЛЯ ПОЛУЧЕНИЯ ЛИМФЫ | 2015 |
|
RU2607155C1 |
| СПОСОБ ЛЕЧЕНИЯ ВТОРИЧНЫХ ЛИМФЕДЕМ НИЖНИХ КОНЕЧНОСТЕЙ II-III СТАДИИ | 2014 |
|
RU2570612C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ЭНДОТОКСИКОЗОМ | 1991 |
|
RU2024240C1 |
| СПОСОБ ДЕКОМПРЕССИИ ГРУДНОГО ЛИМФАТИЧЕСКОГО ПРОТОКА | 2023 |
|
RU2807939C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ЛИМФОВЕНОЗНОЙ НЕДОСТАТОЧНОСТИ НИЖНИХ КОНЕЧНОСТЕЙ | 2011 |
|
RU2466685C1 |
| Способ открытой и эндоваскулярной перфузии головы и шеи | 2022 |
|
RU2794857C1 |
| СОСУДИСТЫЙ ЗАЖИМ ДЛЯ ШЕЙНОГО ЛИМФОВЕНОЗНОГО УГЛА | 2000 |
|
RU2288653C2 |
| Способ дренирования лимфатического протока | 1976 |
|
SU574208A1 |
| СПОСОБ ЛЕЧЕНИЯ АТЕРОСКЛЕРОЗА | 2006 |
|
RU2310478C1 |
Изобретение относится к области медицины, а именно к хирургическим способам канюлирования грудного лимфатического протока. Производят разрез кожи в районе левой ключицы. Разделяют грудную и ключичную части кивательной мышцы тупым и острым путем. Обнажают венозный угол. Выделяют грудной лимфатический проток, разрезают его стенку и вводят в этот разрез один конец канюли из полимерного материала. Другой конец канюли закрепляют на поверхности кожи фиксирующим швом. На рану протока стежками накладывают обвивной шов нитью, подтягивают ее для герметизации канюли. Выводят оба конца нитей через разрез кожи, который ушивают, а нить завязывают на марлевом шарике на поверхности кожи. Поводят курс детоксикации лимфы, а после окончания этого курса лечения фиксирующий шов разрезают, канюлю извлекают. Нить обвивного шва дополнительно затягивают и завязывают на марлевом шарике на поверхности кожи до момента заживления раны, после чего нить разрезают и извлекают. В частном случае сразу при операции в кожно-мышечную рану помещают трубку турникет и два конца нити сразу от шва на грудном протоке пропускают через этот турникет, а затем завязывают концы нитей на марлевом шарике на поверхности кожи. В частном случае через этот же турникет пропускают только один конец нити, а второй конец нити пускают по наружной стенке турникета, а затем первый конец нити связывают со вторым непосредственно на стенке турникета. В частном случае сразу после введения канюли выше и ниже разреза накладывают швы-держалки и каждую нить пропускают через свой турникет. Выпускают концы нитей наружу и каждый завязывают на своем марлевом шарике. Второй вариант заявленного способа канюляции грудного протока выполняется следующим образом. На переднюю стенку внутренней яремной вены накладывают кисетный шов. В его центре вскрывают вену и в этот просвет вводят конец канюли из полимерного материала. Причем выступающие из разрезов грудного протока и внутренней яремной вены концы обеих канюль соединяют через эластичную трубку с односторонним клапаном, пропускающим поток лимфы в одном направлении грудного протока в вену. Петлю с эластичной трубкой располагают под кожей. Забор лимфы для ее последующей детоксикации производят путем пункции эластичной трубки иглой сквозь кожу. Третий вариант канюляции грудного лимфатического протока заключается в том, что через разрез в стенке грудного лимфатического протока вводят металлический зонд, проводят его по протоку через лимфовенозное соустье, на стенки подключичной вены в области просвечивания пугавчатого утолщения зонда накладывают кисетный шов. В его центре вену вскрывают. Выводят утолщения через микроразрез и соединяют с канюлей. Конструкцию протаскивают обратно до разреза в стенки грудного лимфатического протока, где зонд отсоединяют от канюли и удаляют. Канюлю проводят в место наиболее интенсивного истечения лимфы, после чего рану на грудном протоке наглухо зашивают. После окончания курса детоксикации через наружный конец канюли вводят леску-проводник. После чего канюлю извлекают. Леску-проводник укладывают кольцами и погружают в подкожную клетчатку, рану ушивают. При необходимости повторного курса по леске-проводнику проводят новую канюлю. Способ позволяет проводить многократные курсы детоксикации лимфы, сохранять функциональные свойства грудного протока. 3 н. и 3 з.п. ф-лы, 5 ил.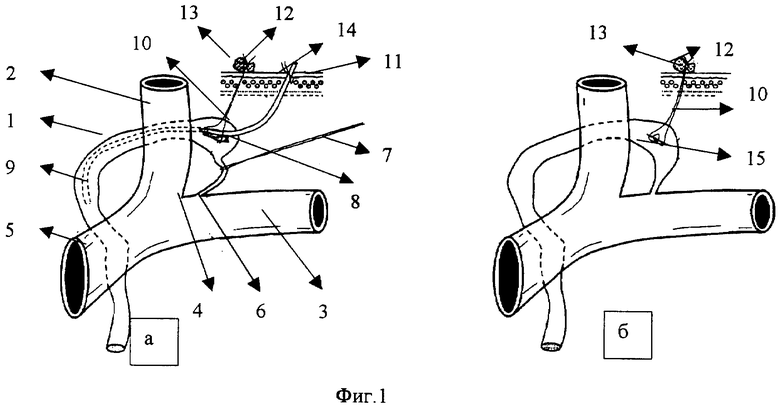
| ШУРКУС В.Э | |||
| и др | |||
| Грудной проток (теоретические и прикладные аспекты) | |||
| СПб., 2003, с.284 | |||
| САМСОНОВ В.П | |||
| Техника наружного дренирования правого грудного лимфатического протока | |||
| Вестник хирургии им | |||
| И.И.Грекова, 1994, № 1-2, с.89-100 | |||
| Способ дренирования грудного лимфатического протока | 1980 |
|
SU992031A1 |
| ПИРЦАЛАВА Т.Л | |||
| Хроническая катетеризация грудного лимфатического протока, лимфосорбция и | |||
Авторы
Даты
2005-12-20—Публикация
2004-03-26—Подача