Изобретение относится к хирургии, может быть использовано для закрытия любых операционных ран.
Существуют способы закрытия операционных ран заключающиеся в наложении непрерывного шва на кожу. Наиболее близким аналогом - прототипом является закрытие операционных ран путем наложения внутрикожного шва по Холстеду (Золтан Я. Операционная техника и условия оптимального заживления ран. 2-ое. Изд. Академия Киадо - Будапешт, 1977. Буянов В.М., Егиев В.И., Удогов О.А. Хирургический шов. Рапид - Принт, 1993).
Недостатками шва по Холстеду являются:
- невозможность удаления участка шва в случае необходимости эвакуации гематомы или раневого экссудата;
- разрезание нити на одном из участков и разведение краев раны приводит к несостоятельности всего комплекса нить - операционная рана, что приводит к заживлению раны вторичным натяжением;
- на ранах сложной конфигурации на протяжении одного, двух поворотов операционной раны происходит обрыв нити при ее удалении;
- раздельное ушивание каждого из участков операционной раны ведет к значительному увеличению времени оперативного пособия.
Задача - возможность глубокого зондирования раны на любом ее участке с последующей адаптацией краев раны. Возможность раздельного удаления нити шва на изолированных участках раневого канала путем применения шва по предложенному изобретению.
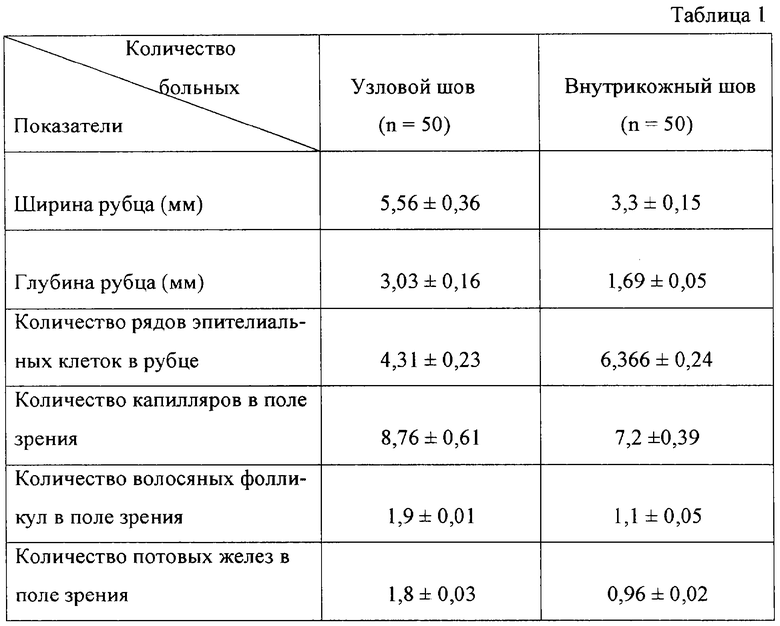
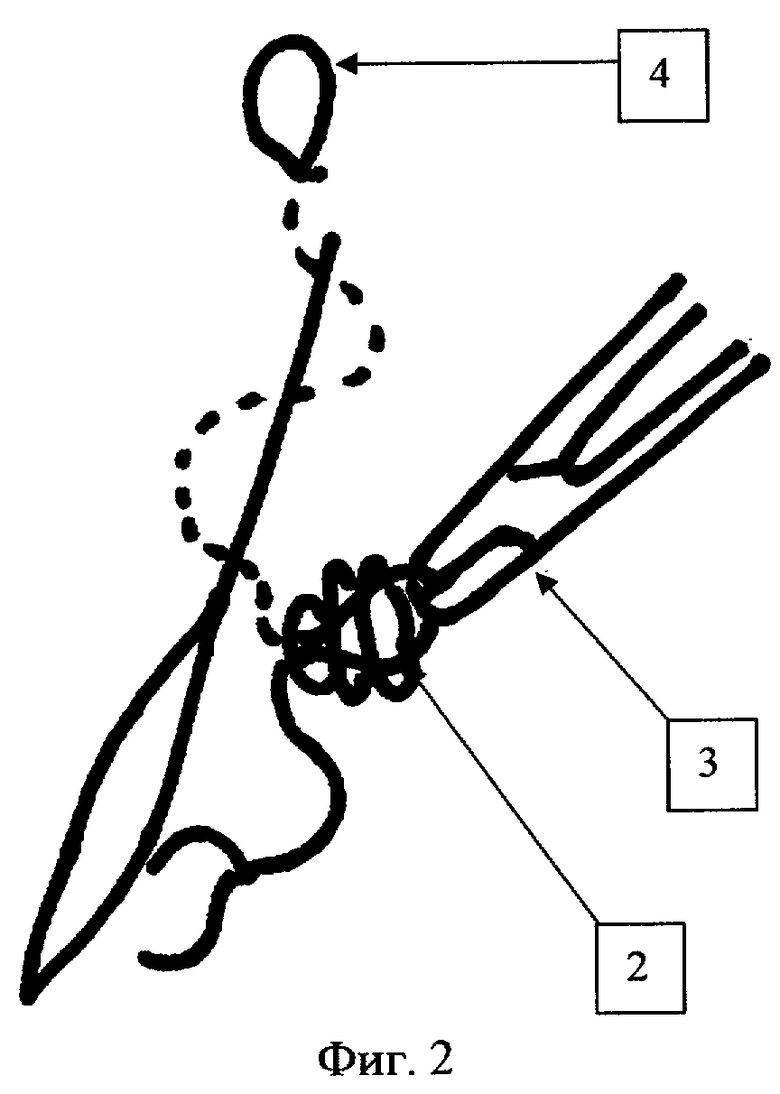
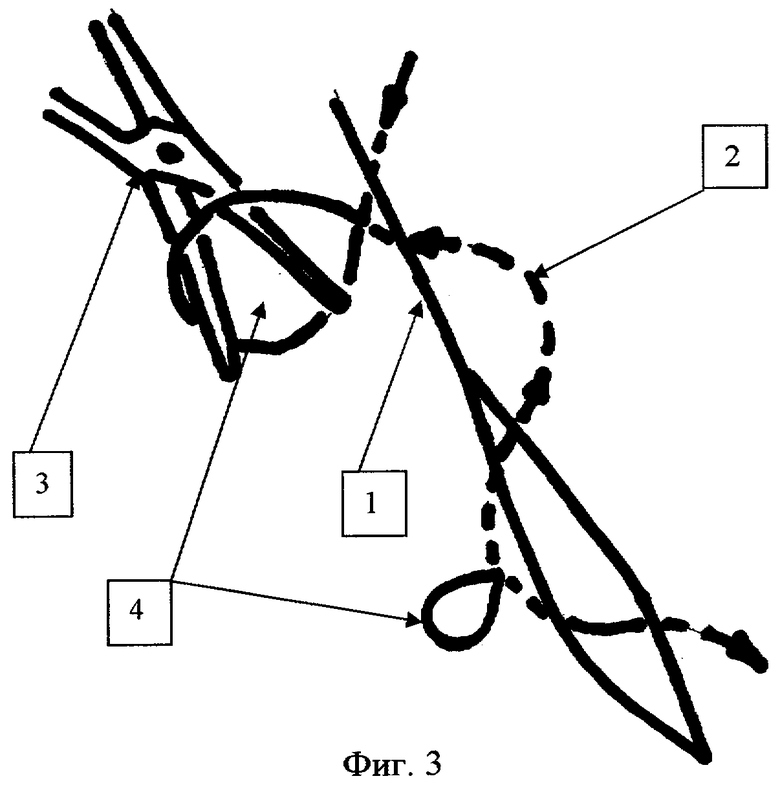
Задачу реализуют следующим образом. В ходе наложения внутрикожного шва на рану 1 (фиг.1) через определенные промежутки (3-9 см) производится выкол иглы с нитью 2 (фиг.1) с завязыванием при помощи иглодержателя 3 (фиг.1) скользящей петли 4 (фиг.2) следующим образом: выходящий из кожи конец нити наматывают на иглодержатель 3 (фиг.1), делая 2-3 оборота, затем губками иглодержателя 3 (фиг.2) захватывают нить 2 (фиг.2) на выходе из кожи и протягивают захваченную часть нити 2 (фиг.2) через петли намотанные на иглодержатель 3 (фиг.2), затягивая нить 2 (фиг.2) до образования скользящей петли 4 (фиг.3) на поверхности кожи. При растягивании петли 4 (фиг.3) происходит укорочение внутрикожной части нити 2 (фиг.3) между петлями 4 (фиг.3) и, как следствие, сближение краев раны 1 (фиг.3) на ограниченном участке. При уменьшении диаметра петли 4 (фиг.3) увеличивается внутрикожная часть нити 2 (фиг.3) между двумя смежными петлями 4 (фиг.3), сила сближения краев раны ослабевает, что дает возможность разведения краев раны 1 (фиг.3) на строго определенном промежутке (фиг.3). После эвакуации экссудата и (или) дренирования края раны 1 (фиг.3) вновь сводятся за счет расширения петли 4 (фиг.3). При необходимости участок нити 2 (фиг.3) между двумя смежными петлями 4 (фиг.3) может быть срезан и удален с сохранением жесткой фиксации краев раны 1 (фиг.3) на других участках. По заживлении раны 1 (фиг.3) каждый из участков внутрикожной нити 2 (фиг.3) удаляется раздельно за счет подрезания одного из концов нити 2 (фиг.3) у накожной петли 4 (фиг.3).
Преимущества предложенной методики наложения шва:
- возможность удаления участка шва;
- возможность разрезания нити на одном участке, что не приводит к несостоятельности комплекса нить - рана;
- заживление раны первичным натяжением;
- предотвращение обрыва нити на ранах сложной конфигурации;
- снижение времени оперативного вмешательства так как не тратится время на наложение нескольких швов на раны сложной конфигурации;
Пример 1. Евгения Б., 15 лет, история болезни №3412, операция №306 от 29.07.99 г., корригирующая, деротационно-варизирующая остеотомия правого бедра по поводу асептического некроза головки бедра. Ушивание раны выполнено послойно, отдельными капроновыми швами, закрытие кожной раны проведено по предложенной нами методике. На 4 сутки после операции отмечено появление локальной болезненности, отека, гиперемии в средней трети послеоперационного рубца. Шов расслаблен, края раны разведены, эвакуировано до 2,0 мл серозно-гемморагической жидкости, рана дренирована. Через 2 суток, по купировании воспаления, дренаж удален, шов подтянут, края раны сопоставлены. Удаление внутрикожных частей шва между накожными участками фиксации проведено на 12 сутки. Ребенок осмотрен через 8 месяцев, рубец бледно-розового цвета, без признаков гипертрофии, не возвышается над поверхностью кожи, накожных изменений в окружности рубца нет. При гистоморфологическом исследовании: выявляется очаговый гиперкератоз с нормальным и слегка утолщенным зернистым слоем, представленным 2-4 рядами клеток. Ширина рубца 3,03 мм, глубина 1,6 мм. Количество рядов эпителиальных клеток 6,35±0,2. В верхних отделах дермы волосяные фолликулы, сальные и потовые железы без особенностей. Среднее количество волосяных фолликул и потовых желез равнялось соответственно 1,7 и 1,8. Количество капилляров в строме составляло 8,76 в поле зрения.
Пример 2. Ирина А., 8 месяцев, история болезни №3808, опер. №313, 07.08.99 г., открытое вправление вывиха левого бедра, корригирующая остеотомия, металлоостеосинтез. Ушивание раны проведено по предложенной нами методике. На 2 сутки после операции отмечено нарастание отека, появление флюктуации в проекции операционного разреза. Шов расслаблен, края раны разведены, эвакуировано до 12,0 мл геморрагической жидкости, дренирование раны. Через сутки, с учетом отсутствия кровотечения, дренаж удален, шов подтянут до плотного сведения краев раны. Дальнейший послеоперационный период протекал без осложнений, заживление раны первичным натяжением. Удаление внутрикожных частей шва между накожными участками фиксации проведено на 14 сутки. Ребенок осмотрен через 6 месяцев, рубец без признаков гипертрофии на всем протяжении, в том числе и по месту разведения раны, плоский, парорубцовых изменений кожи нет. При гистоморфологическом исследовании: выявляется очаговый гиперкератоз с нормальным и слегка утолщенным зернистым слоем, представленным 2-5 рядами клеток. Ширина рубца 3,1 мм, глубина 1,5 мм. Количество рядов эпителиальных клеток 6,7±0,2. В верхних отделах дермы волосяные фолликулы, сальные и потовые железы без особенностей. Среднее количество волосяных фолликул и потовых желез равнялось соответственно 2,1 и 1,9. Количество капилляров в строме составляло 9,76 в поле зрения.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ наложения внутрикожного Q-образного косметического шва | 2017 |
|
RU2661800C1 |
| Способ ушивания послеоперационной раны после лапаротомии | 2016 |
|
RU2631740C1 |
| СПОСОБ НАЛОЖЕНИЯ НЕПРЕРЫВНОГО ВНУТРИКОЖНОГО ШВА ПО ВЛАСОВУ М.В. | 2007 |
|
RU2352271C1 |
| Способ ушивания раны непрерывным косметическим подкожно-внутрикожным швом | 2023 |
|
RU2817841C1 |
| СПОСОБ ФИКСАЦИИ ДРЕНАЖА К РАНЕ ПОСЛЕ ОДНОПОРТОВОЙ ТОРАКОСКОПИИ | 2020 |
|
RU2747359C2 |
| Способ закрытия медианного лапаротомного доступа у мелких домашних животных | 2015 |
|
RU2626994C2 |
| Способ выполнения одномоментного закрытия кожной раны косметическим хирургическим швом | 2019 |
|
RU2721881C1 |
| СПОСОБ УШИВАНИЯ ОПЕРАЦИОННОЙ РАНЫ | 2010 |
|
RU2473313C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ НАГНОИВШЕГОСЯ ЭПИТЕЛИАЛЬНОГО КОПЧИКОВОГО ХОДА | 2005 |
|
RU2286101C1 |
| СПОСОБ НАЛОЖЕНИЯ АДАПТИРУЮЩЕГО НЕПРЕРЫВНОГО ШВА КОЖНОЙ РАНЫ | 2000 |
|
RU2192793C2 |
Изобретение относится к медицине и может быть использовано для закрытия операционных ран. Внутрикожно, непрерывно накладывают шов. Производят через каждые 3-9 см выкол иглы с нитью и завязывают ее с образованием накожно скользящей петли. Для чего наматывают свободный конец нити на иглодержатель. Делают 2-3 оборота вокруг иглодержателя. Затем захватывают нить на выходе из кожи губками иглодержателя. Протягивают захваченную нить через петли на иглодержателе. После чего затягивают нить до образования скользящей петли на коже. Способ позволяет глубоко зондировать рану на любом ее участке, раздельно удалять нить шва на изолированном участке раневого канала. 1 з.п. ф-лы, 1 табл., 3 ил.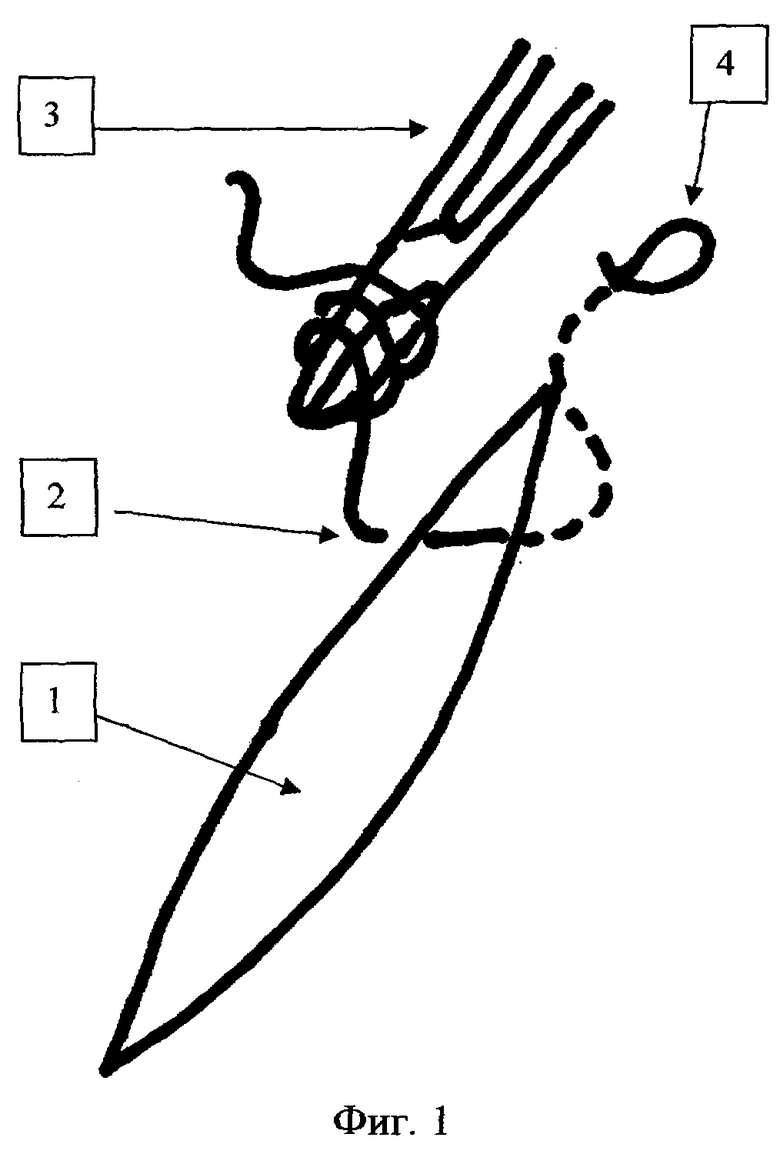
| БЕЛОУСОВ А.Е | |||
| Пластическая реконструктивная и эстетическая хирургия | |||
| - СПб.: Гиппократ, 1998, с.119 | |||
| ИГЛОДЕРЖАТЕЛЬ | 2000 |
|
RU2222273C2 |
| JP 10216161, 18.08.1998 | |||
| СЛЕПЦОВ И.В | |||
| и др | |||
| Узлы в хирургии | |||
| - СПб.: Салит-Медкнига, 2000, с.131, 140-141 | |||
| БУЯНОВ В.М | |||
| и др | |||
| Хирургический шов | |||
| - М.: ТОО "Рапид-Принт", 1993, с.25-31 | |||
| KELLY M.B | |||
| 'Tusked' forceps for rapid | |||
Авторы
Даты
2006-02-27—Публикация
2004-07-19—Подача