Изобретение относится к медицине, в частности к офтальмологии, и может быть использовано при хирургическом лечении западения верхней орбито-пальпебральной борозды (ОПБ) анофтальмической орбиты.
Существуют способы профилактики западения верхней ОПБ анофтальмической орбиты, которые заключаются в формировании достаточного объема опорно-двигательной глазной культи при энуклеации, однако, в отдаленном послеоперационном периоде, более 6 месяцев, выявляется различная степень видимого западения орбито-пальпебральной борозды, от 2 мм и более в 10-34,3% оперированных случаев (Давыдов Д.В. Медико-биологические аспекты комплексного использования биоматериалов у пациентов с анофтальмом // Автореф. докт. дисс... - М., - 2000 г - с.23.; Филатова И.А. Комплексная система хирургической реабилитации пациентов с анофтальмом. Автореф. докт. дисс. М. - 2001 г.; Харлампиди М.П. Разработка оптимальных способов энуклеации для улучшения косметических показателей глазного протезирования.// Автореф кандид. дисс. - М., - 2002 г., - с.16.
Существуют способы хирургической коррекции западения верхней ОПБ путем введения в нижнюю орбитальную стенку анофтальмической орбиты, поднадкостнично, гидрогелевого инъекционного имплантата, при котором содержимое орбиты и опорно-двигательная глазная культя смещаются кверху, восполняя недостаточный объем в верхней части орбиты (Давыдов Д.В. Медико-биологические аспекты комплексного использования биоматериалов у пациентов с анофтальмом // Автореф. докт. дисс... - М., - 2000 г. - с.26).
Недостатком этого способа являются
- возможность скрытого непредсказуемого перераспределения жидкого гидрогеля через естественную щель нижней стенки орбиты (sulcus infraorbitalis) либо через неконсолидированные, недиагностированные переломы нижней стенки орбиты в гайморову пазуху;
- возможность травматизации нижнеорбитального нерва (nervus infraorbitalis) при слепом инъекционном поднадкостничном введении жидкого гидрогеля;
- возможность внутриартериального проникновения эмбола жидкого гидрогеля через arteria infraorbitalis при слепом инъекционном поднадкостничном введении жидкого гидрогеля;
- отсутствие сертифицированного серийного выпуска инжекторов с жидким гидрогелем.
Еще одним аналогом, устраняющим западение верхней ОПБ, является способ отсроченной пластики опорно-двигательной глазной культи имплантатом из углеродного войлока (Патент РФ №2054910 от 27.02.96 г. и патент РФ №2143869 от 10.01.00 г.), суть которого состоит в дополнении объема ранее сформированной опорно-двигательной глазной культи либо частично рассосавшегося имплантата опорно-двигательной глазной культи углеродным войлоком «Карботекстим».
Недостатком способа по прототипу является
- возможность возникновения рубцовых непрогнозируемых деформаций ранее оперированной опорно-двигательной культи, зачастую уже содержащих синтетический имплантат;
- возможность интраоперационного кровотечения и гематом оперируемой зоны из неспадающихся новообразованных сосудов рубцовых тканей;
- возможность обездвиживания опорно-двигательной культи за счет прогрессирования фиброза сухожилий и тел глазодвигательных мышц;
- возможность прогрессивного рубцового сокращения конъюнктивального мешка протезируемой полости из-за повторного рубцового процесса в подлежащей зоне;
- прокрашивание в черный цвет конъюнктивального мешка из-за вымывания частиц углеродного войлока;
- возможность развития неспецифического гранулирующего воспаления опорно-двигательной глазной культи из-за аутоиммунной сенсибилизации организма с возрастанием титра антител к синтетическим имплантатам.
Наиболее близким аналогом-прототипом хирургической коррекции западения верхней ОПБ является гомо- и гетеропластика верхнего века, при которых в толщу верхнего века между кожей и круговой мышцей или между круговой мышцей и тарзоорбитальной фасцией вводят твердую мозговую оболочку (Александрова А.А., Пастухова А.Н. Медицинская и социальная реабилитация пациентов с анофтальмом в Омской области // Глазное протезирование и пластическая хирургия в области орбиты. Сб научн. Тр - М., - 1987, с.115-116), либо гетерохрящ от телят (Зайкова М.В., Шевцова Н.А.. Исходы пластики век, конъюнктивальной полости и глазницы у детей и подростков // Вестник офтальмологии. - 1974. - №5, с.56-59), либо донорский хрящ (гомохрящ). Старков Г.Л. Исправление посттравматической недостаточности век пластикой консервированным гомохрящом и свободным лоскутом кожи // Вестник офтальмологии. - 1977 - №1. - с.23-24).
Недостатком способа по аналогу-прототипу является
- отсутствие эластических свойств биологического гомо- и гетеротрансплантата, что в условиях непрерывной подвижности верхнего века препятствует формированию фиброзной капсулы;
- значительный объем резорбции хряща в относительно короткие сроки из-за отсутствия прорастания хряща собственной соединительной тканью и сосудами;
- возможность угнетения функции поднимателя верхнего века (m. levator palpebri) из - за грубой структуры трансплантата;
- высокая вероятность миграции для гомо- и гетерохрящегого трансплантата;
- высокая вероятность рубцовой деформации для твердой мозговой оболочки;
- возможность аутоиммунного воспаления с лизированием трансплантатов и вторичной рубцовой деформации зоны его введения.
Задача - предложить способ контурной пластики западения верхней орбито-пальпебральной борозды анофтальмической орбиты
Техническим результатом является устранение западения верхнего века в амбулаторных условиях путем использования умбиликального биопланта - пуповины.
Технический результат достигается тем, что пластику западения ОПБ проводят умбиликальной тканью биопланта - пуповины (производство «Биопласт», г.Ижевск) лишь при наличии подвижной объемной центрально-расположенной опорно-двигательной глазной культи, составляющей не менее 70% (около 7 см3, в среднем) объема контрлатерального здорового глаза, и при наличии косметического тонкостенного индивидуального протеза, а также при отсутствии лагофтальма либо птоза верхнего века, что является необходимым условием для исключения дискредитации способа.
Пластику западения верхней ОПБ проводят под местной анестезией, распределяя анестетик подкожно от темпорального костного края анофтальмической орбиты выше и вдоль пальпебральной складки верхнего века до назального костного края анофтальмической орбиты. Затем выполняют насечки кожи по 4-5 мм выше наружной и внутренней связкой век на 1-1,5 см. Через темпоральную насечку подкожно вводят шпатель, используя технику тупой рассепаровки для формирования тоннеля, ход которого должен соответствовать верхней костной границе орбиты, причем тоннель не должен сливаться со складкой верхнего века, при этом он должен иметь равномерное расширение в средней трети длины и сужение в темпоральной и назальной третях. При использовании умбиликального биопланта - пуповины, предлагаемого производителем, длину приводят в соответствие согласно линейным размерам верхнего века от темпоральной до назальной насечки, однако ширину биопланта - пуповины не изменяют, а моделируют объемную форму. Для этого концевые отделы биопланта - пуповины надсекают двумя продольными надрезами, сформировавшиеся лоскуты накладывают один на другой и прошивают в таком положении одним викриловым швом 5/0. Моделированный таким образом умбиликальный биоплант - пуповина приобретает объем и должен напоминать «веретено». При помощи проводника, например шпателя, уложенного вдоль канала, на волокна круговой орбитальной мышцы изогнутым пинцетом вводят, скользя по проводнику, умбиликальный моделированный биоплант - пуповина, фиксируют его к надкостнице края орбиты в области назальной кожной насечки викриловым швом 4/0. Удерживая биоплант - пуповину прижатием через кожу, из тоннеля удаляют проводник. Фиксацию темпорального конца умбиликального биопланта - пуповины проводят аналогично назальному. На края кожных насечек накладывают по одному П-образному шелковому шву 6/0. Иммобилизирующую монокулярную повязку удерживают 4-5 дней непрерывно, затем с перевязками 1 раз в три дня в течение 1 месяца. Данный период минимально достаточный для формирования фиброзной капсулы биопланта - пуповины и исключения миграции и деформации биопланта - пуповины. Выемка протеза для обработки в указанный период запрещена. Антисептическую обработку протеза, например, раствором 1% диоксидина либо метрагила в конъюнктивальном мешке проводят при каждой перевязке.
Преимуществами предлагаемого способа являются:
- работа в зоне непосредственно патологического состояния;
- отсутствие травматизации опорно-двигательной глазной культи;
- отсутствие воздействия на конъюнктивальное влагалище глазного протеза;
- эластичная структура умбиликального биопланта - пуповины, достаточный объем, при минимальной массе, подкожно заполняет значительные дефекты;
- высокая гидрофильность умбиликального биопланта - пуповины и наличие одного слоя кубического эпителия и основной мембраны на его поверхности предотвращает адгезию стенок полости, спадение ее внутреннего объема и спаечного процесса;
- отсутствие избыточного асептического воспаления на умбиликальный биоплант - пуповину и случаев его отторжения из-за иммункомпетентности аваскулярного стромального матрикса и его способности экспрессировать HLA-A, D, С и др. антигены;
- умбиликальный биоплант - пуповины как фетальная ткань супрессирует рубцовые трансформации зоны пластического подкожного вмешательства из-за наличия фактора некроза опухоли альфа (ФНО - альфа), регулирует миофибропластическую дифференцировку нормальных фибробластов;
- исключается риск птоза либо ретракции верхнего века из-за отсутствия прямого и опосредованного влияния оперированной зоны и умбиликального биопланта - пуповины на мышцу, поднимающую верхнее веко из-за подкожного расположения зоны объемной пластики.
Анализ клинической эффективности способа контурной пластики западения орбито-пальпебральной борозды проводился в послеоперационном периоде 8 мес - 1,5 года у группы пациентов после собственно проведенной энуклеации с пластикой опорно-двигательной глазной культи (12 пациентов - 12 глаз) и у пациентов, имевших достаточную по объему, центрально-расположенную опорно-двигательную культю (14 глаз), сформированную другими офтальмохирургами не менее 6 месяцев ранее. Результаты косметического эффекта проведенного лечения как наиболее трудного для количественной оценки были фотодокументированы на фасных и боковых фотоснимках и дополнялись анкетированием для субъективной оценки операционного эффекта по предложенной балльной оценке: хорошо, удовлетворительно, неудовлетворительно. Во всех случаях проведенных операций (26 глаз), в отдаленном периоде, пациенты сообщали о стабильном состоянии оперированной зоны от 8 до 1,5 лет, отсутствия периодов воспаления либо снижения двигательной активности верхнего века. По данным анкетирования результат оценен во всех случаях (26 глаз) как хороший.
Пример 1.
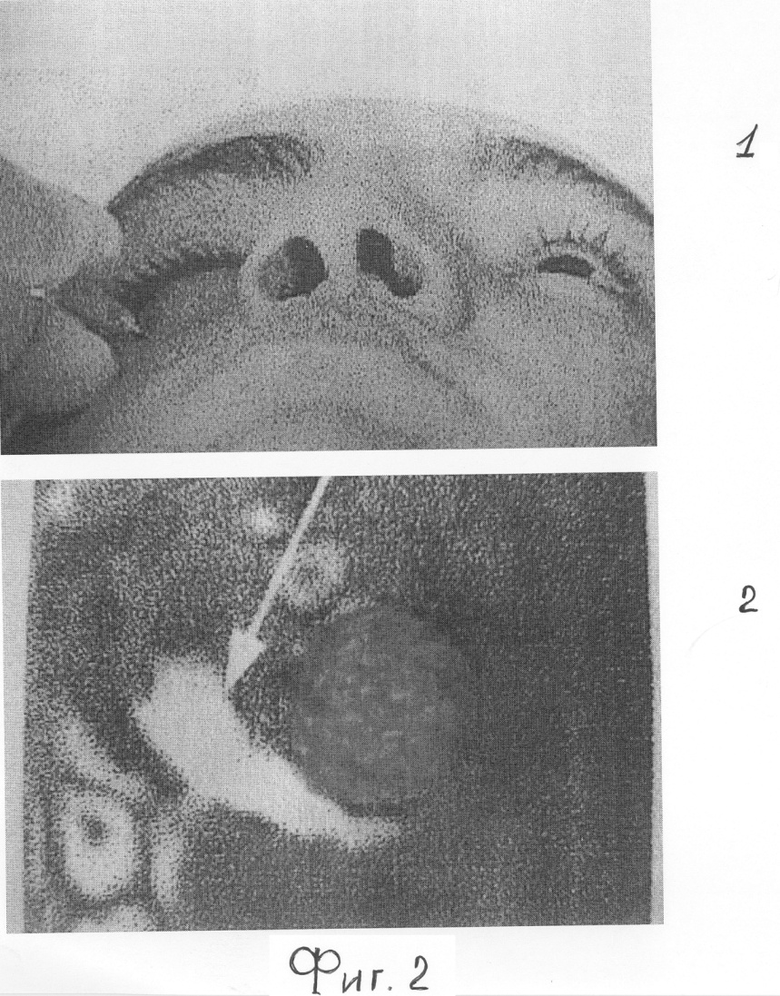
Пациентка Н. - 65 лет, поступила с жалобами на грубую асимметрию лица из-за отсутствия правого глаза. Фиг.1.1. Результаты индивидуального протезирования не устраняют данного дефекта.
При обследовании проведена В-ультразвуковая диагностика переднезадней оси (ПЗО) здорового левого глаза, равного 24,4 мм и ПЗО глазной опорно-двигательной культи справа, равной 20 мм. Установлено нормальное соотношение для успешного косметического протезирования тонкостенным индивидуальным протезом, высотой 4-5 м, однако результаты протезирования не компенсировали западения верхней орбито-пальпебральной борозды (ОПБ). Пациентке проведено лечение по аналогу, инъекционное введение в нижнюю орбитальную стенку анофтальмической орбиты, поднадкостнично, гидрогелевого инъекционного имплантата, фиг.2.1, для восполнения недостаточного тканевого объема в верхней части анофтальмической орбиты смещением кверху опорно-двигательной глазной культи. Косметический результат лечения западения верхней орбито-пальпебральной борозды не получен, фиг.1.2. Пациентка направлена на МРТ-исследование орбит для контроля перераспределения жидкого гидрогеля после поднадкостничного введения. По результатам МРТ-исследования установлено поднадкостничное перераспределение жидкого инъекционного гидрогеля преимущественно в вершину орбиты, указано стрелкой, фиг.2.2 и отсутствие смещения опорно-двигательной культи (ОДК) глаза в верхнюю часть орбиты из-за распространенного фиброза орбитальной клетчатки и мышечного конуса ОДК глаза.
Пациентке через 4-6 мес запланирована реоперация по предлагаемому способу контурной пластики западения верхней орбито-пальпебральной борозды умбиликальным биоплантом.
Пример 2.
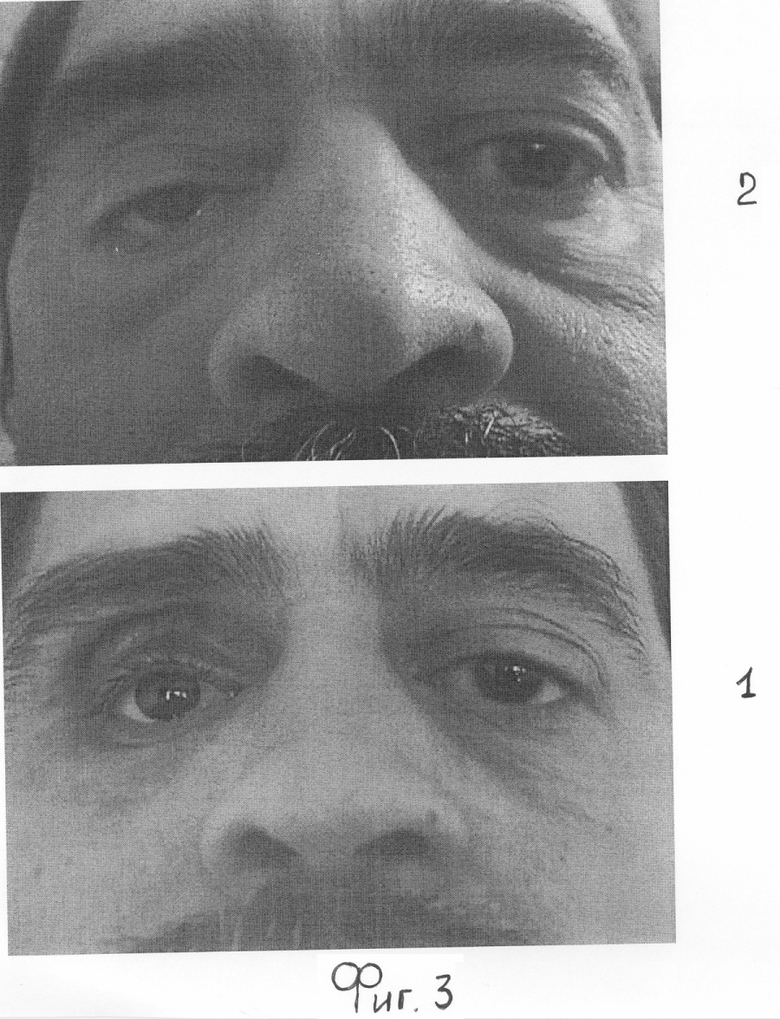
Пациент К. - 51 года, поступил с жалобами на асимметрию лица из-за отсутствия правого глаза. Результаты индивидуального протезирования не устраняют данного дефекта фиг.3.1.
При обследовании проведена В-ультразвуковая диагностика переднезадней оси (ПЗО) здорового левого глаза, равного 25,2 мм, и ПЗО глазной опорно-двигательной культи справа, равной 21 мм. Установлено нормальное соотношение для успешного косметического протезирования тонкостенным индивидуальным протезом, высотой 4-5 м, однако результаты протезирования не компенсировали западения верхней орбито-пальпебральной борозды (ОПБ), особенно в условиях индивидуальной физиологической протрузии левого глазного яблока. Пациенту проведено лечение по аналогу-прототипу, гомопластика верхнего века, с введением в толщу верхнего века между круговой мышцей и тарзоорбитальной фасцией донорского хряща - гомохряща. Фиг.3.2. Косметический результат лечения западения верхней орбито-пальпебральной борозды получен частично. Вместе с тем, через 3 недели развился неполный птоз верхнего века, что значительно снизило косметический результат операции, гармоничное восприятие лица и качество жизни пациента.
Пациенту через 4-6 мес запланирована реоперация исправления неполного птоза верхнего века с использованием методики подвешивания века к лобной мышце.
Пример 3.
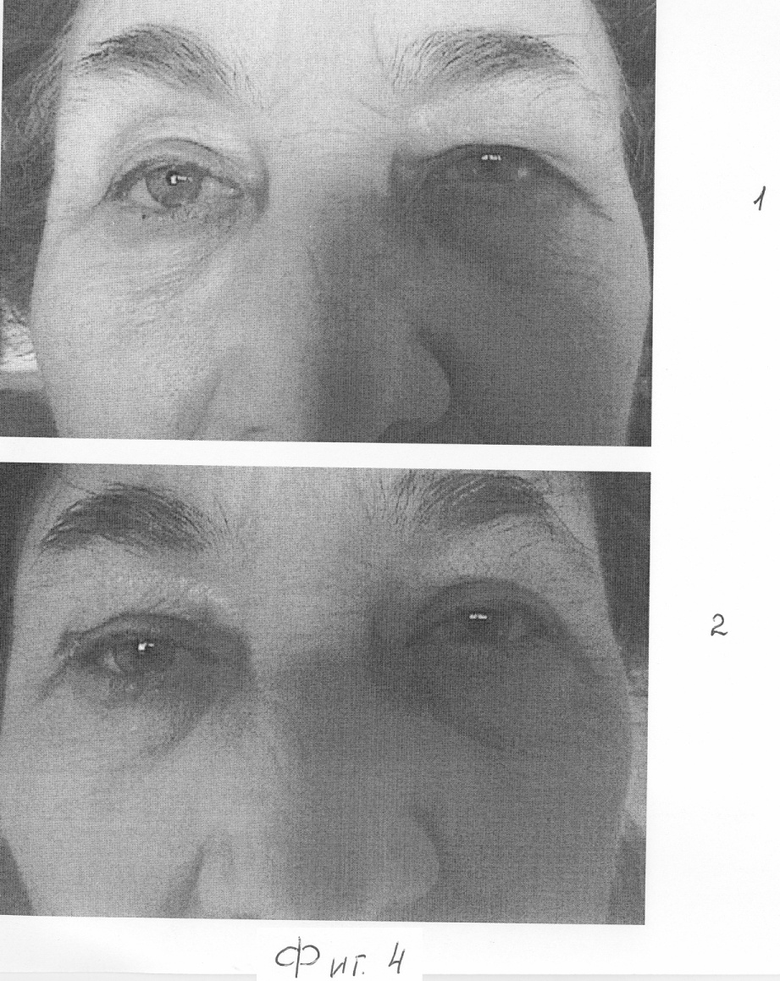
Пациентка К. - 67 лет, поступила с жалобами на асимметрию лица из-за отсутствия правого глаза. Результаты индивидуального протезирования не устраняют данного дефекта, фиг.4.1.
При обследовании проведена В-ультразвуковая диагностика переднезадней оси (ПЗО) здорового левого глаза, равного 24,1 мм, и ПЗО глазной опорно-двигательной культи справа, равной 19,5 мм. Установлено нормальное соотношение для успешного косметического протезирования тонкостенным индивидуальным протезом, высотой 4-5 м, однако результаты протезирования не устраняют западения верхней орбито-пальпебральной борозды (ОПБ). Дефицит объема верхнего века слева особенно выражен в условиях хроно-инволюционного избытка кожи верхнего века левого глаза. Пациентке проведено лечение по предлагаемому способу контурной пластики западения верхней орбито-пальпебральной борозды умбиликальным биоплантом - пуповиной правой анофтальмической орбиты. Косметический результат лечения западения верхней орбито-пальпебральной борозды получен, стабилен в течение 1,5 лет с сохранением двигательной активности поднимателя верхнего века. В условиях естественного процесса хроноинволюции избыточная складка дерматохалазиса на левом глазу прогрессировала. Пациентке проведена косметическая блефаропластика верхнего века левого глаза через 1,5 лет для улучшения косметических показателей и качества жизни. Фиг 4.2.
Пример 4.
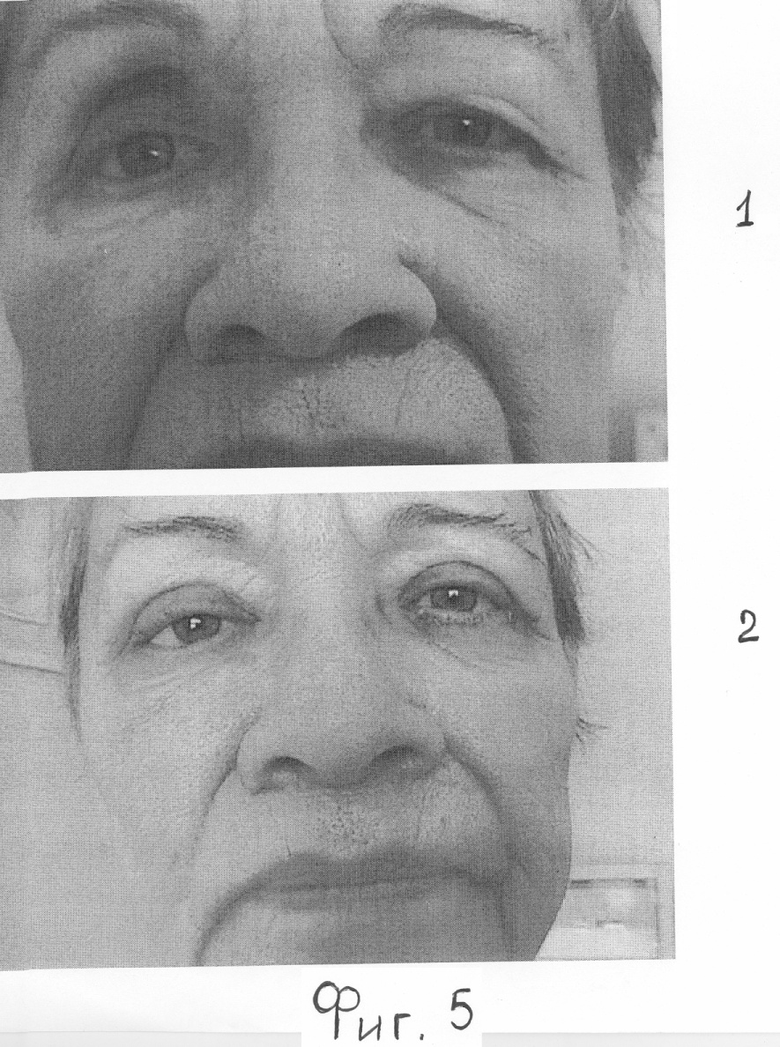
Пациентка Ш. - 68 лет, поступила с жалобами на асимметрию лица из-за отсутствия правого глаза. Результаты индивидуального протезирования не устраняют данного дефекта, фиг.5.1.
При обследовании проведена В-ультразвуковая диагностика переднезадней оси (ПЗО) здорового левого глаза, равного 24,5 мм, и ПЗО глазной опорно-двигательной культи справа, равной 20,8 мм. Установлено нормальное соотношение для успешного косметического протезирования тонкостенным индивидуальным протезом, высотой 4-5 м, однако результаты протезирования не устраняют западения верхней орбито-пальпебральной борозды (ОПБ) правой анофтальмической орбиты. Дефицит объема верхнего века слева особенно выражен в условиях хроно-инволюционного избытка кожи верхнего века левого глаза. Пациентке проведено лечение по предлагаемому способу контурной пластики западения верхней орбито-пальпебральной борозды умбиликальным биоплантом - пуповиной правой анофтальмической орбиты. Косметический результат лечения западения верхней орбито-пальпебральной борозды получен, стабилен в течение 1 года с сохранением двигательной активности поднимателя верхнего века. В условиях естественного процесса хроноинволюции избыточная складка дерматохалазиса на левом глазу прогрессировала. Пациентке проведена косметическая блефаропластика верхнего века левого глаза через 8 мес для улучшения косметических показателей и качества жизни. Фиг 5.2.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВОССТАНОВИТЕЛЬНОЙ АУТОЛИПОФАСЦИАЛЬНО-МЫШЕЧНОЙ ПЛАСТИКИ РУБЦОВО-СОКРАЩЕННОЙ ОБЛУЧЕННОЙ АНОФТАЛЬМИЧЕСКОЙ ОРБИТЫ | 2006 |
|
RU2316294C1 |
| СПОСОБ ОТСРОЧЕННОЙ ПЛАСТИКИ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ПОСЛЕ ТРАДИЦИОННОЙ ЭВИСЦЕРАЦИИ | 2011 |
|
RU2469686C1 |
| Способ коррекции анофтальмического синдрома и контурной пластики орбиты при атрофии тканей орбиты после лучевой терапии | 2021 |
|
RU2754293C1 |
| СПОСОБ ПЕРВИЧНОЙ КОЛЛАГЕНОПЛАСТИКИ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ГЛАЗНОГО ЯБЛОКА ДЛЯ КОСМЕТИЧЕСКОГО ПРОТЕЗИРОВАНИЯ | 2005 |
|
RU2294720C1 |
| СПОСОБ ОТСРОЧЕННОГО ФОРМИРОВАНИЯ ОПОРНОЙ КУЛЬТИ ПРИ АНОФТАЛЬМЕ С ПОСТЛУЧЕВОЙ АТРОФИЕЙ ОРБИТЫ | 2000 |
|
RU2180819C2 |
| СПОСОБ ФОРМИРОВАНИЯ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ И ЭКЗОПРОТЕЗИРОВАНИЕ ГЛАЗА ПРИ НАЛИЧИИ РУБЦОВО-СПАЕЧНОГО ПРОЦЕССА КОНЪЮНКТИВАЛЬНОЙ ПОЛОСТИ | 2011 |
|
RU2455964C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОБЪЕМНОГО ДЕФИЦИТА ОРБИТАЛЬНЫХ ТКАНЕЙ | 2010 |
|
RU2434609C1 |
| ИМПЛАНТАТ ДЛЯ ФОРМИРОВАНИЯ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ПРИ АНОФТАЛЬМЕ | 1999 |
|
RU2168960C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЛАГОФТАЛЬМА ПРИ АНОФТАЛЬМЕ | 1997 |
|
RU2140239C1 |
| СПОСОБ ФОРМИРОВАНИЯ ОПОРНО-ДВИГАТЕЛЬНОЙ КУЛЬТИ ГЛАЗНОГО ЯБЛОКА ПРИ ВЫПОЛНЕНИИ ЭВИСЦЕРАЦИИ | 2011 |
|
RU2477109C1 |
Изобретение относится к медицине, а именно к офтальмологии, и может быть применимо для контурной пластики западения верхней орбито-пальпебральной борозды анофтальмической орбиты. Вводят в толщу верхнего века трансплантат. Используют в качестве трансплантата ткань биопланта - пуповины, которой придана объемная форма веретена. Вводят трансплантат в тоннель, ход которого соответствует верхней костной границе орбиты. Тоннель имеет веретенообразную форму с расширением в своей средней трети. Способ позволяет уменьшить риск рубцовой деформации, уменьшить риск миграции трансплантата. 1 з.п. ф-лы, 5 ил.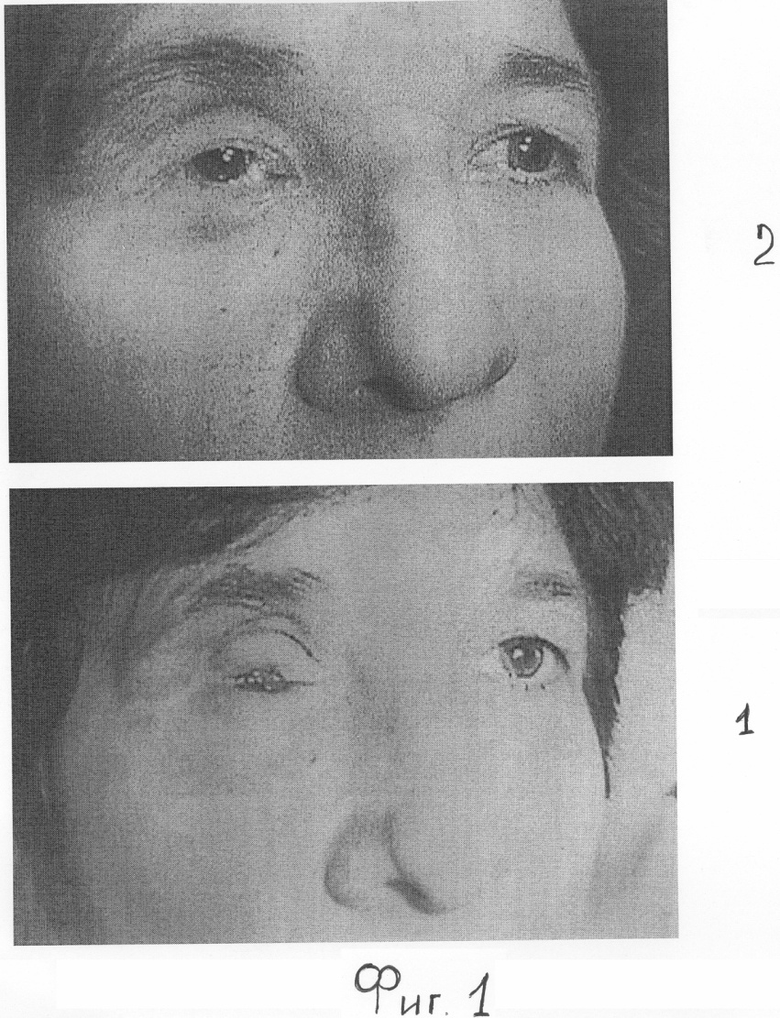
| МАТЕРИАЛ ДЛЯ КОНТУРНОЙ ПЛАСТИКИ ТКАНЕЙ ОРБИТЫ | 1991 |
|
RU2054911C1 |
| WO 2005082286, 09.09.2005 | |||
| ГАЛИМОВА Л.Ф | |||
| и др | |||
| Косметические результаты хирургического лечения посттравматической субатрофии глазного яблока с применением биоматериалов "Аллоплант" и с последующим протезированием | |||
| Вестник офтальмологии, 2000, т.116, №6, с.28-31 | |||
| КУЛЯПИН А.В | |||
| и др | |||
| Хирургическая коррекция недостаточности | |||
Авторы
Даты
2007-07-10—Публикация
2006-02-08—Подача