Представленное изобретение относится к области медицины, в частности к онкоурологии, и может быть использовано при хирургическом лечении опухолей почек и забрюшинного пространства, а также при травматических повреждениях нижней полой вены.
Необходимость в резекции или иссечении части нижней полой вены (НПВ) возникает нечасто. К данной технике приходится прибегать при ятрогенном или травматическом повреждении НПВ, массивных опухолевых тромбах или при обнаружении прорастания интралюминальных опухолевых масс в стенку сосуда. Более редко она выполняется при забрюшинной лимфаденэктомии (Bower T.C., Nagomey D.M., Cherry K.J., et al. Replacement of the inferior vena cava for malignancy: an update. J. Vasc. Surg. 31; 2000: 270-281).
Рассматривая гистологический спектр патологии, при которой осуществляется резекция, нужно отметить, что почечно-клеточный рак находится далеко не на первом месте в этом списке. Гораздо чаще эта операция проводится при удалении сарком нижней полой вены и тканей забрюшинного пространства (Переверзев А.С., Щукин Д.В., Илюхин Ю.А., Мегера В.В. Резекция супраренального отдела нижней полой вены (НПВ) при удалении опухолей почек, надпочечников и тканей забрюшинного пространства. Комбинированное лечение онкоурологических заболеваний. Мат. 6-й Всерос. н.-пр. конф. Москва. 2005:26-27).
Наиболее сложная клиническая ситуация возникает при резекции супраренального отдела НПВ и сохранении правой почки. Учитывая, что правая почечная вена в отличие от левой не имеет достаточного количества коллатералей, ее перевязка в большинстве случаев приводит к тромбозу внутриорганного венозного русла и сморщиванию почки. Данное обстоятельство диктует необходимость обязательного восстановления оттока венозной крови от правой почки в условиях резекции нижней полой вены (Witz M., Kantarovsky A., Morag В. and Shiftin E.G. Renal vein occlusion: a review. J. Urol. 155; 1996: 1173-1179).
Использование собственных тканей организма для восстановления непрерывности полой вены - один из доступных путей завершения операции после резекции НПВ. С этой целью наиболее часто применяют интерпозицию большой подкожной вены бедра или перемещение инфраренального сегмента нижней полой вены, а в ряде ситуаций - оба вида аутовенозной реконструкции (Oldhafer K.J., Frerker M., Winkler M., Schmidt U. Complex inferior vena cava and renal vein reconstruction after abdominal gunshot injury. J. Trauma. 46 (4); 1999: 721-723.).*
Известно также замещение участка полой вены у человека с помощью тубулярного лоскута, созданного из апоневроза прямых мышц живота (Kobori L., Doros A., Nemeth Т., et al. The use of autologous rectus fascia sheath for replacement of inferior caval vein defect in orthotopic liver transplantation. Transplant Int. 18 (12); 2005: 1376-1377).
Однако апоневротическая ткань по своему строению очень отличается от ткани стенки венозных сосудов, кроме того, этот способ требует дополнительной травматизации пациента.
В отличие от синтетических трансплантатов, для которых характерны специфические проблемы, включающие тромбоз в отдаленные сроки после операции, а также инфекционные осложнения, сопровождающиеся кровотечениями из зоны анастомоза, аутовенозная интерпозиция несет в себе гораздо меньший риск подобных осложнений (Quinones-Baldrich W.J. Prosthetic replacement of the inferior vena cava. Ann. Vasc. Surg. 13 (4); 1999: 449-456). К тому же протезы из искусственного материала далеко не всегда имеются в операционной к моменту осуществления резекции, так как зачастую невозможно заранее определить возникновение необходимости ее проведения.
К сожалению, выполнить адекватную реконструкцию нижней полой вены за счет только аутовенозных лоскутов возможно далеко не всегда. Это связано с тем обстоятельством, что НПВ представляет собой наиболее крупный венозный сосуд человеческого тела, найти которому равноценную замену (даже на ограниченном участке) весьма сложно.
Большая подкожная вена бедра (v. saphena magna) - наиболее доступный и часто используемый тип венозного аутотрансплантата. Но диаметр этого сосуда гораздо меньше диаметра нижней полой вены, что существенно затрудняет сохранение непрерывности НПВ за счет наложения анастомоза «конец-в-конец». В реальной практике подкожная бедренная вена чаще используется для соединения остатка почечной вены с верхней частью кавальной культи. К недостаткам метода следует отнести удлинение времени операции и увеличение ее травматичности из-за необходимости забора вены из бедренной области.
В некоторых случаях для создания адекватного трубчатого лоскута сшивают несколько детубуляризированных сегментов v. saphena magna. Но большое количество швов в значительной степени удлиняет время оперативного вмешательства, предрасполагает к тромбозу и приводит к высокой вероятности кровотечения из-за несостоятельности одного из множества анастомозов.
Интерпозиция субренального сегмента НПВ, включающая наложение стандартных турникетов на вену остающейся почки и НПВ, супраренальную резекцию полой вены в пределах здоровых тканей, является наиболее близкой по технической сути к способу, который заявляется. Поэтому она выбрана в качестве прототипа.
Перемещение инфраренального сегмента полой вены для восстановления ее подпеченочного отдела позволяет во многих случаях провести адекватную реконструкцию данного сосуда, включая реимлантацию почечной вены, остающейся почки. Однако длина этого сегмента зачастую оказывается недостаточной для замещения протяженных дефектов НПВ (подпеченочный и ретропеченочный отделы) и осуществления реимплантации почечной вены, особенно в условиях проведения субтотальной кавальной резекции. Проблемы с реимплантацией почечных вен обусловлены значительным сокращением длины этих венозных стволов после их пересечения.
В связи с вышеприведенными проблемами в основе изобретения лежит задача - повысить эффективность, усовершенствовать и упростить пластическую реконструкцию супраренального отдела нижней полой вены (НПВ) и реимплантацию почечной вены в кавальную культю.
Задача, лежащая в основе изобретения, решается тем, что в известном способе интерпозиции субренального сегмента НПВ на место супраренальной части НПВ и реимплантации в него почечной вены, в соответствии с изобретением используется выкраивание продольного лоскута из перемещаемого сегмента НПВ, его тубуляризация и анастомозирование с культей почечной вены.
Способ осуществляют следующим образом. После наложения стандартных турникетов на вену остающейся почки и НПВ выполняют супраренальную резекцию полой вены в пределах здоровых тканей. Затем мобилизуют и резерцируют субренальный участок НПВ, длина которого зависит от протяженности резекции супраренального отдела НПВ и от анатомических особенностей полой вены. При этом, как правило, перевязывают и пересекают одну-две пары сегментарных поясничных вен. Нижнюю часть переносящегося сегмента ушивают обвивным атравматичным швом. В дальнейшем этот сегмент рассекают продольно по направлению сверху вниз на уровне 1/2 диаметра сосуда. Разрез заканчивают примерно в 4-5 мм от нижнего края интерпозита. Образовавшийся лоскут переворачивают вниз на 180 градусов и выполняют его тубуляризацию с помощью обвивного атравматичного шва. Нижний конец лоскута анастомозируют с культей почечной вены, верхний - с культей полой вены. После этого снимают сосудистые турникеты и ушивают или перевязывают культю субренальной части НПВ.
Признаками, позволяющими признать заявленный способ соответствующим критериям «новизна» и «изобретательский уровень», являются следующие:
- ушивание нижней части переносящегося сегмента обвивным атравматичным швом;
- рассечение сегмента продольно по направлению сверху вниз на расстояние 1/2 диаметра сосуда не доходя 4-5 мм до нижнего края интерпозита (пересаживаемого участка нижней полой вены);
- выполнение тубуляризации образовавшегося лоскута с помощью обвивного атравматичного шва;
- выполнение анастомоза нижнего конца лоскута с культей почечной вены, верхнего конца лоскута - с культей полой вены.
Способ поясняется чертежами.
Фиг.1a - схематичное изображение почки после сегментарной резекции подпеченочного сегмента полой вены (1), где линия 2 обозначает место шва.
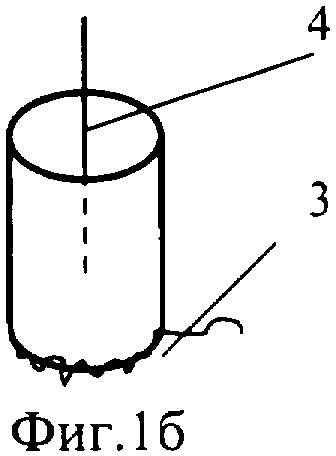
Фиг.1б - схематичное изображение ушитой обвивным атравматичным швом (3) нижней части переносящегося сегмента нижней полой вены (1), где линия (4) обозначает место рассечения сегмента на расстояние 1/2 диаметра сосуда.
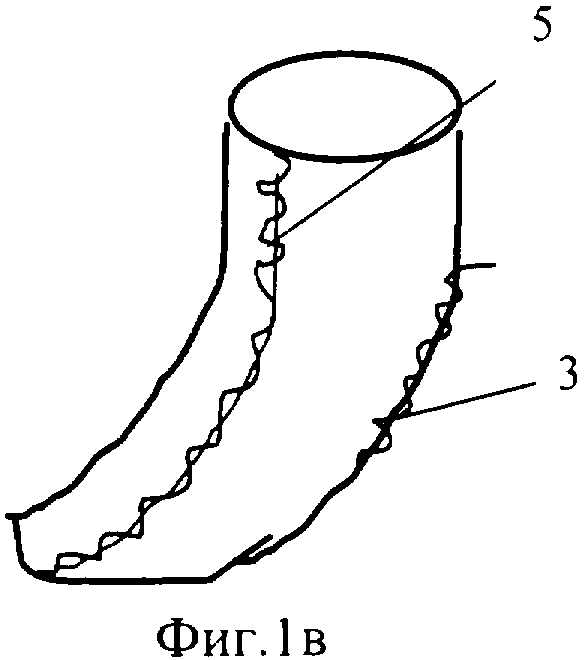
Фиг.1в - схематичное изображение тубуляризованного лоскута (1) с помощью обвивного атравматичного шва (5).
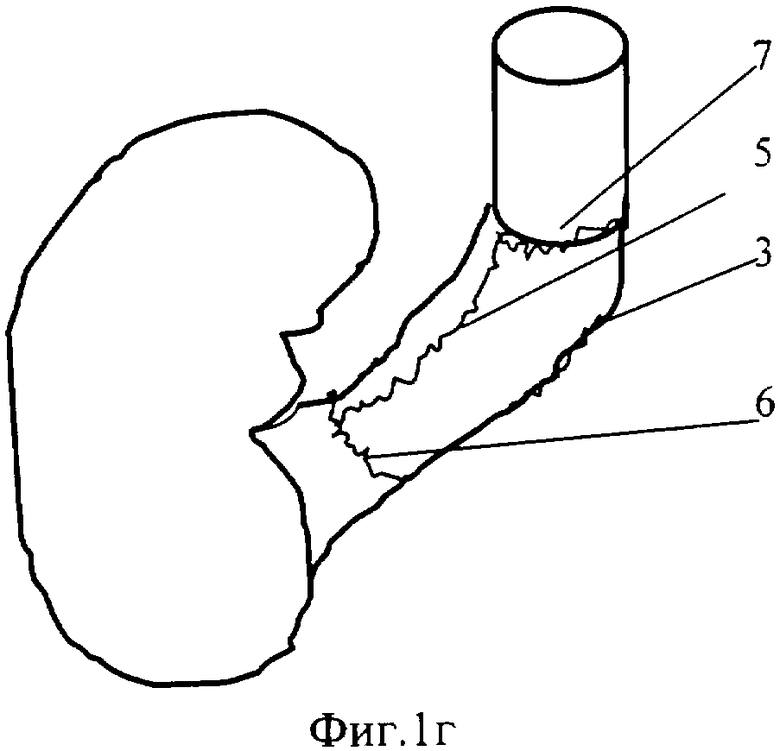
Фиг.1г - схематичное изображение анастомоза нижнего конца лоскута (1) с культей почечной вены (6), верхнего конца лоскута (1) - с культей полой вены (7).
Эффективность заявленного метода подтверждена следующим конкретным примером.
Пациент П., 48 лет, поступил в клинику в связи с болями в левой половине живота, макрогематурией и отеками нижних конечностей. По данным УЗИ, допплерографии и рентгеновской спиральной компьютерной томографии обнаружена опухоль среднего и нижнего сегментов левой почки, распространяющаяся в нижнюю полую вену до ее ретропеченочного сегмента. Ниже опухолевого тромба выявлен тотальный кровяной тромбоз НПВ и вен нижних конечностей, включая вены голеней. Уровень мочевины и креатинина крови в пределах нормы. При рентгенографии органов грудной клетки теней, подозрительных на метастазы, не выявлено. Установлен диагноз - опухоль левой почки Т3вN0М0.
При операции выявлена инвазия опухолевого тромба в стенку НПВ на протяжении ее подпеченочного отдела. Выполнена левосторонняя нефрэктомия с сегментарной резекцией подпеченочного сегмента полой вены и с реконструкцией правой почечной вены и НПВ по заявленной методике. Время пережатия правой почечной вены составило 27 минут. Послеоперационный период протекал без осложнений. Признаков почечной недостаточности не зафиксировано. Отеки нижних конечностей исчезли через 6 недель с момента операции.
Больной осмотрен через 6 месяцев. Показатели мочевины и креатинина крови - в норме. Признаков рецидива опухоли и тромбоза венозного сегмента после интерпозиции не выявлено.
Таким образом, заявляемый способ позволяет значительно ускорить выполнение венозной реконструкции, а также повысить ее эффективность и безопасность.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ АУТОВЕНОЗНОЙ РЕКОНСТРУКЦИИ ИНФРАРЕНАЛЬНОГО СЕГМЕНТА НИЖНЕЙ ПОЛОЙ ВЕНЫ ПРИ НЕОРГАННЫХ ОПУХОЛЯХ ЗАБРЮШИННОГО ПРОСТРАНСТВА С МУФТООБРАЗНЫМ ОПУХОЛЕВЫМ РАСПРОСТРАНЕНИЕМ НА НИЖНЮЮ ПОЛУЮ ВЕНУ | 2021 |
|
RU2771245C2 |
| СПОСОБ АУТОВЕНОЗНОЙ ПЛАСТИЧЕСКОЙ РЕКОНСТРУКЦИИ КАВАРЕНАЛЬНОГО СЕГМЕНТА НИЖНЕЙ ПОЛОЙ ВЕНЫ | 2020 |
|
RU2735991C2 |
| СПОСОБ ПЛАСТИЧЕСКОЙ РЕКОНСТРУКЦИИ ДЕФЕКТА ПОЧЕЧНОЙ ВЕНЫ ФРАГМЕНТОМ СЕРПОВИДНОЙ СВЯЗКИ ПЕЧЕНИ | 2023 |
|
RU2818619C2 |
| Способ васкулярной изоляции опухолевого тромба нижней полой вены при раке почки | 2017 |
|
RU2661081C1 |
| Способ профилактики послеоперационной тромбоэмболии легочных артерий при опухолевом тромбозе нижней полой вены | 2021 |
|
RU2759129C1 |
| СПОСОБ ТРОМБЭКТОМИИ ИЗ НИЖНЕЙ ПОЛОЙ ВЕНЫ ПРИ ОСТРЫХ ВОСХОДЯЩИХ ФЛОТИРУЮЩИХ КАВАЛЬНЫХ ТРОМБОЗАХ | 2020 |
|
RU2746606C1 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА НИЖНЕЙ ПОЛОЙ ВЕНЫ ФРАГМЕНТОМ КРУГЛОЙ СВЯЗКИ ПЕЧЕНИ | 2022 |
|
RU2784768C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ РАДИКАЛЬНОЙ НЕФРЭКТОМИИ С ТРОМБЭКТОМИЕЙ ИЗ НИЖНЕЙ ПОЛОЙ ВЕНЫ | 2023 |
|
RU2822075C1 |
| СПОСОБ ПЛАСТИЧЕСКОГО УКРЫТИЯ ЦИРКУЛЯРНЫХ ДЕФЕКТОВ НИЖНЕЙ ПОЛОЙ ВЕНЫ | 2004 |
|
RU2283622C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАКА ПОЧКИ С ТРОМБОЗОМ НИЖНЕЙ ПОЛОЙ ВЕНЫ | 2021 |
|
RU2754763C2 |
Изобретение относится к области медицины, в частности к онкоурологии. Осуществляют наложение стандартных турникетов на вену остающейся почки и нижней полой вены (НПВ) и супраренальную резекцию полой вены в пределах здоровых тканей. При этом производят ушивание нижней части переносящегося сегмента обвивным атравматичным швом, затем рассекают сегмент продольно по направлению сверху вниз на расстояние 1/2 диаметра сосуда, не доходя 4-5 мм до нижнего края интерпозита. Выполняют тубуляризацию образовавшегося лоскута с помощью обвивного атравматичного шва. Затем осуществляют выполнение анастомоза нижнего конца тубуляризованного лоскута с культей почечной вены, верхнего конца тубуляризованного лоскута с культей полой вены. Изобретение позволяет упростить пластическую реконструкцию супраренального отдела НПВ и реимплантацию почечной вены в культю НПВ. 4 ил.
Способ аутовенозной пластической реконструкции почечных вен при резекции супраренального отдела нижней полой вены (НПВ), включающий наложение стандартных турникетов на вену остающейся почки и НПВ, супраренальную резекцию полой вены в пределах здоровых тканей, отличающийся тем, что производят ушивание нижней части переносящегося сегмента обвивным атравматичным швом, затем рассекают сегмент продольно по направлению сверху вниз на расстояние 1/2 диаметра сосуда, не доходя 4-5 мм до нижнего края интерпозита, выполняют тубуляризацию образовавшегося лоскута с помощью обвивного атравматичного шва и затем осуществляют выполнение анастомоза нижнего конца тубуляризованного лоскута с культей почечной вены, верхнего конца тубуляризованного лоскута с культей полой вены.
| QUINONES-BALDRICH W.J | |||
| Prosthetic replacement of the inferior vena cava | |||
| Ann | |||
| Vasc | |||
| Surg | |||
| Металлический водоудерживающий щит висячей системы | 1922 |
|
SU1999A1 |
| СПОСОБ ПЛАСТИКИ ПОЧЕЧНОЙ АРТЕРИИ | 1996 |
|
RU2136223C1 |
| US 2003023199, 30.01.2003 | |||
| СПИРИДОНОВ А.А | |||
| и др | |||
| Хирургическая коррекция регионарной венозной почечной гипертензии (пластика левой почечной вены и текстикуло-илеокальные анастомозы) | |||
| Ангиология и сосудистая | |||
Авторы
Даты
2008-05-27—Публикация
2007-03-12—Подача