Изобретение относится к медицине, а именно к хирургической стоматологии и челюстно-лицевой хирургии, и может быть использовано при оперативном лечении абсцессов и флегмон крыловидно-нижнечелюстного пространства.
Существует способ оперативного лечения, при котором под общим обезболиванием проводят разрез, огибающий угол нижней челюсти, послойно рассекают ткани (кожу, подкожно-жировую клетчатку, платизму, собственную фасцию шеи), расслаивая ткани, доходят до угла нижней челюсти, с последующим отсечением по нижнему краю угла нижней челюсти сухожилия медиальной крыловидной мышцы, вскрытием гнойного очага и дренированием крыловидно-нижнечелюстного пространства [1].
Недостатком известного способа является травматичность операции и возможность повреждения краевой ветви лицевого нерва в переднем отделе раны, где она проходит в поднижнечелюстную область. Также в результате отсечения сухожилия медиальной крыловидной мышцы существует высокая вероятность развития длительной послеоперационной контрактуры нижней челюсти.
Задача изобретения: обеспечить качественное дренирование крыловидно-нижнечелюстного пространства, снизить риск повреждения краевой ветви лицевого нерва, не допустить развития послеоперационной контрактуры нижней челюсти.
Поставленную задачу решают за счет того, что проводят разрез кожи в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см, послойно рассекают мягкие ткани, отсекают капсулу околоушной слюнной железы от кивательной мышцы, смещают задненижний отдел околоушной слюнной железы кверху и кпереди, обнажают задний край ветви нижней челюсти, рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти, смещают медиальную крыловидную мышцу кнутри или частичного отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы, проводят эвакуацию гнойного отделяемого с последующей обработкой операционной раны растворами антисептиков и дренированием трубчатым и перчаточным дренажами.
Способ осуществляют следующим образом.
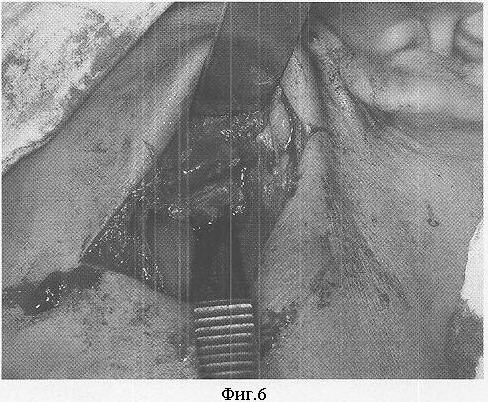
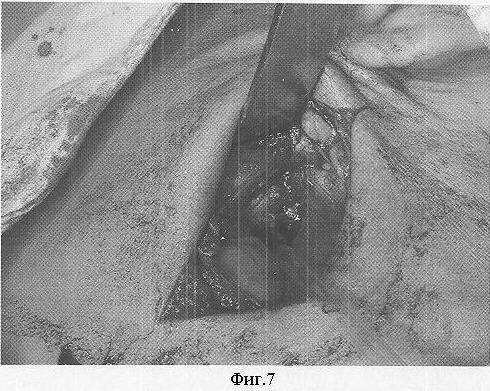
Под интубационным наркозом после двукратной обработки операционного поля проводят разрез в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см (фиг.1), при этом краевая ветвь лицевого нерва проходит над жевательной мышцей выше на 1,0-1,5 см от нижней точки угла нижней челюсти наклонно вниз в поднижнечелюстную область, то есть вне операционной раны, что предотвращает ее повреждение. Рассекают кожу, подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел околоушной слюнной железы вместе с капсулой отсекают от переднего края кивательной мышцы и околоушную слюнную железу приподнимают крючком кверху и кпереди. Обнажают задний край ветви нижней челюсти, после чего рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти (фиг.2, 5), смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие (фиг.6), расслаивая клетчаточное пространство между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы (фиг.3), сохраняя прикрепление в полном объеме или большей части медиальной крыловидной мышцы к нижней челюсти. Проводят эвакуацию гнойного отделяемого из крыловидно-нижнечелюстного пространства. Рану обильно промывают растворами антисептиков, дренируют трубчатым и перчаточным дренажами (фиг.4, 7), накладывают повязку с левомеколем.
Результаты лечения предлагаемым способом 12 пациентов с диагнозом «абсцесс и флегмона крыловидно-нижнечелюстного пространства», показали, что в послеоперационном периоде у всех больных отсутствовали признаки повреждения краевой ветви лицевого нерва, отмечался хороший отток гнойного экссудата в повязку, быстрое очищение раны и уменьшение воспалительного инфильтрата. В результате чего дренирование раны прекращали через 5-6 дней после оперативного лечения, а вторичные швы при необходимости накладывали в среднем на 6-7 сутки после вскрытия флегмоны. Для профилактики задержки сукровичного экссудата и повторного нагноения раны на сутки между швами оставляли тонкий перчаточный дренаж. Благодаря сохранению прикрепления большей части медиальной крыловидной мышцы к нижней челюсти было установлено более быстрое восстановление функции жевания и отсутствие контрактуры нижней челюсти у данных пациентов.
У всех больных были получены положительные результаты лечения, а сроки госпитализации составили в основном от 7 до 8 дней (табл.1). В дальнейшем пациенты были выписаны на амбулаторное долечивание у стоматолога-хирурга по месту жительства.
У 15 пациентов контрольной группы с абсцессами и флегмонами крыловидно-нижнечелюстного пространства оперативное лечение проводили по общепринятой методике [1].
В послеоперационном периоде у данной группы больных отмечался более выраженный послеоперационный отек мягких тканей, раны очищались медленнее, дренирование продолжали 8-9 дней, а вторичные швы накладывали через 9-10 дней после вскрытия абсцесса или флегмоны. Кроме этого у всех больных контрольной группы в послеоперационном периоде отмечалось стойкое и длительное ограничение открывания рта и нарушение функции жевания и пережевывания пищи, которое не устранялось даже интенсивной механотерапией. У трех пациентов контрольной группы имелись признаки повреждения краевой ветви лицевого нерва, что потребовало дополнительного лечения у невропатолога. У одного пациента контрольной группы произошло дальнейшее распространение гнойного процесса в клетчаточные пространства дна полости рта, что также потребовало повторного экстренного оперативного вмешательства. Сроки госпитализации пациентов контрольной группы составляли от 10 до 12 дней (табл.1).
Клинический пример 1. Пациент К., 22 лет, № истории 189, был доставлен бригадой скорой помощи в отделение челюстно-лицевой хирургии Городской клинической больницы №6 10 января 2007 года. Больной предъявлял жалобы на болезненный отек мягких тканей лица справа, самопроизвольные боли в области нижней челюсти справа, сильные боли при глотании, высокую температуру тела, ограниченное открывание рта, слабость, недомогание, потливость, невозможность приема и пережевывания пищи.
Из анамнеза установлено, что у больного 07.01.2007 г. после переохлаждения заболел разрушенный 48 зуб, который раньше не лечил и который медленно разрушался. Вечером 08.01.2007 г. появился отек в области нижней челюсти справа и боли при глотании. 09.01.2007 г. обратился в поликлинику по месту жительства, где было произведено удаление 48 зуба. Утром 10.01.2007 г. отек резко увеличился, появились вышеперечисленные жалобы. Вечером 10.01.2007 г. больной обратился в скорую помощь, после чего был доставлен в ГКБ №6.
При внешнем осмотре больного определялось нарушение конфигурации лица за счет резко болезненного при пальпации инфильтрата и отека мягких тканей в задних отделах правой поднижнечелюстной области. Кожа в этой области напряжена, гиперемирована, в складку не собиралась. Рот открывался ограниченно до 1,5 см. В полости рта определяется отек и гиперемия правой крыловидной складки. Лунка удаленного 48 зуба под сгустком. На рентгенографии нижней челюсти справа фрактуры корней 48 зуба нет, зуб удален ранее полностью.
Зубная формула:
Больному был поставлен диагноз: одонтогенная флегмона правого крыловидно-нижнечелюстного пространства. Оперативное лечение данного больного осуществляли предлагаемым способом: под интубационным наркозом, после двукратной обработки операционного поля произвели разрез кожи в правой зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,5 см и книзу на 3,0 см. Рассекли подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел правой околоушной слюнной железы вместе с капсулой отсекли от переднего края правой кивательной мышцы и железу приподняли крючком кверху и кпереди. Обнажили задний край ветви нижней челюсти справа, после чего рассекли по заднему внутреннему краю ветви нижней челюсти на длину 10 мм сухожилие правой медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти справа. Сместили правую медиальную крыловидную мышцу кнутри, расслоили клетчаточное пространство между внутренней поверхностью ветви нижней челюсти, справа и наружной поверхностью правой медиальной крыловидной мышцы, сохраняя прикрепление большей части правой медиальной крыловидной мышцы к нижней челюсти справа. Провели эвакуацию гнойного отделяемого из правого крыловидно-нижнечелюстного пространства. После чего рану обильно промыли растворами антисептиков, задренировали трубчатым и перчаточным дренажами, наложили повязку с левомеколем. Гной из раны отправили на бактериологическое исследование.
Сразу после операции больной был переведен в отделение челюстно-лицевой хирургии.
В послеоперационном периоде у больного отсутствовали признаки повреждения краевой ветви лицевого нерва. Местно отмечалась вертикальная рана по заднему внутреннему краю ветви нижней челюсти, обеспечивающая хороший отток гнойного экссудата в повязку и ее быстрое очищение. Имелось ограниченное открывание рта до 1,0 см, но после проведения механотерапии рот открывался на 3,0 см, функция жевания восстанавливалась. Благодаря хорошему оттоку дренирование раны прекратили через 5 дней, а вторичные швы наложили на 7 день после вскрытия флегмоны. Между швами на сутки оставили тонкий перчаточный дренаж, наложили полуспиртовую повязку. Сроки госпитализации составили 8 дней. В дальнейшем больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства, рекомендовано дальше продолжать механотерапию.
Контрольный осмотр больного через 8 дней после выписки из стационара показал, что особых жалоб пациент не предъявляет. При внешнем осмотре отека и инфильтрата мягких тканей правой поднижнечелюстной области нет. Рот открывает на 4,0 см, нарушения функции жевания и пережевывания пищи нет. Местно: рана зажила первичным натяжением, больному сняты операционные швы, рекомендовано приступил к труду.
Клинический пример 2. Пациент И., 28 лет, № истории 2016, самостоятельно обратился с направлением из поликлиники в отделение челюстно-лицевой хирургии Городской клинической больницы №6 19 мая 2007 года. Больной предъявлял жалобы на болезненный отек мягких тканей лица слева, самопроизвольные боли, ограниченное открывание рта, боли при глотании, невозможность приема и пищи, высокую температуру тела, слабость, недомогание, потливость.
Из анамнеза установлено, что у больного 15.05.2007 г. после переохлаждения заболел разрушенный 36 зуб, который раньше неоднократно лечил. 16.05.2007 г. обратился в стоматологическую поликлинику по месту жительство, где произведено удаление 36 зуба, вскрыт абсцесс правого челюстно-язычного желобка, назначена антибактериальная терапия, полоскания в полости рта растворами антисептиков. Вечером после проведенного лечения появился незначительный отек в области нижней челюсти слева, боли при глотании, ограниченное открывание рта. 17.05.2007 г. повторно обратился в поликлинику, где рану промыли, поставили дренаж. 18.05.2007 г. отек в области лица резко увеличился, появилась высокая температура тела, сильные боли при глотании. Утром 19.05.2007 г. отек еще больше увеличился, появились вышеперечисленные жалобы, больной повторно обратился в стоматологическую поликлинику по месту жительства, откуда направлен для лечения в стационар.
При внешнем осмотре определялось нарушение конфигурации лица за счет резко болезненного при пальпации инфильтрата и отека мягких тканей в задних отделах левой поднижнечелюстной области, кожа в этой области напряжена, гиперемирована, в складку не собирается. Рот открывался ограниченно до 1,0 см. В полости рта лунка удаленного 36 зуба под сгустком. Отмечается отек и гиперемия левой крыловидной складки и правого челюстно-язычного желобка. В области лунки удаленного 36 зуба с язычной стороны имеется рана длиной до 1,0 см, в ране дренаж, из раны скудное отделяемое. На контрольной рентгенографии 36 зуб удален полностью.
Зубная формула:
Больному был поставлен диагноз: одонтогенный абсцесс левого крыловидно-нижнечелюстного пространства, левого челюстно-язычного желобка. Оперативное лечение данного больного осуществляли предлагаемым способом: под интубационным наркозом после двукратной обработки операционного поля произвели разрез кожи в левой зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,5 см и книзу на 3,0 см. Рассекли подкожно-жировую клетчатку, подкожную мышцу и собственную фасцию шеи. Задненижний отдел левой околоушной слюнной железы вместе с капсулой отсекли от переднего края левой кивательной мышцы и железу приподняли крючком кверху и кпереди. Обнажили задний край ветви нижней челюсти слева, после чего рассекли по заднему внутреннему краю ветви нижней челюсти слева на длину 10 мм сухожилие левой медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти слева. Сместили левую медиальную крыловидную мышцу кнутри, расслоили клетчаточное пространство между внутренней поверхностью ветви нижней челюсти слева и наружной поверхностью левой медиальной крыловидной мышцы, сохраняя прикрепление большей части левой медиальной крыловидной мышцы к нижней челюсти. Провели эвакуацию гнойного отделяемого из левого крыловидно-нижнечелюстного пространства. После чего рану обильно промыли растворами антисептиков, задренировали трубчатым и перчаточным дренажами, наложили повязку с левомеколем. Гной из раны отправили на бактериологическое исследование. Дополнительно провели ревизию раны в полости рта, промыли растворами антисептиков, поставили более широкий дренаж.
Сразу после операции больной был переведен в отделение челюстно-лицевой хирургии.
В послеоперационном периоде у больного отсутствовали признаки повреждения краевой ветви лицевого нерва. Местно отмечалась вертикальная рана по заднему внутреннему краю ветви нижней челюсти слева, обеспечивающая хороший отток гнойного экссудата в повязку и ее быстрое очищение. Болевые ощущения у пациента при неорбходимости купировались назначением обезболивающих препаратов. В первые три дня после оперативного лечения отмечалось ограниченное открывание рта до 1,0 см, но после трехдневного проведения механотерапии рот открывался на 3,5 см, функция жевания восстанавливалась. Благодаря хорошему оттоку дренирование ран прекратили через 6 дней, а вторичные швы наложили через 7 дней после вскрытия абсцесса. Между швами на сутки оставили тонкий перчаточный дренаж, наложили полуспиртовую повязку. Сроки госпитализации составили 8 дней. В дальнейшем больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства, рекомендовано дальше продолжать механотерапию.
Контрольный осмотр больного через 10 дней после выписки из стационара показал, что особых жалоб пациент не предъявляет. При внешнем осмотре отека и инфильтрата мягких тканей левой поднижнечелюстной области нет. Рот открывает на 4,5 см, нарушения функции жевания и пережевывания пищи нет. Местно: рана зажила первичным натяжением, операционные швы сняты в поликлинике. Больной приступил к труду.
Достоинства предлагаемого способа заключаются в исключении возможности повреждения краевой ветви лицевого нерва, в хорошем оттоке гнойного экссудата из крыловидно-нижнечелюстного пространства, при этом снижается риск дальнейшего распространения гнойно-инфекционного процесса в клетчаточные пространства дна полости рта и шеи. Благодаря сохранению прикрепления большей части медиальной крыловидной мышцы к нижней челюсти отмечается более быстрое восстановление функции жевания у пациентов и отсутствие контрактуры нижней челюсти, что позволяет проводить полную реабилитацию пациентов в более ранние сроки.
Литература:
1. Робустова Т.Г. «Хирургическая стоматология» М., 2003. - 504 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАЗЛИТЫХ ФЛЕГМОН КЛЕТЧАТОЧНЫХ ПРОСТРАНСТВ, ПРИЛЕГАЮЩИХ К ВЕТВИ НИЖНЕЙ ЧЕЛЮСТИ | 2008 |
|
RU2364355C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РАЗЛИТЫХ ФЛЕГМОН ПОДНИЖНЕЧЕЛЮСТНОГО И КРЫЛОВИДНО-НИЖНЕЧЕЛЮСТНОГО ПРОСТРАНСТВ | 2008 |
|
RU2364354C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ФЛЕГМОН ГЛУБОКИХ КЛЕТЧАТОЧНЫХ ПРОСТРАНСТВ ЛИЦА | 2007 |
|
RU2357679C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ АБСЦЕССОВ И ФЛЕГМОН ОКОЛОГЛОТОЧНОГО ПРОСТРАНСТВА | 2007 |
|
RU2352266C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ АБСЦЕССОВ И ФЛЕГМОН ПОДМАССЕТЕРИАЛЬНОГО ПРОСТРАНСТВА | 2007 |
|
RU2349274C1 |
| СПОСОБ ОЦЕНКИ ПОСТАНОВКИ ДРЕНАЖЕЙ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ФЛЕГМОН ГЛУБОКИХ КЛЕТЧАТОЧНЫХ ПРОСТРАНСТВ ЛИЦА | 2008 |
|
RU2368399C1 |
| Способ оперативного доступа к мышелковому отростку нижней челюсти | 1982 |
|
SU1128926A1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПЕРЕЛОМА ОСНОВАНИЯ МЫЩЕЛКОВОГО ОТРОСТКА НИЖНЕЙ ЧЕЛЮСТИ С ПОВРЕЖДЕНИЕМ ПОЛУЛУННОЙ ВЫРЕЗКИ И СМЕЩЕНИЕМ ОТЛОМКОВ | 2008 |
|
RU2382612C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО ТКАНЕВОГО ГИПЕРТЕНЗИОННОГО СИНДРОМА ПРИ ФЛЕГМОНАХ ОКОЛОУШНО-ЖЕВАТЕЛЬНОЙ ОБЛАСТИ | 2014 |
|
RU2554326C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РАЗЛИТЫХ И ГНИЛОСТНО-НЕКРОТИЧЕСКИХ ФЛЕГМОН ДНА ПОЛОСТИ РТА | 2007 |
|
RU2328230C1 |
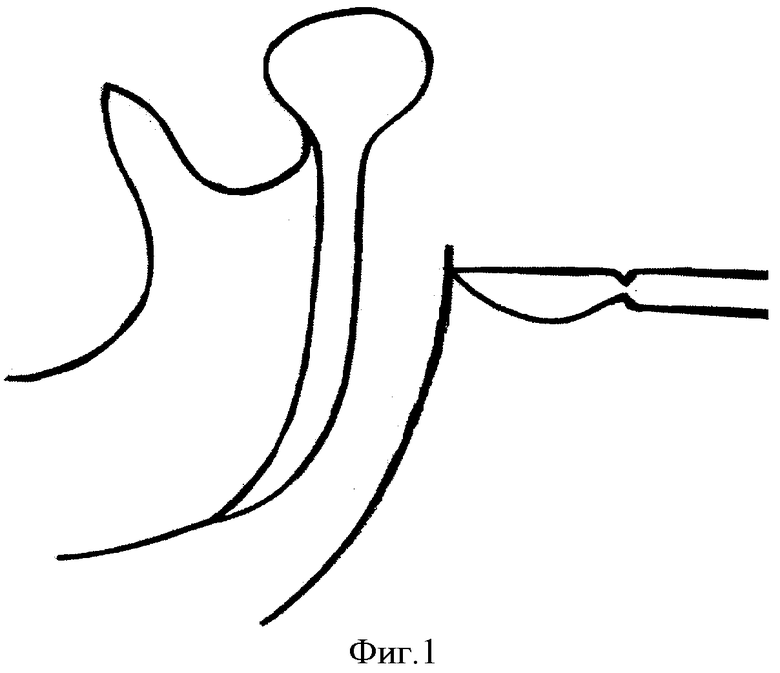
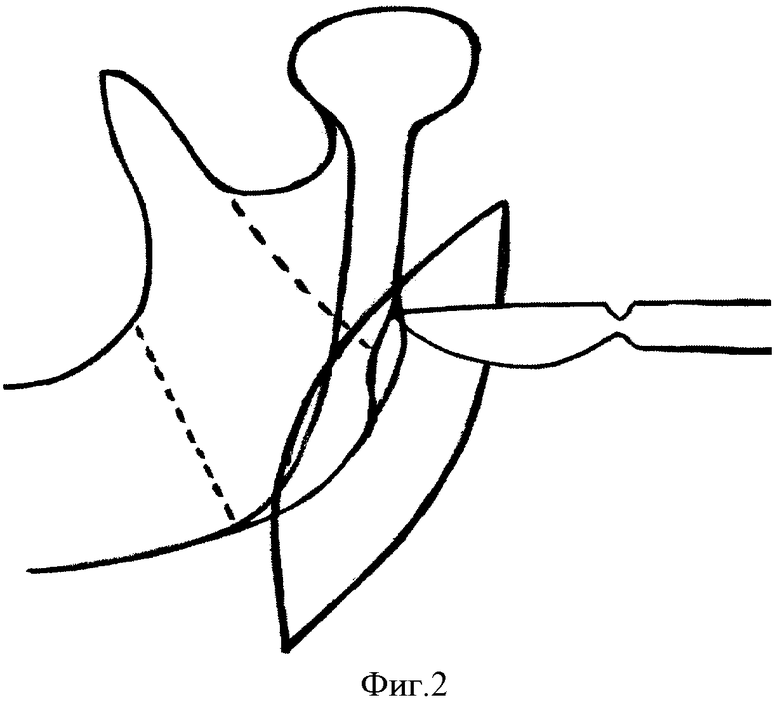
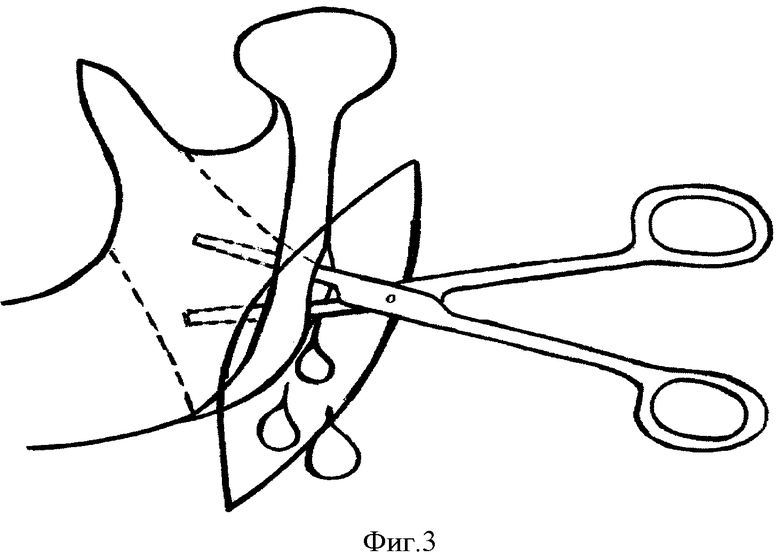
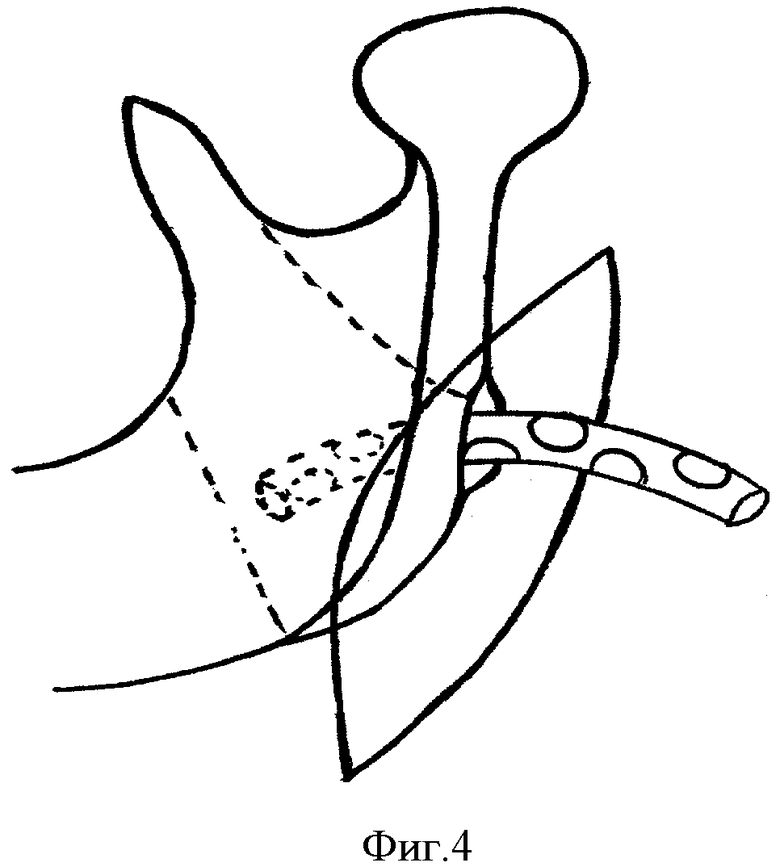

Изобретение относится к медицине, а именно к челюстно-лицевой хирургии, и может быть применено для оперативного лечения абсцессов и флегмон крыловидно-нижнечелюстного пространства. Производят разрез кожи в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти. Послойно рассекают мягкие ткани. Отсекают капсулу околоушной слюнной железы от кивательной мышцы. Смещают задненижний отдел околоушной слюнной железы кверху и кпереди. Обнажают задний край ветви нижней челюсти. Рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти. Смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы. Проводят эвакуацию гнойного отделяемого. Способ позволяет уменьшить риск развития послеоперационной контрактуры нижней челюсти, улучшить качество дренирования. 7 ил., 1 табл.
Способ оперативного лечения абсцессов и флегмон крыловидно-нижнечелюстного пространства, заключающийся в том, что разрез кожи проводят в зачелюстной области между передним краем кивательной мышцы и задним краем ветви нижней челюсти, отступая от условной точки угла нижней челюсти по верхней шейной складке кверху на 2,0-2,5 см и книзу на 2,5-3,0 см, послойно рассекают мягкие ткани, отсекают капсулу околоушной слюнной железы от кивательной мышцы, смещают задненижний отдел околоушной слюнной железы кверху и кпереди, обнажают задний край ветви нижней челюсти, рассекают по заднему внутреннему краю ветви нижней челюсти на длину 8-10 мм сухожилие медиальной крыловидной мышцы у крыловидной бугристости нижней челюсти, смещают медиальную крыловидную мышцу кнутри или частично отсепаровывают от кости ее сухожилие с расслаиванием клетчаточного пространства между внутренней поверхностью ветви нижней челюсти и наружной поверхностью медиальной крыловидной мышцы, проводят эвакуацию гнойного отделяемого с последующей обработкой операционной раны растворами антисептиков и дренированием трубчатым и перчаточным дренажами.
| БЕРНАДСКИЙ Ю.И | |||
| и др | |||
| Гнойная челюстно-лицевая хирургия | |||
| - Киев: Здоров'я, 1983, С.157-158 | |||
| СПОСОБ ЛЕЧЕНИЯ ФЛЕГМОНЫ ДНА ПОЛОСТИ РТА | 2005 |
|
RU2284765C1 |
| US 2003062053, 03.04.2003 | |||
| PINO RIVERO V | |||
| Parotid phlegmon with involvement of both lobes | |||
| Report of a case | |||
| An Otorrinolaringol Ibero Am | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2008-11-10—Публикация
2007-07-16—Подача