Изобретение относится к области медицины, конкретно к онкологии, и касается способов прогнозирования исходов плоскоклеточных карцином головы и шеи (ПКГШ) в виде появления рецидивов опухоли и лимфогенных метастазов у больных ПКГШ.
Используемые в настоящее время традиционные способы прогнозирования возможного течения заболевания, в первую очередь, предполагают анализ параметров, характеризующих непосредственно первичную опухоль: размеры новообразования, характер и степень распространенности процесса [1]. Наряду с этими факторами наиболее часто рассматриваются морфологические критерии, такие как степень гистологической злокачественности, характер роста опухоли. Однако прогностическая ценность перечисленных факторов далеко не всегда является однозначной и достаточной, особенно при минимальных размерах новообразований и скрытых микрометастазах.
Прототип известен - способ прогнозирования рецидива рака гортани, основанный на иммунологических исследованиях тканевых структур у больных раком гортани, включающий количественное определение содержания ассоциированного с беременностью альфа-2-гликопротеина (АБГ) и альфа-2-макроглобулина (МГ) в опухолевой, пограничной с ней и здоровой тканях гортани и при тенденции нарастания концентрации АБГ от опухолевой 340+28 Е/г к пограничной с ней 392+24 Е/г и здоровой 464+22 Е/г тканям гортани, а уменьшение концентрации МГ от опухоли 0,382+0,026 мг/г к пограничной 0,346+0,024 мг/г и здоровой ткани гортани 0,304+0,021 мг/г прогнозируют развитие рецидива рака гортани (Патент РФ №96109301 от 05.10.1998).
Недостатками данного способа являются:
- невозможность прогнозировать исход заболевания без оперативного вмешательства;
- инвазивность метода, необходимость в получении не только опухолевой ткани, но и в прилежащей к ней пограничной и здоровой ткани гортани;
- неинформативность метода при отсутствии образцов здоровой ткани;
- предложенным методом не оценивается возможность развития рецидивов для других локализаций ПКГШ, кроме гортани;
- предложенным методом не оценивается возможность развития метастазов у больных ПКГШ;
- возможность использования этого критерия оценки для женщин только менопаузального периода.
Известен способ прогнозирования продолжительности жизни онкологических больных после радикальной операции, основанный на комплексном учете показателей общего и биохимического анализов крови, антропометрических данных и характеристик злокачественного новообразования, при этом определяют онкологические индексы и по количеству индексов, превышающих порог, и по их численным значениям определяют благоприятный (выживаемость 5 и более лет) или неблагоприятный (выживаемость менее 5 лет) прогноз жизни больного. При неблагоприятном прогнозе вычисляют продолжительность жизни больного после операции (Патент РФ №2101704 от 01.10.1998).
Недостатками данного способа являются:
- способ не подходит для прогнозирования продолжительности жизни онкологических больных, получавших лечение, не включающее оперативное вмешательство;
- метод не специфичен для разных локализаций опухолевого процесса, что может вызвать затруднение при интерпретации результатов;
- способ не позволяет сделать прогноз возникновения метастазов и рецидивов заболевания;
- на показатели общего и биохимического анализов крови может оказывать влияние сопутствующая патология и искажать интерпретацию результатов.
Известен способ прогнозирования продолжительности жизни больных при распространенных злокачественных новообразованиях, при котором в крови определяют лимфоциты CD4+Leu8+, CD8+11b+, CD21+, CD2+, моноциты (М) и спонтанный (SS) и индуцированный (RBT) фитагемагглютинином синтезы ДНК. По ним находят соотношения CD4+Leu8+/ CD2+, CD21+/CD2+, CD4+Leu8+/CD8+11b+, CD8+11b+/CD2+, (CD4+Leu8+/CD8+11b+)/(CD8+11b+/CD2+), (M■CD2+)/CDS8+11b+ и [М■(CD2+)2] /(CD8+11b+)2, RBT■SS.
При этом прогнозируемой продолжительностью жизни больного считают тот диапазон ее значений, который является совпадающим для всех указанных соотношений на калибровочных кривых, предварительно построенных как зависимость продолжительности жизни контрольной группы больных от каждого из названных соотношений их исходных показателей крови (Патент РФ №2222813 от 27.01.2004).
Недостатками данного способа являются:
- метод не специфичен для разных локализаций опухолевого процесса, что может вызвать затруднение при интерпретации результатов;
- метод не может быть использован для прогнозирования продолжительности жизни больных при нераспространенных злокачественных новообразованиях;
- метод не позволяет прогнозировать варианты исходов злокачественных новообразованиях, такие как рецидивы и метастазы.
Наиболее близким к предлагаемому является способ прогнозирования рецидива рака гортани, основанный на иммунологических исследованиях тканевых структур у больных раком гортани, включающий определение количественного содержания ассоциированного с беременностью альфа-2-гликопротеина (АБГ) и альфа-2-макроглобулина (МГ) в опухолевой, пограничной с ней и здоровой тканях гортани и при тенденции нарастания концентрации АБГ от опухолевой - 340+28 Е/г к пограничной с ней - 392+24 Е/г и здоровой - 464+22 Е/г тканям гортани, а уменьшение концентрации МГ от опухоли - 0,382+0,026 мг/г к пограничной - 0,346+0,024 мг/г и здоровой ткани гортани - 0,304+0,021 мг/г прогнозируют развитие рецидива рака гортани (Патент РФ №2105308 от 20.02.1998).
Недостатками данного способа являются:
- невозможность прогнозировать исход заболевания без оперативного вмешательства;
- инвазивность метода, необходимость в получении не только опухолевой ткани, но и в прилежащей к ней пограничной и здоровой ткани гортани;
- неинформативность метода при отсутствии образцов здоровой ткани;
- предложенным методом не оценивается возможность развития рецидивов для других локализаций ПКГШ, кроме гортани;
- предложенным методом не оценивается возможность развития метастазов у больных ПКГШ;
- возможность использования этого критерия оценки для женщин только менопаузального периода.
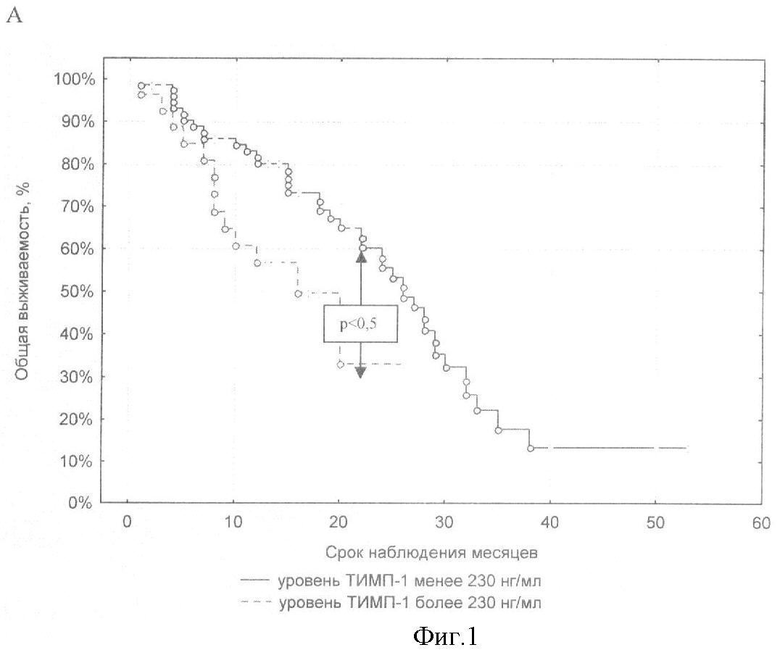
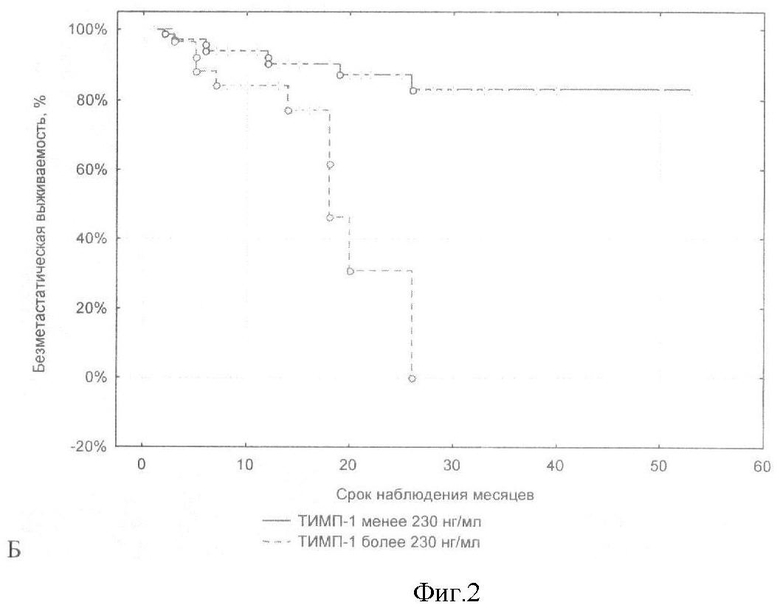
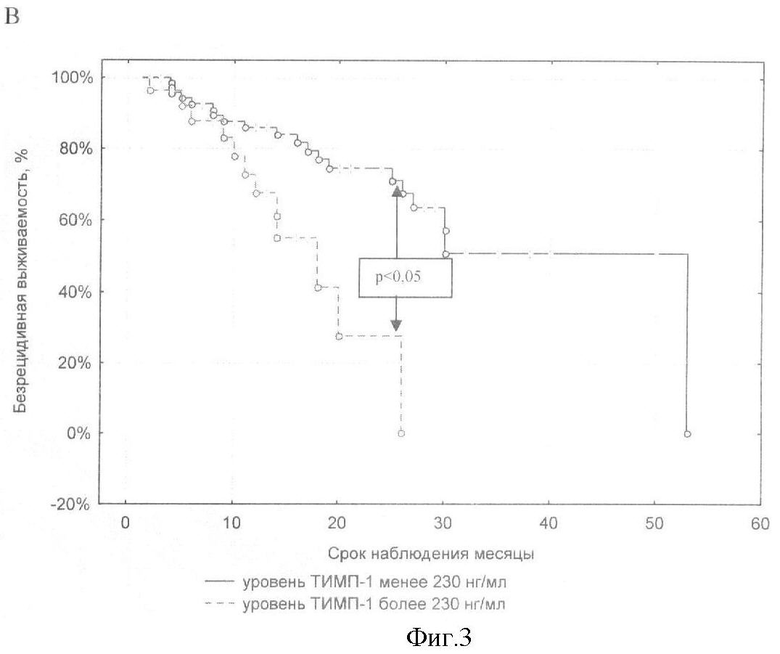
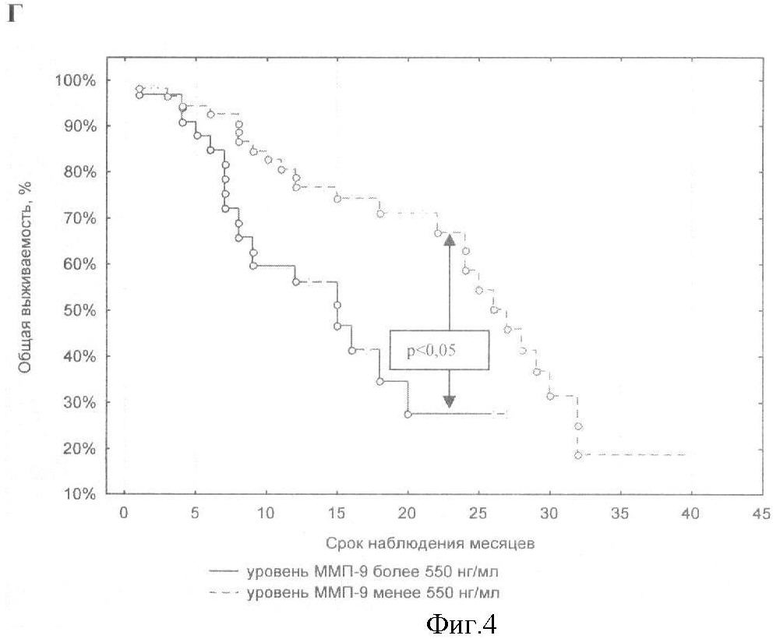
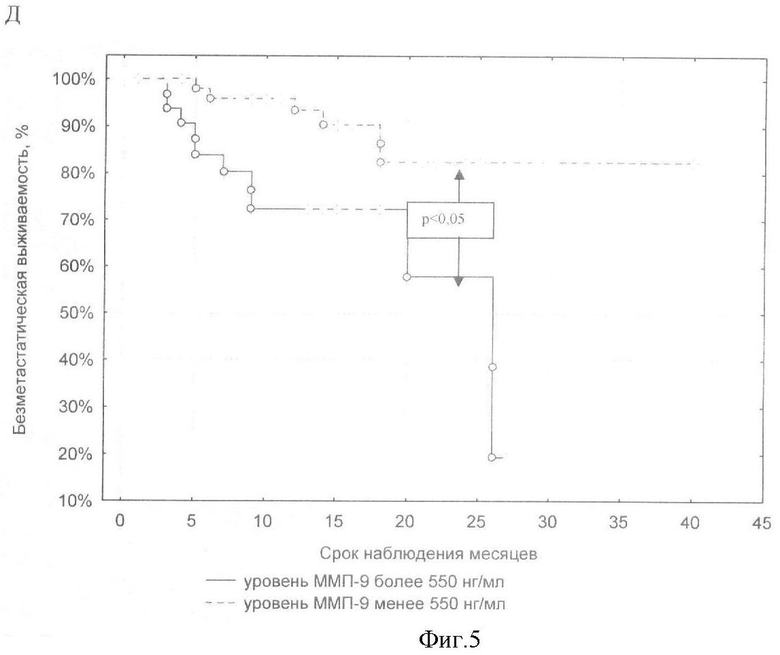
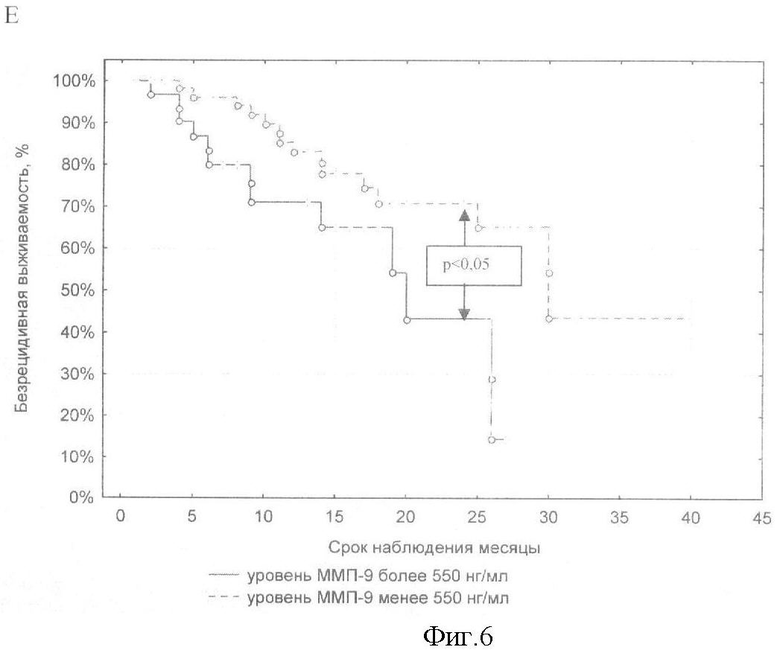
Новая техническая задача - повышение точности и информативности способа. Для решения поставленной задачи в способе прогнозирования исходов плоскоклеточных карцином головы и шеи, заключающемся в определении онкомаркеров, проводят иммуноферментное исследование уровня ММП-2, ММП-9, ТИМП-1 и ТИМП-2 в сыворотке крови до лечения, и при уровне ММП-9 более 550 нг/мл и уровне ТИМП-1 более 230 нг/мл прогнозируют снижение общей и безрецидивной 2-летней выживаемости, также, при ТИМП-2 более 120 нг/мл, ММП-2 более 250 нг/мл дополнительно к упомянутым показателям прогнозируют высокую вероятность появления метастазов.
Способ осуществляют следующим образом.
Предлагаемый способ прогноза исходов плоскоклеточных карцином головы и шеи включает иммуноферментное исследование сыворотки крови больных, взятой до начала лечения. Сыворотку забирают стандартным способом, хранят при -50°С, не более 10 месяцев. Образцы сыворотки размораживаются не более 1 раза для исследования уровня маркеров. Исследование уровня ММП-2, ММП-9, ТИМП-1 и ТИМП-2 в сыворотке крови проводят с использованием наборов для твердофазного иммуноферментного анализа (Human Human MMP-9 Quantikine ELISA Kit, Human Human TIMP-1 Quantikine ELISA Kit, R&D Systems, USA) на ИФА-анализаторе ANTHOS 2020 (Австрия). И при уровне ММП-9 более 550 нг/мл и уровне ТИМП-1 более 230 нг/мл прогнозируют снижение общей и безрецидивной 2-летней выживаемости; при ТИМП-2 более 120 нг/мл, ММП-9 более 550, ТИМП-1 более 230 нг/мл, ММП-2 более 250 нг/мл в сыворотке крови прогнозируют высокую вероятность появления метастазов.
Выбор маркеров предлагаемого способа для прогнозирования исходов злокачественных новообразований головы и шеи обусловлен рядом предпосылок:
- ММП и ТИМП при опухолевом росте участвуют на всех этапах опухолевой прогрессии;
- участвуют в трансформации [2, 3, 4], пролиферации [5] и эпителиально-мезенхимальном переходе (ЕМТ) опухолевых клеток [6]: Начало образования ММП опухолевыми клетками свидетельствует о завершении эпителиально-мезенхимальном переходе и приобретении опухолевыми клетками инвазивных свойств [7, 8];
- участвуют в формировании резистентности к апоптозу: регулируют отбор апоптоз-резистентных клеток, нарушая контакты с межклеточным окружением, которые являются сигналами выживания [9]. Также происходит ингибирование апоптоза путем сбрасывания комплексов Fas-L, Fas-R с поверхности клеток [10];
- участвуют в блоке иммунного надзора: происходит ММП-9 зависимое подавление пролиферации Т-лимфоцитов через разрушение IL-2Rα-сигнального пути [11]; ММП-11 уменьшает чувствительность опухолевых клеток к естественным киллерам, производя биологически активный фрагмент от αl-протеина [12]; ММП-3, -8, -9 расщепляет хемотаксические факторы [13, 14, 15];
- участвуют в инициации и развитии ангиогенеза в опухоли: высвобождение ангиогенных ростовых факторов (VEGF, FGF, IL-8, TGF) [16]; стимулируют образование ангиостатина из профибринолизина [17]; ММП-9. является ангиогенным переключателем, регулируя баланс про-ангиогенных и анти-ангиогенных факторов [18];
- участвуют в реализации инвазии и метастазирования опухолевых клеток: разрушают базальные мембраны для продвижения опухолевых клеток по ткани, проникновения в сосуды и образования метастазов. Коллагеназы IV типа (ММП-2 и ММП-9) являются ключевьми ферментами, отвечающими за инвазию через базальные мембраны, поскольку они специфически гидролизуют коллаген IV типа - основной компонент базальных мембран, а также ламинин [19].
Предлагаемый критерии подобраны на основании анализа данных клинических наблюдений. В группу исследования вошли 112 больных опухолями головы и шеи (гортань, органы полости рта, глотки, носа и придаточных пазух) стадии T1-3N0-3M0 в возрасте от 31 до 77 лет (средний возраст 55,7 лет), проходивших лечение в ГУ НИИ онкологии ТНЦ СО РАМН в период с сентября 2003 года по август 2007 года. Все опухоли имели гистологическое строение плоскоклеточных карцином разной степени дифференцировки.
Срок наблюдения за больными составил от 1 до 53 месяцев. Прогрессирование процесса наблюдалось у 34 (30,4%) больных за счет развития рецидивов опухоли в период от 2 до 40 месяцев (14 месяцев в среднем) и у 21 (18,8%) пациента за счет образования метастазов (срок обнаружения метастазов от 2 до 26 месяцев, в среднем, через 10,9 месяцев). Смерть наступила у 61 (54,5%) больного в период от 1 до 38 месяцев (в среднем через 15 месяцев).
Статистический анализ был проведен с использованием программы STATISTICA 6.0. Для оценки прогностической значимости определения ферментов и ингибиторов в сыворотке крови больных ПКГШ использовали однофакторный анализ прогностической значимости признаков, который был выполнен с использованием критерия Гехана-Вилкоксона и log-рангового критерия. Сравнение выживаемости в группах проводили с помощью критерия Гехана-Вилкоксона и log-рангового критерия. Показатели 2-летней общей, безрецидивной и безметастатической выживаемости оценивали с помощью построения кривых выживаемости по методу Каплана-Майера. Статистически значимыми считались различия при р<0,05 [20].
На показатели общей, безрецидивной и безметастатической выживаемости больных ПКГШ оказывает наибольшее влияние фоновый уровень содержания ТИМП-1 и ММП-9 в сыворотке крови (р<0,04; тест Gehan's Wilcoxon). Более агрессивный характер течения заболевания отмечался у больных ПКГШ с содержанием фермента более 550 нг/мл и содержанием ингибитора более 230 нг/мл в сыворотке крови. Высокие концентрации всех четырех изучаемых параметров повышают вероятность возникновения метастазов у обследованных больных ПКГШ. Метастазы появлялись чаще у тех больных ПКГШ, у которых в сыворотке крови до лечения обнаруживается более 120 нг/мл ТИМП-2 (р-0,034 тест Gehan's Wilcoxon; р=0,004 тест Log-Rank), более 550 нг/мл ММП-9 (р-0,004 тест Gehan's Wilcoxon; р=0,002 тест Log-Rank), более 230 нг/мл ТИМП-1 (р=0,030 тест Gehan's Wilcoxon; р=0,002 тест Log-Rank) и более 250 нг/мл ММП-2 (р=0,022 тест Log-Rank).
Клинические примеры
Пример 1. Больной М., 49 лет поступил 20.10.2006 года в НИИ онкологии ТНЦ РАМН с диагнозом плоскоклеточный умеренно дифференцированный рак ротоглотки T3N1M0, метастазы в лимфоузлы шеи справа. Из анамнеза: в течение 6 месяца испытывал дискомфорт при глотании в гортани, увеличился лимфоузел. Противовоспалительное лечение у ЛОР-врача по месту жительства не принесло результатов, после чего был направлен в НИИ онкологии. 24.10.2006 был произведен забор сыворотки и исследовано содержание онкомаркеров согласно предлагаемому способу. Уровень ТИМП-1 составил 308,2 нг/мл, уровень ТИМП-2 - 123,3 нг/мл, уровень ММП-2 - 308,23 нг/мл, что соответствовало неблагоприятному прогнозу в отношении развития рецидивов и метастазов. Больному было проведено комбинированное лечение в виде оперативного вмешательства и курса послеоперационной лучевой терапии в СОД 46 Гр. При динамическом наблюдении за больным через 12 месяцев после проведения комбинированного лечения был выявлен лимфогенный метастаз опухоли, по поводу чего проводилось оперативное вмешательство. Общий срок наблюдения за больным составил 20 месяцев.
Пример 2. Больной К., 68 лет поступил 17.07.2006 в НИИ онкологии ТНЦ СО РАМН с диагнозом плоскоклеточный умеренно дифференцированный рак гортани T3N0M0. Из анамнеза: в течение 12 месяца испытывал дискомфорт в области гортани, сформировался хриплый голос. Проведено комплексное обследование: данных за отдаленные метастазы не получено. 18.07.2006 был произведен забор сыворотки и исследовано содержание онкомаркеров. Проведено исследование согласно предлагаемому способу: уровень ТИМП-1 составил 130,8 нг/мл, уровень ТИМП-2 составил 46,8 нг/мл, уровень ММП-2 составил 160,0 нг/мл, а уровень ММП-9 составил 148,6 нг/мл, что явилось хорошим прогнозом течения заболевания. Больному был проведен курс лучевой терапии в СОД 66 Гр. После которого наблюдалось полное разрушение опухолевого узла. Больной динамически наблюдается в НИИ онкологии. Данных за прогрессирование заболевания не получено. Срок наблюдения составляет 18 мес.
Таким образом, предлагаемый способ позволяет прогнозировать исход плоскоклеточных карцином головы и шеи (ПКГШ) в виде появления рецидивов опухоли и лимфогенных метастазов у больных ПКГШ, что является важным для выбора тактики лечения пациентов.
Список литературы
1. Кицманюк З.Д., Чойнзонов Е.Л., Новиков В.А., Карасева В.В. // Злокачественные опухоли головы и шеи. Томск: STT, 1998. Стр.384.
2. На H.Y., Moon Н.В., Nam M.S. et al. // Cancer Research. 2001. Vol.61. P.984-990.
3. Stemlicht M.D., Bissell M.J., Werb Z. // Oncogene. 2000. Vol.19. P.I. 102-1113.
4. Newell K.J., Matrisian L.M., Driman D.K. // Mol. Carcinog. 2002. Vol.34(2). P.59-63.
5. McCawley L.J., Matrisian L.M. // Curr. Opin. Cell Biol. 2001.Vol.13. P.534-540.
6. Lochter A., Galosy S., Muschler J. et al. // J. Cell Biol. 1997. Vol.139. P.1861-1872.
7. Christofori G. // NATURE. 2006. Vol.441. P.444-450.
8. Lynch C.C., Matrisian L.M. // Differentiation. 2002. Vol.70. P.561-573.
9. Boudreau N.. Sympson C.J., Werb Z., Bissell M.J. // Science. 1995. Vol.267. P.891-893.
10. Powell W.C., Fingleton В., Wilson C.L. et al. // Curr. Bio. 1999. Vol.19. P.1441-1447.
11. Sheu B.C., Hsu S.M., Ho H.N. et al. // Cancer Res. 2001.Vol.61. P.237-242.
12. Kataoka H., Uchino H., Iwamura T. et al. // Am. J. Pathol 1999. Vol.154. P.457-468.
13. Li Q., Park P. W., Wilson C.L., Parks W.C. // Cell. 2002. Vol.111. P.635-646.
14. McQuissan G.A., Gong J.H., Tarn E.M. et al. // Science. 2000. Vol.289. P.1202-1206.
15. Van den Steen P.E, Husson S.J., Proost P. et al. // Biochem. Biophys. Res. Commun. 2003. Vol.310(3). P.889-896.
16. McCawley L.J., Matrisian L.M. // Curr. Opin. Cell. BioL 2001. Vol.13. P.534-540.
17. Peschon J.L, Slack J.L., Reddy P. et al. // Science. 1998. Vol.282. P.1281-1284.
18. Bergers G., Brekken R., McMahon G. et al. // Nature. Cell. Biol. 2000. Vol.2. P.737-744.
19. Клишо Е.В., Кондакова И.В., Чойнзонов Е.Ц. // Сибирский онкологический журнал. 2003. №2. Стр. 62-71.
20. Боровиков В.П., Боровиков П.П. STATISTICA - статистический анализ и обработка данных в среде Windows. M.: Филин. 1998. С.608.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ЛИМФОГЕННЫХ МЕТАСТАЗОВ ПРИ ПЛОСКОКЛЕТОЧНЫХ КАРЦИНОМАХ ГОЛОВЫ И ШЕИ ПОСЛЕ ПРОВЕДЕНИЯ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ | 2013 |
|
RU2527338C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ ПРЕДОПЕРАЦИОННОЙ ЛУЧЕВОЙ ТЕРАПИИ ПЛОСКОКЛЕТОЧНЫХ КАРЦИНОМ ГОЛОВЫ И ШЕИ | 2012 |
|
RU2506902C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ ПРЕДОПЕРАЦИОННОЙ ЛУЧЕВОЙ ТЕРАПИИ ПЛОСКОКЛЕТОЧНЫХ КАРЦИНОМ ГОЛОВЫ И ШЕИ | 2009 |
|
RU2408284C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ ХИМИОЛУЧЕВОЙ ТЕРАПИИ ПЛОСКОКЛЕТОЧНЫХ КАРЦИНОМ ГОЛОВЫ И ШЕИ | 2012 |
|
RU2505818C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ПРОГРЕССИИ В ОТДАЛЕННОМ ПЕРИОДЕ У БОЛЬНЫХ ПЛОСКОКЛЕТОЧНЫМ РАКОМ ГОЛОВЫ И ШЕИ | 2021 |
|
RU2765013C1 |
| Способ прогнозирования исхода плоскоклеточного рака языка и ротоглотки | 2019 |
|
RU2708786C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ РЕЦИДИВОВ У БОЛЬНЫХ РАКОМ СЛИЗИСТОЙ ОБОЛОЧКИ РТА | 2016 |
|
RU2635535C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВОЗНИКНОВЕНИЯ ГЕМАТОГЕННЫХ МЕТАСТАЗОВ ПРИ ПЛОСКОКЛЕТОЧНОМ РАКЕ ЛЕГКОГО | 2012 |
|
RU2489718C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА МЫШЕЧНО-ИНВАЗИВНОГО РАКА МОЧЕВОГО ПУЗЫРЯ ПОСЛЕ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ | 2012 |
|
RU2538632C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2008 |
|
RU2361222C1 |


Изобретение относится к области медицины, а именно онкологии. Предложен способ прогнозирования исходов плоскоклеточных карцином головы и шеи (ПКГШ) в виде появления рецидивов опухоли и лимфогенных метастазов у больных ПКГШ. Проводят иммуноферментное определение уровня ММП-2, ММП-9, ТИМП-1 и ТИМП-2 в сыворотке крови до лечения, и при уровне ММП-9 более 550 нг/мл и уровне ТИМП-1 более 230 нг/мл, прогнозируют снижение общей и безрецидивной 2-летней выживаемости, при ТИМП-2 более 120 нг/мл, ММП-2 более 250 нг/мл дополнительно к упомянутым показателям прогонозируют высокую вероятность появления метастазов. Способ позволяет повысить точность и информативность прогнозирования исходов плоскоклеточных карцином головы и шеи. 8 ил.
Способ прогнозирования исходов плоскоклеточных карцином головы и шеи, заключающийся в определении онкомаркеров, отличающийся тем, что проводят иммуноферментное исследование уровня ММП-2, ММП-9; ТИМП-1 и ТИМП-2 в сыворотке крови до лечения и при уровне ММП-9 более 550 нг/мл, в уровне ТИМП-1 более 230 нг/мл прогнозируют снижение общей и безрецидивной 2-летней выживаемости, также при ТИМП-2 более 120 нг/мл, ММП-2 более 250 нг/мл дополнительно к упомянутым показателям прогнозируют высокую вероятность появления метастазов.
| СПОСОБ ДИАГНОСТИКИ НА ОСНОВЕ РАСТВОРА | 2003 |
|
RU2315312C2 |
| HENNI RUOKOLAINEN | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Academic Dissertation to be presented with the assent of the Faculty of Medicine, University of Oulu, for public discussion in the | |||
Авторы
Даты
2011-08-20—Публикация
2009-05-25—Подача