Изобретение относится к области медицины, а именно к экстренной абдоминальной хирургии, и предназначено для выполнения функционально сохранных и органосберегающих операций при лечении прободных гастродуоденальных язв.
Известен способ лапаротомии при перфоративных гастродуоденальных язвах, включающий верхнесрединный разрез длиной 20-25 см. Островерхов Г.Е., Лубоцкий Д.Е., Бомаш Ю.М. Курс оперативной хирургии и топографической анатомии. - М.: Медицина, 1964.
К причинам, препятствующим достижению указанного ниже технического результата при использовании известного способа, относятся большая травматизация тканей, поздняя активизация больных, частое возникновение послеоперационных грыж.
Известен лапароскопический способ лечения перфоративных гастродуоденальных язв, включающий разрезы длиной 1-1,5 см в четырех точках, Федоров И.В., Сигал Е.И., Одинцов В.В. Эндоскопическая хирургия. - М.: ГЭОТАР Медицина, 1998.
К недостаткам способа относятся: применение дорогостоящего оборудования, ремонт сложных и быстро изнашивающихся инструментов с электроизоляцией и микромеханикой, а также оптические и электронные искажения конечного изображения по цвету и размерам.
Наиболее близким способом к заявленному изобретению по совокупности признаков является способ мини-лапаротомии с помощью кольцевого шарнирного ранорасширителя М.И.Прудкова, по которому осуществляют один разрез длиной 3-5 см в эпигастрии и в рану устанавливают кольцевой шарнирный ранорасширитель М.И.Прудкова с ретракторами. Кроме этого, выполняют лапароскопию с разрезами длиной 1-1,5 см из четырех доступов. Федоров И.В., Сигал Е.И., Одинцов В.В. Эндоскопическая хирургия. - М.: ГЭОТАР Медицина, 1998.
Недостатки способа заключаются в большом количестве дополнительных разрезов на передней брюшной стенке, не менее 4-х, размерами 1,5 см, что увеличивает травматизацию передней брюшной стенки и ухудшает косметический эффект операции.
Задачей изобретения является создание видеоассистированного способа ушивания прободных гастродуоденальных язв с меньшей травматизацией передней брюшной стенки, снижением возникновения послеоперационных грыж, возможностью ранней активизации больных, хорошего косметического результата.
Поставленная задача достигается способом видеоассистированного ушивания прободных гастродуоденальных язв, включающим выполнение доступа для видеолапароскопии и санации брюшной полости, а также доступа для ушивания перфоративного отверстия.
Доступ для видеолапароскопии и санации брюшной полости выполняют в виде одного разреза в супраумбиликальной области с введением через него двух или трех портов для лапароскопа и инструментов. Доступ для ушивания перфоративного отверстия выполняют путем вертикального трансректального мини-доступа длиной 3-5 см на расстоянии 2 см ниже реберной дуги и 4 см правее срединной линии живота, в который устанавливают инструмент из комплекта «Мини-ассистент».
Новизна изобретения.
- Доступ для видеолапароскопии и санации брюшной полости выполняют в виде одного разреза в супраумбиликальной области с введением через него двух или трех портов для лапароскопа и инструментов. Выполнение одного монодоступа позволяет уменьшить число разрезов на передней брюшной стенке для введения инструментальных портов, что ведет к хорошему косметическому эффекту. Расположение монодоступа в области пупка позволяет адекватно, без затруднений, санировать все отделы брюшной полости. Расположение инструментов под острым углом друг к другу при введении их через монодоступ не ухудшает качество санации брюшной полости.
- Доступ для ушивания перфоративного отверстия выполняют путем вертикального трансректального мини-доступа длиной 3-5 см на расстоянии 2 см ниже реберной дуги и 4 см правее срединной линии живота, в который устанавливают инструмент из комплекта «Мини-ассистент». Опытным путем при выполнении анатомического эксперимента нами установлено, что мини-доступ должен быть расположен именно в этом месте, так как обеспечивается хорошая визуализация места операции, условия для манипулирования общехирургическими инструментами. Мини-доступ отличается малой травматичностью, так как не приходится пересекать мышечные массивы и сосудисто-нервные пучки, а также имеется возможность расширения доступа вверх или вниз.
Таким образом, предложенный способ видеоассистированного ушивания прободных гатсродуодеальных язв из моно- и мини-доступа прост в техническом исполнении, позволяет расширить диапазон и количество малоинвазивных вмешательств при данной патологии. Способ позволяет уменьшить травматизацию передней брюшной стенки, имеет хороший косметический эффект. Техническим результатом изобретения является уменьшение травматизации передней брюшной стенки, уменьшение риска возникновения послеоперационных грыж, возможность ранней активации больных, улучшение косметического результата.
С целью определения проекции пилориченского жома на среднюю брюшную стенку и оптимального расположения мини-доступа для ушивания перфорации гастродуоденальной язвы проведен анатомический эксперимент на неоперированных нефиксированных трупах мужского и женского пола в возрасте от 18 до 80 лет. В ходе эксперимента установлено, что наиболее оптимальным является вертикальный трансректальный мини-доступ длиной 3-5 см. Данный вариант мини-доступа отличается малой травматичностью, так как не приходится пересекать мышечные массивы и сосудисто-нервные пучки, а также имеется возможность расширения доступа вверх или вниз. Рассчитано, что вертикальный трансректальный мини-доступ необходимо выполнять на 2 см ниже реберной дуги, отступив на 4 см от срединной линии вправо. При этом средняя глубина раны составила 6,93 см, угол операционного действия классический 35,8 градусов, угол наклонения оси операционного действия 80,6 градусов, что соответствуют классическим критериям хирургического доступа. Зона доступности и создаваемое операционное пространство позволяли свободно визуализировать пилорический жом и луковицу двенадцатиперстной кишки. Имелись хорошие условия для работы в области луковицы двенадцатиперстной кишки и применения общехирургической техники оперирования.
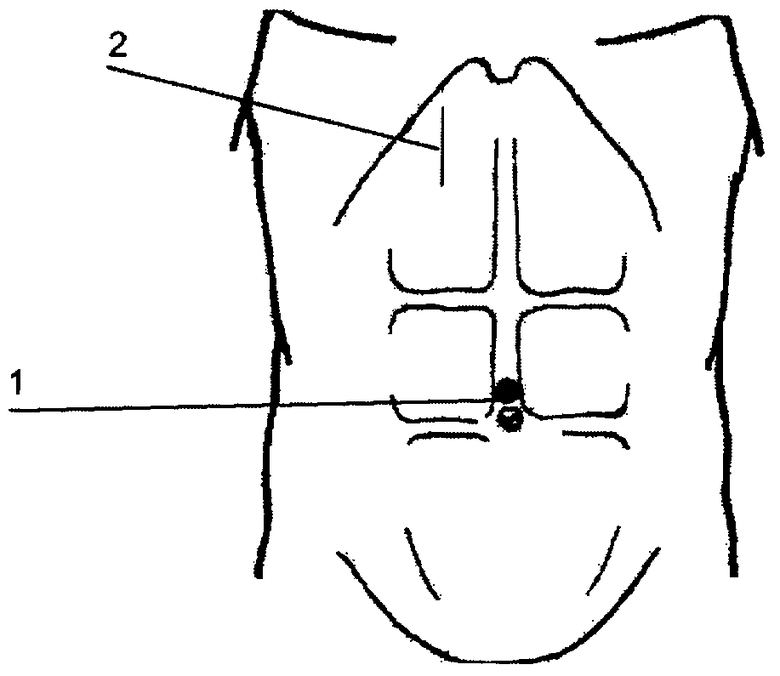
Сущность изобретения поясняется на представленном чертеже, где представлено расположение доступов:
1 - монодоступ для введения лапароскопа и инструментов
2 - мини-доступ для ушивания перфорации.
Предложенный способ видеоассистированного ушивания гастродуоденальной перфорации из мини-доступа осуществляется следующим образом.
Операция проводилась под комбинированным эндотрахеальным наркозом. Положение больного на операционном столе - на спине с опущенным ножным и приподнятым на 10-15° головным концом. После наложения пневмоперитонеума целесообразно повернуть стол на 5-10° влево. Оперирующий хирург располагался слева от пациента. Обязательным являлось введение желудочного зонда, через который эвакуировали содержимое желудка. Для выполнения видеолапарскопического этапа операции использовали монодоступ, который выполняли путем разреза кожи длиной 1.5 см супраумбиликально по срединной линии живота. Через выполненный разрез накладывался пневмоперитонеум и вводился троакар для лапароскопа. Осуществляли ревизию брюшной полости. При отсутствии противопоказаний к видеоассистированному ушиванию перфорации через этот же разрез вводили второй троакар диаметром 5 мм для отсоса и дополнительный троакар диаметром 5 мм для манипулятора. Проводили санацию брюшной полости. Расположение инструментов под острым углом друг к другу не ухудшает качество санации. Введение инструментов через супраумбиликальный монодоступ и использование наклона операционного стола в разных направлениях позволяет адекватно санировать все отделы брюшной полости. Затем выполнялся вертикальный трансректальный мини-доступ 3-5 см в проекции перфорации, на расстоянии 2 см ниже реберной дуги и 4 см правее срединной линии живота, в него устанавливался инструмент из комплекта «Мини-ассистент». Производилось ушивание перфорации предпочитаемым хирургом способом. Из мини-доступа проводилась санация подпеченочного и поддиафрагмального пространства справа и установка дренажа в подпеченочное пространство справа. Мини-доступ ушивался. После ушивания перфоративного отверстия проводили заключительную многократную санацию брюшной полости водным раствором хлоргексидина в объеме не менее 3-5 литров с наклоном пациента в разные стороны для полноценной аспирации жидкости. Рыхлые наложения фибрина максимально удаляли. Операцию заканчивали по показаниям дополнительным дренированием малого таза трубчатым дренажом. Производили визуальный контроль зоны оперативного вмешательства, удаляли троакары с инструментами из брюшной полости и производили послойное ушивание супраумбиликального монодоступа.
Пример.
Больной З. 21 год, ИБ №1920, поступил в хирургическое отделение 18.02.10 в 12.25 с диагнозом: перфоративная язва. При поступлении пациент предъявлял жалобы на «кинжальные» боли по всему животу, тошноту, сухость во рту, однократную рвоту. Болен в течение 2 часов, когда на фоне благополучия «кинжальные» боли в верхней половине живота. Страдает язвенной болезнью в течение пяти лет. При осмотре состояние больного тяжелое. Кожные покровы бледно-серые. Артериальное давление 110/80 мм рт.ст, пульс 90 ударов в минуту, удовлетворительного наполнения. Язык влажный, чистый. Живот правильной формы, симметричен, в акте дыхания не участвует. При пальпации живот напряженный и болезненный во всех отделах. Симптом Щеткина-Блюмберга положительный во всех отделах живота. На обзорной рентгенограмме брюшной полости обнаружен свободный газ под левым куполом диафрагмы. Операция 18.02.10 в 14 ч. 35 мин. После обработки операционного поля супраумбиликально по средней линии разрез кожи длиной 1 см. Стандартно наложен пневмоперитонеум. Через разрез в брюшную полость установлен троакар диаметром 10 мм для лапароскопа. В брюшной полости в верхних отделах живота до 200 мл мутного выпота с примесью желчи и фибрина. Петли тонкой, толстой кишки не вздуты, жизнеспособны. Единичные пленки фибрина на диафрагмальной поверхности печени, желудке. Желудок обычных размеров. На передней стенке луковицы двенадцатиперстной кишки имеется язвенный инфильтрат до 1.5 см в диаметре, в центре которого перфоративное отверстие размерами 0,4×0,6 см, поступает дуоденальное содержимое. Через супраумбиликальный разрез введены два дополнительных порта для отсоса и манипулятора. Аспирировали патологический экссудат с фибрином, частичками пищи во всех отделах брюшной полости с санацией антисептиками, используя наклоны операционного стола в разных направлениях. Справа в эпигастральной области на расстоянии 4 см от средней линии и на 2 см ниже реберной дуги выполнен послойный разрез передней брюшной стенки длиной 4 см. В рану установлен инструмент из комплекта «Мини-ассистент». Свободно визуализирована перфорация в проекции луковицы двенадцатиперстной кишки. Перфоративное отверстие ушито однорядным узловым швом. Из мини-доступа выполнена дополнительная санация подпеченочного и поддиафрагмального пространств справа. Разрез передней брюшной стенки после извлечения инструмента из комплекта «Мини-ассистент» ушит послойно. Выполнялась заключительная санация брюшной полости под контролем лапароскопа с помощью лапароскопических инструментов. После извлечения инструментов и портов раны зашиты. Продолжительность операции 45 минут. Послеоперационной период протекал благоприятно, обезболивание проводилось ненаркотическими анальгетиками в течение 3-х суток, заживление первичным натяжением. Выписан на 7 сутки после операции в удовлетворительном состоянии.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВИДЕОАССИСТИРОВАННОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ | 2010 |
|
RU2427337C1 |
| СПОСОБ ВИДЕОАССИСТИРОВАННОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ПИЛОРОДУОДЕНАЛЬНЫХ ЯЗВ | 2010 |
|
RU2436520C1 |
| СПОСОБ ВИДЕОАССИСТИРОВАННОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ПИЛОРОДУОДЕНАЛЬНЫХ ЯЗВ ЧЕРЕЗ ЕДИНЫЙ ЛАПАРОСКОПИЧЕСКИЙ ДОСТУП | 2012 |
|
RU2521354C1 |
| СПОСОБ БАЛЛЬНОЙ ОЦЕНКИ ТЯЖЕСТИ ПЕРИТОНИТА У БОЛЬНЫХ С ПЕРФОРАТИВНОЙ ГАСТРОДУОДЕНАЛЬНОЙ ЯЗВОЙ | 2005 |
|
RU2303401C2 |
| КОМБИНИРОВАННЫЙ СПОСОБ УШИВАНИЯ ПЕРФОРАТИВНЫХ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ | 2003 |
|
RU2255673C2 |
| СПОСОБ КОНВЕРСИИ ЛАПАРОСКОПИЧЕСКОЙ АППЕНДЭКТОМИИ ЧЕРЕЗ УМБИЛИКАЛЬНЫЙ ДОСТУП | 2011 |
|
RU2469652C1 |
| СПОСОБ ВИДЕОЛАПАРОСКОПИЧЕСКОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ЯЗВ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2000 |
|
RU2191546C2 |
| СПОСОБ МИНИЛАПАРОТОМИИ ПРИ ПЕРФОРАТИВНЫХ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВАХ | 2003 |
|
RU2257163C1 |
| СПОСОБ ВИДЕОАССИСТИРОВАННОЙ АППЕНДЭКТОМИИ ЧЕРЕЗ СМЕЩЕННЫЙ ЕДИНЫЙ ЛАПАРОСКОПИЧЕСКИЙ ДОСТУП | 2019 |
|
RU2703706C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКИ АССИСТИРОВАННОЙ ДИВЕРТИКУЛЭКТОМИИ С ЧАСТИЧНОЙ РЕЗЕКЦИЕЙ ПОДВЗДОШНОЙ КИШКИ ЧЕРЕЗ ЕДИНЫЙ ДОСТУП ПРИ ДИВЕРТИКУЛИТЕ МЕККЕЛЯ У ВЗРОСЛЫХ | 2020 |
|
RU2745054C1 |
Изобретение относится к хирургии и может быть применимо для видеоассистированного ушивания прободных гастродуоденальных язв. Выполняют доступ для видеолапароскопии и санации брюшной полости в виде одного разреза в супраумбиликальной области с введением через него двух или трех портов для лапароскопа и инструментов. Выполняют доступ для ушивания перфоративного отверстия путем вертикального трансректального минидоступа длиной 3-5 см на расстоянии 2 см ниже реберной дуги и 4 см правее срединной линии живота, в который устанавливают аппарат «Мини-ассистент». Способ позволяет уменьшить травматичность, уменьшить риск образования послеоперационных грыж. 1 ил.
Способ видеоассистированного ушивания прободных гастродуоденальных язв, включающий выполнение доступа для видеолапароскопии и санации брюшной полости, а также доступа для ушивания перфоративного отверстия, отличающийся тем, что доступ для видеолапароскопии и санации брюшной полости выполняют в виде одного разреза в супраумбиликальной области с введением через него двух или трех портов для лапароскопа и инструментов, доступ для ушивания перфоративного отверстия выполняют путем вертикального трансректального мини-доступа длиной 3-5 см на расстоянии 2 см ниже реберной дуги и 4 см правее срединной линии живота, в который устанавливают инструмент из комплекта «Мини-ассистент».
| СПОСОБ ВИДЕОЛАПАРОСКОПИЧЕСКОГО УШИВАНИЯ ПЕРФОРАТИВНЫХ ЯЗВ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2000 |
|
RU2191546C2 |
| СПОСОБ ГЕПАТИКОЕЮНОСТОМИИ ПО Ру | 2004 |
|
RU2263476C1 |
| Устройство для прикрепления затяжной заготовки к стельке | 1929 |
|
SU27312A1 |
| Хирургическое лечение различных форм желчнокаменной болезни (ЖКБ), холедохолитиаза (камней в желчных протоках), [найдено в Интернет], дата создания документа 16.03.2010, [найдено 08.11.2010], http://hospital-11.narod.ru/curevesfel.html | |||
| TAKAHASHI Т | |||
| et al. | |||
Авторы
Даты
2011-08-27—Публикация
2010-03-29—Подача