Изобретение относится к медицине, а именно к травматологии, ортопедии, ультразвуковой диагностике, и может быть использовано для диагностики патологии мягко-тканного компонента параартикулярных зон. Эндопротезирование крупных суставов одно из самых перспективных методов лечения. Ежегодно во всем мире проводится более 500 тыс операций по замене тазобедренного сустава. Ориентировочная потребность в эндопротезировании взрослого населения РФ составляет 296 тысяч операций. Ежегодная потребность составляет 20-25 тысяч операций. Отмечается ежегодное увеличение проводимых операций на крупных суставов в России.
Лучевое обеспечение на всех этапах диагностического процесса пациентов с патологией крупных суставов, требующей выполнения эндопротезирования, рассматривается как одно из составляющих лечения.
Известны методики визуальной информации, применяемые у пациентов с патологическими изменениями крупных суставов, такие как: рентгенологическое исследование, рентгеновская компьютерная томография (РКТ), ультразвуковой метод исследования (УЗИ), магнитно-резонансная томография (МРТ), спиральная рентгеновская компьютерная томография (СКТ). Однако диагностическая достоверность с применением методики МРТ ограничена в результате наличия артефактов в предполагаемых зонах интереса (шеечно-диафизарная, вертельная зона, область мягких тканей п/о шва).
Ограничение метода КТ связано также с наведением артефактов от металлоконструкций, дополнительной лучевой нагрузкой.
Ультразвуковой метод исследования используется как одно из звеньев диагностического действа в системе комплексной лучевой визуализации.
Целесообразность проведения дорогостоящих методик исследования (РКТ, СКТ, МРТ) диктуется клиническими показаниями и ограничением возможностей ультразвукового исследования.
Ультразвуковое исследование используется как одно из звеньев диагностического действа, в системе комплексной лучевой визуализации.
Задача ультразвукового исследования на 1 этапе - предоставить дополнительную информацию о состоянии окружающих мягких тканей по стандартной методике: наличие патологического выпота и дополнительных жидкостных структур в проекции сумок, характер васкуляризации параартикулярной зоны, структура региональных лимфоузлов.
Достоинством ультразвукового исследования является отсутствие лучевой нагрузки, неинвазивность, проведение динамического наблюдения и контроля на всех этапах послеоперационного перида.
Известен способ диагностики заболеваний тазобедренного сустава путем сравнительной оценки скорости прохождения ультразвуковой волны через элементы тазобедренного сустава, при этом на больной и здоровой стороне определяют вид, тяжесть и место поражения, а также нарушение линейно-угловых взаимоотношений в суставе (см. заявка на изобретение RU №93025808 RU, A61B 8/08, А61В 17/56).
Однако этот способ не содержит конкретные указания на элементы сустава или околосуставных тканей, которые могут поражаться в первую очередь при ранних стадиях заболевания, таким образом, диагностика заболеваний тазобедренного сустава таким способом не является первичной, а только может подтверждать уже выявленное рентгенологическим путем заболевание, что свидетельствует о нецелесообразности использования данного способа для диагностики ранних стадий заболевания или осложнения.
Известен способ ультразвуковой диагностики заболеваний и повреждений произвольной мускулатуры путем сканирования группы мышц (Ультразвуковая диагностика повреждений и заболеваний мягких тканей опорно-двигательного аппарата: Учебное пособие, под ред. С.А. Горбатенко / МЗ СССР, ЦИУВ, М. 1991. С.4).
Однако известный способ позволяет исследовать лишь поврежденные мягкотканные структуры и не предназначен для углубленного изучения структуры мягких тканей в послеоперационном периоде после эндопротезирования суставов для прогнозирования и предупреждения возможных осложнений.
Известен способ ультразвукового исследования мягких тканей шеечно-капсулярной зоны тазобедренного сустава, которое осуществляют путем наложения датчика на кожу по передней поверхности паховой области с целью визуализации гиперэхогенных контуров головки и шейки бедренной кости, крыла подвздошной кости, капсулы тазобедренного сустава, с использование датчиков, работающих в зависимости от конституции пациента и с учетом глубины визуализации, на частотах 5-15 МГц, для определения состояния шеечно-капсулярной зоны, равной в норме 7-8 мм, и расширяющейся при скоплении в ней жидкости свыше 9-10 мм, при этом достоверным показателем в плане диагностики патологических изменений мягкотканых структур считается разница в толщине исследуемой структуры, превышающая 2 мм (см. А.Р. Зубарев и др. «Ультразвуковое исследование опорно-двигательного аппарата у взрослых и детей», Издательский дом «Видар-М», 2006 г., глава 1, с 10-12, глава 5, с 75, 78-79, 86, 90).
Однако это исследование предназначено для использования в диагностике опорно-двигательного аппарата, при котором все структуры аппарата, в том числе капсула тазобедренного сустава, еще сохранены.
После операции, как правило, в парапротезной области в проекции вновь восстановленной капсулы в результате оперативного вмешательства образуется некоторое количество жидкостных включений (элементы гематомы), размеры которых существенно превышают относительную разницу в 2 мм. Кровоточивость мягких тканей и обнаженной костной поверхности в первые 1-2 дня после операции отмечается у всех больных. Частота гематом после тотального эндопротезирования составляет, по данным разных авторов, от 0,8 до 4,1%. Столь значительные колебания объясняются, прежде всего, разницей в отношении к этому осложнению и недооценкой его опасности. Известно, что послеоперационная гематома играет большую роль в развитии ранних местных инфекционных осложнений. K.W. Zilkens с соавторами считают, что около 20% гематом инфицируются, большинство же из них довольно быстро рассасываются. Поэтому именно в ранний послеоперационный период важно выявить те из них, которые могут провоцировать в дальнейшем осложнения. Вышеописанный способ не решает задачу выявления и определения размеров гематомы в раннем послеоперационном периоде, а именно на 2-6 сутки в шеечно-калсулярной зоне и выявить группу пациентов, у которых размеры гематомы выходят за рамки определенных значений, что в конечном результате может привести к послеоперационным осложнениям.
Известно, что заживление раны мягких тканей после оперативного вмешательства происходит естественным путем через изменения в лимфатических капиллярах с развитием отека и жидкостных скоплений большей или меньшей степени выраженности. В раннем периоде, особенно в период развития грануляционной ткани, вновь образующиеся капилляры имеют более хрупкие и проницаемые стенки, чем зрелые, легко подвергаются разрывам при незначительном натяжении ткани и даже в связи с колебательными движениями крови. В местах развивающихся микрососудов часто выявляют кровоизлияния.
В ряде случаев очаг травматической деструкции (рана), пополняясь клеточными популяциями за счет мигрирующих фагоцитов, лимфоцитов, тромбоцитов, эндотелиоцитов, фрагментами мертвых тканей и элементами первичного загрязнения, преобразуется в очаг нагноения - гнойную рану. Это заменяет позитивный процесс самоочищения очага повреждения негативным воспалительно-деструктивным процессом с вовлечением в процесс живых тканей на границе очага травматической деструкции. Вследствие этого одной из наиболее сложных хирургических проблем является корректное лечение пациентов на различных этапах развития заболеваний, связанных с определенным состоянием мягких тканей.
Ультразвуковыми критериями гнойного поражения парапротезных тканей, согласно исследованию многих ученых является наличие характерных изменений структуры мягких тканей - понижение их эхоплотности с нарушением нормальной анатомической структуры, или повышение эхоплотности при наличии неоднородных гипоэхогенных включений и газовых включений. Таким образом, для адекватного заживления послеоперационной раны следует проводить мониторирование состояния мягких тканей пациента с целью предупреждения и выявления их патологических изменений (жидкостных скоплений, воспалительных инфильтратов и т.д.), а также с целью динамической оценки состояния этих изменений для предотвращения инфицирования.
Наиболее близким по назначению к заявляемому изобретению является способ диагностики послеоперационных осложнений после эндопротезирования тазобедренного сустава, включающий проведение ультразвукового исследования (УЗ-исследования) мягких тканей из переднего доступа, в том числе в паховой области, с использованием датчиков в диапазоне 3,5-10 МГц путем определения гипоэхогенных зон и выявления жидкостного содержимого, в том числе и гематомы (см. Гажонова В.Е. и др. «Возможности ультразвукового исследования в диагностике послеоперационных осложнений при эндопротезировании тазобедренного сустава», ж. «Радиология-практика», 2007 г., №4, с.37-41). В соответствии с этим способом исследование в ранние сроки после операции эндопротезирования проводят в случае повышения температуры, не снижающейся при проведении антибактериальной терапии, боли в суставе, наличии отделяемого из раны (см. там же, абз.2 с.38). При этом, как указано в описании способа, были выявлены осложнении в виде гематомы, нагноения гематомы, абсцесса (см. там же, абз.5 с.38). Причем, гематома в суставе в соответствии с этим способом определялась, как правило, только через 3 недели после операции (см. там же, абз.3 с.39). Причем этот срок в известном способе относится к ранним срокам, так как из описания известного способа следует, что всего из 64 прооперированных пациентов выявлено 3 гематомы (очевидно, в соответствии с вышеупомянутым утверждением автора известного способа через 3 недели после операции), 2 нагноения гематомы, 1 абсцесс (см. абз.5, с.38). Между тем, известно по данным различных авторов (в том числе Тихилова P.M. и Шаповалова В.М «Руководство по эндопротезированию ТБС», СПб, 2008), что «степень успеха от проведения такого рода хирургических вмешательств (эндопротезирование) варьирует в диапазоне от 35 до 70%, причем благоприятные исходы в большинстве случаев наблюдаются при проведении ревизии в среднем в течение первых 7 суток, а неблагоприятные - 23 дней. Это подтверждается, и известным способом (автор Гажонова В.Е.), в соответствии с которым только через 3 недели после проведенной операции выявлена гематома уже в стадии нагноения и абсцесса. Кроме того, известный способ предполагает только выявление гематом, не конкретизируя и не определяя качественные параметры гематомы, с помощью которых можно было бы диагностировать возможность возникновения послеоперационных осложнений непосредственно в первые 6 суток послеоперационного периода. Известно, что именно в первые 6 суток после операции, как правило, в парапротезной области в проекции вновь восстановленной капсулы в результате оперативного вмешательства образуются жидкостные включения (элементы гематомы), так как кровоточивость мягких тканей и обнаженной костной поверхности в первые 1-2 дня после операции отмечается у всех больных. Частота гематом после тотального эндопротезирования составляет, по данным разных авторов, от 0,8 до 4,1% («Руководство по эндопротезированию ТБС» под ред. Тихилова P.M. и Шаповалова В.М., СПб, 2008). Поэтому важно выявить те из них, которые могут вызвать осложнения, а также принять меры, позволяющие предотвратить осложнения, что повысило бы достоверность и своевременность диагностики, а также принять меры, которые позволили бы предотвратить осложнения.
Техническим результатом заявляемого изобретения является повышение достоверности, своевременности предупреждения послеоперационных осложнений и, как следствие, повышение качества диагностики послеоперационных осложнений в эндопротезировании тазобедренного сустава. Такой технический результат способствовал бы исключению или уменьшению послеоперационных осложнений и благоприятному исходу операции.
Этот технический результат достигается тем, что при диагностике послеоперационных осложнений после эндопротезирования тазобедренного сустава, включающей проведение ультразвукового исследования мягких тканей из переднего доступа в паховой области с использованием датчиков в диапазоне 5-13 МГц, при котором выявляют гипоэхогенные зоны и жидкостное содержимое, в соответствии с изобретением, ультразвуковое исследование проводят в проекции шеечно-капсулярной зоны эндопротеза на. 2-6 день после операции, причем, определяют толщину гипоэхогенной зоны с жидкостным содержимым, как передне-задний размер зоны, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки восстановленной капсулы тазобедренного сустава, при этом при толщине зоны до 2,0 см диагностируют гематому послеоперационного периода без значимых клинических проявлений, а при толщине больше 2,0 см диагностируют гематому, которая может вызвать послеоперационное осложнение.
Заявляемое изобретение соответствует условию новизны, так как не известен способ диагностики послеоперационных осложнений после эндопротезирования тазобедренного сустава, которому присущи все признаки заявляемого изобретения.
Заявляемое изобретение соответствует условию изобретательского уровня, так как из уровня техники не выявлены решения, имеющие признаки, совпадающие со всеми отличительными признаками заявляемого изобретения, которые были бы известны, как влияющие на повышение достоверности, предупреждение и исключение осложнений и, как следствие, повышение качества диагностики послеоперационных осложнений в эндопротезировании тазобедренного сустава. Предупреждение и исключение возможных осложнений в соответствии с заявляемым способом диагностики способствует благоприятному исходу операции.
Для диагностики используют линейный широкополюсный датчик 5-13 МГц, с функциией виртуального конвекса. Обследование проводят на У3-сканерах премиум - класса (ACCUVIX - V10 Medison, ACCUSON Sequia 512, G 60) после эндопротезирования тазобедренного сустава на 2-6 сутки после операции всем без исключения пациентам.
Обследование проводят на 2-6 день после операции в положении пациента лежа на спине. Датчик прикладывают на кожу из переднего доступа - по передней поверхности паховой области, в проекции шеечно-капсулярной зоны эндопротеза. Плоскость сканирования строго вертикальная, датчик расположен косо-поперечно от уровня паховой складки, лучи направлены в передне-задней плоскости параллельно оси шейки эндопротеза. При этом в область отображения входят и компоненты вертлужной впадины, шейки ЭП. В этой позиции выявляют гипоэхогенные зоны и жидкостное содержимое, причем, определяют толщину выявленной гипоэхогенной зоны с жидкостным содержимым, определяемую как передне-задний размер, ограниченный передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки восстановленной капсулы тазобедренного сустава. При этом при толщине зоны до 2,0 см диагностируют гематому послеоперационного периода без значимых клинических проявлений, а при толщине больше 2,0 см диагностируют гематому, которая может вызвать послеоперационное осложнение.
Для верификации заявленного способа диагностика возможных осложнений в соответствии с заявленным способом была проведена 487 пациентам.
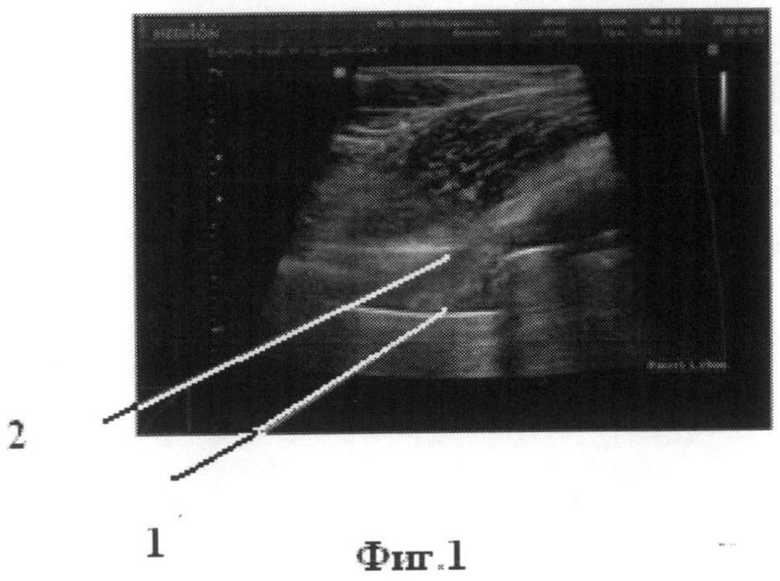
При этом у всех пациентов с толщиной гипоэхогенной зоны, определяемой как передне-задний размер зоны, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки капсулы до 2,0 см при дополнительном исследовании мягких тканей вертельной зоны и передне-латеральной поверхности верхней трети бедра путем перемещения датчика в латеральную сторону, то есть осуществлении полипозиционного сканирования, определялись незначимые единичные включения. Был выявлен невыраженный отек мягких тканей в/3 бедра с незначимыми элементами гипергидратации. Диагностировалась гематома послеоперационного периода без значимых клинических проявлений. Этим пациентам были назначены только обычно проводимые профилактические мероприятия, в том числе профилактической терапии с применением антибиотиков, дополнительные к врачебные назначения и манипуляции не проводились. Причем для подтверждения выбора такой тактики ведения послеоперационных пациентов и достоверности диагностики были проведены лабораторные исследования аспирата гематом, данные которых практически соответствовали норме. Во всех таких случаях дальнейший процесс заживления послеоперационной раны проходил без осложнений. Поэтому был сделан вывод о том, что в этом случае в дополнительных мероприятиях нет необходимости. На рисунке фиг.1 представлена сонограмма лоцируемой зоны, где четко представлена гипоэхогенная зона гематомы с толщиной до 1,5 см между передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухание стенки капсулы.
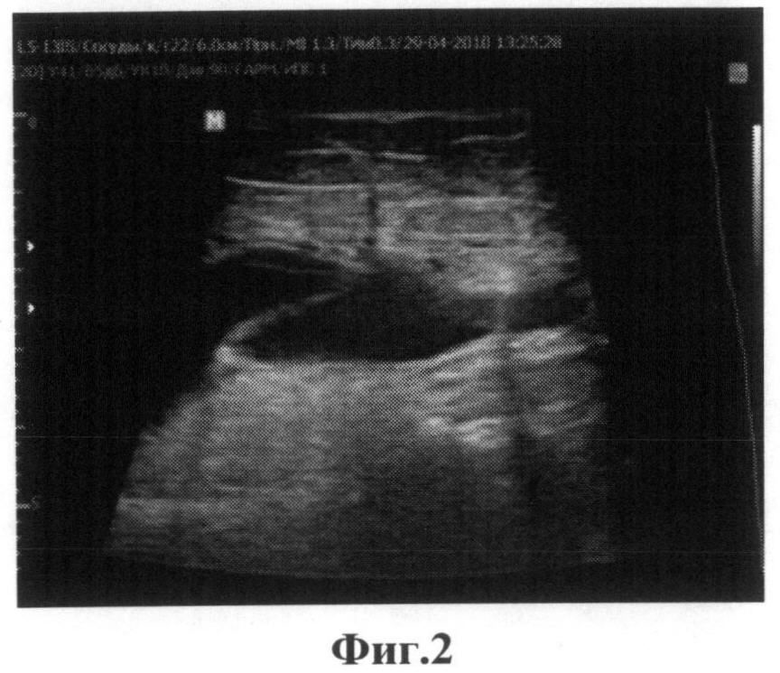
У всех пациентов с толщиной гипоэхогенной зоны, определяемой как передне-задний размер, ограниченный передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки капсулы, более 2,0 см также проводилось дополнительное исследовании мягких тканей в области эндопротеза путем перемещения датчика в латеральную сторону, то есть, осуществляя полипозиционное сканирование. Были выявлены дополнительные зоны пониженной эхогенности и/или в вертельной области, и/или субфасциальном пространстве передне-латеральной поверхности в/3 бедра, и/или в области мягких тканей п/о раны, и/или в над- и подфасциальной зоне. Данные образования имели ограниченный или разлитой характер с нередкой связью с полостью эндопротезированного сустава. На фиг.2 представлена сонограмма дополнителного исследования зоны тканей, прилежащих к зоне ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки капсулы, где четко представлена гипоэхогенная зона гематомы, представляющей собой ограниченные межмышечные жидкостные включения.
Такие образования имеют ограниченный или разлитой характер с нередкой связью с полостью эндопротезированного сустава, что подтверждается исследованиями (пунктирование и аспирация содержимого). При этом пунктирование и аспирация содержимого гематомы гипоэхогенной зоны, определяемой, как передне-задний размер ограниченный передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки капсулы, более 2,0 см показали, что объем содержимого аспирата некоторых гематом превышает ожидаемый объем выявленной гематомы (см. клинический пример 3), что доказывает возможность образования разлитого характера жидкостного образования, связанного с полостью эндопротезированного сустава. Это свидетельствует о том, что гематомы, которые находятся в прилежащих зонах могут быть связаны с гематомой шеечно-капсулярной зоны.
Этим пациентам с целью верификации заявленного способа были проведены дополнительные диагностические исследования, а именно - исследование содержимого аспирата. Анализ аспирата во всех случаях подтверждал, что у пациентов второй группы (толщина зоны более 2,0 см) возможно развитие послеоперационного осложнения. Об этом свидетельствовали, например, такие данные анализов, как повышение уровня С-реактивного белка, выраженный цитоз, которые, как известно, входят в основные критерии, позволяющие заподозрить или диагностировать парапротезную инфекцию (см. С.А.Божкова «Современные принципы диагностики и антибактериальной терапии инфекции протезированных суставов» (обзор литературы), ж. «Травматология и ортопедия России», №3 (61), с.129).
После проведения диагностики (487 человек) заявляемым способом, а также дополнительных исследований, был сделан вывод о том, что с помощью заявляемого способа с большой достоверностью выявляется группа пациентов, у которых возможно развитие послеоперационного осложнения, и в отношении которых необходимо проведение дополнительных исследований и лечебных мероприятий.
Клинический пример 1
Пациент К. 65 лет поступил в ФГБУ «ФЦТОЭ. Минздравсоцразвития РФ» г.Чебоксары 22.06.11 с диагнозом правосторонний деформирующий коксартроз 3-ей степени. 23.06.2010 проведена операция - тотальное эндопротезирование правого тазобедренного сустава (в дальнейшем ТЭП) с применением эндопротеза TRILOC II 50/32 мм. 29.06.2011 - 6 сутки после операции, было проведено УЗИ мягких тканей области эндопротеза, с использованием линейного датчика частотой 5-13 МГц. В шеечно-капсулярной зоне эндопротеза выявлена гипоэхогенная зона, жидкостное образование, определена толщина гипоэхогенной зоны с жидкостным содержимым 1,5 см - передне-задний размер зоны, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухание стенки восстановленной капсулы тазобедренного сустава. Проведено дополнительное исследование прилежащих к суставу зон. Выявлена гипоэхогенная зона в области вертела размером в переднее-заднем направлении 0,8 см. Разрозненные жидкостные структуры небольших размеров в мягких тканях по латеральной поверхности бедра. С целью верификации проведена эвакуация содержимого под контролем УЗИ, получено 5 мл серозно-геморрагического содержимого. Пунктат направлен на лабораторное исследование. Результат от 29.06.2011 г: прозрачность - мутная; цвет - бурый; рН - 7,5; белок - 30 г/л (10-30); СРБ - отр; цитоз - 260/мкл (норма 200); нативный препарат: измененные Er - в большом количестве; Le - 0-1 в поле зрения; окрашенный препарат по Граму: измененные Er - в большом количестве; Le - 0-1 в поле зрения, бактерии - не обнаружено. Результаты соответствуют геморрагическому содержимому на ранних этапах организации. Определено типичное течение послеоперационного процесса, отсутствие включений в патологическом объеме в исследуемых зонах, отсутствие значимых клинических проявлений. Этому клиническому примеру соответствует сонограмма фиг.1. Пациенту проводилась профилактические лечебные мероприятия. Выписан на 13 сутки. Через 3 месяца после проведенной операции осмотрен в условиях поликлиники при ФГБУ «ФЦТОЭ Минздравсоцразвития РФ» г.Чебоксары, тенденции к отрицательной динамике не выявлено.
Клинический пример 2
Пациент Т. 55 лет, поступил в ФГБУ «ФЦТОЭ Минздравсоцразвития РФ» г.Чебоксары. 14.06.2010 с диагнозом двусторонний коксартроз слева 3 ст., справа 2-3 ст. с асептическим некрозом головок бедренных костей 15.07.2010 проведена операция - ТЭП правого тазобедренного с применением эндопротеза TRILOGY 52 мм. 21.07.2010 (6 сутки после операции) проведено УЗИ мягких тканей области эндопротеза. Лоцировано гипоэхогенное включение в зоне, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухания стенки капсулы, толщиной 2,4 см. Паракостально, в вертельной зоне, по латеральной поверхности бедра лоцируются гипоэхогенные включения с толщиной до 2,2 см, протяженностью до 7,5 см. Проведена эвакуация содержимого под контролем УЗИ, получено 19 мл серозно-геморрагического содержимого, (данный объем не считается значимо-патологическим). Пунктат направлен на лабораторное исследование. Результат от 21.07.2010 г: прозрачность - мутная; цвет - бурый; рН - 7,5; белок - 50 г/л; СРБ - отр; цитоз - 320/мкл; нативный препарат: измененные Er - в большом количестве; Le - 0-1 в поле зрения; окрашенный препарат по Граму: измененные Er - в большом количестве; Le - 0-1 в поле зрения, бактерии - не обнаружено. Лабораторные показатели характеризуют гематому в различных стадиях гемолиза, без признаков воспалительного процесса, однако, такие показатели, как содержание белка, цитоз увеличены. Сонограмма дополнительного ультразвукового исследования, в вертельной зоне, по латеральной поверхности бедра на фиг.2, где лоцируются четко ограниченные межмышечные жидкостные включения Диагностированы возможные осложнения, а также возможный неблагоприятный результат эндопротезирования. Назначены дополнительные лечебные мероприятия: назначены инъекции антибиотика - цефриаксон, по 2 г в/в, №5, физиолечение - микротоки на аппарате «Хивомат» продолжительность 5 дней. 27.07.2010 г. пациент был выписан в удовлетворительном состоянии с рекомендацией продолжить лечение амбулаторно. Наблюдался в поликлинике при ФГБУ «ФЦТОЭ Минздравсоцразвития РФ» г.Чебоксары, в течение 1 года, тенденции к отрицательной динамике не выявлено.
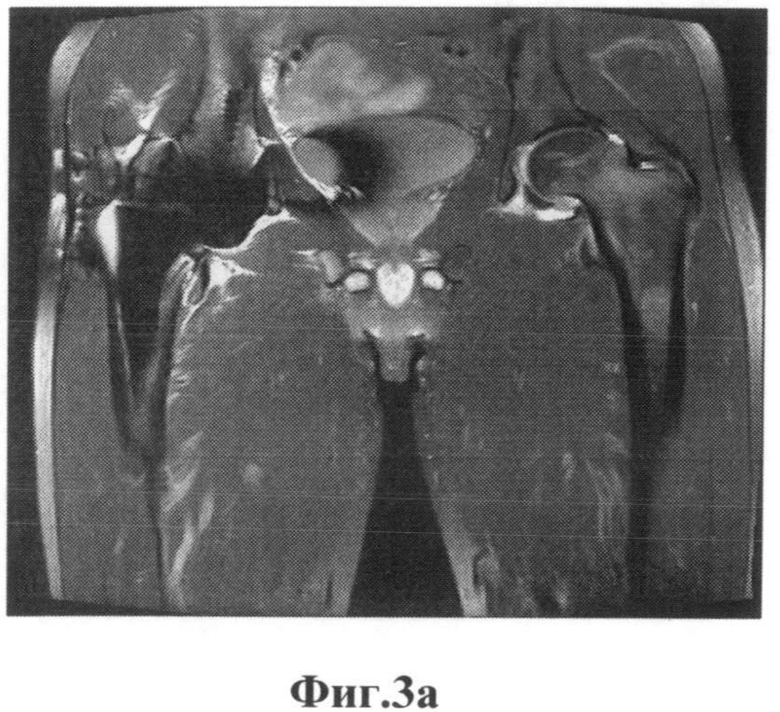
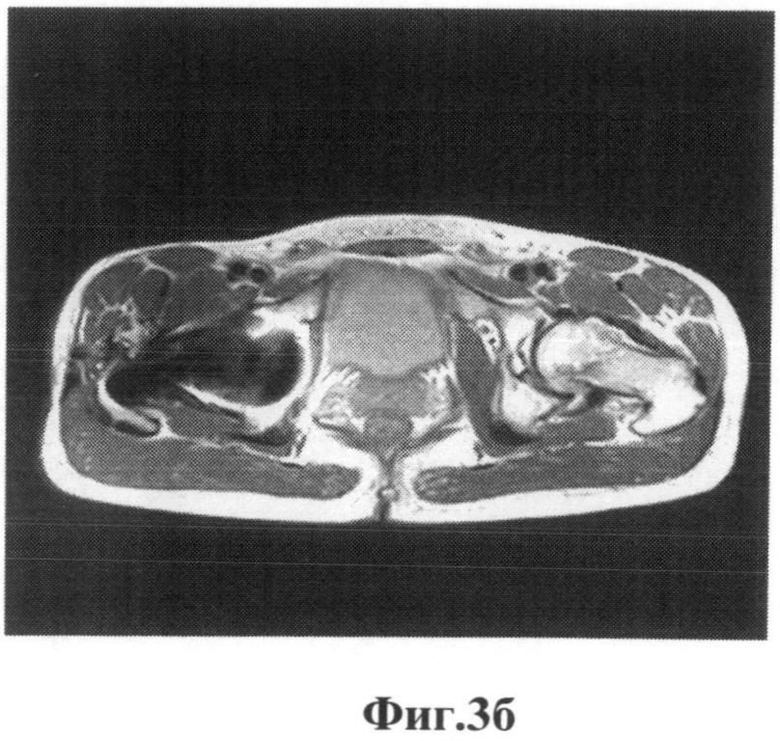
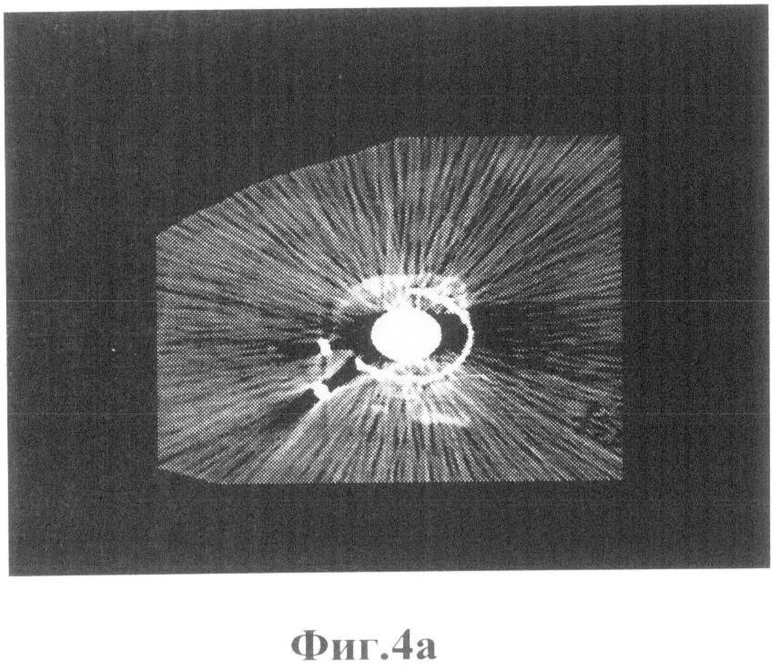
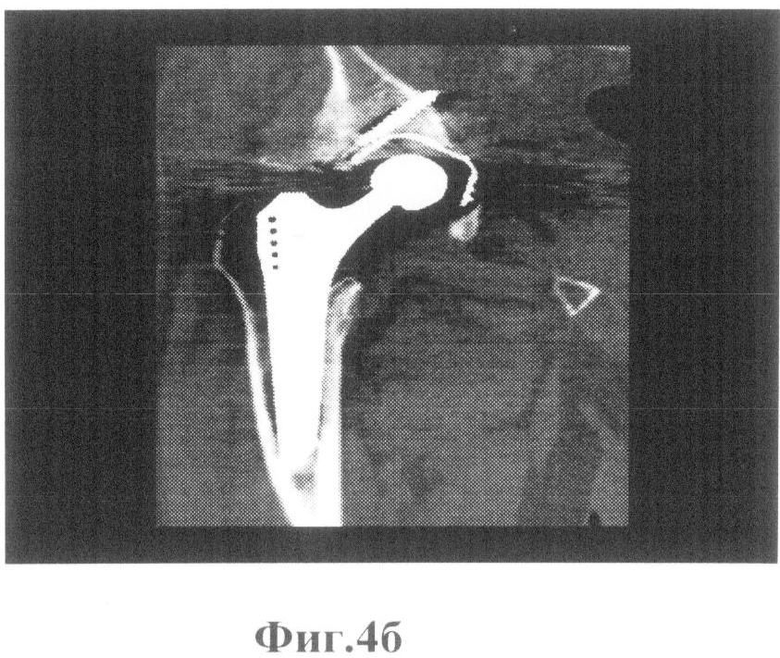
В плане диагностической верификации и попытке визуализации мягких тканей параартикулярной зоны проведено 22.07.2011 г. МРТ, КТ. Выявлены артефакты в зонах интереса, которые маскируют предполагаемые изменения. Оценить качественную характеристику не представляется возможным. Представлены рисунки фиг.3 (а, б), фиг.4(а, б), на которых показаны снимки МРТ, КТ в двух проекциях, с наличием артефактов от металлоконструкций, наслаивающихся на шеечно-капсулярную зону и прилегающую параартикулярную зону.
Клинический пример №3
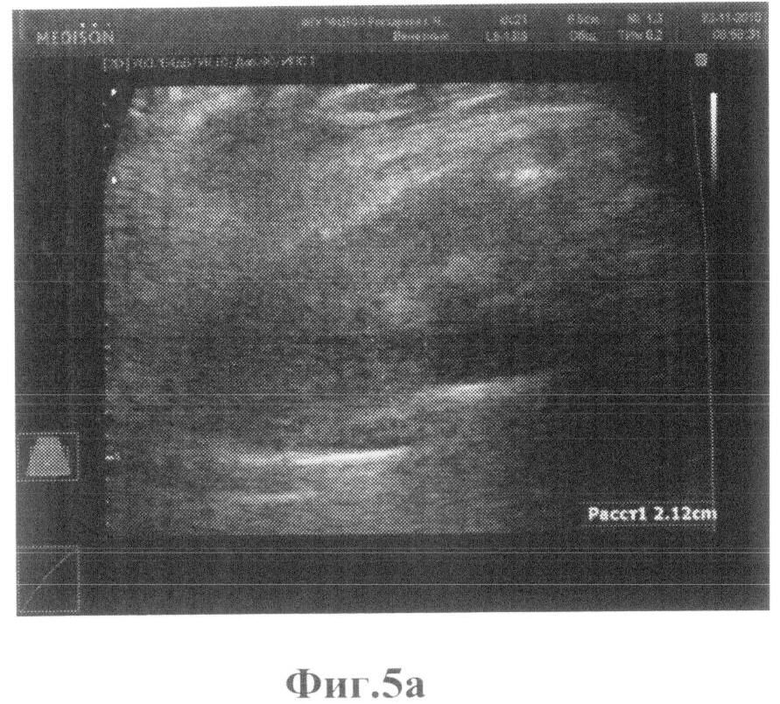
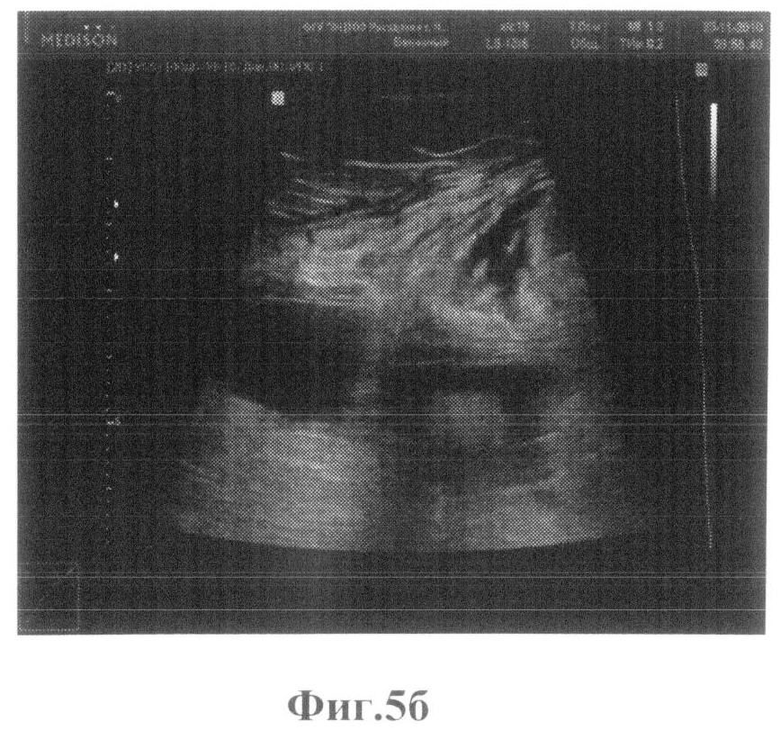
Пациент П. 56 лет поступил в ФГБУ «ФЦТОЭ Минздравсоцразвития РФ» г.Чебоксары 22. 18.11.2010 с диагнозом правосторонний коксартроз справа 3 ст., 21.11.2010 проведена операция ТЭП правого тазобедренного с применением эндопротеза TRILOGY 52 мм. 23.11.2010 УЗИ мягких тканей области эндопротеза, лоцирована гипоэхогенная зона, ограниченная передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухание стенки капсулы, с толщиной в проекции шеечно-капсулярной зоны 2,12 см. При исследовании паракостально, в вертельной зоне, по латеральной поверхности бедра лоцируются гипоэхогенные включения толщиной до 2,2 см, протяженностью до 7,5 см. Проведена эвакуация содержимого под контролем УЗИ, по латеральной поверхности в/3 бедра в области вертела, получено 35 мл серозно-геморрагического содержимого, объем пунктата превосходит объем включения в вертельной зоне, что свидетельствует о разлитом характере жидкостных включений. При пункции области ТБС - незначительное количество серозно-геморрагического содержимого с нитями фибрина, объемом 10 мл. Пунктат направлен на лабораторное исследование. Результат от 23.10.2010 г: прозрачность - мутная; цвет - бурый; рН - 7,5; белок - 56 г/л; СРБ - отр; цитоз - 380/мкл; нативный препарат: измененные Er - в большом количестве; Le - 0-1 в поле зрения; окрашенный препарат по Граму: измененные Er - в большом количестве; Le - 0-1 в поле зрения, бактерии - не обнаружено (лабораторные показатели характеризуют гематому без признаков воспалительного процесса). В связи с отсутствием признаков воспалительного процесса, но увеличением размеров шеечно-капсулярной зоны более 2,0 см диагностирован относительно неблагоприятный результат эндопротезирования с гематомой раннего послеоперационного периода парапротезной зоны, что предполагает дальнейшее динамическое наблюдение на этапе раннего катамнеза с целью предупреждения возможного инфицирования гематомы. На фиг.5а показано увеличение размера гипоэхогенной зоны над областью шейки ЭП, с толщиной в передне-заднем направлении до 2,12 см и наличием анэхогенных зон в проекции мягких тканей латеральной поверхности бедра фиг.5б. Назначен курс антибиотика - инъекции цефриаксон, по 2 г в/в, №5, физиолечение - магнитотерапия 5 дн. Пациент выписан 3.12.2010 г. в удовлетворительном состоянии с рекомендацией продолжить лечение амбулаторно. Наблюдался в поликлинике при ФГБУ «ФЦТОЭ Минздравсоцразвития РФ» г.Чебоксары, в течение 1 года, тенденции к отрицательной динамике не выявлено.
Всего заявленным способом было диагностировано 487 пациентов. У 437 (90,4%) пациентов гипоэхогенная зона в шеечно-капсулярном пространстве варьировалась от 1,5 до 2,0 см, значимого отека мягких тканей не наблюдалось. Послеоперационный период проходил без осложнений. У 38 (7,9%) пациентов шеечно-капсулярный размер от 2,0 до 2,5 см. При этом определялись серозно-геморрагические включения в вертельной зоне и мягких тканях латеральной поверхности в/3 бедра. У 12 (2,5%) пациентов шеечно-капсулярная зона варьировалась в размерах выше 2,5 см. При этом лоцировались жидкостные структуры в области вертела, над и подфасциальной зоны в/3 бедра. Проводились пункционные манипуляции. В дальнейшем было назначено и проведено необходимое лечение.
Всего заявленным способом было исследовано 487 пациентов. У 437 (89,8%) пациентов гипоэхогенная зона в шеечно-капсулярном пространстве варьировала от 1,5 до 2,0 см, значимого отека мягких тканей и объемных жидкостных структур в прилежащей области не наблюдалось. Послеоперационный период проходил без осложнений. У 40 (10,2%) пациентов шеечно-капсулярный размер варьировал больше 2,0 см. При этом определялись серозно-геморрагические включения в вертельной зоне и мягких тканях латеральной поверхности в/3 бедра в виде эхографически ограниченных объемных гипо- и анхогенных включений. При выявлении гематомы парапротезной зоны в размерах выше значения 2,0 см в шеечно-капсулярной области потребовало дальнейших врачебных действий. Проводились пункционные манипуляции как под контролем УЗИ, так и без него, с обязательной обрисовкой маркерами на коже области патологических включений во время УЗ исследования. В дальнейшем было назначено и проведено необходимое лечение. В таблице представлены данные диагностики заявляемым способом.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ ПЕРИПРОТЕЗНЫХ ГЕМАТОМ ПОСЛЕ РЕВЕРСИВНОГО ЭНДОПРОТЕЗИРОВАНИЯ ПЛЕЧЕВОГО СУСТАВА | 2020 |
|
RU2737019C2 |
| СПОСОБ ДИАГНОСТИКИ СТРУКТУРНЫХ ИЗМЕНЕНИЙ В МЯГКИХ ТКАНЯХ ПАРАВЕРТЕБРАЛЬНОЙ ЗОНЫ ПОСЛЕ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ПОЗВОНОЧНИКА | 2018 |
|
RU2687015C1 |
| СПОСОБ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА | 2009 |
|
RU2407475C1 |
| Способ определения хирургической тактики ревизионного эндопротезирования крупных суставов при инфекционном осложнении | 2018 |
|
RU2692960C1 |
| СПОСОБ ДИАГНОСТИКИ β2 МИКРОГЛОБУЛИНОВОГО АМИЛОИДОЗА У БОЛЬНЫХ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК 5 СТАДИИ, НАХОДЯЩИХСЯ НА ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ | 2012 |
|
RU2500352C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ВЫСОКОМ ВЫВИХЕ БЕДРА | 2009 |
|
RU2406459C1 |
| Способ ушивания раны после операции на тазобедренном суставе | 2016 |
|
RU2632536C1 |
| ЭНДОПРОТЕЗ ТАЗОБЕДРЕННОГО СУСТАВА ДЛЯ СОБАК КОНСТРУКЦИИ САМОШКИНА-СЛЕСАРЕНКО И СПОСОБ ИМПЛАНТАЦИИ ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА У СОБАК | 1997 |
|
RU2095033C1 |
| СПОСОБ ПРОФИЛАКТИКИ ВЫВИХА ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА | 2009 |
|
RU2398539C1 |
| Способ для борьбы с инфекцией глубоких слоёв мягких тканей при эндопротезировании тазобедренного сустава | 2018 |
|
RU2697989C1 |
Изобретение относится к медицине, а именно - к диагностике в травматологии. Способ включает проведение ультразвукового исследования мягких тканей для выявления гипоэхогенных зон и жидкостного содержимого. Используют датчики в диапазоне 5-13 МГц. Исследование проводят в проекции шеечно-эндокапсулярной зоны эндопротеза на 2-6 день после операции. Определяют толщину гипоэхогенной зоны с жидкостным содержимым, как переднее-задний размер зоны, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухание стенки восстановленной капсулы тазобедренного сустава. Причем при толщине зоны до 2,0 см диагностируют гематому послеоперационного периода без значимых клинических проявлений. Толщина зоны больше 2,0 см характеризует гематому, которая может вызвать послеоперационное осложнение. Способ предупреждает развитие послеоперационных осложнений. 1 табл., 8 ил., 3 пр.
Способ диагностики послеоперационных осложненеий после эндопротезирования тазобедренного сустава, включающий проведение ультразвукового исследования мягких тканей из переднего доступа в паховой области с использованием датчиков в диапазоне 5-13 МГц, при котором выявляют гипоэхогенные зоны и жидкостное содержимое, отличающийся тем, что ультразвуковое исследование проводят в проекции шеечно-эндокапсулярной зоны эндопротеза на 2-6 день после операции, причем определяют толщину гипоэхогенной зоны с жидкостным содержимым, как переднее-задний размер зоны, ограниченной передней поверхностью шейки эндопротеза и поверхностью, ограничивающей максимальное выбухание стенки восстановленной капсулы тазобедренного сустава, при этом при толщине зоны до 2,0 см диагностируют гематому послеоперационного периода без значимых клинических проявлений, а при толщине больше 2,0 см диагностируют гематому, которая может вызвать послеоперационное осложнение.
| ГАЖОНОВА В.Е | |||
| и др | |||
| Возможности ультразвукового исследования в диагностике послеоперационных осложнений при эндопротезировании тазобедренного сустава | |||
| //Радиология-практика | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| СПОСОБ ДИАГНОСТИКИ СИНОВИТА ТАЗОБЕДРЕННОГО И КОЛЕННОГО СУСТАВОВ С ОПРЕДЕЛЕНИЕМ КОЛИЧЕСТВА ЖИДКОСТИ В НИХ | 2006 |
|
RU2305489C1 |
| СПОСОБ ЛЕЧЕБНОГО ВОЗДЕЙСТВИЯ НА ПАТОЛОГИЧЕСКОЕ СОСТОЯНИЕ ОРГАНИЗМА | 1998 |
|
RU2143255C1 |
| ЗУБАРЕВ А.Р | |||
| и др | |||
| Ультразвуковое исследование опорно-двигательного аппарата у взрослых и | |||
Авторы
Даты
2013-10-27—Публикация
2012-03-01—Подача