Предлагаемое изобретение относится к области медицины, а именно к нейрохирургии, и может быть использовано при оперативном лечении двухсторонних стенозирующих дегенеративных компрессионных поражений пояснично-крестцового отдела позвоночника.
Механическими причинами возникновения корешкового синдрома являются сужение позвоночного канала и межпозвонкового отверстия, обусловленные как статическим (грыжа диска, гипертрофия связок, узкий канал, остеофиты, утолщение капсул межпозвонковых суставов), так и динамическим стенозами (вследствие нестабильности), либо их сочетанием [1, 2].
Известен способ остеопластической ламинотомии единым блоком [3], включающий продольный разрез по средней линии над остистыми отростками кожи, грудопоясничной фасции, надостистой связки. Последовательное послойное скелетирование остистых отростков и пластин дужек позвонков, формирование единого костно-связочного блока, для чего в области верхнего края наиболее краниальной и нижнего края каудальной дужек позвонков с обеих сторон производят рассечение желтой связки. Затем на всем протяжении разреза последовательно билатерально рассекают пластины дужек позвонков, и, оттягивая за верхний остистый отросток ламинотомированный костно-связочный блок, удерживаемый надостистой, межостистой и желтой связками, пересекают эти связки на уровне краниальной границы. Полученный несвободный костно-связочный ламинотомированный единый блок, оставшийся зафиксированным в ране у своего каудального конца за счет надостистой и межостистой связок, отгибают книзу и в сторону, открывая операционное поле. Затем восстанавливают заднюю стенку позвоночного канала путем укладки ламинотомированного костно-связочного блока на место и фиксируют, начиная с каудального конца раны, 8-образными швами шелковыми нитями последовательно с каждой стороны послойного зашивания раны.
Недостатками известного способа являются: отсутствие адекватного расширения позвоночного канала и связанные с этим трудоемкость внутриканальных манипуляций, невозможность действий на межпозвонковом диске, а также предрасположенность к развитию в отдаленном послеоперационном периоде нестабильности позвоночника.
Наиболее близким к предлагаемому является способ реконструкции позвоночного канала для подхода к спинному мозгу, представляющий костнопластическую ламинэктомию едиными блоками [4], который включает рассечение задней стенки позвоночного канала продольными параллельными разрезами по линии суставных отростков с сохранением их целостности. При этом дужки рассекают в косо-фронтальной плоскости возле суставных отростков, рассекают заднюю стенку позвоночного канала снизу или сверху с образованием мобильных П-, Н-, или С-образных лоскутов на ножках, состоящих из дужек позвонков, остистых отростков и связок (в т.ч. желтой - с двух сторон), с отведением их кверху, книзу или в сторону. После выполнения внутриканальных манипуляций на спинном мозге П-, Н-, или С-образные лоскуты на ножках укладывают на свое место, причем, дужки позвонков фиксируют чрескостными швами или костными гвоздями, а связки - узловыми швами. Послеоперационную рану ушивают без костно-пластической фиксации позвоночника.
Однако известный способ реконструкции позвоночного канала при оперативном лечении стенозирующих поражений позвоночника обладает существенными недостатками, а именно: ограничение зоны визуализации нервных структур и межпозвонковых дисков за счет недостаточного объема декомпрессии позвоночного канала, а (но не смотря на это) доступ является значительно травматичным в отношении мышечно-связочного аппарата оперируемого позвоночно-двигательного сегмента и способствует нарушению биомеханики оперированного позвоночно-двигательного сегмента (ПДС).
Исходя из анализа известных источников информации, раскрывающих особенности реконструкции позвоночного канала при оперативном лечении стенозирующих компрессионных поражений пояснично-крестцового отдела позвоночника, а также устранения недостатков известных технологий, была поставлена задача: полностью ликвидировать стеноз позвоночника за счет полноценного и минимально травматичного расширения позвоночного канала с сохранением стабильности и гибкости позвоночника в послеоперационном периоде при двухсторонней локализации патологического процесса за счет исключения пересечения надостистой, межостистой и желтой связок, а также отсутствия грубого скелетирования межостистого промежутка с максимальным сохранением мягких тканей противоположной доступу стороны.
Поставленная задача предлагаемого «Способа реконструкции позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника» решена следующим образом.
Реконструкция позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника включает скелетирование межостистого промежутка в области стенозирующего процесса, рассечение дужек позвонков, мобилизацию задней стенки позвоночного канала, выполнение интраканальных манипуляций и восстановление целостности задней стенки позвоночника. Новым в предлагаемом способе является то, что производят одностороннее скелетирование межостистого промежутка в проекции максимального стенозирующего процесса. Затем, при осуществлении трансспинозного доступа к позвоночному каналу выделенный остистый отросток позвонка условно разделяют на три части - дистальную, среднюю и проксимальную, отсекают верхушку остистого отростка позвонка контрлатерально в горизонтальной плоскости на границе между дистальной и средней его частями. После чего дополнительно скелетируют мышцы, прикрепляющиеся к основанию остистого отростка позвонка, с противоположной стороны. Расширяют центральную и латеральную зоны позвоночного канала, сохраняя дугоотросчатые суставы позвонков с обеих сторон, расслаивают и иссекают гипертрофированную часть желтой связки на стороне стенозирующего процесса до дурального мешка, сохраняя смежные связки надостистую и межостистую, и восстанавливают заднюю стенку позвоночного канала. Фиксируют ранее отсеченную культю верхушки остистого отростка позвонка к мышечно-связочному аппарату ипсилатеральной (оперированной) стороны.
Поясняем существенные отличительные признаки предлагаемого способа.
Выполнение доступа к позвоночному каналу путем одностороннего скелетирования межостистого промежутка (даже при двухсторонней локализации патологического процесса) позволяет уменьшить послеоперационный болевой вертеброгенный синдром и улучшить качество жизни пациентов в послеоперационном периоде за счет ограничения хирургической агрессии, сохранить большую часть паравертебральных структур с одной стороны неповрежденными, снизить трофические расстройства связочного аппарата и мышечной ткани, так как отсутствует прямое их повреждение.
Осуществление трансспинозного доступа к позвоночному каналу со спилом верхушки остистого отростка позвонка контрлатерально в горизонтальной плоскости необходимо для: минимально травматичного доступа к позвоночному каналу с сохранением опороспособности паравертебральной мускулатуры; максимально возможной визуализации невральных структур без дефицита осуществления интраканальных манипуляций (не только дурального мешка, но и манжет спинно-мозговых корешков).
Условное деление остистого отростка позвонка на 3 части (дистальную, среднюю и проксимальную) необходимо для более точного подхода к спилу верхушки остистого отростка позвонка с учетом индивидуальных особенностей костной структуры. Определяемая граница между дистальной и средней третью, принимаемая за ориентир для резекции верхушки остистого отростка позвонка, является необходимым участком для адекватного восстановления заднего опорного комплекса.
Выполнение микрохирургической реконструкции позвоночного канала с сохранением дугоотросчатых суставов позвонков с обеих сторон, расслоение и иссечение гипертрофированной части желтой связки на стороне стенозирующего процесса до дурального мешка, сохраняя смежные связки надостистую и межостистую, обеспечивает минимизацию послеоперационных биомеханических нарушений, профилактику вторичной компрессии невральных структур. А также обеспечить максимально широкую реконструкцию позвоночного канала с возможность визуализации не только дурального мешка, но и манжет спинно-мозговых корешков и межпозвонковых дисков.
Восстановление задней стенки позвоночного канала с фиксацией ранее отсеченной культи верхушки остистого отростка позвонка к мышечно-связочному аппарату ипсилатеральной (оперированной) стороны позволяет восставить стабильность заднего опорного комплекса, осуществить возможность ранней активизации пациентов и исключить необходимость в установке стабилизирующих конструкций.
Проведенные патентные исследования и анализ научно-медицинской информации, отражающей существующий уровень технологий оперативного лечения стенозирующих поражений пояснично-крестцового отдела позвоночника, а именно, доступов к позвоночному каналу с его реконструкцией, не выявили способов, идентичных предложенному. В связи с чем, можно сделать вывод о соответствии заявляемого технического решения критерию изобретения «новизна».
Последовательность и взаимосвязь приемов предлагаемого способа обеспечивают достижение нового технологического медицинского результата в решении поставленной задачи, а именно:
- Широкая реконструкция позвоночного канала, предотвращающая повторное стенозирование на оперативном уровне.
- Полноценная визуализация нервных структур (дурального мешка и спинномозговых корешков) и межпозвонкового диска.
- Уменьшение травматичности доступа за счет отсутствия грубого повреждения паравертебральных мышц и связок с одной из сторон позвоночного канала.
- Возможность сохранить естественную биомеханику, предотвратить формирование нестабильности в оперированных позвоночно-двигательных сегментах (ПДС) и исключить необходимость в сочетанном использовании стабилизирующих конструкций за счет минимально инвазивной реконструкции при сохранении задних опорных структур (смежных надостистой и межостистой связок) и фасеточных суставов.
Из вышеизложенного следует, что заявляемый способ соответствует критерию патентоспособности «изобретательский уровень».
Предлагаемый способ реконструкции позвоночного канала предназначен для использования в здравоохранении и может быть применен в нейрохирургии. Возможность его осуществления подтверждена описанными в заявке приемами и средствами, следовательно, предлагаемое решение соответствует критерию изобретения «промышленная применимость».
Сущность предлагаемого способа реконструкции позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника поясняется рисунками, где представлены:
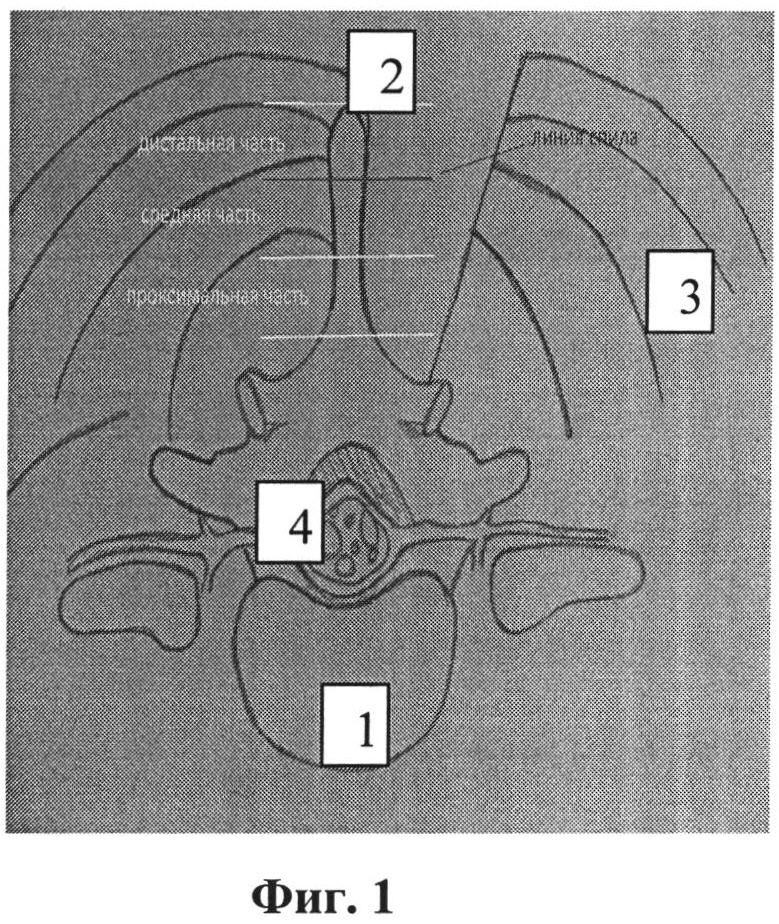
Фиг.1 - одностороннее отведение паравертебральных мышц; условное деление остистого отростка позвонка на 3 части (дистальную, среднюю и проксимальную), красной чертой показан уровень отсечения его верхушки - граница между дистальной и средней третью;
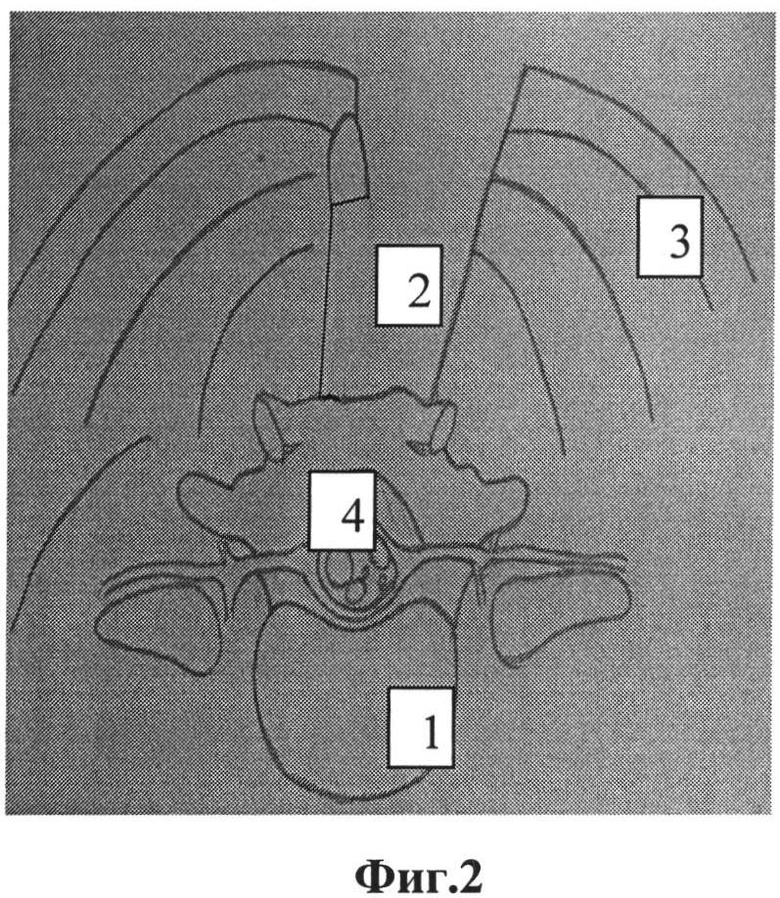
Фиг.2 - спил верхушки остистого отростка;
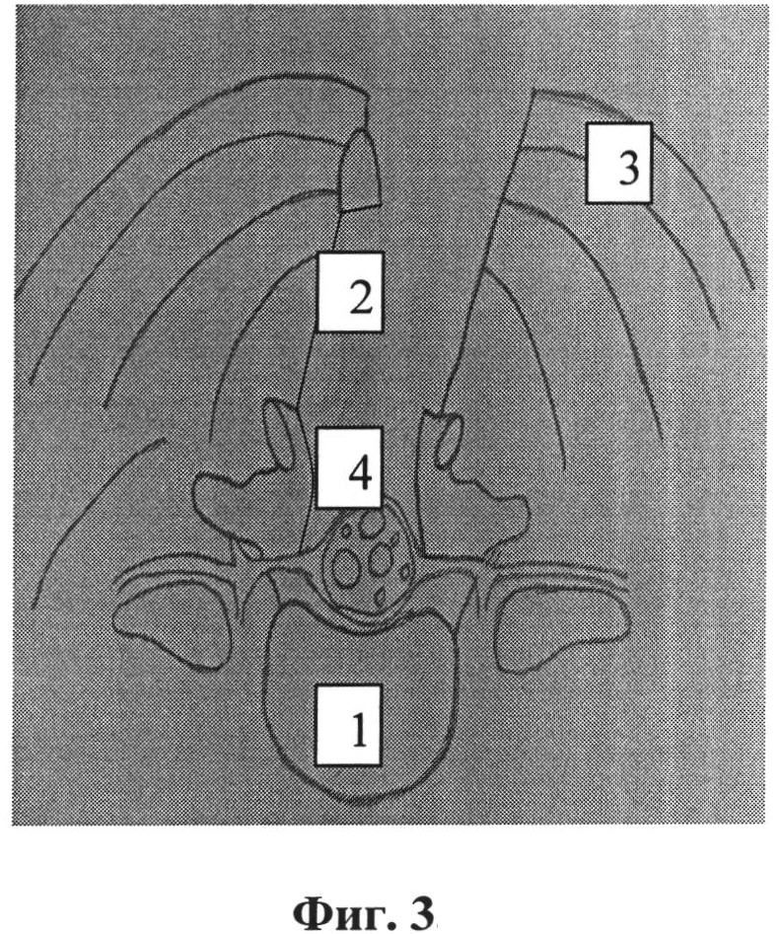
Фиг.3 - вид сформированного костного окна;
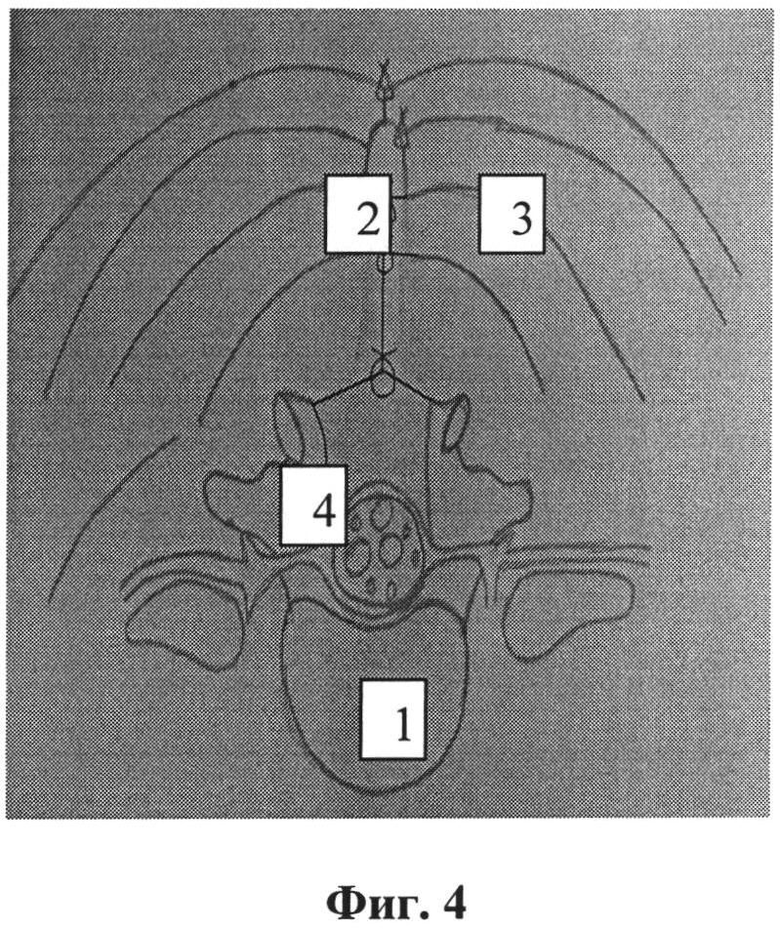
Фиг.4 - вид ушитой послеоперационной раны.
Для пояснения вышеописанных рисунков представляем расшифровку позиций на рисунках, представленных в приложении к описанию заявки:
1 - межпозвонковый диск;
2 - остистый отросток;
3 - паравертебральные мышцы;
4 - дуральный мешок.
Сущность предлагаемого «Способа реконструкции позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника» заключается в следующем.
После обработки операционного поля раствором антисептика, под внутривенным наркозом с использованием ИВЛ (искусственной вентиляции легких), в положении больного «лежа на животе» с разгрузочными валиками под грудную клетку и таз, производят продольный разрез кожи и подкожно-жировой клетчатки в проекции остистых отростков позвонков в области стенозирующего процесса. Выполняют одностороннее скелетирование межостистого промежутка в зависимости от его максимального сужения или более выраженной неврологической симптоматики (см. приложение к описанию, фиг.1). Затем, при помощи высокоскоростной дрели осуществляют трансспинозный подход к позвоночному каналу со спилом верхушки остистого отростка позвонка контрлатерально в горизонтальной плоскости (см. приложение к описанию, фиг.2). Перед отсечением остистый отросток позвонка по его длине условно разделяют на 3 части (дистальную, среднюю и проксимальную), граница между дистальной и средней частями является ориентиром для резекции верхушки остистого отростка позвонка (см. приложение к описанию, фиг.1). В последующем при помощи торцевой насадки выполняют микрохирургическую реконструкцию позвоночного канала, расширяя центральную и латеральную зоны позвоночного канала, сохраняя дугоотросчатые суставы позвонков с двух сторон (см. приложение к описанию, фиг.3). Выявленную желтую связку при ее повреждении расслаивают и иссекают при помощи невротома, конхотома и/или писталетных кусачек на том участке, где определяется ее гипертрофия. В случае если желтая связка не изменена, то осуществляют только ее мобилизацию от подлежащей кости. Писталетными кусачками производят двухстороннюю фораминотомию. Односторонний доступ к позвоночному каналу и его реконструкция позволяют произвести ревизию дурального мешка и спинномозговых корешков с двух сторон, устранить стенозирующие повреждения позвоночного канала и причину диско-радикулярного конфликта. В последующем осуществляют восстановление задней стенки позвоночного канала с фиксацией культи верхушки остистого отростка позвонка к мышечно-связочному аппарату ипсилатеральной (оперированной) стороны при помощи 2-3 лигатур (см. приложение к описанию, фиг.4). Рану промывают раствором антисептика, накладывают послойно швы на рану и асептическую повязку.
Сущность предлагаемого способа поясняется примером конкретного выполнения.
Пациент А., 1948 г.р., госпитализирован в нейрохирургическое отделение НУЗ Дорожная Клиническая Больница на станции Иркутск-Пассажирский ОАО «РЖД» 19.12.2011 г. с жалобами на выраженные боли в пояснично-крестцовой области, возникающие при динамических нагрузках; иррадиирующие в обе ягодицы, по передне-боковой поверхности обоих бедер, голеней, с проекцией во все пальцы обеих стоп, больше справа, усиливающиеся при кашле, чихании. Онемение в зоне болевого синдрома. Слабость в обеих нижних конечностях, появляющуюся после длительной ходьбы.
Пациент болен около 25 лет, с ежегодными обострениями в количестве 5 раз. Консервативное лечение в течение 3-х месяцев малоэффективно.
При неврологическом обследовании: черепно-мозговые нервы и верхние конечности интактны. Занимает анталгическое положение. Ходит при помощи одного костыля, хромает на правую ногу. Поясничный лордоз сглажен. Движения в пояснично-крестцовом отделе позвоночника резко болезненны, заблокированы. Симптом Лассега D=40*, S=55*. Коленные рефлексы D<S, ахилловы: D=>S. Дефанс паравертебральных мышц III ст. Патологических рефлексов нет. Мышечный тонус в руках - нормальный; в ногах (дистальные отделы правой нижней конечности) - парез разгибателей правой стопы. Нарушения чувствительности в виде гипестезии пятнами по ходу L4, L5 корешков с двух сторон. Тазовые нарушения отсутствуют.
При проведении маршевой пробы с нагрузкой (выполнение 10 приседаний) - выявлено прогрессирование неврологического дефицита с расширением зоны гипестезии полирадикулярного характера, выпадение коленных рефлексов с двух сторон, повышением симптомов натяжения - справа с угла 30°, слева с угла 40°.
Выполнено обследование: MPT пояснично-крестцового отдела позвоночника. Заключение: Остеохондроз пояснично-крестцового отдела позвоночника, 2-3 период. Центральные протрузии дисков LII-LIII 4,5 мм, LIII-LIV 5,0 мм, LIV-LV до 6,5 мм. На фоне выраженной гипертрофии дугоотросчатых суставов на уровне LIII-LIV, LIV-LV с двух сторон.
Электронейромиография нижних конечностей: снижение амплитуды максимального М-ответа при стимуляции большеберцовых и малоберцовых нервов с двух сторон, больше справа.
Поясничная спондилография с функциональными пробами: Остеохондроз пояснично-крестцового отдела позвоночника. Признаков нестабильности не выявлено.
Диагноз: Вертеброгенный синдром. Обострение. Остеохондроз пояснично-крестцового отдела позвоночника. Протрузии дисков LII-LIII, LIII-LIV, LIV-LV. Дегенеративный стеноз позвоночного канала на уровне LIII-LIV, LIV-LV за счет гипертрофии желтой связки и артроза дугоотросчатых суставов. Радикулоневрит L4, L5 с двух сторон. Синдром люмбоишиалгии с двух сторон, больше справа. Синдром каудогенной перемежающейся хромоты. Выраженный рецидивирующий болевой и мышечно-тонический синдромы.
Учитывая данные клинико-неврологического обследования, результаты дополнительных методов исследования, выраженный болевой синдром, устойчивый к консервативной терапии, пациенту показано оперативное лечение в объеме - реконструкция позвоночного канала на уровне LIII-LIV, LIV-LV, с парциальной резекцией медиальных отделов дугоотросчатых суставов. Учитывая отсутствие признаков нестабильности и необходимости в стабилизации ПДС (позвоночно-двигательного сегмента), решено выполнить минимально-инвазивную реконструкцию позвоночного канала с правосторонним доступом через остистый отросток позвонка.
Выполнена микрохирургическая реконструкция позвоночного канала на уровне LIII-LIV, LIV-LV, из правостороннего трансспинозного доступа с парциальной резекцией дугоотросчатых суставов LIII-LIV, LIV-LV с двух сторон по заявляемому способу. Менингорадикулолизис, фораминотомия для L4, L5 корешков с двух сторон.
Под внутривенным наркозом с использованием искусственной вентиляции легких (ИВЛ), в положении больного «лежа на животе» с разгрузочными валиками, после обработки операционного поля раствором антисептика произведен продольный разрез кожи и подкожно-жировой клетчатки в проекции остистых отростков LIII, LIV позвонков. Под интраоперационным контролем ЭОП определено положение и направление вышеописанных костных структур. Произведено одностороннее (левостороннее) скелетирование межостистых промежутков LIII-LIV, LIV-LV. При помощи высокоскоростной дрели осуществлен трансспинозный доступ с горизонтальным спилом верхушки остистого отростка LIV позвонка вправо (контрлатерально), дополнительно скелетированы мышцы в области основания остистого отростка LIV позвонка справа. При помощи торцевой насадки выполнена микрохирургическая реконструкция позвоночного канала с резекцией медиальных отделов дугоотросчатых суставов LIII, LIV, LV позвонков с двух сторон, но с сохранением их целостности. Выявленная желтая связка расслоена, при помощи невротома, конхотома и писталетных кусачек удалены ее гипертрофированные участки с двух сторон. Произведена ревизия позвоночного канала с выполнением фораминотомии по ходу L4, L5 корешков с двух сторон. Подвижность дурального мешка и спинно-мозговых корешков на указанных уровнях восстановлена полностью, признаков продолжающейся компрессии не выявлено. Ремодилерирование спинно-мозгового канала привело к отсутствию необходимости манипуляций на межпозвонковых дисках. Микрохирургический гемостаз эпидуральных вен. Выполнено восстановление задней стенки позвоночного канала с фиксацией культи остистого отростка LIV позвонка к мышечно-связочному аппарату ипсилатеральной (оперированной) стороны при помощи 3-х лигатур. Послойное ушивание раны, асептическая повязка.
В послеоперационном периоде проводилось: антибактериальная, симптоматическая, вазоактивная, витаминотерапия, ЛФК, массаж, перевязки, курс гипербарической оксигенации.
При выписке состояние пациента - удовлетворительное. В неврологическом статусе сохранялись незначительный мышечно-тонический синдром и легкая гипестезия по ходу L4, L5 корешков с двух сторон, слабости разгибателей правой стопы нет. При оценке по ВАШ (визуально-аналоговая шкала боли) уровень болевого синдрома составил 6 мм, что соответствует минимальному значению.
Через 3 месяца после операции при контрольном объективном и клиническом обследованиях неврологического дефицита не выявлено, болевой синдром отсутствует, восстановлена работоспособность и качество жизни. Пациент приступил к прежней трудовой деятельности с допуском к управлению башенным краном.
С использованием предлагаемого способа, прооперировано 4 пациента с 2- и 3-уровневыми стенозирующими компрессионными поражениями пояснично-крестцового отдела позвоночника.
Болевой синдром, оцененный по визуально-аналоговой шкале боли (ВАШ), значительно снизился после операции у всех пациентов. При контрольном обследовании через 3 и 6 месяцев после оперативного вмешательства у всех пациентов не было выявлено прогрессирования дегенеративного процесса с формированием грыж межпозвонковых дисков, появления сегментарной нестабильности и ухудшения неврологической симптоматики. Для исследования объема движений в оперированном отделе позвоночника использован метод функциональной спондилографии. При анализе рентгенологических данных, в отмеченные протоколом временные точки, признаков гипермобильности или нестабильности в оперированных и смежных с операцией ПДС не выявлено.
Качество жизни, оцененное по шкале Освестри с дооперационного уровня - 70 (40; 80) баллов, достоверно улучшилось после операции и к 6 месяцам наблюдения составляло 15 (10; 18) баллов (Pw<0,001). Кровопотеря составила 100 (60; 115) мл. Время операции при выполнении предлагаемого способа составило 90,7 (78; 110) минут, что значительно меньше по сравнению с выполнением таких операций известными способами. После выполнения операции заявляемым способом пациенты активизируются на второй день и могут быть отпущены домой на 8-9 сутки, что также значительно меньше, чем при известных методиках. Длительность стационарного лечения пациентов, оперированных по заявляемой методике, составила 9 суток (8; 10), что статистически значимо меньше, чем при способе декомпрессивной ламинэктомии - 12 (11; 14) суток и декомпрессивно-стабилизирующей методике -11 (10; 13) суток, выполненными той же операционной бригадой (р=001). Оперированные по предложенной методике пациенты вернулись к прежней трудовой деятельности в среднем в течение 80 (65; 85) суток после операции. В то время, как после декомпрессивной ламинэктомии и декомпрессивно-стабилизирующей методики, трудовая реабилитация выглядела следующим образом: 45% вернулись к своей работе через 90 дней, 20% - через 180 дней, 35% - через 240 дней после операции.
Предлагаемый «Способ реконструкции позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника» позволил при минимальной операционной травме максимально ликвидировать сужение позвоночного канала и создать условия для выполнения необходимых манипуляций на спинном мозге при одностороннем доступе к очагу стенозирующего процесса, восстановить качество жизни, трудовую и социальную адаптацию пациентов. В отдаленном послеоперационном периоде не возникло необходимости в проведении дополнительных декомпрессивных или декомпрессивно-стабилизирующих вмешательств на оперированном позвоночно-двигательном сегменте.
Источники информации
1) Etebar S., Cahill D.W. Risk factors for adjacent-segment failure following fixation with rigid instrumentation for degenerative instability. // J Neurosurg. - 1999 Apr. - Vol.90. Suppl. 2. - P.163-169.
2) Hansraj K.K., O'Learly P.F., Camissa F.P. Jr., et al. Decompression, fusion, and instrumentation surgery for complex lumbar spinal stenosis // Clin. Orthop.Relat. Res. - 2001. - Vol.384. - P.18-25.
3) Raimondi A.J., Gutierrez E.A., Di Rocco C. // J. Neurosurg (P.555-560). - 1976. - Vol.45.
4) Патент RU №2142748, A61B 17/56, от 30.01.96, опубл. 20.12.1999.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДОСТУПА К ПОЗВОНОЧНОМУ КАНАЛУ ПРИ СТЕНОЗИРУЮЩЕМ ПОРАЖЕНИИ ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2012 |
|
RU2508909C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ПОЗВОНОЧНОГО КАНАЛА ПРИ ОПУХОЛИ СПИННОГО МОЗГА | 2014 |
|
RU2567824C1 |
| СПОСОБ МИКРОХИРУРГИЧЕСКОЙ ДЕКОМПРЕССИИ НЕРВНО-СОСУДИСТЫХ СТРУКТУР ПОЗВОНОЧНОГО КАНАЛА ПРИ ЛЕЧЕНИИ СТЕНОЗА ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2016 |
|
RU2628653C1 |
| СПОСОБ КОСТНО-ПЛАСТИЧЕСКОЙ ЛАМИНЭКТОМИИ | 2006 |
|
RU2336041C2 |
| СПОСОБ РЕКОНСТРУКЦИИ ПОЗВОНОЧНОГО КАНАЛА И ЗАДНЕЙ СТАБИЛИЗАЦИИ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА | 2020 |
|
RU2751409C1 |
| Способ реконструкции позвоночного канала при многоуровневом стенозе шейного отдела позвоночника | 2019 |
|
RU2728106C2 |
| Способ хирургического лечения многоуровневых дегенеративных заболеваний поясничного отдела позвоночника | 2019 |
|
RU2717370C1 |
| СПОСОБ ЗАДНЕГО СПОНДИЛОДЕЗА | 2018 |
|
RU2703385C1 |
| СПОСОБ ЗАДНЕГО СПОНДИЛОДЕЗА | 2015 |
|
RU2601855C1 |
| СПОСОБ ЛАМИНОПЛАСТИКИ ПРИ ПЕРВИЧНЫХ ОПУХОЛЯХ СПИННОГО МОЗГА | 2023 |
|
RU2810244C1 |
Изобретение относится к медицине, а именно к нейрохирургии при двухстороннем стенозирующем компрессионном поражении пояснично-крестцового отдела позвоночника, в том числе при полисегментарном характере. Производят одностороннее скелетирование межостистого промежутка в проекции максимального стенозирующего процесса. Выделенный остистый отросток позвонка условно разделяют на три части - дистальную, среднюю и проксимальную. Отсекают верхушку остистого отростка позвонка контрлатерально в горизонтальной плоскости на границе между дистальной и средней его частями. Скелетируют мышцы, прикрепляющиеся к основанию остистого отростка позвонка, с противоположной стороны. Расширяют центральную и латеральную зоны позвоночного канала, сохраняя дугоотросчатые суставы позвонков с обеих сторон. Расслаивают и иссекают гипертрофированную часть желтой связки на стороне стенозирующего процесса до дурального мешка, сохраняя надостистую и межостистую связки. Восстанавливают заднюю стенку позвоночного канала. Фиксируют ранее отсеченную верхушку остистого отростка позвонка к мышечно-связочному аппарату ипсилатеральной(оперированной)стороны. Способ сохраняет естественную биомеханику оперированных ПДС за счет отсутствия грубого повреждения мышечно-связочных задних опорных структур позвоночника и предупреждает рецидив стенозирования. 1 пр., 4 ил.
Способ реконструкции позвоночного канала при лечении стеноза пояснично-крестцового отдела позвоночника, включающий скелетирование межостистого промежутка в области стенозирующего процесса, рассечение дужек позвонков, мобилизацию задней стенки позвоночного канала, выполнение интраканальных манипуляций, восстановление целостности задней стенки позвоночника, отличающийся тем, что производят одностороннее скелетирование межостистого промежутка в проекции максимального стенозирующего процесса, затем при осуществлении трансспинозного доступа к позвоночному каналу выделенный остистый отросток позвонка условно разделяют на три части - дистальную, среднюю и проксимальную, отсекают верхушку остистого отростка позвонка контрлатерально в горизонтальной плоскости на границе между дистальной и средней его частями, после чего дополнительно скелетируют мышцы, прикрепляющиеся к основанию остистого отростка позвонка с противоположной стороны, расширяют центральную и латеральную зоны позвоночного канала, сохраняя дугоотросчатые суставы позвонков с обеих сторон, расслаивают и иссекают гипертрофированную часть желтой связки на стороне стенозирующего процесса до дурального мешка, сохраняя смежные связки надостистую и межостистую, и восстанавливают заднюю стенку позвоночного канала, фиксируя ранее отсеченную культю верхушки остистого отростка позвонка к мышечно-связочному аппарату ипсилатеральной (оперированной) стороны.
| СПОСОБ ПОДХОДА К СПИННОМУ МОЗГУ | 1996 |
|
RU2142748C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СПИНАЛЬНОГО СТЕНОЗА ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2011 |
|
RU2462203C1 |
| US 6358254 B1, 19.03.2002 | |||
| ЕФИМОВ А.Н | |||
| Топографо-анатомические аспекты сравнительной оценки оперативных доступов к позвоночнику | |||
| Автореферат диссертации на соискание ученой степени кандидата медицинских наук | |||
| СПб, 2011, с | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| KAWANARA N.et | |||
| al | |||
| Recapping T- saw Laminoplasty aor spinal cord tumors | |||
| Spine, 1999, v.24, р | |||
| Приспособление для автоматической остановки адресопечатной машины | 1923 |
|
SU1363A1 |
Авторы
Даты
2014-10-27—Публикация
2012-12-26—Подача