Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении больных с рецидивными послеоперационными вентральными грыжами после предшествующей протезирующей герниопластики с использованием синтетического эндопротеза.
В настоящий момент проблема пластики передней брюшной стенки при рецидивных грыжах, возникающих после эндопротезирования с использованием синтетических эксплантатов, является нерешенной. Особый интерес представляют грыжи, которые возникают не в месте предыдущей пластики, а выше, ниже или сбоку от нормально расположенного эндопротеза. В этом случае целесообразно произвести пластику, используя все преимущества синтетического эндопротеза, использованного на предыдущей операции и не имеющего признаки отслоения или отторжения, особенно если установить, по какому способу была произведена пластика, не представляется возможным [1].
Известен способ пластики передней брюшной стенки после предшествующей герниопластики с использованием синтетического эндопротеза, заключающийся в пластике грыжевых ворот с использованием специального вида синтетических эндопротезов - с помощью полипропиленовой сетки с искусственной белой линией [2].
Недостатком способа является то, что при его осуществлении выполняется иссечение синтетического эндопротеза, установленного на предыдущей операции, что повышает вероятность рецидива заболевания. Кроме того, данный способ пригоден только для устранения срединных грыж, и для его осуществления необходимы специальные эндопротезы, что приводит к финансовым затратам на приобретение последних.
Известны способы пластики передней брюшной стенки после предшествующей герниопластики с использованием синтетического эндопротеза по Белоконеву В.И. I и II варианты, когда производится иссечение ранее установленного импланта, и вместо последнего между латеральными листками влагалищ прямых мышц живота вшивается новый эндопротез, имеющий большие размеры [3, 4].
Недостатком способа при пластике рецидивной послеоперационной вентральной грыжи является иссечение синтетического протеза, установленного на предыдущей операции, так как при этом абсолютно не повышается прочность новой пластики, повышается вероятность рецидива заболевания, а также снижается качество оперативного лечения.
Данный способ взят за прототип.
Целью изобретения является разработка способа пластики передней брюшной стенки при рецидивной послеоперационной вентральной грыже, позволяющего существенно снизить риск возникновения рецидивов и улучшить качество оперативного лечения.
Эта цель достигается тем, что рассечение передних листков влагалищ прямых мышц живота производится по всему периметру новых грыжевых ворот и ранее выполнено протезирующей герниопластики; образованные медиальные лоскуты, представленные апоневрозом и комплексом старый эндопротез - соединительная ткань, сшиваются между собой; между латеральными лоскутами, представленными только апоневрозом, подапоневротически вшивается новый синтетический эндопротез; для уменьшения подвижности двух слоев эндопротезов между собой производится дополнительная фиксация последних нитями пролен 2,0.
Способ реализуется следующим образом.
Больному в положении лежа на спине под эндотрахеальным наркозом после обработки рук хирургов и дважды операционного поля раствором спиртового хлоргексидина производится герниотомия с иссечением послеоперационного рубца и отслаивания кожно-подкожного лоскута от апоневроза и комплекса старый эндопротез - соединительная ткань. Затем производится выделение и вскрытие грыжевого мешка, ревизия его содержимого, резекция пряди большого сальника, отсечение грыжевого мешка, ушивание брюшной полости непрерывным швом наглухо. Рассекаются передние листки влагалищ прямых мышц живота по всему периметру новых грыжевых ворот и ранее выполненной протезирующей герниопластики. Затем медиальные лоскуты, представленные апоневрозом и комплексом старый эндопротез - соединительная ткань, сшиваются между собой, а между латеральными лоскутами, представленными только апоневрозом, подапоневротически вшивается новый синтетический эндопротез. Таким образом, получается послойная пластика с использованием эксплантатов из полипропилена. Для уменьшения подвижности двух слоев эндопротезов между собой производится дополнительная фиксация последних нитями пролен 2,0. Операция завершается наложением по необходимости матрацных швов, дренированием подкожно-жировой клетчатки сквозным трубчатым дренажем с последующей вакуумной аспирацией и послойным ушиванием раны.
Сравнение заявленного способа с другими, известными в данной области медицины, показало его соответствие критериям изобретения. Техническим результатом заявленного изобретения является разработка способа пластики передней брюшной стенки при рецидивной послеоперационной вентральной грыже, позволяющего существенно снизить риск возникновения рецидивов путем повышения прочности протезирующей герниопластики в два раза; улучшить качество оперативного лечения путем сокращения времени вмешательства, так как при нем исключается удаление установленного ранее импланта.
Способ протезирующей герниопластики поясняется графическим материалом.
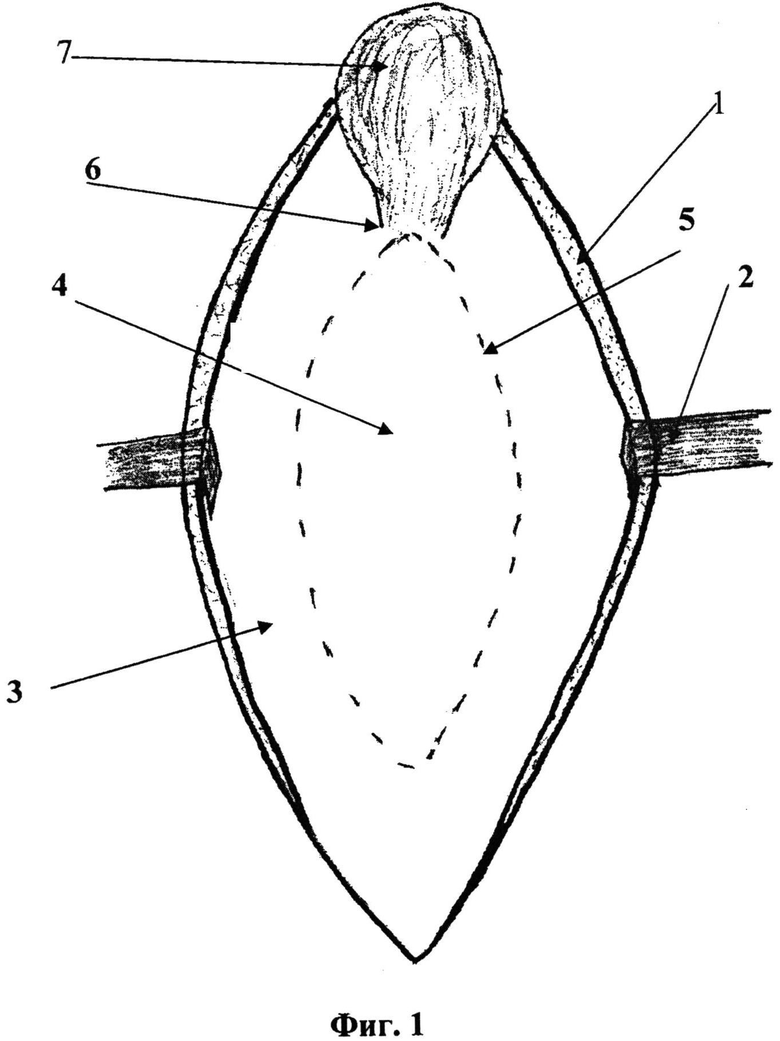
На фиг. 1 изображен первый этап операции - после выполнения герниотомии, кожно-подкожные лоскуты (1) разведены при помощи тупых крючков (2), дном раны является апоневроз передних листков влагалищ прямых мышц живота вместе (3) с комплексом старый протез - соединительная ткань (4). Также на фиг. 1 обозначен пунктирной линией (5) старый синтетический эндопротез, вшитый при предыдущей герниопластике. В верхнем углу раны, выше указанного протеза дефект апоневроза (6), а также грыжевое выпячивание (7), вправимое/невправимое в брюшную полость.
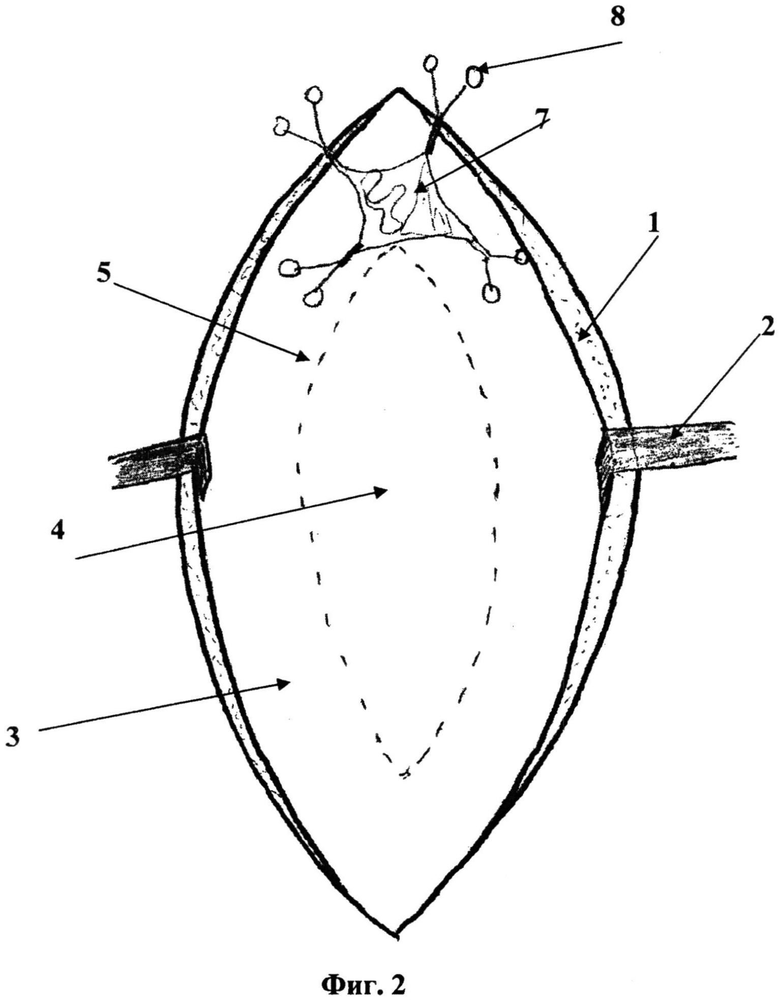
На фиг. 2 в дополнении к вышеперечисленным элементам фигуры 1 показан внутрибрюшной этап операции. Грыжевой мешок (7) вскрыт, стенка его взята на зажимы (8), производится ревизия содержимого грыжевого выпячивания, а также резекция подпаянной к стенке грыжевого мешка пряди большого сальника.
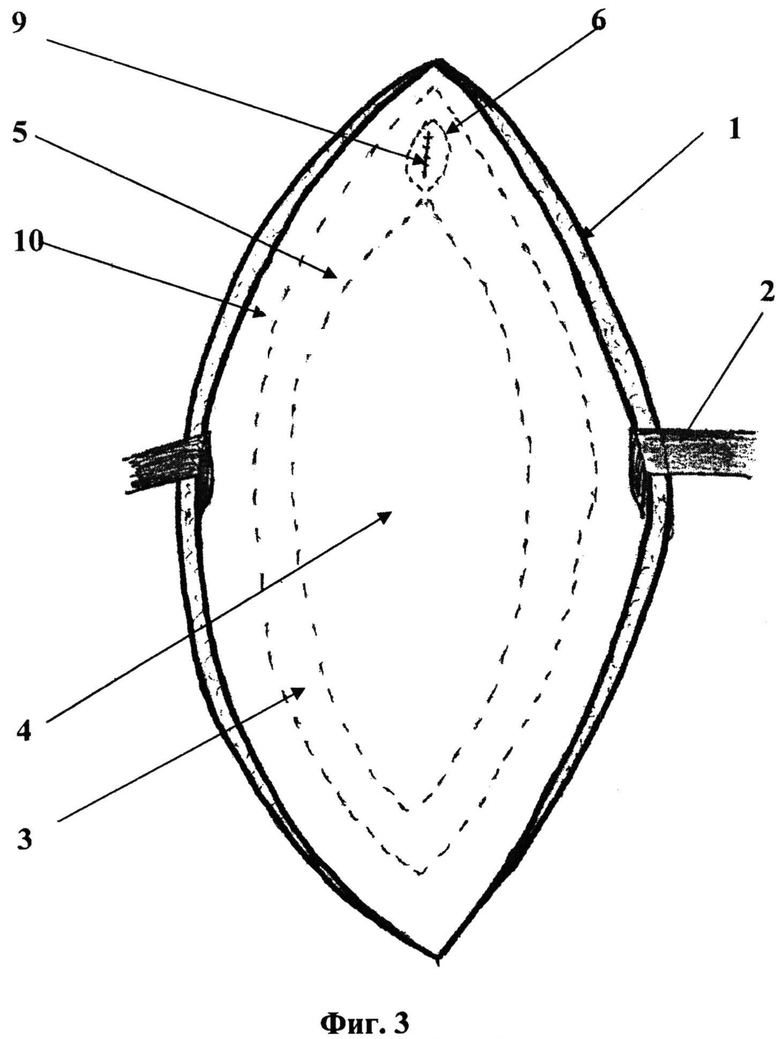
На фиг. 3 изображены кожно-подкожные лоскуты (1), разведенные с помощью тупых крючков (2). Пунктирной линией (5) изображен старый синтетический протез, выше которого имеется дефект апоневроза (6), а также ушитая непрерывным швом брюшина (9) после отсечения грыжевого мешка. Пунктирной линией (10) показана линия будущего разреза передних листков влагалищ прямых мышц живота, состоящих из апоневроза (3) и комплекса старый протез - соединительная ткань (4).
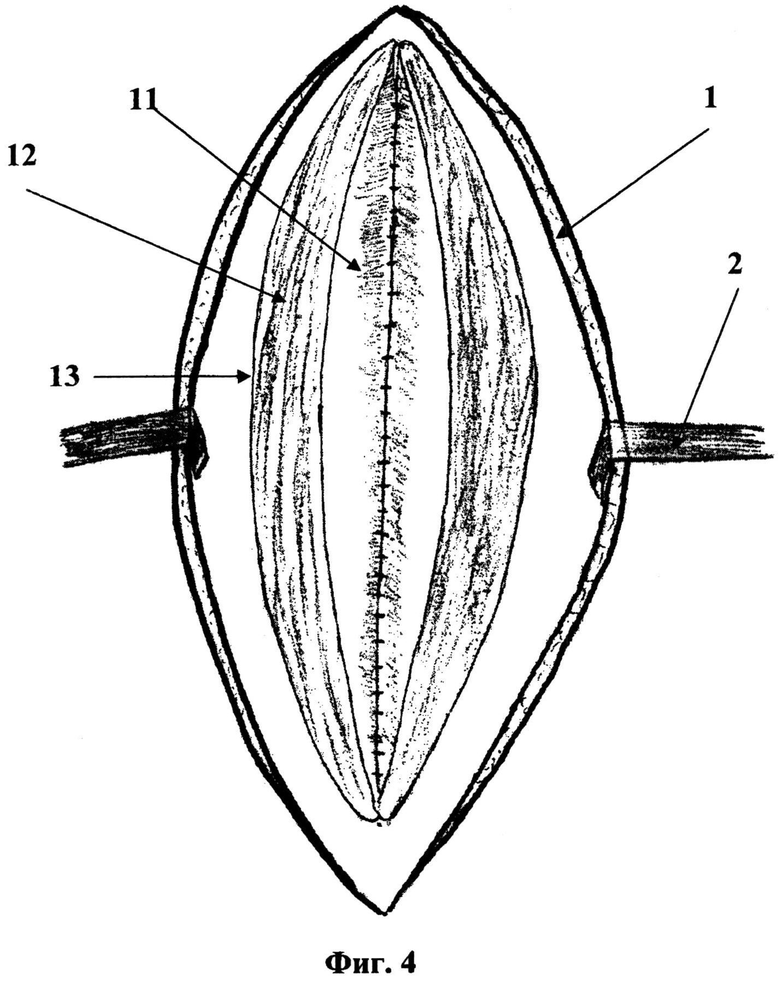
На фиг. 4 изображен следующий этап операции - кожно-подкожные лоскуты (1), разведенные с помощью тупых крючков (2) после рассечения и сшивания между собой непрерывным швом медиальных листков (11) влагалищ прямых мышц живота (12), содержащих апоневроз и комплекс старый эндопротез - соединительная ткань. Также видны латеральные листки влагалищ прямых мышц живота (13), между которыми подапоневротически фиксируется новый синтетический эндопротез (14).
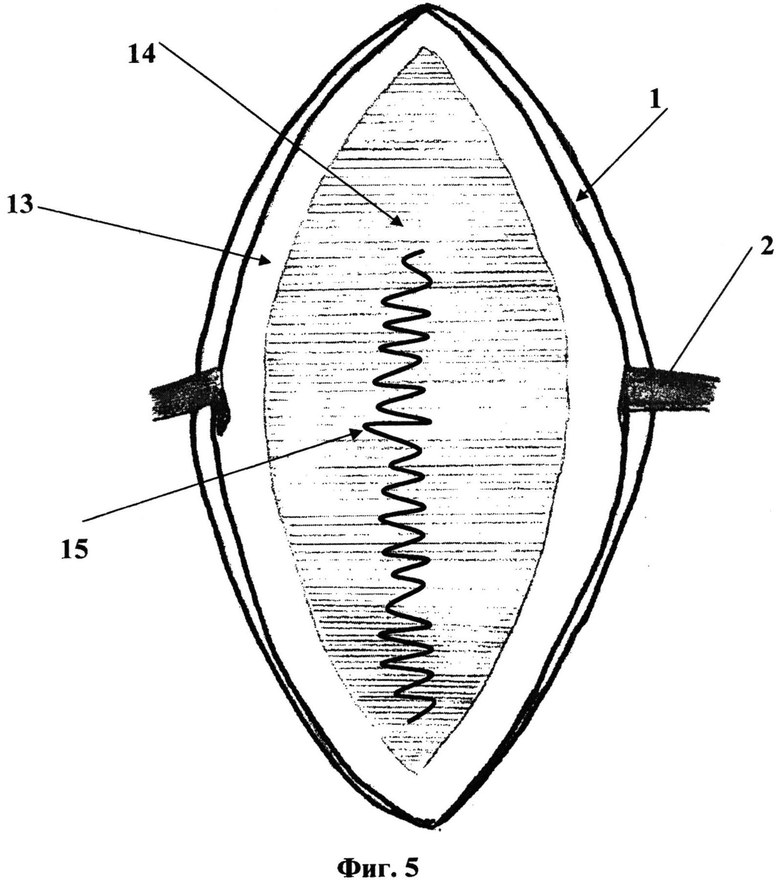
На фиг. 5 изображен вид послеоперационной раны, включающий кожно-подкожные лоскуты (1), разведенные с помощью тупых крючков (2), и вшитый между латеральными краями (13) влагалищ прямых мышц живота новый синтетический эндопротез (14). Для уменьшения подвижности двух слоев эндопротезов между собой производится дополнительная фиксация последних нитями пролен 2,0 (15).
Способ пластики передней брюшной стенки после предшествующей герниопластики с использованием синтетического эндопротеза иллюстрируется клиническим примером.
Клинический пример.
Больная, Б., 1954 г.р. поступила в 7-ое х/о ММБУ ГКБ №1 им. Н.И. Пирогова с жалобами на наличие отделяемого в области пупка с неприятным запахом. Из анамнеза известно, что пациентке ранее была проведена гинекологическая операция, после чего у нее образовалась ПВГ. В январе 2011 года пациентка была прооперирована в 6-ом х/о ММБУ ГКБ №1 им. Н.И. Пирогова - грыжесечение с пластикой грыжевых ворот комбинированным способом, дренирование раны по Редону. Ранний послеоперационный период протекал без осложнений, дренажи удалены, швы сняты на 10 сутки, заживление раны первичным натяжением. В последний месяц перед госпитализацией появились указанные жалобы. 24.10.2012 пациентке была выполнена операция: грыжесечение, пластика комбинированным способом по 1-му варианту по указанной модификации. Выполнена герниолапаротомия. В иссеченном кожно-подкожном лоскуте имеется сформированный свищевой ход с гнойным отделяемым, который доходит до эндопротеза. Сам эндопротез не имеет каких-либо признаков отслойки, размер ячеек до 0,5 мм, равномерно, по всей площади протеза имеется прорастание плотной соединительной ткани. Выше места предыдущей пластики определяется грыжевое выпячивание 6×6 см, невправимое в брюшную полость. Нижней границей грыжевых ворот является верхний край старого эндопротеза. Диаметр грыжевых ворот около 4 см. Грыжевой мешок вскрыт, содержимым его явилась прядь большого сальника, подпаянная к грыжевому мешку. Произведена резекция пряди большого сальника с грыжевым мешком. Брюшная полость после вправления сальника ушита наглухо нитью викрил 2,0. Затем по всему периметру новых грыжевых ворот и ранее выполненной протезирующей герниопластики рассечены передние листки влагалищ прямых мышц живота. Медиальные лоскуты, представленные апоневрозом и комплексом старый эндопротез - соединительная ткань, сшиты между собой. Между латеральными лоскутами, представленными только апоневрозом, вшит новый синтетический эндопротез размером 16×6 см подапоневротически польской фирмы Optomesh. Для уменьшения подвижности двух слоев эндопротезов между собой произведена дополнительная фиксация последних нитями пролен 2,0. Рана дренирована сквозным ПВХ дренажем. Проверка на гемостаз и инородные тела. Матрацные швы, послойное ушивание раны, вакуумная аспирация. Больная наблюдалась в течение 6-ти месяцев, - за период наблюдения рецидива нет.
Предложенный подход при лечении больного с рецидивной послеоперационной грыжей позволяет сохранить все преимущества эндопротеза от предыдущей герниопластики, независимо от способа последней, и дополнительно укрепить как новые, так и старые грыжевые ворота, путем послойного эндопротезирования; может использоваться в хирургических отделениях многопрофильных лечебно-профилактических учреждений.
ИСТОЧНИКИ ИНФОРМАЦИИ
1. Пономарев О.А. Выбор способа пластики у больных с грыжами передней брюшной стенки / Пономарев О.А., Корымасов Е.А., Чухров К.Ю., Пономарев А.С. // Тезисы международной конференции «Актуальные вопросы герниологии», Герниология, 2009. - №1(21). - С.28.
2. Schug-Pass С, Sommerer F, Tannapfel A, Lippert H, Kockerling F. The use of composite meshes in laparoscopic repair of abdominal wall hernias: are there differences in biocompatibility?: experimental results obtained in a laparoscopic porcine model. Surg Endosc. 2009; 23(3):487-495.
3. Патент RU 2123292 C1 от 25.05.1995 г.
4. Патент RU 2137432 C1 от 11.02.98 г.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РЕЦИДИВА ПОСЛЕОПЕРАЦИОННОЙ ВЕНТРАЛЬНОЙ ГРЫЖИ (ВАРИАНТЫ) | 2015 |
|
RU2590863C1 |
| Способ хирургического лечения послеоперационных и рецидивных вентральных грыж | 2018 |
|
RU2685682C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЧАСТИЧНОГО РЕЦИДИВА ПОСЛЕОПЕРАЦИОННОЙ ВЕНТРАЛЬНОЙ ГРЫЖИ | 2015 |
|
RU2589666C1 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ БОКОВЫХ И ПЕРЕДНЕБОКОВЫХ ГРЫЖАХ | 2014 |
|
RU2571008C2 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2013 |
|
RU2546927C2 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ВЕНТРАЛЬНЫХ ГРЫЖАХ СРЕДИННОЙ ЛОКАЛИЗАЦИИ | 2009 |
|
RU2398530C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2010 |
|
RU2427328C1 |
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ ЛЕЧЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ БОЛЬШИХ И ГИГАНТСКИХ РАЗМЕРОВ | 2005 |
|
RU2294153C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении больных с рецидивными послеоперационными вентральными грыжами после грыжесечения с использованием синтетического эндопротеза. Производят герниотомию, выделяют и вскрывают грыжевой мешок, ревизуют его содержимое, резецируют пряди большого сальника, отсекают грыжевой мешок. При этом рассекают передние листки влагалищ прямых мышц живота по всему периметру новых грыжевых ворот и ранее выполненой протезирующей герниопластики; медиальные лоскуты, содержащие комплекс апоневроз-эндопротез-соединительная ткань, сшивают между собой; между латеральными подапоневротически вшивают синтетический эндопротез; для уменьшения подвижности двух слоев эндопротезов между собой производят дополнительную фиксацию последних нитями пролен,ушивают брюшную полость непрерывным швом наглухо. Способ позволяет сохранить все преимущества эндопротеза от предыдущей герниопластики, независимо от способа последней, и дополнительно укрепить как новые, так и старые грыжевые ворота. 5 ил., 1 пр.
Способ лечения рецидивных послеоперационных вентральных грыж после предшествующей герниопластики с использованием синтетического эндопротеза, включающий герниотомию, выделение и вскрытие грыжевого мешка, ревизию его содержимого, резекцию пряди большого сальника, отсечение грыжевого мешка, ушивание брюшной полости непрерывным швом наглухо, отличающийся тем, что рассечение передних листков влагалищ прямых мышц живота проводят по всему периметру новых грыжевых ворот и ранее выполненной герниопластики; медиальные лоскуты, содержащие комплекс апоневроз - эндопротез - соединительная ткань, сшивают между собой; между латеральными подапоневротически вшивают синтетический эндопротез; для уменьшения подвижности двух слоев эндопротезов между собой производят дополнительную фиксацию последних нитями пролен 2,0.
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ БОЛЬШИХ И ГИГАНТСКИХ ВЕНТРАЛЬНЫХ ГРЫЖАХ ПО БЕЛОКОНЕВУ В.И. | 1998 |
|
RU2137432C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ВЕНТРАЛЬНЫХ ГРЫЖ | 2006 |
|
RU2313293C1 |
| СПОСОБ ВЫБОРА МЕТОДА ПЛАСТИКИ ПОСЛЕОПЕРАЦИОННЫХ И РЕЦИДИВНЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2408273C1 |
| НЕНАТЯЖНАЯ ГЕРНИОПЛАСТИКА под ред | |||
| В.Н | |||
| Егиева | |||
| Медпрактика-М, М., 2002, с | |||
| Способ получения продукта конденсации бетанафтола с формальдегидом | 1923 |
|
SU131A1 |
| ЖЕБРОВСКИЙ В.В | |||
| Хирургия грыж живота | |||
| МИА, М., 2005, с | |||
| Приспособление, обнаруживающее покушение открыть замок | 1910 |
|
SU332A1 |
| SCHUG-PASS C | |||
| et al | |||
| The use of composite meshes in laparoscopic repair of abdominal wall yernias | |||
| Surg | |||
| Endosc | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
Авторы
Даты
2015-02-10—Публикация
2013-03-25—Подача