Изобретение относится к медицине, а именно к хирургии и может быть использовано при оперативном лечении гигантских грыж живота различной локализации, сопровождающихся значительным диастазом прямых мышц и дефицитом собственного пластического материала.
Известны способы герниопластики с замещением дефекта брюшной стенки путем продольного рассечения передних листков влагалищ прямых мышц живота, сшиванием краев грыжевых ворот (Maydl, 1886 - цит. по Бородин И.Ф. с соавт. "Хирургия послеоперационных грыж живота."- Минск. "Беларусь", 1986 - 50 с.), подшиванием сверху единым лоскутом синтетической ткани (Юпатов С.И., Колтонюк В. М. - Пластика передней брюшной стенки при послеоперационных вентральных и рецидивных грыжах. - Хирургия. - 1988. -N8.- с. 115-118).
Способ Юпатова С. И. взят за прототип, поскольку имеются общие признаки с заявляемым объектом: во время пластики грыжевых ворот используется рассечение передних листков влагалищ прямых мышц живота и синтетический эксплантат.
Существенными недостатками прототипа являются:
1). Пластика грыжевых ворот с использованием только местных тканей неизбежно приводит к уменьшению объема брюшной полости и повышению внутрибрюшного давления;
2). Закрытие грыжевого дефекта по линии сшивания тканей в условиях их натяжения приводит к развитию в них гипоксии, ишемии и нагноению раны, обусловленному эндогенной инфекцией смешанной (анаэробной и аэробной) по характеру жизнедеятельности;
3). Использование капроновой сетки - синтетического нерассасывающего материала в качестве протеза, укрепляющего сшитые между собой ткани в области грыжевых ворот, способствует хроническому воспалительному процессу в тканях, что увеличивает риск рецидива грыжи;
4). Дополнение пластики при соединении тканей в условиях натяжения рассечением передних стенок влагалищ прямых мышц живота по наружным их краям, рекомендуемое И. Ф.Бородиным с со-авт.(1981, 1986), приводит к необходимости мобилизации кожи от поверхности апоневроза, что резко ухудшает ее кровоснабжение. Кроме того закрытие образующего дефекта единым лоскутом капроновой ткани вместе с грыжевыми воротами, будет способствовать атрофии как прямых мышц живота, утрачивающих футляр, в котором они расположены, так и боковых мышц передней брюшной стенки, так как они утрачивают медиальную точку их прикрепления.
Сущность заявленного способа заключается в улучшение результатов лечения больных с большими и гигантскими вентральными грыжами, сопровождающихся значительным диастазом между прямыми мышцами живота и дефицитом местных тканей, за счет продольного рассечения передних листков влагалищ прямых мышц живота и вшивания в дефект эксплантата, который фиксируют к латеральному и медиальному краям апоневроза по окружности большого и малого периметра.
Способ осуществляется следующим образом:
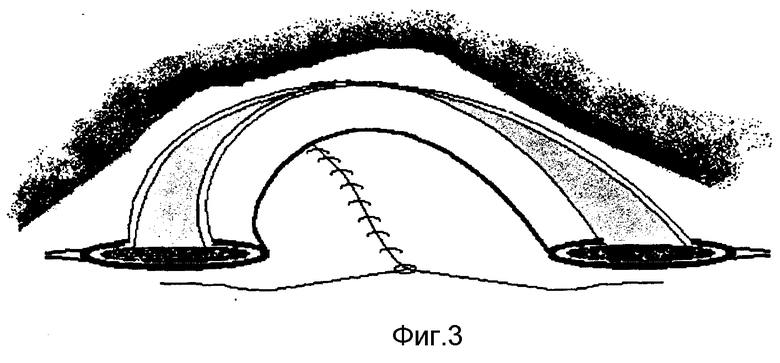
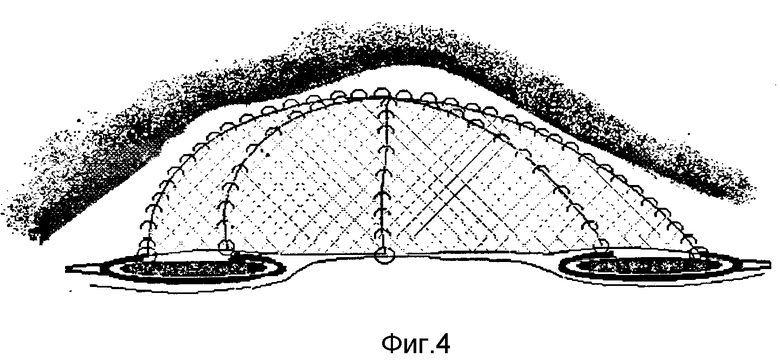
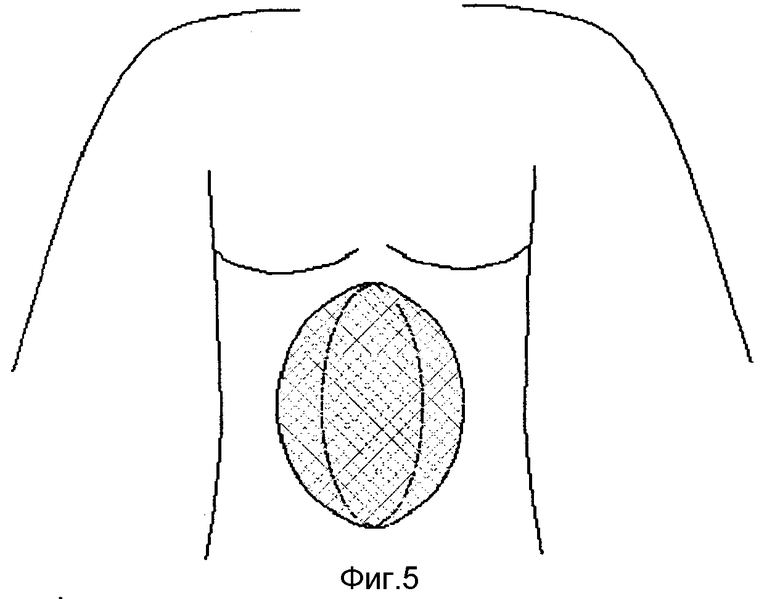
Окаймляющим разрезом кожи с подкожной клетчаткой в проекции грыжевого выпячивания (фиг. 1) выделяют грыжевой мешок до грыжевых ворот, широко освобождают вокруг них влагалища прямых мышц живота. Грыжевой мешок вскрывают и выполняют внутрибрюшной этап операции (рассечение спаек, устранение непроходимости, операции на внутренних органах). Пластика грыжи включает сшивание между собой без натяжения рассеченных оболочек грыжевого мешка край в край (фиг. 2) или при их избытке, после частичного иссечения, путем создания дупликатуры. После этого, отступя на 2-3 см от края грыжевых ворот, (фиг. 2) продольно рассекают влагалища прямых мышц живота с обеих сторон, при этом разошедшиеся медиальные и латеральные листки апоневроза приобретают полулунную форму, а с учетом противоположной стороны приближаются к форме овала или круга малого и большого периметра (фиг. 3). После этого эксплантат соответствующей формы и площади максимального диаметра без натяжения подшивают с помощью непрерывной рассасывающейся синтетической нити вначале к латеральным, а затем к медиальным краям рассеченных влагалищ прямых мышц живота (фиг. 4), формируя таким образом искусственную белую линию и переднюю стенку влагалищ прямых мышц живота (фиг. 5).
В качестве эксплантата используют аутодермальную деэпителизированную кожу, полипропиленовую сетку фирмы "Этикон", и шовный материал викрил, полисорб, биосин и монокрил.
Операцию заканчивают установкой дренажей в подкожной клетчатке для последующей вакуумной аспирации и сшиванием краев кожной раны.
Пример 1.
Больная П., 63 лет (и.б. 10518), пенсионерка, поступила в хирургическое отделение ОКБ им. М.И.Калинина с диагнозом: послеоперационная, невправимая, эпигастральная, срединная, гигантская грыжа, спаечная болезнь брюшной полости, ожирение 3 ст.
Из анамнеза установлено, что ранее была оперирована по поводу желчно-каменной болезни, выполнена операция холецистэктомия. Послеоперационный период осложнился перитонитом, эвентрацией кишечника. В связи с чем была оперирована повторно. Лечение закончилось выздоровлением, но сформировалась гигантская грыжа, длительно отходили лигатуры.
14.10.97. Операция N 559.
Грыжесечение, пластика грыжевых ворот комбинированным способом с использованием полипропиленовой сетки.
Во время операции выявлено, что грыжевой мешок размером 30x30 см, грыжевые ворота 25x25 см, латеральные края грыжевых ворот на уровне срединно-ключичной линии. Боковые мышцы передней брюшной стенки сократились, не сближаются даже при значительном натяжении. После выделения грыжевого мешка, он был вскрыт. Содержимое его после разделения сращений вправлено в брюшную полость. Грыжевой мешок частично иссечен и брюшная полость ушита путем создания из оболочек грыжевого мешка дупликатуры. На расстоянии 3 см от грыжевых ворот, размер которых составил 25 см в диаметре рассечены влагалища прямых мышц живота. Сблизить медиальные, а тем более латеральные листки апоневроза из-за большого диастаза невозможно. Из полипропиленовой сетки фирмы "Этикон" выкроен эксплантат диаметром 25x26 см, который подшит вначале (по большому диаметру) к наружному, а затем (по малому диаметру) к внутреннему листку апоневроза рассеченных влагалищ прямых мышц живота нитью полисорб 3.0. Два дренажа в подкожную клетчатку, швы на края кожной раны.
Дренажи удалены на 10 сутки, послеоперационное течение гладкое, рана зажила первичным натяжением, выписана через 2 недели после операции. Осмотрена через 2 месяца, состояние хорошее, рецидива грыжи нет.
Пример 2.
Больная К. ,60 лет (и.б. 6460), пенсионерка, госпитализирована в хирургическое отделение ОКБ им. М.И.Калинина с диагнозом: гигантская послеоперационная вентральная, срединная грыжа после удаления кисты левого яичника; желчно-каменная болезнь, хронический калькулезный холецистит, опухоль правого яичника; спаечная болезнь брюшной полости.
Из анамнеза установлено, что больная до поступления в больницу оперирована 10 раз. После операции по поводу кисты яичника у больной развился перитонит, многократно оперирована, в том числе и по поводу грыжи. Выполнялись пластики передней брюшной стенки, в том числе и по способу Янову деэпителизированным лоскутом методом шнуровки.
05.11.97. Операция N 600.
Грыжесечение, холецистэктомия, холангиография, дренирование холедоха по Пиковскому, удаление опухоли правого яичника, пластика передней брюшной стенки комбинированным способом с использованием полипропиленовой сетки.
Во время выделения грыжевого мешка установлено, что его размеры 30x30 см, размеры грыжевых ворот аналогичные. После вскрытия грыжевого мешка выполнен внутрибрюшной этап операции (холецистэктомия и удаление опухоли правого яичника). Затем брюшная полость ушита путем сшивания оболочек грыжевого мешка методом дупликатуры. Вокруг грыжевых ворот рассечены влагалища прямых мышц на расстоянии 3 см от них. И в образованный дефект вшит эксплантат 25x30 см (полипропиленовая сетка) по большому и малому диаметру нитью полисорб 3.0. Рана дренирована двумя трубками. Послеоперационное течение гладкое, рана зажила первичным натяжением. Осмотрена в январе 1998 года - рецидива грыжи нет.
Существенными достоинствами предложенной пластики грыж по сравнению протипом являются:
1). Увеличение объема брюшной полости, а следовательно сохранение и даже уменьшение внутрибрюшного давления после вправления в нее содержимого грыжевого мешка;
2). Полное отсутствие натяжения при сшивании тканей передней брюшной стенки;
3). Возможность закрытия дефектов передней брюшной стенки больших и гигантских размеров, сохраняя адекватное кровоснабжение краев кожной раны;
4). Создание благоприятных условий для нормализации моторно-эвакуаторной функции желудочно-кишечного тракта в ближайшем и отдаленном послеоперационном периоде;
5). Изоляция эксплантата от органов брюшной полости;
6). Пластика грыжи описанным способом позволяет как радикально устранить имеющийся дефект в передней брюшной стенке, так и устраняет возможные патогенетические механизмы рецидива грыжи.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ СРЕДИННЫХ ГРЫЖАХ ЖИВОТА | 1995 |
|
RU2123292C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ РЕЦИДИВА ПОСЛЕОПЕРАЦИОННОЙ ВЕНТРАЛЬНОЙ ГРЫЖИ (ВАРИАНТЫ) | 2015 |
|
RU2590863C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2016 |
|
RU2618651C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДИАСТАЗА ПРЯМЫХ МЫШЦ ЖИВОТА И СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ И ИХ СОЧЕТАНИЯ | 2008 |
|
RU2410041C2 |
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ БОЛЬШИХ ПОСЛЕОПЕРАЦИОННЫХ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2391052C1 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПОСЛЕ ПРЕДШЕСТВУЮЩЕЙ ГЕРНИОПЛАСТИКИ С ИСПОЛЬЗОВАНИЕМ СИНТЕТИЧЕСКОГО ЭНДОПРОТЕЗА | 2013 |
|
RU2540532C2 |
| Способ хирургического лечения больных с большими и гигантскими вентральными грыжами | 2019 |
|
RU2715095C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2013 |
|
RU2546927C2 |
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2405494C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ГИГАНТСКИХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2007 |
|
RU2341206C1 |

Изобретение относится к медицине, а именно к хирургии, и может быть использовано при оперативном лечении больших и гигантских грыж живота различной локализации, сопровождающихся значительным диастазом прямых мышц и дефицитом собственного пластического материала. Сущность: в дефект между разошедшимися краями апоневроза вшивают эксплантат, который фиксируют к латеральным и медиальным краям апоневроза по окружности большого и малого периметра, что обеспечивает уменьшение внутрибрюшного давления после вправления в нее содержимого грыжевого мешка. 5 ил.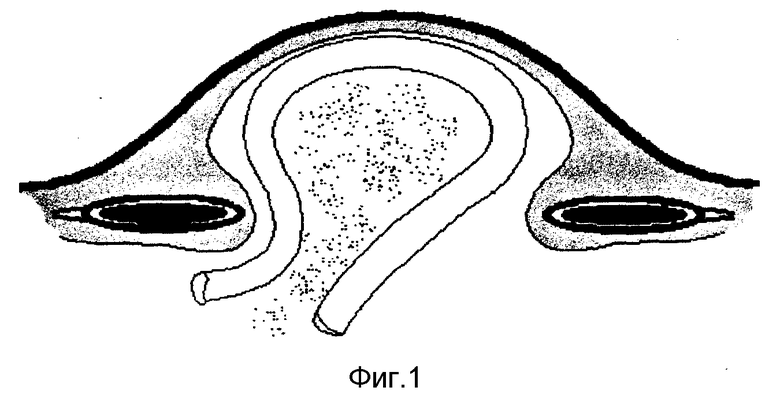
Способ герниопластики при больших и гигантских вентральных грыжах, включающий продольное рассечение передних листков влагалищ прямых мышц живота и использование эксплантата, отличающийся тем, что эксплантат подшивают сначала к латеральному листку, а затем к медиальному листку апоневроза по окружности большого и малого периметра.
| Хирургия, 1988, 8, 115-118. |
Авторы
Даты
1999-09-20—Публикация
1998-02-11—Подача