Изобретение относится к медицине и реконструктивной хирургии в частности.
Известен способ микрохирургической реконструкции глотки толстокишечно-сальниковым аутотрансплантатом. Способ заключается в том, что фарингопластику выполняют с использованием свободного сегмента поперечной ободочной кишки с прилежащей прядью большого сальника, кровоснабжаемого средними ободочными сосудами, при этом реваскуляризация аутотрапсплантата осуществляется с сосудами шеи (Ратушный М.В. «Микрохирургическая реконструкция тканей полости рта и глотки толстокишечно-сальниковым аутотрансплантатом у онкологических больных» (клинико-анатомическое исследование), дисс.канд. мед. наук, Москва, 2007, С. 45).
Однако в известном способе имеются недостатки:
- в случаях выраженных рубцовых и лучевых изменений мягких тканей на шее отсутствуют надежные источники реваскуляризации аутотрансплантата;
- недостаточная длина сосудистой ножки аутотрансплантата (6-8 см) не позволяет реваскуляризировать аутотрансплантат с отдаленными источниками кровообращения (внутренние грудные сосуды) и именно поэтому отсроченная микрохирургическая реконструкция глотки является крайне затруднительной.
Наиболее близким способом, принятым нами за прототип, является способ микрохирургической пластики сочетанных дефектов глотки у онкологических больных. В условиях выраженных рубцовых и лучевых изменений мягких тканей на шее применяют желудочно-сальниковый лоскут с длинной сосудистой ножкой. Реваскуляризацию аутотрансплантата осуществляют вдали от дефекта путем анастомозирования правых желудочно-сальниковых сосудов и внутренних грудных сосудов (RU 2098027 С1).
К недостаткам известного метода относится:
- после восстановления пищепроводной функции отсутствует возможность дальнейшей голосовой реабилитации путем трахеопищеводного шунтирования и установки голосового протеза, так как при протекании протеза возможна аспирация желудочного сока из глотки в нижние дыхательные пути с последующим развитием летальных осложнений;
- технические трудности, возникающие при формировании трансплантата после ранее сформированной гастростомы.
Задачей изобретения является восстановление целостности, объема глотки и шейного отдела пищевода при обширных дефектах у онкологических больных.
Указанная задача достигается тем, что аутотрансплантат формируют из поперечной ободочной кишки с прилежащей прядью большого сальника, нисходящей ободочной кишки и прилежащей части брыжейки толстой кишки, с питанием на единой сосудистой ножке - левой ободочной артерии и вене, формирующей сосудистую дугу Риолана, после формирования аутотрансплантата производят редукционную резекцию нисходящей ободочной кишки и левой половины поперечной ободочной кишки с сохранением брыжеечной порции аутотрансплантата, сосудистую ножку аутотрансплантата пересекают, сформированный аутотрансплантат переносят в область дефекта и фиксируют провизорными швами, сосудистую ножку аутотрансплантата проводят к внутренним грудным сосудам, формируют анастомозы между внутренними грудными и с сосудами аутотрансплантата по типу конец-конец, после пуска кровотока фиксируют восстановление жизнеспособности аутотрансплантата и приступают к реконструкции глотки путем формирования двух дигестивных анастомозов на шее между краями толстокишечного фрагмента аутотрансплантата с оростомой и эзофагостомой по типу конец-конец, зону дигестивных анастомозов укрывают прядью большого сальника, далее восстанавливают дефект кожи раны шеи путем аутодермопластики.
Изобретение поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
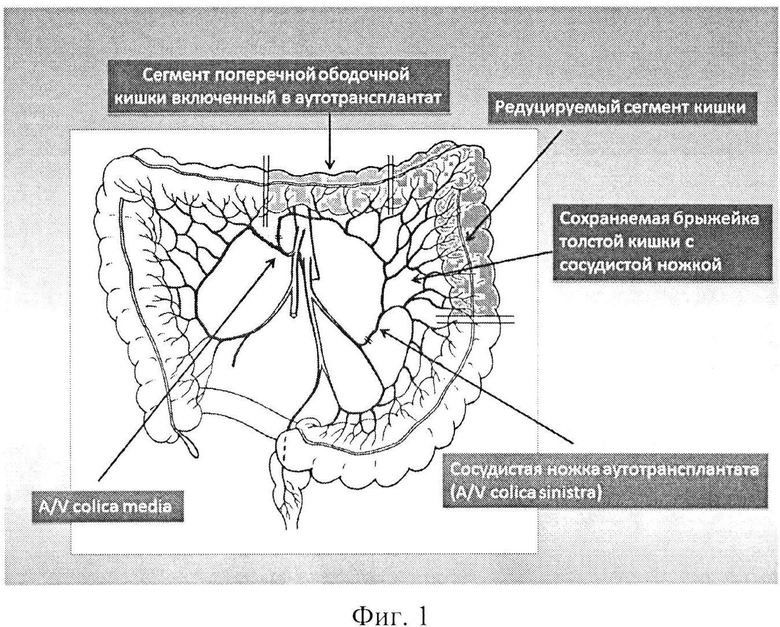
Фиг. 1 - схема формирования толстокишечно-сальникового аутотрансплантата.
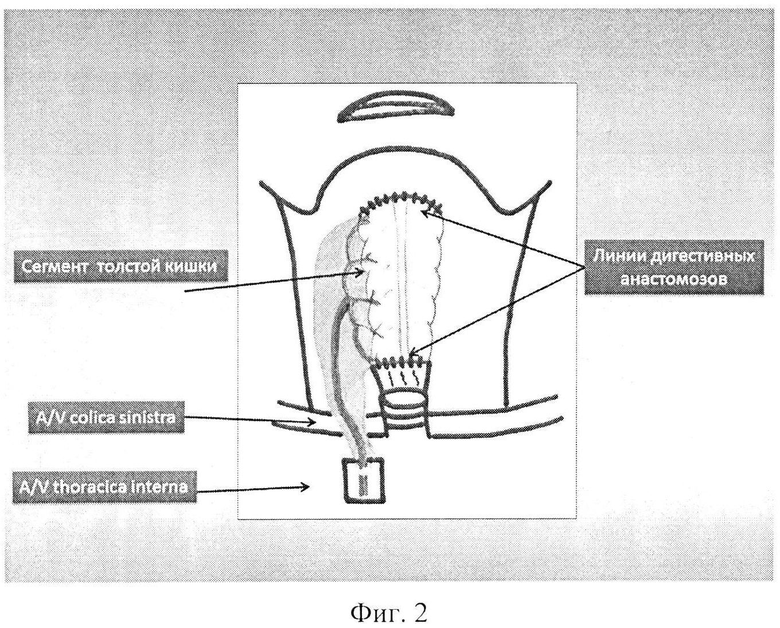
Фиг. 2 - схема фарингопластики толстокишечно-сальниковым аутотрансплантатом.
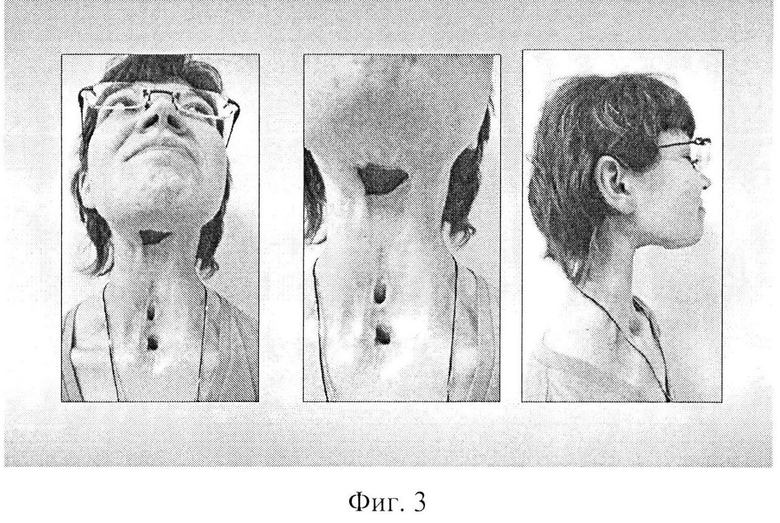
Фиг. 3 - фото больной П. до реконструкции глотки.
Фиг. 4 - показана разметка доступов.
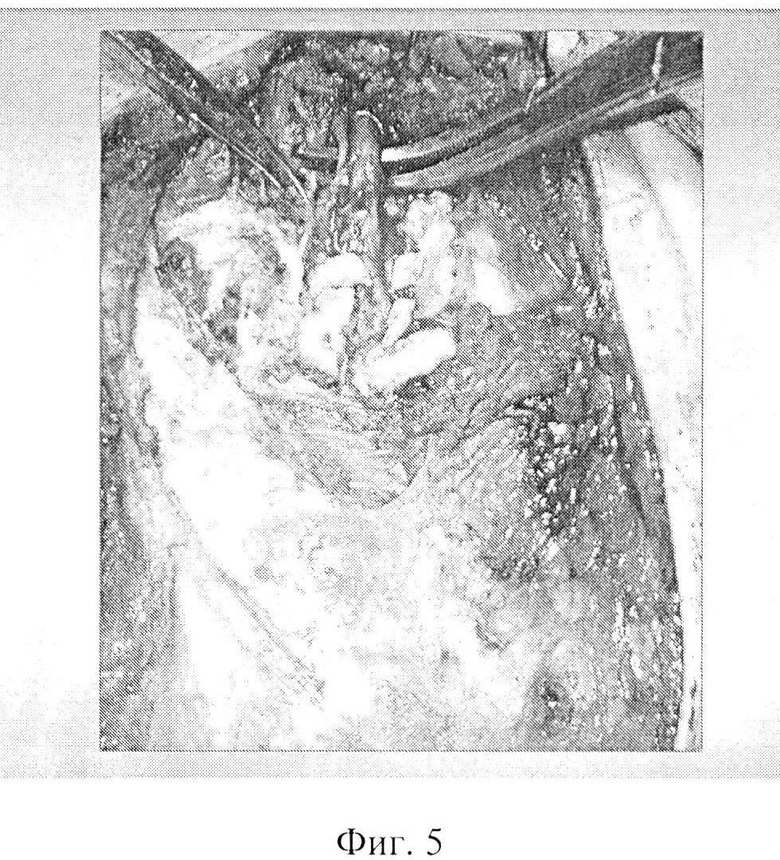
Фиг. 5 - выделение правых внутренних грудных сосудов.
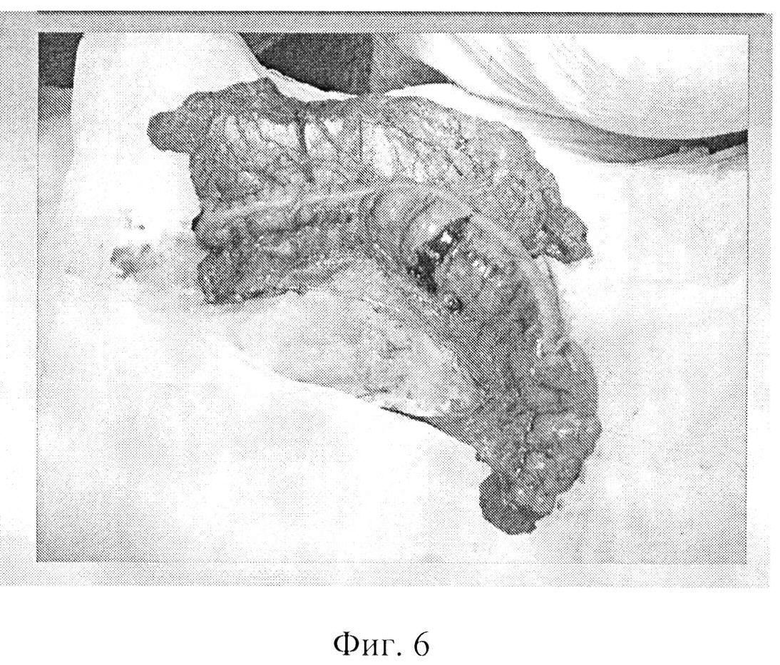
Фиг. 6 - этап формирования толстокишечно-сальникового аутотрансплантата.
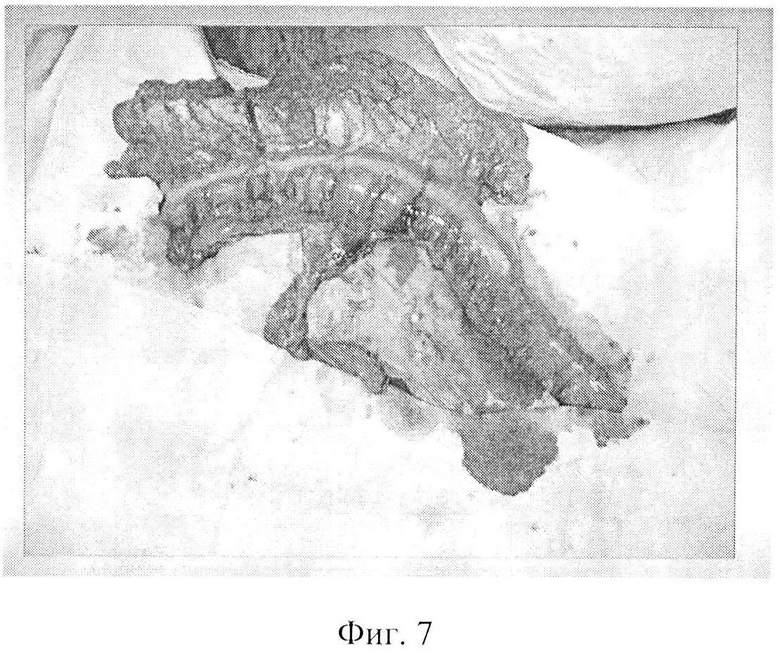
Фиг. 7 - редукционная резекция нисходящей ободочной кишки и левой половины поперечной ободочной кишки с сохранением брыжеечной порции с питающими сосудами в прежнем объеме.
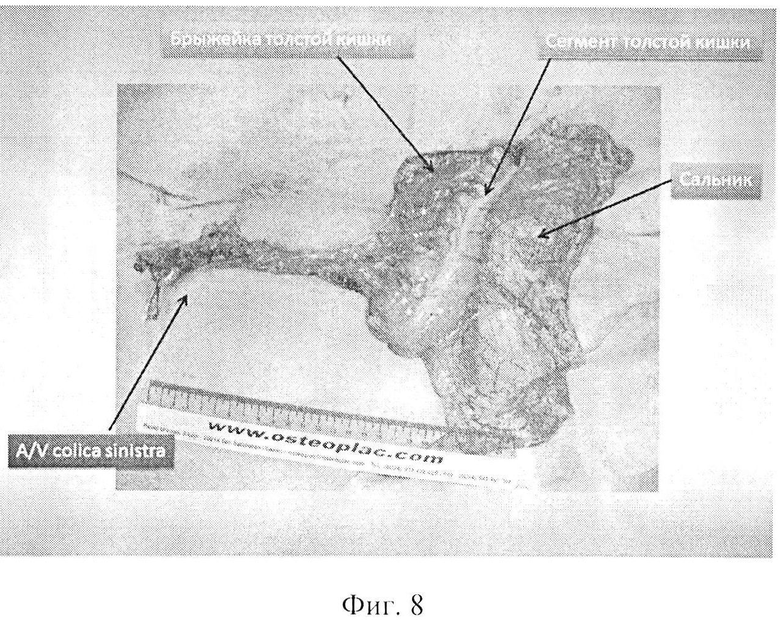
Фиг. 8 - на фото показан толстокишечно-сальниковый аутотрансплантат с удлиненной сосудистой ножкой.
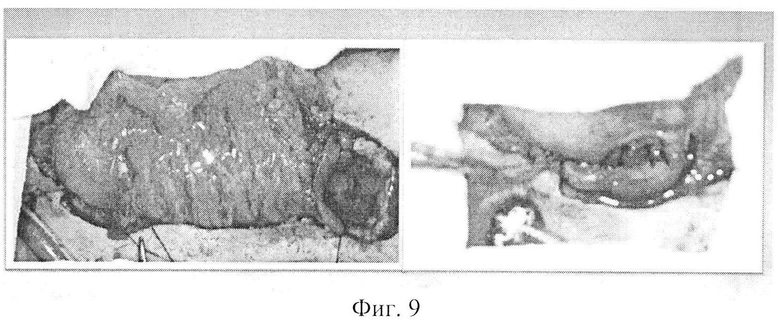
Фиг. 9 - этап формирования дигестивных анастомозов на шее.
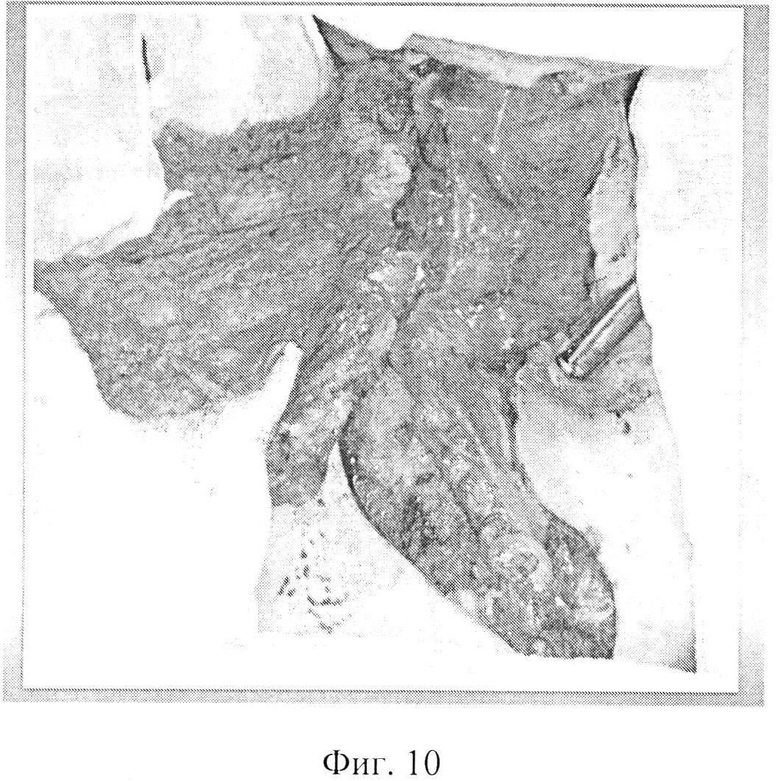
Фиг. 10 - тампонада раны шеи сальниковым фрагментом аутотрансплантата.
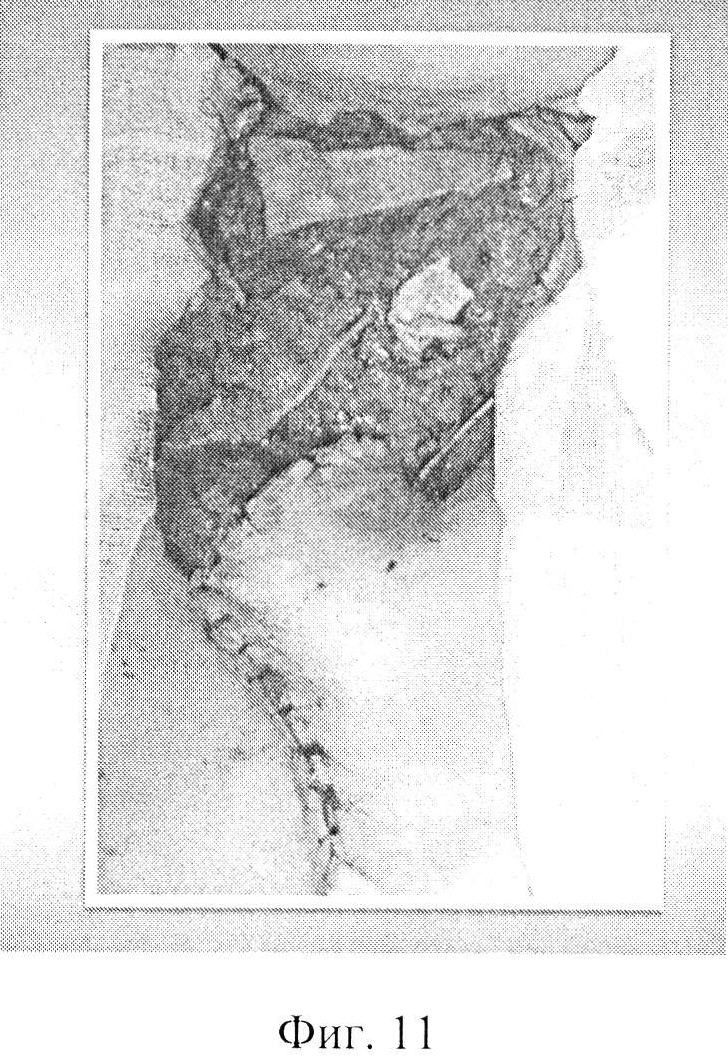
Фиг. 11 - аутодермопластика раны шеи.
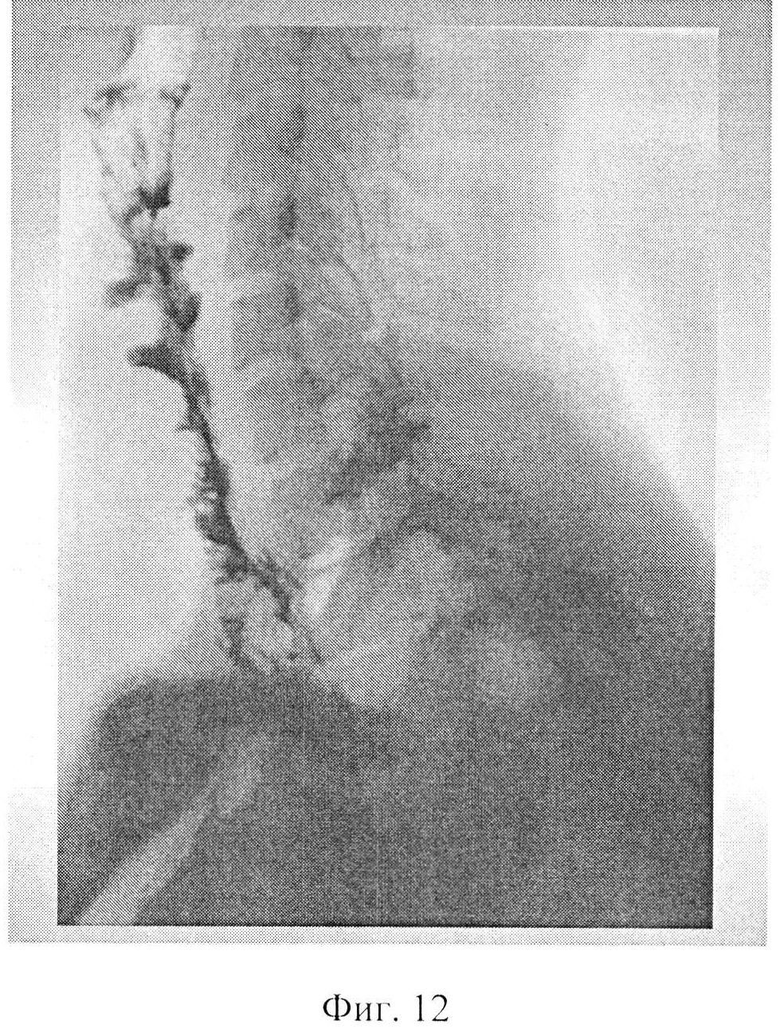
Фиг. 12 - на фоторентгенограмме показан пассаж бария по глотке.
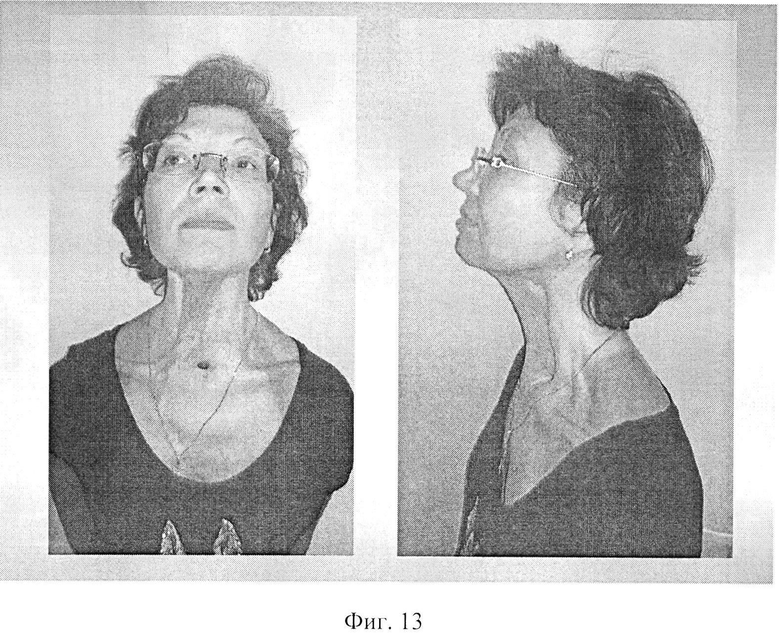
Фиг. 13 - фото больной П. через 1 год после операции.
Способ выполняется следующим образом.
Под эндотрахеальным наркозом выполняют парастернальную медиастинотомию справа с резекцией хрящей II и III ребер. Мобилизуют внутренний грудной сосудистый пучок и пересекают его у верхнего края хряща IV ребра без повреждения париетальной плевры. Реципиентную рану на шее подготавливают к пластическому этапу операции, мобилизуют края оростомы и эзофагостомы, иссекают рубцовые ткани. Одновременно выполняют лапаротомию. Свободный микрохирургический аутотрансплантат формируют из поперечной ободочной кишки с прилежащей прядью большого сальника, нисходящей ободочной кишки и прилежащей части брыжейки толстой кишки, с питанием на единой сосудистой ножке - левой ободочной артерии и вене, формирующей сосудистую дугу Риолана. Длина кишечной порции аутотрансплантата может достигать 65 см. После формирования аутотрансплантата производят редукционную резекцию нисходящей ободочной кишки и левой половины поперечной ободочной кишки с сохранением брыжеечной порции аутотрансплантата в прежнем объеме (Фиг. 1), тем самым удлиняется сосудистая ножка аутотрансплантата до 20-25 см, а кишечная порция аутотрансплантата сокращается до 10-15 см. Сосудистую ножку аутотрансплантата пересекают. Сформированный аутотрансплантат переносят в область дефекта и фиксируют провизорными швами. Сосудистую ножку аутотрансплантата проводят к внутренним грудным сосудам. Под оптическим увеличением формируют анастомозы между внутренними грудными и левыми ободочными сосудами (один артериальный и один венозный) по типу конец-конец с использованием микрохирургической техники. После пуска кровотока фиксируют восстановление жизнеспособности аутотрансплантата и приступают к реконструкции глотки путем формирования двух дигестивных анастомозов на шее между краями толстокишечного фрагмента аутотрансплантата с оростомой и эзофагостомой по типу конец-конец (Фиг. 2). Зону дигестивных анастомозов укрывают прядью большого сальника. Кожные покровы восстанавливают путем аутодермопластики. Рану в средостении ушивают наглухо с оставлением пассивных дренажей. В брюшной полости формируется анастомоз между поперечной ободочной кишкой и сигмовидной кишкой по типу бок-бок. Лапаротомную рану ушивают наглухо с оставлением контрольного дренажа. Накладывают асептические повязки.
Таким образом, использование данного пластического материала позволяет отсрочено восстановить целостность и просвет глотки, а кишечную стенку и линию органных анастомозов надежно укрыть прядью большого сальника.
Способ применен в клинике при лечении и реабилитации у 4 онкологических больных с опухолями гортаноглотки. Всем больным на 1-м этапе хирургического лечения была выполнена ларипгэктомия с циркулярной резекцией гортаноглотки и шейного отдела пищевода и двухсторонней шейной лимфодиссекцией. После окончания реабилитационного периода всем больным была выполнена отсроченная микрохирургическая реконструкция обширного дефекта глотки и шейного отдела пищевода толстокишечно-сальниковым аутотрансплантатом. В раннем послеоперационном периоде осложнений со стороны органов брюшной полости не было. В отдаленные сроки диспептического синдрома или других функциональных нарушений не наблюдалось. Отмечено адекватное питание через рот, прибавка в весе. В последующем произведена голосовая реабилитация путем установки голосового протеза.
Клинический пример выполнения способа.
Больная П., 33 года, поступила с диагнозом: первично-множественный метахронный рак: 1. Рак гортаноглотки IVa ст. T2N2M0. Состояние после полихимиотерапии в 2011 г. Продолженный рост опухоли с метастазами в лимфоузлы шеи справа. Состояние после хирургического лечения в 2011-2012 гг. Оростома, эзофагостома, трахеостома. Без рецидива и метастазов. 2. Рак щитовидной железы I ст. T1NOMO. Состояние после хирургического лечения в 2011 г. Без рецидива и метастазов.
Морфологическое исследование
1) №Ф 4327-53: в слизистой оболочке гортаноглотки определяется участок акантоза с выраженной дисплазией эпителия до карциномы in situ с микроочагом инвазивного плоскоклеточного рака со слабой наклонностью к ороговению: в субэпителиальной основе - выраженная лимфоплазмоцитарная инфильтрация с мелкими лимфоидными фолликулами, распространяющаяся в плоскоэпителиальный покров, наличием единичных комплексов (отдельно лежащих) плоскоклеточного рака с выраженными дистрофическими изменениями (лечебный патоморфоз III степени). В окружающей слизистой гортаноглотки - выраженный паракератоз, очаговые папилломатозные и акантотичсские разрастания плоского эпителия с очагами дисплазии (включая края резекции глотки). В слизистой оболочке гортани - очаги плоскоклеточной метаплазии и слабой дисплазии эпителия. Края резекции интактны. В резецированном участке щитовидной железы, на фоне аденоматозного зоба, определяется микроочаг (менее 1 мм) папиллярного рака щитовидной железы типичного строения. В трех лимфоузлах - метастазы плоскоклеточного рака с частичным и полным замещением лимфоидной ткани, очаговой инвазией за капсулу узлов, признаками лечебного патоморфоза 3 степени.
2) № Ф 26171-90/ОП: в семи лимфоузлах метастазы плоскоклеточного рака с наклонностью к ороговению, выраженной дистрофией опухолевых клеток, участками фиброзирования (признаки лечебного патоморфоза 1 степени), преимущественно с частичным и субтотальным замещением предсуществующей ткани, без выхода за пределы капсулы узлов.
Из анамнеза: считает себя больной с 12.2010 г., когда отметила появление болей в горле. Обратилась к ЛОР врачу по месту жительства, где диагностирован фарингит. Проводилась противовоспалительная терапия. В марте 2011 г. отметила появление увеличенного лимфоузла на шее справа. Обратилась в Российский научный цент рентгенрадиологии, где диагностирован рак гортаноглотки с метастазами в лимфоузлы шеи с обеих сторон. В июне 2011 г. проведен 1 курс полихимиотерапии (токсатер, карбоплатин). Далее направлена в онкодиспансер г. Москвы №1, где с 18.07.11 г. по 18.10.11 г. проводилась полихимиотерапия с препаратами: эрбитукс, оксалиплатин и фторурацилом.
Для дальнейшего лечения самостоятельно обратилась в МНИОИ им. П.А. Герцена, где после обследования диагностирован продолженный рост опухоли гортаноглотки и метастазов в лимфатических узлах шеи с обеих сторон. На консилиуме предложено хирургическое лечение. На 1-м этапе в декабре 2011 г. выполнена операция: ларингэктомия с циркулярной резекцией гортаноглотки и шейного отдела пищевода, гемитиреоидэктомия справа, лимфаденэктомия на шее справа, оформление оростомы, эзофагостомы и трахеостомы. На 2-м этапе в марте 2012 г. выполнена операция: лимфаденэктомия на шее слева. В дальнейшем проводилось динамическое наблюдение. Больная питалась через назогастральный зонд, ежедневно производилась смена повязки на шее и смена трахеостомической трубки. В феврале 2013 г. при контрольном обследовании данных за рецидив и метастазы опухолей не получено.
Больная повторно госпитализирована в МНИОИ им. П.А. Герцена для реконструкции глотки и шейного отдела пищевода. При поступлении: состояние больной относительно удовлетворительное. Дыхание через трахеостому свободное. Питание через назогастральный зонд в достаточном объеме. Местно: гортань и гортаноглотка удалены. На шее множественные старые послеоперационные рубцы. Оростома, эзофагостома и трахеостома сформированы удовлетворительно (Фиг. 3). Выраженный рубцовый процесс в мягких тканях шеи. Признаков местного рецидива опухоли нет. По данным комплексного обследования метастазов опухоли не выявлено. По данным ультразвуковой доплеролокации кровоток в лицевых артериях с обеих сторон и в правой верхней щитовидной артериях не определяется, кровоток в левой верхней щитовидной артерии резко снижен, просвет внутренних яремных вен сужен, кровоток в правой внутренней грудной артерии удовлетворительный. При рентгенологическом исследовании толстого кишечника патологии не выявлено. После предоперационной подготовки в феврале 2013 г. выполнена операция: отсроченная микрохирургическая фарингопластика толстокишечно-сальниковым лоскутом, аутодермопластика.
На операции: под эндотрахеальным наркозом произведена разметка доступов на шее, грудной стенке и брюшной стенке (Фиг. 4). Произведена парастернальную медиастинотомия справа с резекцией хрящей II и III ребер. Мобилизован и внутренний грудной сосудистый пучок (Фиг. 5) и пересечен его у верхнего края хряща IV ребра. На внутренние грудные сосуды наложена сосудистая клипса. Разрез на грудной стенке продлен вверх на шею. На шее мобилизованы края оростомы и эзофагостомы, иссечены рубцовые ткани. Одновременно произведена лапаротомия. При ревизии брюшной полости патологии не выявлено. Мобилизована левая половина толстой кишки. Осмотрена ангиоархитектоника толстой кишки. Выделены, пересечены и перевязаны средние ободочные сосуды и нисходящая ветвь левых ободочных сосудов. Мобилизован и пересечен большой сальник с оставлением его пряди размером 10×15 см на поперечной ободочной кишке. При помощи аппарата для наложения боковых желудочно-кишечных анастомозов произведено пресечение толстой кишки на уровне средней трети поперечной ободочной кишки и на границе перехода нисходящей ободочной кишки в сигмовидную кишку (Фиг. 6). Длина кишечной порции аутотрансплантата 60 см. Питание аутотрансплантата за счет левых ободочных сосудов достаточное. Далее в аутотрансплантате произведена редукционная резекция нисходящей ободочной кишки и левой половины поперечной ободочной кишки с сохранением брыжеечной порции с питающими сосудами в прежнем объеме (Фиг. 7). После редукции длина сосудистой ножки аутотрансплантата составила 15 см, кишечная порция аутотрансплантата сократилась до 16 см. Размер сальниковой порции аутотрансплантата остался прежним (Фиг. 8). На сосудистую ножку аутотрансплантата наложена сосудистая клипса. Толстокишечно-сальниковый аутотрансплантат отсечен и перемещен на шею, где фиксирован провизорными швами. Сосудистая ножка аутотрансплантата проведена в правую парастернальную область. Под оптическим увеличением произведено формирование двух микрососудистых анастомозов между: внутренней грудной и левой ободочной венами вены по типу конец-конец и внутренней грудной и левой ободочной артериями по типу конец-конец. Пуск кровотока. Жизнеспособность аутотрансплантата восстановлена. Далее произведена фарингопластика путем формирования пищеводно-кишечного анастомоза по типу конец-конец и оро-кишечного анастомоза по типу конец - конец (Фиг. 9). Через сформированную глотку установлен назогастральный зонд. Зона кишечных анастомозов на шее и зона микрососудистых анастамозов в парастернальной области тампонированы прядью сальника (Фиг. 10). Рана парастернальной области дренирована латексным выпускником и ушита наглухо. Рана шеи дренирована латексными выпускниками и ушита частично. Дефект кожных покровов раны шеи восстановлен свободной дермой с правого бедра (Фиг. 11). Параллельно в брюшной полости сформирован сигмо-трансверзоанастомоз кишками по типу бок-бок. Брыжейка толстой кишки ушита отдельными узловыми швами. Рана брюшной стенки ушита послойно наглухо с оставлением дренажа в малом тазу. На раны наложены спиртовые повязки.
Течение послеоперационного периода гладкое. Рана зажила первичным натяжением. Аутотрансплантат жизнеспособен, адаптирован, без признаков нарушения кровоснабжения. В раннем послеоперационном периоде питание проводилось через назогастральный зонд. С 14-х суток начато питание через рот (Фиг. 12), назогастральный зонд удален. На 16-е сутки больная деканулирована. В удовлетворительном состоянии больная выписана из стационара. При контрольных обследованиях признаков прогрессирования заболевания нет. Больная питается через рот в полном объеме, диспептического синдрома нет. Прибавила в весе.
Через год после реконструкции глотки (Фиг. 13) была восстановлена голосовая функция путем формирования трахеопищеводного шунта и установки голосового протеза. В настоящее время больная социально адаптирована, вернулась на работу.
Использование заявляемого способа в МНИОИ им. П.А. Герцена позволило достичь нескольких преимуществ: топографо-анатомическую стабильность источника реваскуляризации аутотрансплантата, расположенного вне зоны лучевого повреждения и рубцового процесса на шее; за счет длины сосудистой ножки аутотрансплантата стало возможным произвести реваскуляризацию трансплантата с внутренними грудными сосудами; использование сформированного аутотрансплантата позволил воссоздать целостность и объем глотки и шейного отдела пищевода при обширных дефектах, а его слизистый секрет не обладает агрессивным воздействием, что позволило в дальнейшем провести голосовую реабилитацию путем трахеопищеводного шунтирования и установки голосового протеза.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ РЕКОНСТРУКЦИИ ВЕРХНИХ ОТДЕЛОВ АЭРОДИГЕСТИВНОГО ТРАКТА | 2014 |
|
RU2565830C1 |
| СПОСОБ ФОРМИРОВАНИЯ ТОНКОКИШЕЧНО-БРЫЖЕЕЧНОГО АУТОТРАНСПЛАНТАТА | 2010 |
|
RU2426503C1 |
| СПОСОБ ФАРИНГОПЛАСТИКИ В УСЛОВИЯХ ДЕФИЦИТА ПЛАСТИЧЕСКОГО МАТЕРИАЛА | 2010 |
|
RU2427339C1 |
| СПОСОБ РЕКОНСТРУКЦИИ РОТОГЛОТКИ ТОЛСТОКИШЕЧНО-САЛЬНИКОВЫМ ЛОСКУТОМ | 2003 |
|
RU2237444C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ЯЗЫКА ПРИ ОБШИРНЫХ ДЕФЕКТАХ ПОЛОСТИ РТА | 2009 |
|
RU2391925C1 |
| СПОСОБ ФОРМИРОВАНИЯ ТОЛСТОКИШЕЧНО-САЛЬНИКОВОГО АУТОТРАНСПЛАНТАТА | 2003 |
|
RU2254066C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАКА ГЛОТКИ | 2007 |
|
RU2343853C1 |
| СПОСОБ МИКРОХИРУРГИЧЕСКОЙ ПЛАСТИКИ СОЧЕТАННЫХ ДЕФЕКТОВ ГЛОТКИ У ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ | 1995 |
|
RU2098027C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ИЛИ ПИЩЕВАРИТЕЛЬНЫХ ПУТЕЙ | 2012 |
|
RU2523659C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ГОЛОСОВОЙ ФУНКЦИИ У ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ ПОСЛЕ ЛАРИНГЭКТОМИИ | 2017 |
|
RU2668473C2 |
Изобретение относится к медицине, хирургии. Осуществляют реконструкцию глотки и шейного отдела пищевода толстокишечно-сальниковым аутотрансплантатом с длинной сосудистой ножкой. Аутотрансплантат формируют из поперечной ободочной кишки с прилежащей прядью большого сальника, нисходящей ободочной кишки и прилежащей части брыжейки толстой кишки. Единая сосудистая ножка включает левую ободочную артерию и вену. После редукционной резекции сформированный аутотрансплантат переносят в область дефекта и фиксируют провизорными швами. Формируют анастомозы между внутренними грудными сосудами и сосудами аутотрансплантата по типу конец-конец. После пуска кровотока формируют два дигестивных анастомоза на шее аутотрансплантата с оростомой и эзофагостомой по типу конец-конец. Зону анастомозов укрывают прядью большого сальника. Дефект кожи раны шеи восстанавливают путем аутодермопластики. Способ обеспечивает возможность голосовой реабилитации после трахеопищеводного шунтирования, восстановления целостности и объема глотки и шейного отдела пищевода при обширных дефектах. 1 пр., 13 ил.
Способ микрохирургической реконструкции глотки и шейного отдела пищевода толстокишечно-сальниковым аутотрансплантатом у онкологического больного, включающий использование аутотрансплантата с длинной сосудистой ножкой, отличающийся тем, что аутотрансплантат формируют из поперечной ободочной кишки с прилежащей прядью большого сальника, нисходящей ободочной кишки и прилежащей части брыжейки толстой кишки, с питанием на единой сосудистой ножке - левой ободочной артерии и вене, формирующей сосудистую дугу Риолана, после формирования аутотрансплантата производят редукционную резекцию нисходящей ободочной кишки и левой половины поперечной ободочной кишки с сохранением брыжеечной порции аутотрансплантата, сосудистую ножку аутотрансплантата пересекают, сформированный аутотрансплантат переносят в область дефекта и фиксируют провизорными швами, сосудистую ножку аутотрансплантата проводят к внутренним грудным сосудам, формируют анастомозы между внутренними грудными и с сосудами аутотрансплантата по типу конец-конец, после пуска кровотока фиксируют восстановление жизнеспособности аутотрансплантата, приступают к реконструкции глотки путем формирования двух дигестивных анастомозов на шее между краями толстокишечного фрагмента аутотрансплантата с оростомой и эзофагостомой по типу конец-конец, зону дигестивных анастомозов укрывают прядью большого сальника, далее восстанавливают дефект кожи раны шеи путем аутодермопластики.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАКА ГЛОТКИ | 2007 |
|
RU2343853C1 |
| Колосоуборка | 1923 |
|
SU2009A1 |
| РАТУШНЫЙ М.В | |||
| Микрохирургическая реконструкция тканей полости рта и глотки толстокишечно-сальниковым аутотрансплантатом у онкологических больных (клинико-анатомическое исследование), дисс | |||
| М | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| РЕШЕТОВ И.В | |||
| Анатомическое обоснование микрохирургического желудочно-сальникового лоскута | |||
| Анналы пластической, | |||
Авторы
Даты
2015-10-20—Публикация
2014-12-09—Подача