Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении синдрома венозной гипертензии головного мозга и верхней конечности при окклюзии верхней полой вены и/или двухсторонней окклюзии брахиоцефальных вен, ассоциированной с артериовенозной фистулой.
Хронические заболевания почек любого генеза, как правило, проявляются на стадии почечной недостаточности, которая при определенных условиях переходит в терминальную стадию. Единственным методом лечения этих больных является заместительная почечная терапия различными методами диализа или трансплантация почки. 1,5 млн жителей планеты, страдающих хронической болезнью почек в терминальной стадии, нуждаются в лечении с помощью внепочечного очищения крови. Благодаря широкому внедрению заместительной почечной терапии в клиническую практику заметно изменилась ситуация с ведением нефрологических больных.
Благодаря улучшению диагностики заболеваний, ведущих к развитию терминальной хронической почечной недостаточности (ТХПН), в России наблюдается ежегодное увеличение числа пациентов, нуждающихся в терапии такого рода. В России, по данным Российского диализного общества, на 31.12.2009 г. заместительную почечную терапию получали 24195 больных, страдавших ТХПН. С одной стороны, отмечено снижение летальности среди больных с хроническими нефропатиями, что благоприятно с морально-этической позиции, с другой стороны - программы лечения большого контингента этих больных, связанные с искусственным поддержанием их жизни, требуют огромных финансовых вложений.
Поддержание функции сосудистых доступов и улучшение качества жизни пациентов, находящихся на программном гемодиализе, сегодня стало актуальной проблемой сосудистой хирургии и нефрологии. Нерациональная тактика формирования и использования сосудистых доступов влечет за собой быстрое истощение сосудистого ресурса пациента. С каждым годом увеличивается количество пациентов с патологией центральных вен (ЦВ).
Стенозы или окклюзии центральных вен вызываются хронической эндотелиальной травмой. Основной ее причиной являются ранее установленные катетеры, стенты, электрокардиостимуляторы. Стеноз или окклюзии центральных вен приводят к венозной гипертензии конечности и иногда головного мозга, которая может быть причиной дисфункции сосудистого доступа. В случае установки катетера через подключичную вену вероятность развития стеноза или окклюзии центральных вен довольно высока (до 53%), тогда как с доступом через яремную вену она остается в пределах диапазона от 0 до 10% [1], [2]. Так, в США, в качестве первичного сосудистого доступа, 70% пациентов начинают программный гемодиализ с катетера. Тогда как в Германии 70% начинают гемодиализ с постоянного сосудистого доступа [3]. К сожалению, по России статистических исследований не проводилось. И, как следствие, мы наблюдаем увеличение количества патологии центральных вен в связи с частым использованием катетеров, что в будущем приведет к увеличению хирургической активности сосудистых хирургов, и интервенционных радиологов.
Хирургическое лечение центральных вен является часто трудным, иногда - опасным, и не всегда успешным. Интервенционная хирургия менее агрессивна, но она нуждается в опытном радиологе.
У условно здоровых людей хроническая окклюзия центральных вен в большинстве случаев протекает бессимптомно ввиду хорошей коллатеральной сети в грудной клетке, шее и средостении, тогда как на конечности с постоянным сосудистым доступом центральный венозный стеноз, или окклюзия, проявляются венозной гипертензией конечности ввиду того, что кровоток может усилиться в десять раз.
Клиническая картина может различаться в зависимости от локализации патологии ЦБ. При поражении подключичной вены появляются расширенные подкожные вены вокруг плеча и верхнего отдела груди, болезненный отек руки от умеренной до выраженной степени, деформация конечности, гиперпигментация кожи [4]. При проксимальном поражении (брахиоцефальная и верхняя полая вена) к вышеуказанной симптоматике может присоединиться односторонняя опухоль лица, шеи и груди. Отек конечности может вызывать нарушение функции доступа с истончением кожи в области пункций, с образованием аррозий, высоким риском кровотечения и образования гематомы [5]. Изъязвление кожи, в свою очередь, увеличивает риск потери доступа и инфекции.
По данным Renaud C.J., пациентам, у которых симптоматика венозной гипертензии конечности отсутствует, или обнаруживается в незначительной степени, необходимо наблюдение без активного хирургического вмешательства на этом этапе. Renaud C.J. выявил, что в последующие 4 года 60% пациентов не отмечают ухудшения клинического состояния, тогда как оставшиеся 40% нуждаются в реконструктивных операциях в течение этого времени. Авторы считают, что активную хирургическую тактику необходимо применять только у пациентов с выраженной клинической симптоматикой: значительный болезненный отек конечности, нарушение функции сосудистого доступа и наличие венозной гипертензии головного мозга [6].
Первые попытки протезирования верхней полой вены, в эксперименте, были предприняты C.Gluck в 1898 г. Многие годы поисков решения задачи по восстановлению венозного оттока в системе верхней полой вены показали, что реконструктивные операции для поддержания, или восстановления, центрального венозного кровотока могут эффективно купировать отек и обеспечить сохранение АВФ [7].
В качестве прототипа выбран способ шунтирования из подмышечной вены (или подключичной) в сафено-феморальное соустье, предложенный в статье Kavallieratos N. [8], в котором под местной анестезией через разрез 5-6 см выделена подмышечная вена (или подключичная вена) со стороны артериовенозной фистулы, на этой же стороне в паховой области через разрез 5-6 см выделена большая подкожная вена в области сафено-феморального соустья. Протез из политетрафторэтилена (ПТФЭ), диаметром 8 мм, проведен подкожно в обе раны. Формируют анастомозы ПТФЭ протеза с подмышечной веной (или подключичной веной) по типу конец в бок с венотомией 10 мм, далее формируют анастомоз ПТФЭ протеза с сафено-феморальным соустьем через венотомию 20 мм [8].
Недостатки предложенного доступа
1. В способе использован травматичный доступ при выделении подмышечной (или подключичной вены), связанный с анатомическим расположением сосудисто-нервного пучка в этой области (с прохождением над веной и латеральнее от нее ветвей плечевого сплетения).
2. По данным Arduino M.J., сепсис является второй главной причиной летальности среди пациентов с терминальной стадией почечной недостаточности [9]. 11% летальности у пациентов на гемодиализе происходит из-за сепсиса. В связи с этим использование ПТФЭ протеза не дальновидно.
3. Автор не говорит об армировании протеза и проводит его подкожно, от подмышечной области до сафено-феморального соустья, что в свою очередь может привести к перегибу шунта и/или экстравазальной компрессии, особенно в области пупартовой складки.
4. Автор использует предложенный им способ даже при одностороннем поражении подключичной и брахиоцефальной вен. В свою очередь, мы считаем, что при одностороннем поражении подключичной и брахиоцефальной вен существует множество шунтирующих операций в бассейне верхней полой вены, которые позволяют избежать шунтов большой протяженности, что, в свою очередь, само по себе снижает проходимость шунта.
Сущность способа заключается в совокупности существенных признаков, достаточной для достижения искомого технического результата, состоящего в возможности купирования синдрома венозной гипертензии головного мозга и верхней конечности, с помощью миниинвазивного способа, при окклюзии верхней полой вены (ВПВ), и/или двухсторонней окклюзии брахиоцефальных вен (БЦВ), ассоциированной с артериовенозной фистулой (АВФ), создание обходного шунтирования из бассейна пораженной ВПВ в бассейн интактной нижней полой вены (НПВ), предотвращающего возникновение экстравазальной компрессии, или перегиба шунта, и снижение вероятности его инфицирования.
Сущность способа лечения синдрома венозной гипертензии головного мозга и верхней конечности при окклюзии верхней полой вены, и/или двухсторонней окклюзии брахицефальных вен, ассоциированной с артериовенозной фистулой v. Basilica, включает разрезы в области надплечья и паховой области, с выделением вен, проведение полимерного протеза в обе раны, с формированием анастомозов концов протеза с соответствующей веной. Над v. basilica по передней поверхности верхней трети плеча выполняют разрез длиной 5 см с выделением АВФ v. basilica на протяжении 4-5 см. Второй разрез выполняют по верхнему краю передней подмышечной линии длиной 2 см. На этой же стороне тела продольным доступом в подвздошной области над пупартовой связкой осуществляют третий разрез длиною 4 см так, чтобы нижний край раны находился на уровне середины пупартовой связки и на 2 см выше ее. Забрюшинно выделяют передний край сосудисто-нервного пучка. Через четвертый разрез, так же продольный, длиной 5 см, на 2 см ниже и на 2 см медиальнее середины пупартовой связки, на протяжении 4 см, выделяют сафено-феморальное соустье и большую подкожную вену. Проводят протез подкожно, тунеллером, через доступ в подмышечной области из раны в плече - в рану по передней подмышечной линии и в рану подвздошной области. Далее - забрюшинно, по ходу сосудисто-нервного пучка под пупартовой связкой, через сосудистую лакуну, к сафено-феморальному соустью. После системной гепаринезации 5000 ед. не фракционированного гепарина пережимают на протяжении 3-4 см v. basilica у дистальных и проксимальных краев раны, выполняют продольную венотомию длиной 20 мм. Формируют анастомоз артериовенозной фистулы v. basilica с протезом по типу конец протеза - в бок вены. Пережимают большую подкожную вену в области сафено-феморального соустья, и на 4 см дистальнее, производят продольную венотомию длиной 20 мм. Формируют анастомоз протеза и большой подкожной вены по типу конец протеза - в бок вены.
В качестве протеза используют вязаный дакроновый протез размером 8 мм×70 см, импрегнированный коллагеном и ацетатом серебра, и армированный спиралью.
2 разреза в области надплечья, при наличии АВФ v. basilica, выполненные по передней поверхности верхней трети плеча, длиною 5 см, с выделением АВФ v. basilica, на протяжении 4-5 см, и по верхнему краю передней подмышечной линии, длиной 2 см, обеспечивают оптимальное расположение протеза, позволяющее избежать перегибов в процессе использования.
Проведение протеза размером 8 мм×70 см из раны в подключичной области - в рану подвздошной области, тунеллером, подкожно, забрюшинно, по ходу сосудисто-нервного пучка под пупартовой связкой, через сосудистую лакуну - в рану в паховой области, к сафено-феморальному соустью, обеспечивает создание обходного шунтирования из бассейна пораженной ВПВ в бассейн интактной НИВ.
Способ поясняется приведенными иллюстрациями, где:
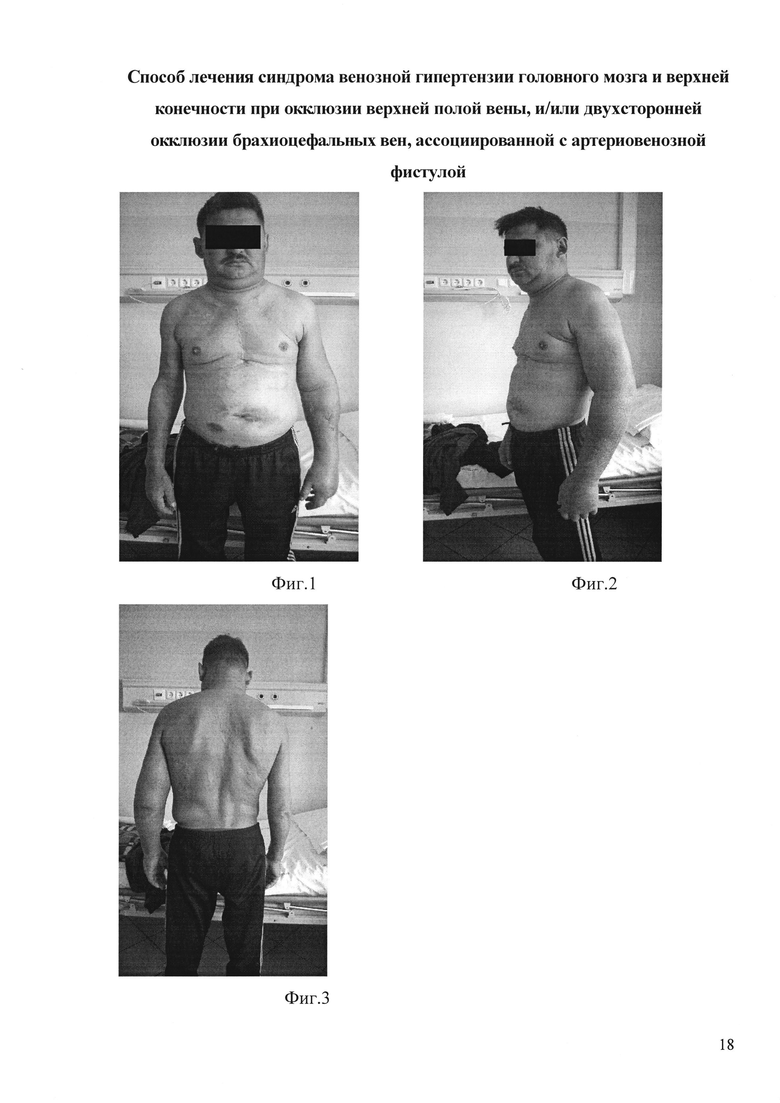
На фиг. 1 - фиг. 3 показан вид пациента М. до операции:
На фиг. 1 - вид спереди;
На фиг. 2 - сбоку;
На фиг. 3 - сзади;
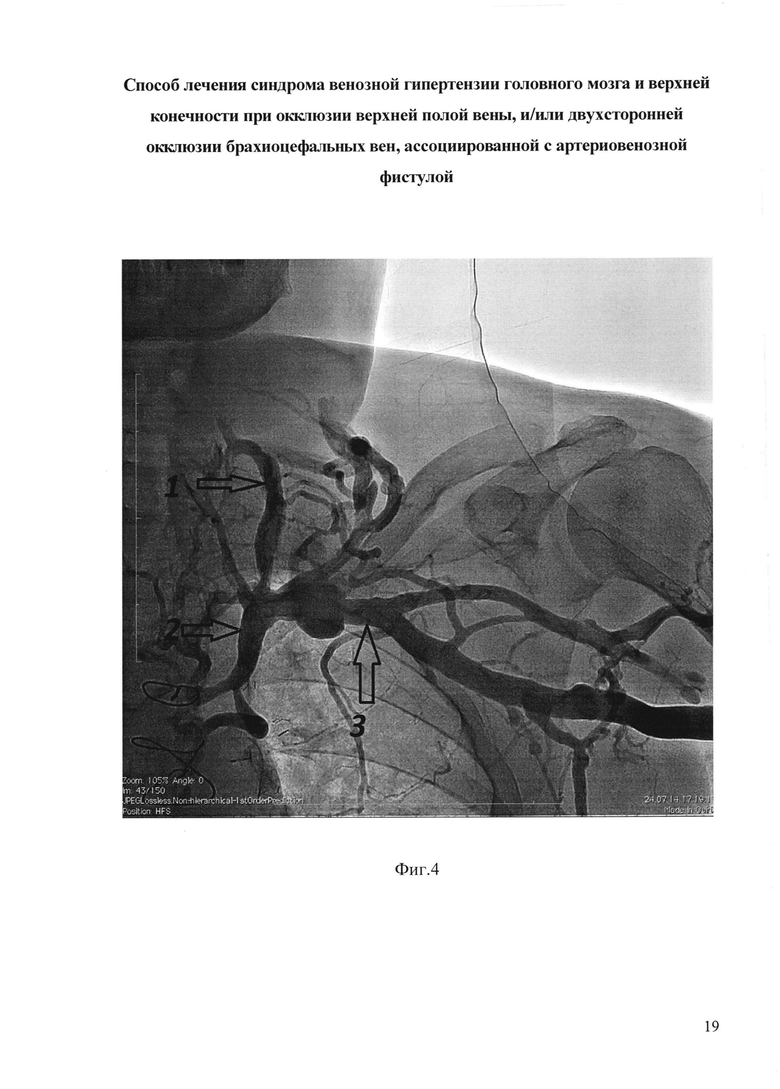
На фиг. 4 приведена флебограмма брахиоцефальных вен и вен левой верхней конечности пациента М. до операции, где: 1 - левая внутренняя яремная вена, 2 - левая брахиоцефальная вена, 3 - левая подключичная вена; не контрастируются левая брахиоцефальная вена и верхняя полая вена.
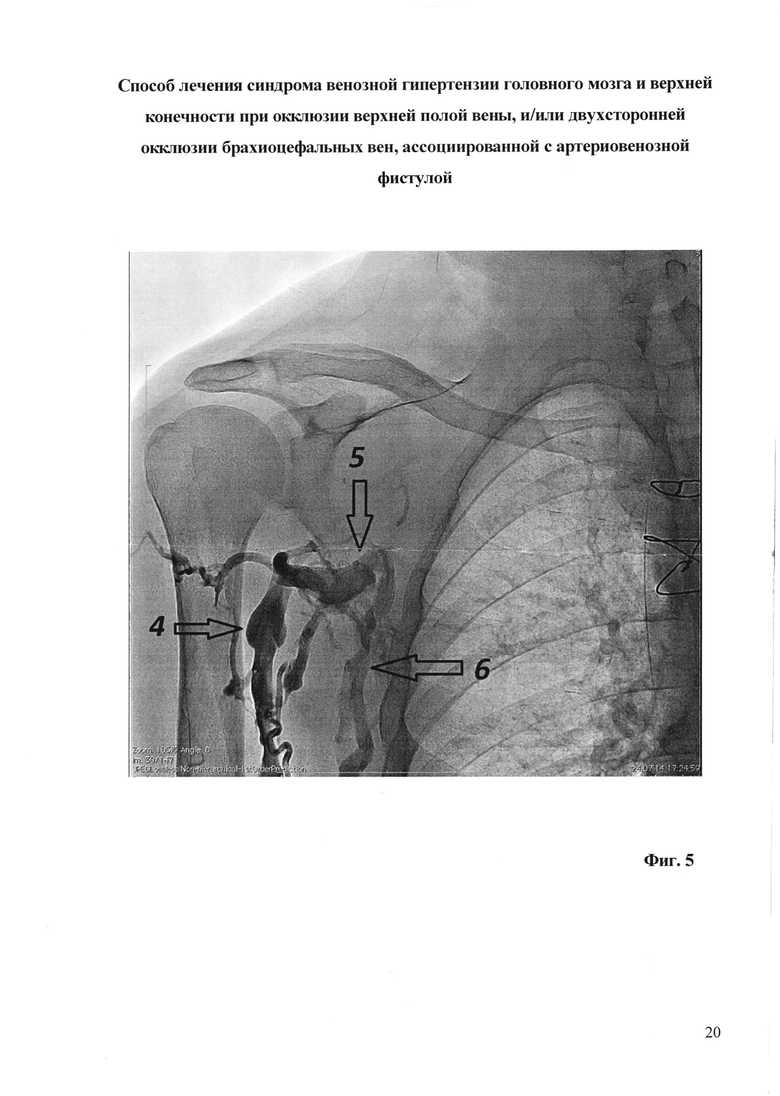
На фиг. 5 - флебограмма брахиоцефальных вен и вен правой верхней конечности пациента М. до операции; 4 - правая v. cephalica, 5 - правая подмышечная линия вена, 6 - правая v. basilica. Не контрастируются правая подключичная вена, правая брахиоцефальная вена и верхняя полая вена.
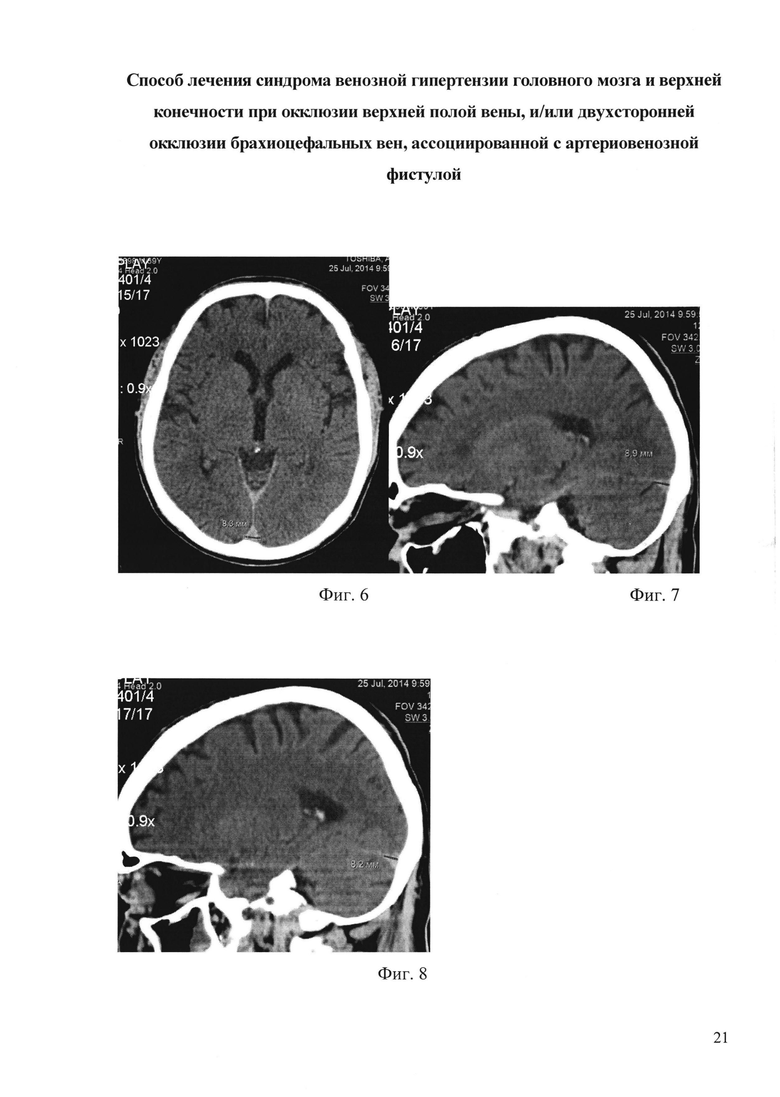
На фиг. 6 - фиг. 8 показана рентгеновская компьютерная томография головного мозга, с контрастированием, пациента М. до операции:
На фиг. 6 - сагиттальный синус;
На фиг. 7 - поперечный синус справа;
На фиг. 8 - поперечный синус слева;
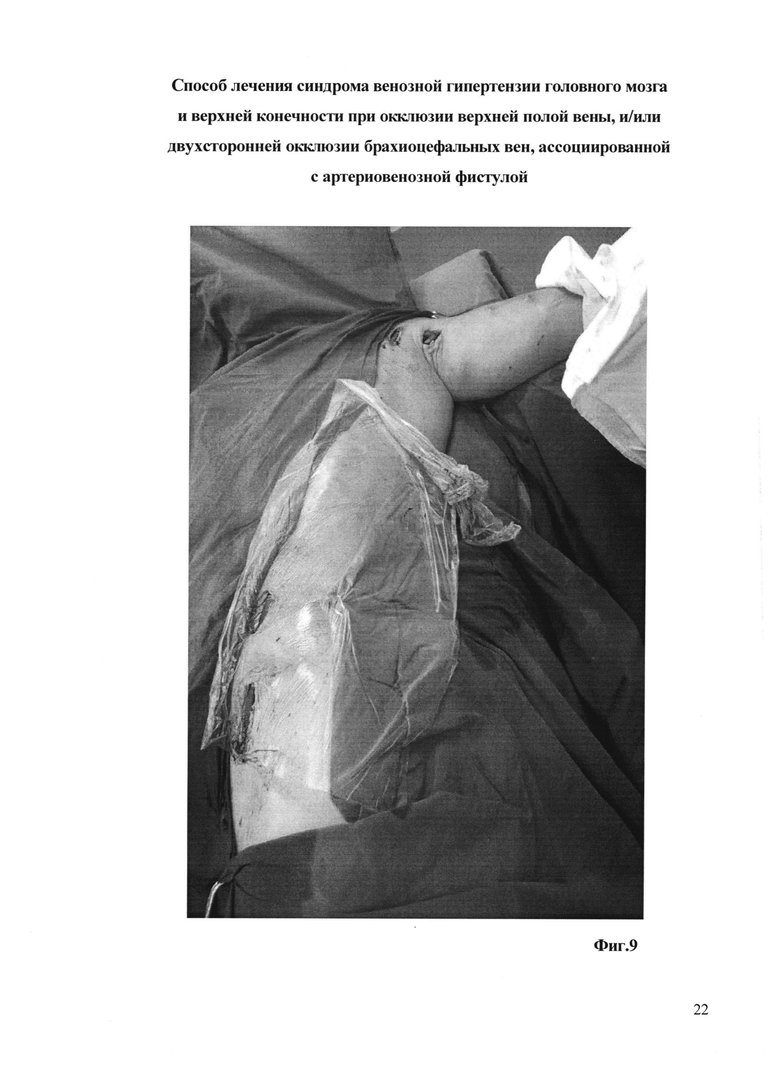
На фиг. 9 - приведен момент операции;
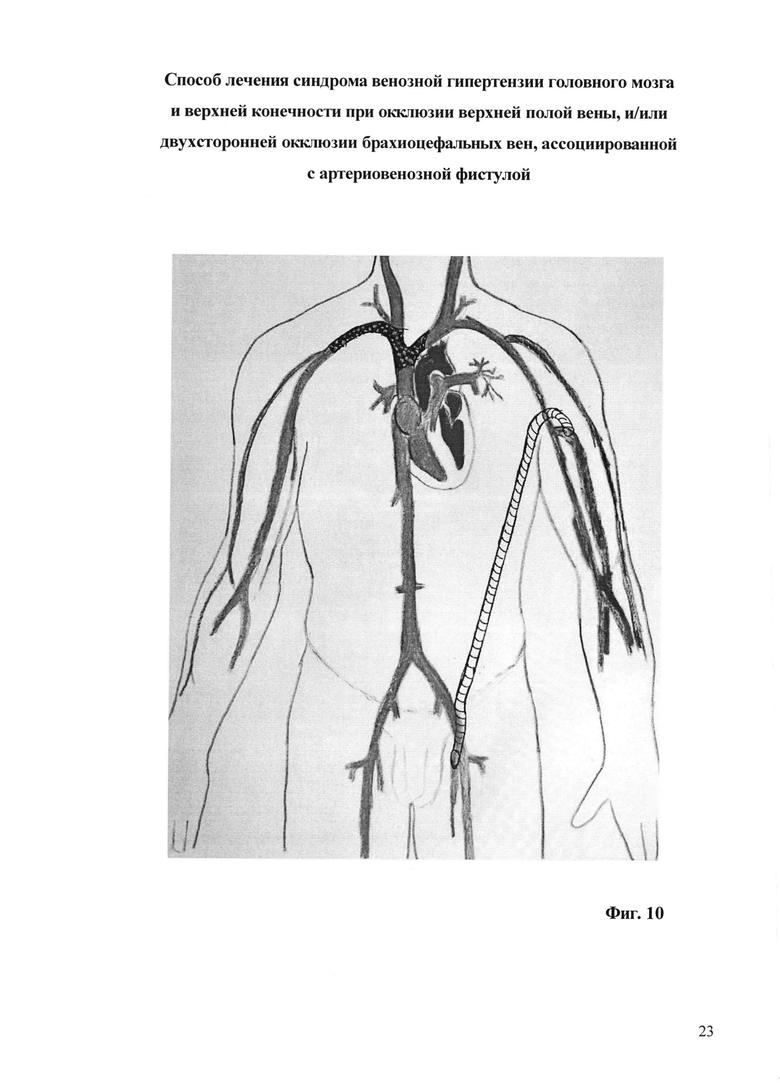
На фиг. 10 - схема операции;
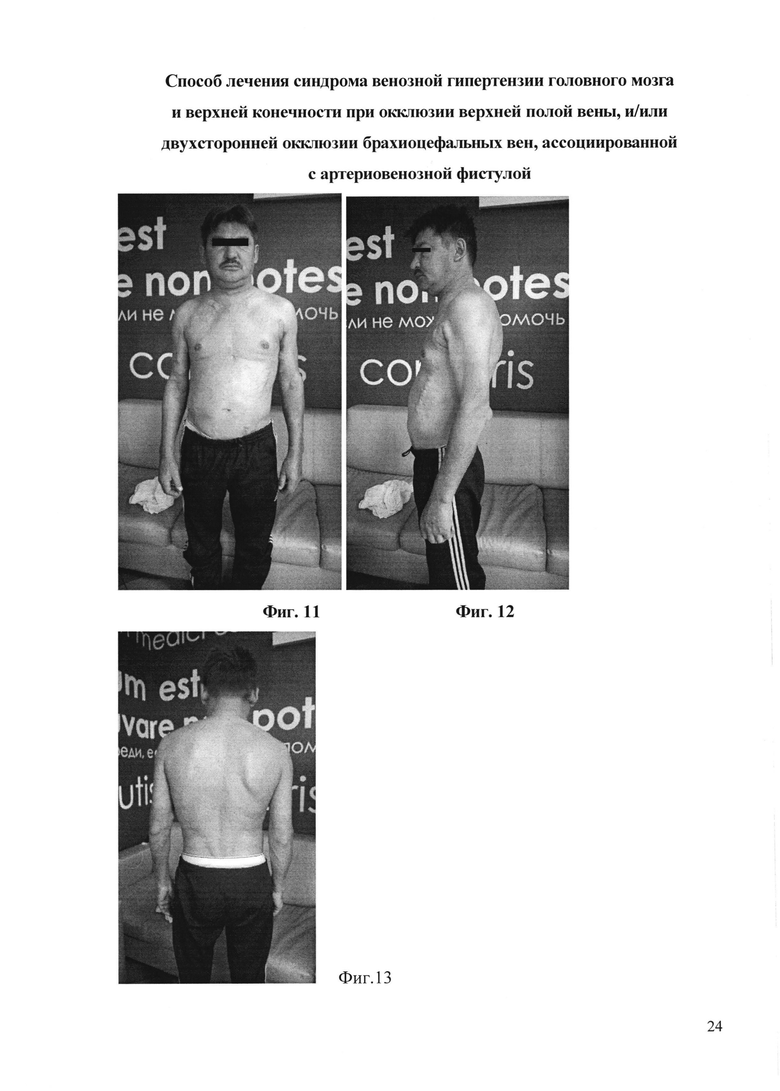
Вид пациента М. через 60 дней после операции
На фиг. 11 - вид спереди;
На фиг. 12 - вид сбоку;
На фиг. 13 - вид сзади;
На фиг. 14 - флебограмма пациента М. через 60 дней после операции, где:
7 - левая v. basilica, 8 - дакроновый протез 8 мм×70 см, 9 - левая подвздошная вена, 10 - анастомоз протеза.
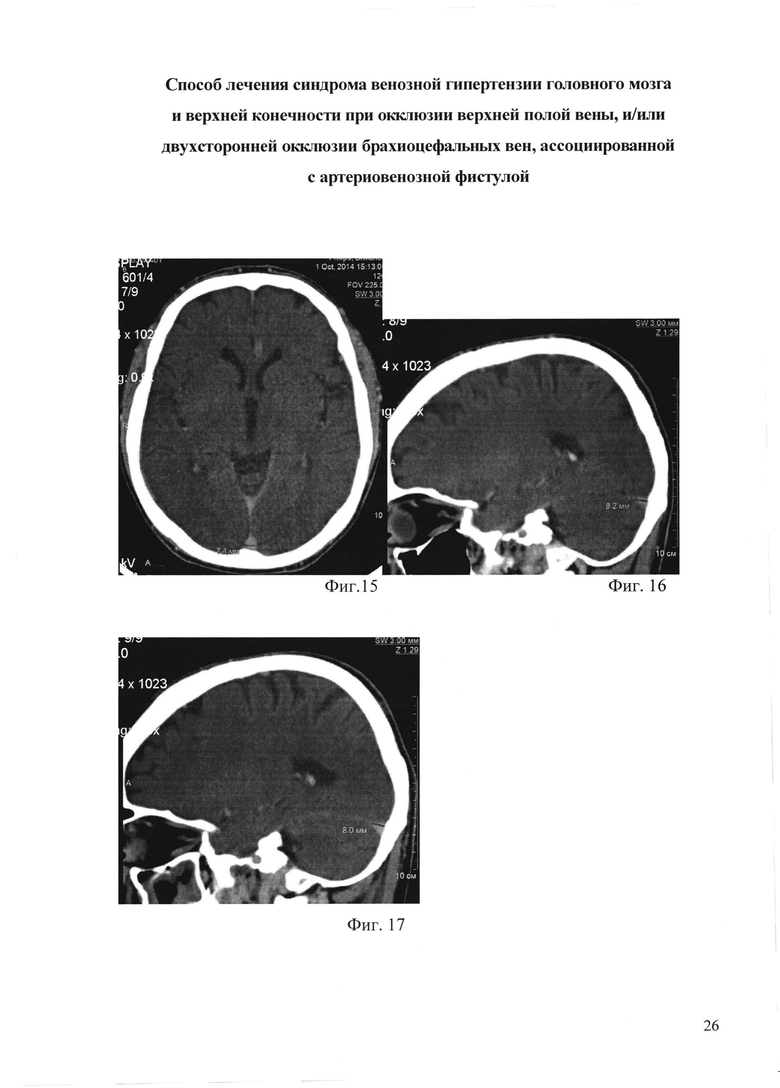
На фиг. 15 - фиг. 17 приведена рентгеновская компьютерная томография головного мозга, с контрастированием, пациента М., через 60 дней после операции:
На фиг. 15 - сагиттальный синус;
На фиг. 16 - поперечный синус справа;
На фиг. 17 - поперечный синус слева.
Способ применяют следующим образом.
При наличии у пациента АВФ v. basilica в области надплечья выполняют 2 разреза. Первый разрез - по передней поверхности верхней трети плеча, длиною 5 см, с выделением АВФ v. basilica на протяжении 4-5 см.
Второй разрез - по верхнему краю передней подмышечной линии, длиной 2 см. Третий разрез длиною 4 см на этой же стороне тела, в подвздошной области, над пупартовой связкой. Четвертый разрез, длиной 5 см, на 2 см ниже и на 2 см медиальнее середины пупартовой связки, выделяют на протяжении 4 см сафено-феморальное соустье и большую подкожную вену.
Через доступ в подмышечной области подкожно, тунеллером, из раны в плече - в рану по передней подмышечной линии, и далее - в рану подвздошной области и забрюшинно в рану в паховой области, к сафено-феморальному соустью, проводят вязаный, дакроновый протез размером 8 мм×70 см, импрегнированный коллагеном и ацетатом серебра, и армированный спиралью. Пережимают на протяжении 3-4 см v. basilica у дистальных и проксимальных краев раны, производят продольную венотомию длиной 20 мм, формируют анастомоз артериовенозной фистулы v. basilica с протезом, по типу конец протеза - в бок вены. Пережимают большую подкожную вену в области сафено-феморального соустья, и на 4 см дистальнее, производят продольную венотомию длиной 20 мм, формируют анастомоз протеза и большой подкожной вены по типу конец протеза - бок вены.
Использование вязанного дакронового протеза, пропитанного коллагеном и ацетатом серебра, и армированного спиралью, препятствует экстравазальной компрессии и уменьшает риск инфекции протеза.
Клинический пример.
Пациент М., 39 лет, поступил с жалобами на отек левой руки, шеи и головы, на выраженную слабость, несистемное головокружение постоянного характера, шум в голове. С 2006 г. у пациента было 11 операций по формированию и реконструкции сосудистого доступа (СД) на обеих руках. 7.10.13 г. проведена последняя операция: формирование артериовенозной фистулы левого плеча v. basilica с транспозицией под кожу передней поверхности плеча, с анастомозированием с плечевой артерией в области локтевого сгиба. Отек левой верхней конечности появился в марте 2014 г. с постепенным прогрессированием отека и распространением на плечевой пояс, шею, и голову. На основании характерной клинической картины и проведенных инструментальных обследований выставлен диагноз: Синдром верхней полой вены (ВПВ) с венозной гипертензией головного мозга и левой в/к. Посттромботическая окклюзия брахиоцефальных вен с обеих сторон, верхней полой вены, правой подключичной вены. ХВН левой верхней конечности 2 степени С3 по СЕАР, правой н/к 1 степени С1 по СЕАР.
Объективно: отечные лицо, шея, левая половина плечевого пояса и левая рука (фиг. 1-фиг. 3). Артериовенозная фистула левого плеча - v. basilica, подвергнутая ранее (7.10.13) транспозиции под кожу передней поверхности плеча, с анастомозом с плечевой артерией в области локтевого сгиба. Варикозно-расширенные подкожные вены левой руки, шеи, грудной клетки и живота. Гиперэстезия и сниженная мышечная сила в левой руке (по периферическому мононейропатическому паттерну). По данным теста на когнитивную сферу MMSE имеются легкие когнитивные нарушения (26 баллов), по модифицированной шкале Рэнкина - средняя степень дееспособности (3 степень). Индекс мобильности Ривермид составляет 7 баллов, тест качества жизни по шкале DASH 98 баллов. По данным флебографии (фиг. 4-фиг. 5) выявлено: Стеноз ВПВ. Окклюзия брахиоцефальных вен с обеих сторон. Ретроградный кровоток по левой внутренней яремной вене с артериальной составляющей из артериовенозной фистулы левого плеча. По данным РКТ головного мозга (фиг. 6, 7, 8): расширение поперечных и сагиттальных синусов: ширина сагиттального синуса 8,3 мм, поперечного синуса справа 8,9 мм, слева 8,2 мм. По данным ТКДГ Линейная скорость кровотока (ЛСК) по вене Розенталя справа 41 см/сек, слева 33 см/сек. Была предпринята безуспешная попытка реканализации и ангиопластики окклюзии центральных вен.
30.07.14 г. проведена операция по предложенной схеме (фиг. 7, фиг. 8). По передней поверхности верхней трети левого плеча выполнен кожный разрез длиной 5 см над v. basilica. Рассекли кожу, подкожно-жировую клетчатку, выделили артериовенозную фистулу v. basilica протяженностью 4-5 см. По верхнему краю передней подмышечной линии проведен второй кожный разрез, длиной 2 см. На этой же стороне тела, в подвздошной области, над пупартовой связкой выполнен третий разрез длиной 4 см. При этом нижний край раны находился на уровне середины пупартовой связки, и на 2 см выше ее. Продольным доступом рассекли кожу, подкожно-жировую клетчатку, поверхностную фасцию, рассекли апоневроз наружной косой мышцы живота, тупфером и крючками раздвинули внутреннюю косую и поперечные мышцы. Забрюшинно выделили передний край сосудисто-нервного пучка. Через четвертый продольный разрез, длиной 5 см, на 2 см ниже и на 2 см медиальнее середины пупартовой связки, продольным доступом, рассекли кожу, подкожно-жировую клетчатку, поверхностную фасцию. Выделили сафено-феморальное соустье и большую подкожную вену на протяжении 4 см. Вязаный дакроновый протез размером 8 мм×70 см, импрегнированный коллагеном и ацетатом серебра и армированный спиралью, провели подкожно, тунеллером, из раны в плече в рану по передней подмышечной линии, и далее, в рану подвздошной области. Из раны в подвздошной области протез провели забрюшинно, по ходу сосудисто-нервного пучка под пупартовой связкой, через сосудистую лакуну, к сафено-феморальному соустью. После системной гепаринезации 5000 ед. не фракционированного гепарина пережали v. basilica, у дистальных и проксимальных краев раны на протяжении 3-4 см. Произвели продольную венотомию длиной 20 мм. Атравматичным шовным материалом 6/0, сформировали анастомоз v. basilica с дакроновым вязаным протезом по типу конец протеза - в бок вены. Пережали большую подкожную вену в области сафено-феморального соустья, и на 4 см дистальнее. Произвели продольную венотомию длиной 20 мм. Атравматичным шовным материалом 6/0 сформировали анастомоз дакронового протеза с большой подкожной веной по типу конец протеза - бок вены. Профилактика эмболии, пуск кровотока. Контроль на гемостаз и инородные тела. Узловые швы на подкожно-жировой слой, внутрикожный шов на кожу.
В послеоперационном периоде наблюдалась положительная динамика. На 7 сутки после операции: из вышеуказанных жалоб сохраняется слабость; отек лица, шеи, плечевого пояса и левой руки значительно уменьшился. Объем левой руки уменьшился на 1167 мл. Мышечная сила и чувствительность в левой руке вернулись к нормальным показателям. По данным теста MMSE - когнитивных нарушений нет (30 баллов), по модифицированной шкале Рэнкина - незначительное уменьшение дееспособности (1 степень). Индекс мобильности Ривермид составляет 13 баллов, тест качества жизни по шкале DASH - 31 балл. По данным ТКДГ ЛСК по вене Розенталя справа 16 см/сек, слева 20 см/сек, по внутренней яремной вене - антеградный кровоток.
Через 60 дней после операции: отека лица, шеи, плечевого пояса и левой руки нет (фиг. 11-фиг. 13). Объем левой руки уменьшился на 1310 мл. По данным флебографии (фиг. 14) шунт функционирует, весь объем крови из артериовенозной фистулы идет по протезу в сафено-феморальное соустье с дальнейшим контрастированием общей бедренной вены, подвздошных вен и нижней полой вены. Мышечная сила и чувствительность в левой руке вернулись к нормальным показателям. По данным теста MMSE - когнитивных нарушений нет (29 баллов), по модифицированной шкале Рэнкина - незначительное уменьшение дееспособности (1 степень). Индекс мобильности Ривермид составляет 14 баллов, тест качества жизни по шкале DASH - 10,8 баллов. По данным ТКДГ ЛСК по вене Розенталя справа - 15 см/сек, слева - 17 см/сек, по внутренней яремной вене антеградный кровоток. По данным РКТ головного мозга (фиг. 15-17): уменьшение поперечных и сагиттальных синусов: ширина сагиттального синуса 7,4 мм, поперечного синуса справа 8,2 мм, слева 8 мм.
Источники информации
1. Hernandez D, Diaz F, Suria S, Machado M, Lorenzo V, Losada M, Gonzalez-Posada JM, De Bonis E, Dominguez ML, Rodriguez AP, et al. Subclavian catheter-related infection is a major risk factor for the late development of subclavian vein stenosis. Nephrol Dial Transplant. 1993; 8(3):227-30. PubMed PMID: 8385289.
2. Salgado OJ, Urdaneta B, Colmenares B, Garcia R, Flores C. Right versus left internal jugular vein catheterization for hemodialysis: complications and impact on ipsilateral access creation. Artif Organs. 2004 Aug; 28(8):728-33. PubMed PMID: 15270954.
3. Pisoni RL, Young EW, Dykstra DM, Greenwood RN, Hecking E, Gillespie B, Wolfe RA, Goodkin DA, Held PJ. Vascular access use in Europe and the United States: results from the DOPPS. Kidney Int. 2002 Jan; 61(1):305-16. PubMed PMID: 11786113.
4. Hwang SM, Lee SH, Ahn SK. Pincer nail deformity and pseudo-Kaposi′s sarcoma: complications of an artificial arteriovenous fistula for haemodialysis. Br J Dermatol 1999; 141: 1129e1132.
5. Salgado OJ, Urdaneta В et al. Right versus left internal jugular vein catheterization for hemodialysis: complications and impact on ipsilateral access creation. Artif Organs 2004; 28:728e733.
6. Renaud C.J., M. Francois, A. Nony, M Fodil-Cherif, L. Turmel-Rodrigues. Comparative outcomes of treated symptomatic versus non-treated asymptomatic high-grade central vein stenoses in the outflow of predominantly dialysis fistulas. Nephrol Dial Transplant (2012) 27: 1631-1638.
7. New Advances in Thoracic Oncology: From the Scientific Evidence to the Optimal Management. Volume 350 NATO Science Series: Life and Behavioural Sciences. Edited by: G. Massard, V.A. Porhanov. 2003.
8. Kavallieratos N, Kokkinos A, Kalocheretis P. Axillary to saphenous vein bypass for treatment of central venous obstruction in patients receiving dialysis. J Vase Surg. 2004 Oct; 40(4):640-3.PMID: 15472589.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ СИНДРОМА ВЕНОЗНОЙ ГИПЕРТЕНЗИИ ВЕРХНЕЙ КОНЕЧНОСТИ И ГОЛОВНОГО МОЗГА ПРИ ОККЛЮЗИИ БРАХИОЦЕФАЛЬНОЙ ВЕНЫ, АССОЦИИРОВАННОЙ АРТЕРИОВЕНОЗНОЙ ФИСТУЛОЙ | 2012 |
|
RU2513475C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ СИНТЕТИЧЕСКОГО АРТЕРИО-ВЕНОЗНОГО ПРОТЕЗА ДЛЯ ГЕМОДИАЛИЗА | 2017 |
|
RU2682853C1 |
| СПОСОБ ФОРМИРОВАНИЯ ФЕМОРО-КАВАЛЬНОГО АРТЕРИОВЕНОЗНОГО ТРАНСПЛАНТАТА ДЛЯ ПРОВЕДЕНИЯ ГЕМОДИАЛИЗА | 2020 |
|
RU2738456C1 |
| СПОСОБ ДЕЗОБЛИТЕРАЦИИ ГЛУБОКИХ ВЕН ПОДВЗДОШНО-БЕДРЕННОГО СЕГМЕНТА У БОЛЬНЫХ С ОБСТРУКТИВНЫМ ПОРАЖЕНИЕМ | 2020 |
|
RU2746360C1 |
| Способ бедренно-подколенного шунтирования при суженном диаметре большой подкожной вены | 2022 |
|
RU2795539C1 |
| СПОСОБ ПЕРЕВЯЗКИ ПРИТОКОВ БОЛЬШОЙ ПОДКОЖНОЙ ВЕНЫ ПРИ АУТОВЕНОЗНОМ ШУНТИРОВАНИИ ПО МЕТОДИКЕ IN SITU | 2014 |
|
RU2567590C2 |
| СПОСОБ ФОРМИРОВАНИЯ АРТЕРИО-ВЕНОЗНОЙ ФИСТУЛЫ У БОЛЬНЫХ С ИСПОЛЬЗОВАННЫМ СОСУДИСТЫМ РЕСУРСОМ | 2013 |
|
RU2556787C2 |
| Способ реконструкции артериовенозной фистулы для проведения гемодиализа | 2017 |
|
RU2648882C1 |
| Способ реконструкции артериовенозной фистулы при проксимальном стенозе | 2019 |
|
RU2716511C1 |
| Способ формирования артериовенозной фистулы | 2017 |
|
RU2669995C1 |

Изобретение относится к медицине, а именно к сосудистой хирургии. Выполняют разрез над v. basilica по передней поверхности верхней трети плеча длиной 5 см с выделением АВФ v. basilica на протяжении 4-5 см. Второй разрез выполняют по верхнему краю передней подмышечной линии длиной 2 см, на этой же стороне тела. Затем продольным доступом в подвздошной области, над пупартовой связкой осуществляют третий разрез длиною 4 см так, чтобы нижний край раны находился на уровне середины пупартовой связки, и на 2 см выше ее. После чего забрюшинно выделяют передний край сосудисто-нервного пучка, через четвертый разрез, длиной 5 см, на 2 см ниже, и на 2 см медиальнее середины пупартовой связки. Выделяют на протяжении 4 см сафено-феморальное соустье и большую подкожную вену. Проводят протез подкожно, тунеллером, через доступ в подмышечной области из раны в плече - в рану по передней подмышечной линии и в рану подвздошной области, далее - забрюшинно, по ходу сосудисто-нервного пучка под пупартовой связкой, через сосудистую лакуну, к сафено-феморальному соустью. Затем после системной гепаринезации 5000 ед. не фракционированного гепарина пережимают на протяжении 3-4 см v. basilica у дистальных и проксимальных краев раны. Выполняют продольную венотомию длиной 20 мм, формируют анастомоз артериовенозной фистулы v. basilica с протезом по типу конец протеза - в бок вены. Пережимают большую подкожную вену в области сафено-феморального соустья, и на 4 см дистальнее, производят продольную венотомию длиной 20 мм. Формируют анастомоз протеза и большой подкожной вены по типу конец протеза - в бок вены. При этом в частных случаях в качестве протеза используют вязаный дакроновый протез размером 8 мм×70 см, импрегнированный коллагеном и ацетатом серебра и армированный спиралью. Способ позволяет купировать синдром венозной гипертензии головного мозга, предотвратить возникновение экстравазальной компрессии или перегиба шунта и снизить вероятность инфицирования шунта. 1 з.п. ф-лы, 1 пр., 17 ил.
1. Способ лечения синдрома венозной гипертензии головного мозга и верхней конечности при окклюзии верхней полой вены и/или двухсторонней окклюзии брахицефальных вен, ассоциированной с артериовенозной фистулой v. basilica, включающий разрезы в области надплечья и паховой области, с выделением вен, проведение полимерного протеза в обе раны, с формированием анастомозов концов протеза с соответствующей веной, отличающийся тем, что над v. basilica по передней поверхности верхней трети плеча выполняют разрез длиной 5 см с выделением АВФ v. basilica на протяжении 4-5 см, второй разрез выполняют по верхнему краю передней подмышечной линии длиной 2 см, на этой же стороне тела, продольным доступом в подвздошной области, над пупартовой связкой, осуществляют третий разрез длиною 4 см так, чтобы нижний край раны находился на уровне середины пупартовой связки и на 2 см выше ее, забрюшинно выделяют передний край сосудисто-нервного пучка, через четвертый разрез, так же продольный, длиной 5 см, на 2 см ниже и на 2 см медиальнее середины пупартовой связки, выделяют на протяжении 4 см сафено-феморальное соустье и большую подкожную вену, проводят протез подкожно, тунеллером, через доступ в подмышечной области из раны в плече - в рану по передней подмышечной линии и в рану подвздошной области, далее - забрюшинно, по ходу сосудисто-нервного пучка под пупартовой связкой, через сосудистую лакуну, к сафено-феморальному соустью, после системной гепаринезации 5000 ед. не фракционированного гепарина, пережимают на протяжении 3-4 см v. basilica у дистальных и проксимальных краев раны, выполняют продольную венотомию длиной 20 мм, формируют анастомоз артериовенозной фистулы v. basilica с протезом по типу конец протеза - в бок вены, пережимают большую подкожную вену в области сафено-феморального соустья, и на 4 см дистальнее, производят продольную венотомию длиной 20 мм, формируют анастомоз протеза и большой подкожной вены по типу конец протеза - в бок вены.
2. Способ по п. 1, отличающийся тем, что в качестве протеза используют вязаный дакроновый протез размером 8 мм×70 см, импрегнированный коллагеном и ацетатом серебра и армированный спиралью.
| Kavallieratos N, Kokkinos A, Kalocheretis P | |||
| Axillary to saphenous vein bypass for treatment of central venous obstruction in patients receiving dialysis | |||
| J Vase Surg | |||
| Способ приготовления мыла | 1923 |
|
SU2004A1 |
| СПОСОБ ЛЕЧЕНИЯ СИНДРОМА ВЕНОЗНОЙ ГИПЕРТЕНЗИИ ВЕРХНЕЙ КОНЕЧНОСТИ И ГОЛОВНОГО МОЗГА ПРИ ОККЛЮЗИИ БРАХИОЦЕФАЛЬНОЙ ВЕНЫ, АССОЦИИРОВАННОЙ АРТЕРИОВЕНОЗНОЙ ФИСТУЛОЙ | 2012 |
|
RU2513475C1 |
| ОМАРОВ К | |||
| С., Хирургическая коррекция флебогемодинамических напушений при синдроме верхней полой вены (экспериментальное | |||
Авторы
Даты
2016-01-27—Публикация
2014-11-17—Подача