Предлагаемое изобретение относится к медицине, конкретно к сосудистой хирургии, и может быть использовано для улучшения результатов подготовки аутовены, при окклюзии бедренно-подколенного сегмента и малом диаметре большой подкожной вены.
В 1948 году Kunlin впервые применил большую подкожную вену для бедренно-подколенного шунтирования выше колена и сообщил о хороших результатах у отдельных пациентов. У трети его пациентов проходимость трансплантата подтверждена с помощью ангиографии в течение 27 лет. Пятилетняя первичная проходимость бедренно-подколенных шунтов с использованием аутовены колеблется от 59% до 77%. В 1976 г. Кэмпбелл и др. сообщили о первом опыте Северной Америки использования политетрафторэтилена (ПТФЭ) в качестве шунта. В нескольких отчетах указывается, что долгосрочная первичная проходимость ПТФЭ находится в диапазоне от 42% до 63%. [Johnson WC, Lee КК. A comparative evaluation of polytetrafluoroethylene, umbilical vein, and saphenous vein bypass grafts for femoral-popliteal above-knee revascularization: a prospective randomized Department of Veterans Affairs cooperative study. J Vase Surg. 2000 Aug; 32(2):268-77. doi:10.1067/mva.2000.106944. PMID: 10917986.]. Большая подкожная вена исторически считается более предпочтительным в качестве шунта для шунтирования нижних конечностей. В знаменательном рандомизированном контролируемом исследовании 1986 года показатели проходимости шунтирования нижних конечностей статистически не различались для ПТФЭ и БПВ для шунтирования подколенной артерии выше щели коленного сустава. Однако было обнаружено, что для шунтирования" подколенной артерии ниже щели коленного сустава БПВ имеет лучшую долгосрочную проходимость. Эти результаты оказали широкое влияние на практику и продолжают часто цитироваться более 30 лет спустя. [Humbarger О, Siracuse JJ, Rybin D, Stone DH, Goodney PP, Schermerhorn ML, Farber A, Jones DW; Vascular Quality Initiative. Broad variation in prosthetic conduit use for femoral-popliteal bypass is not justified on the basis of contemporary outcomes favoring autologous great saphenous vein. J Vase Surg. 2019 Nov;70(5):1514-1523.e2.doi: 10.1016/j.jvs.2019.02.046. Epub 2019 May 27. PMID: 31147137.]
За аналог принята операция бедренно-подколенного шунтирования синтетическим протезом. Сначала выполняют доступ к поверхностной бедренной, либо подколенной артерии в области гунтерового канала или у выхода из него. После подтверждения операбельности больного, обнажают бедренную артерию сразу ниже пупартовой связки. Выполняют туннелизацию тканей для последующего проведения протеза, при этом лучше использовать специально созданный для этого инструментарий, позволяющий избежать проведения дополнительных кожных разрезов, для предотвращения возможного развития послеоперационной инфекции. После введения больному гепарина первоначально формируют дистальный анастомоз. Протез срезают под углом 30 или 45°, в зависимости от того, как он будет проведен на бедре: если под кожей, то угол должен быть более тупым, если по ходу естественных сосудов, то больше острым. При этом конец протеза лучше срезать не по прямой линии, a S-образно. Анастомоз формируют по типу «конец протеза в бок артерии» стандартным образом. Для шитья анастомоза предпочтительно использовать шовный материал из PTFE, обеспечивающий лучшую герметизацию мест прокола протеза. После пережатия (мягким сосудистым зажимом!) протеза у анастомоза и снятия зажимов с артерии протез проводят по заранее подготовленному каналу в верхнюю треть бедра. Отмерив необходимую длину протеза, край его срезают под углом 30-45° и типичным образом подшивают к отверстию общей бедренной артерии. При использовании шовного материала из полипропилена требуется дополнительное время для герметизации мест прокола протеза. Снимают зажим с протеза у дистального анастомоза (артерию ниже его при этом пережимают), восстанавливают кровоток в общей бедренной артерии. Ждут, когда выйдет воздух из дистального анастомоза выше места пережатия рукой артерии, и восстанавливают кровообращение в конечности [Руководство по сосудистой хирургии с атласом оперативной техники, Ю.В. Белов, 2011 г., стр. 149].
За ближайший аналог принята операция с предварительно подготовленной латеральной подкожной вены руки при бедренно-дистальном шунтировании. В самостоятельном виде описанный способ формирования артерио-венозной фистулы в н/3 предплечья была предложена в 1966 году Cimino для подготовки больных к хроническому гемодиализу и широко используется в нефрологических центрах. Однако упоминаний о ее применении с целью подготовки вены для бедренно-дистальных реконструкций в доступной литературе нам встретить не удалось. В качестве шунта предполагается применять предварительно подготовленную латеральную подкожную вену руки, которая на первом этапе оперативного лечения анастомозируют с лучевой артерией в н/3 предплечья. Через 2-3 недели в результате функционирования фистулы происходит заметное расширение просвета латеральной подкожной вены руки, позволяющее с успехом использовать ее при бедренно-дистальных шунтированиях. [Алуханян О.А., Мартиросян Х.Г., Аристов Д.С.Использование предварительно подготовленной v.cephalica при операциях бедренно-дистального шунтирования. Ангиология и сосудистая хирургия. Том 16 №1/2010, с. 114-118.].
Недостатками данных способов являются:
1. Увеличение объема оперативного вмешательства, связанного с формированием артерио-венозный фистулы на руке, увеличивает риск инфекционных осложнений и травматизацию.
2. Подготовка шунта достаточного диаметра (более 3 мм.) при формировании артерио-венозной фистулы на руке требует длительного времени
3. Высокие риски ишемии кисти при формировании артерио-венозной фистулы на руке у пациентов с сомнительными результатами модификационного теста Аллена.
4. Невозможность формирования артерио-венознозной фистулы на руке с целью дальнейшего забора и использования аутовены в виде шунта при бедренно-подколенном шунтировании в виду наличия уже функционирующей диализной фистулы у пациентов, нуждающихся в диализных процедурах
Задачами изобретения являются:
1. Снижение рисков тромбоза шунта при бедренно-подколенном шунтировании, за счет использования в роли шунтирующего материала реверсированную большую подкожную вену (БПВ) достаточного диаметра
2. Более преемственное использование большой подкожной вены в качестве шунта при бедренно-подколенном шунтировании, доказанная длительной проходимостью аутовены и меньшим числом осложнений многочисленными исследованиями.
3. Уменьшение времени и объема оперативного вмешательства, сокращение времени 2 этапа бедренно-подколенного шунтирования (кроссэктомия, реверсирование проксимального участка БПВ, формирование дистального анастамоза).
4. Сокращение срока реабилитации и снижение рисков инфекционных осложнений, за счет отсутствия дополнительных разрезов на руке.
Сущность изобретения заключается в том, что на 1-ом этапе выделяют дистальный участок БПВ, перевязывают и пересекают его, затем по ходу БПВ отдельными разрезами длиной 3-5 см выделяют вену, формируют ложе в подкожно-жировой клетчатке на переднемедиальной поверхности бедра на уровне середины длины планируемого шунта, затем выполняют реверсирование и укладывание БПВ в созданное ложе в направлении к бедренной артерии, формируют артерио-венозную фистулу между общей бедренной артерией и дистальным концом реверсированной большой подкожной вены; затем через 3-4 недели вторым этапом, после увеличения диаметра суженной вены-фистулы от 3 мм и более, подтвержденного с помощью триплексного сканирования, выполняют кроссэктомию, протоки, отходящие от БПВ, перевязывают, реверсируют проксимальный конец аутовены и формируют анастомоз между подколенной артерией и проксимальным участком аутовены.
Технический результат при использовании изобретения достигнут за счет использования в роли шунтирующего материала реверсированную БПВ достаточного диаметра, сокращение 2 этапа бедренно-подколенного шунтирования (кроссэктомия, реверсирование проксимального участка БПВ, формирование дистального анастамоза), отсутствие разрезов на руке и доказанной длительной проходимостью аутовены и меньшим числом осложнений.
Способ апробирован клинических условиях на 11 пациентах.
Данные о пациентах, которым была проведена операция по предлагаемому способу, приведены в таблице №1.
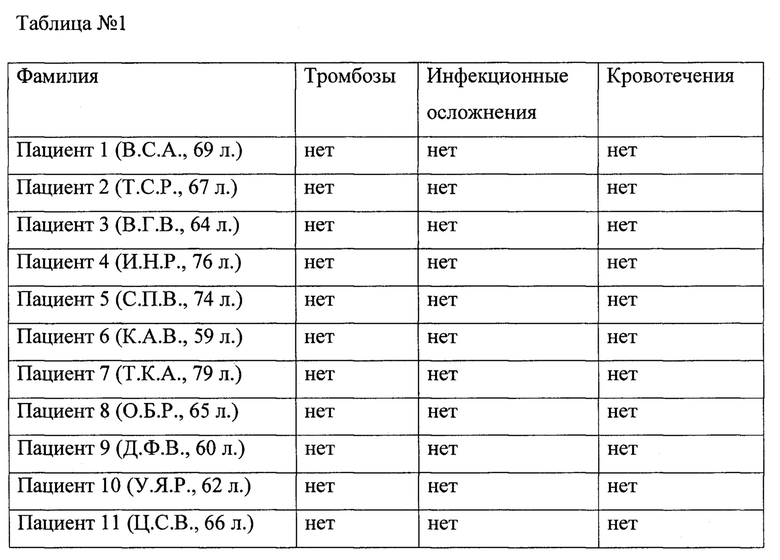
У всех прооперированных больных с помощью предлагаемой методики в послеоперационном периоде осложнения в виде тромбозов, инфекционных осложнений и кровотечений отсутствовали.
Данные о пациентах, которым была проведена операция: бедренно-подколенное шунтирование с использованием синтетического протеза, бедренно-подколенное шунтирование с использованием латеральной подкожной вены руки, приведены в таблице №2.

Больные, указанные в таблице №2, оперированные с применением синтетического протеза и латеральной подкожной вены руки, в послеоперационном периоде имели осложнения: тромбоз шунта, инфицирование раны на руке, кровотечение из дистального анастамоза при БПШ с использованием протеза
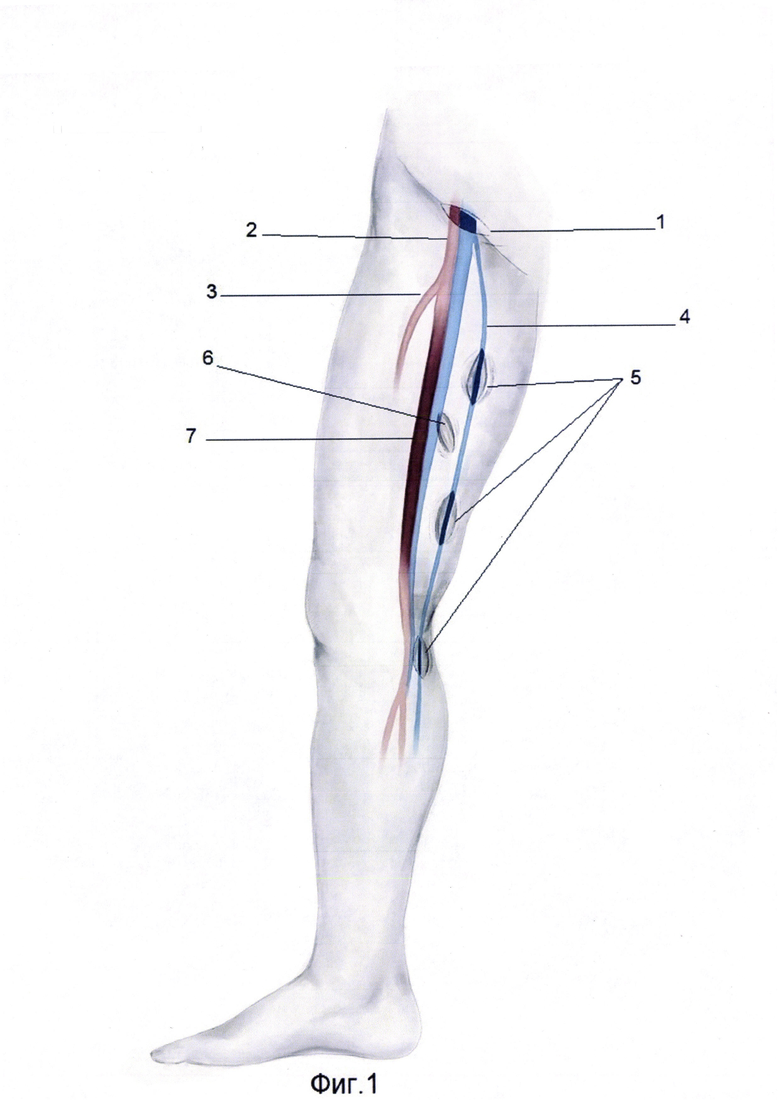
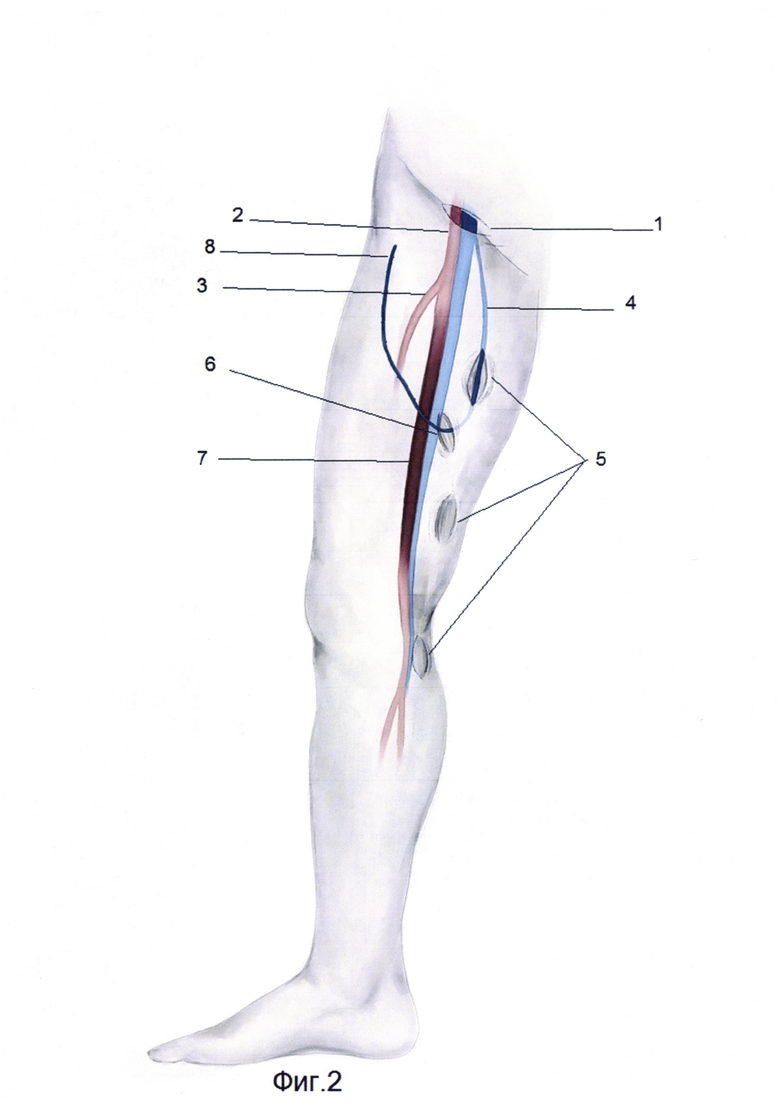
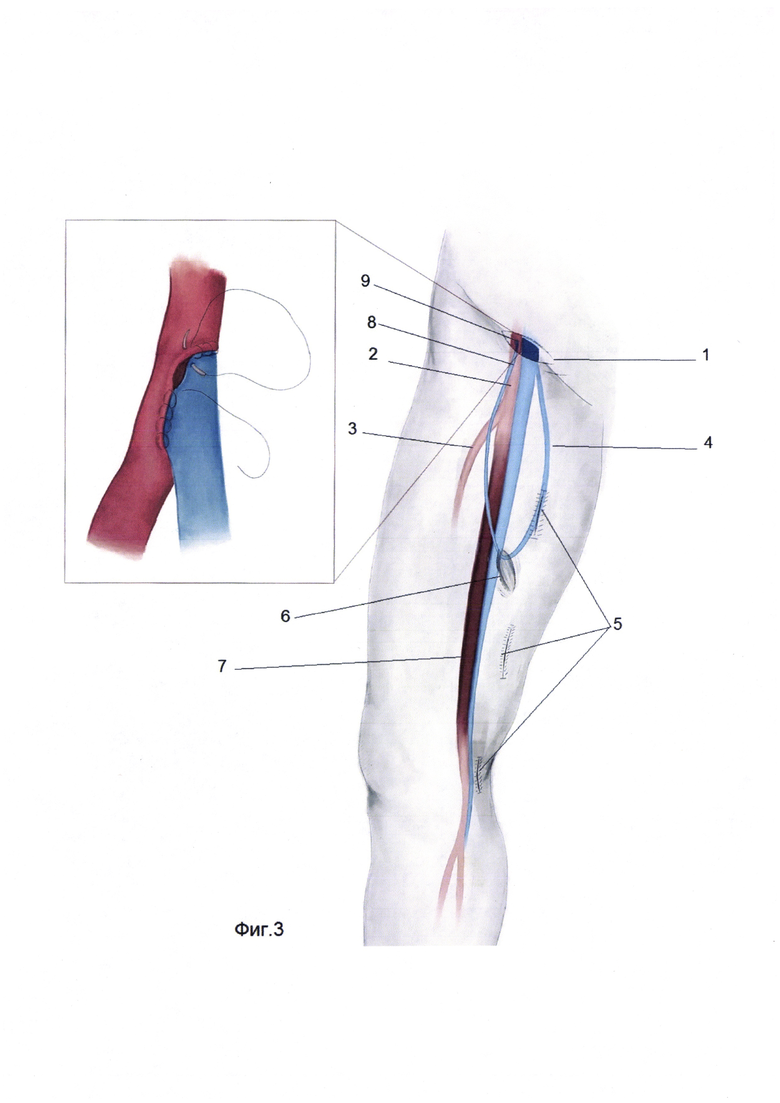
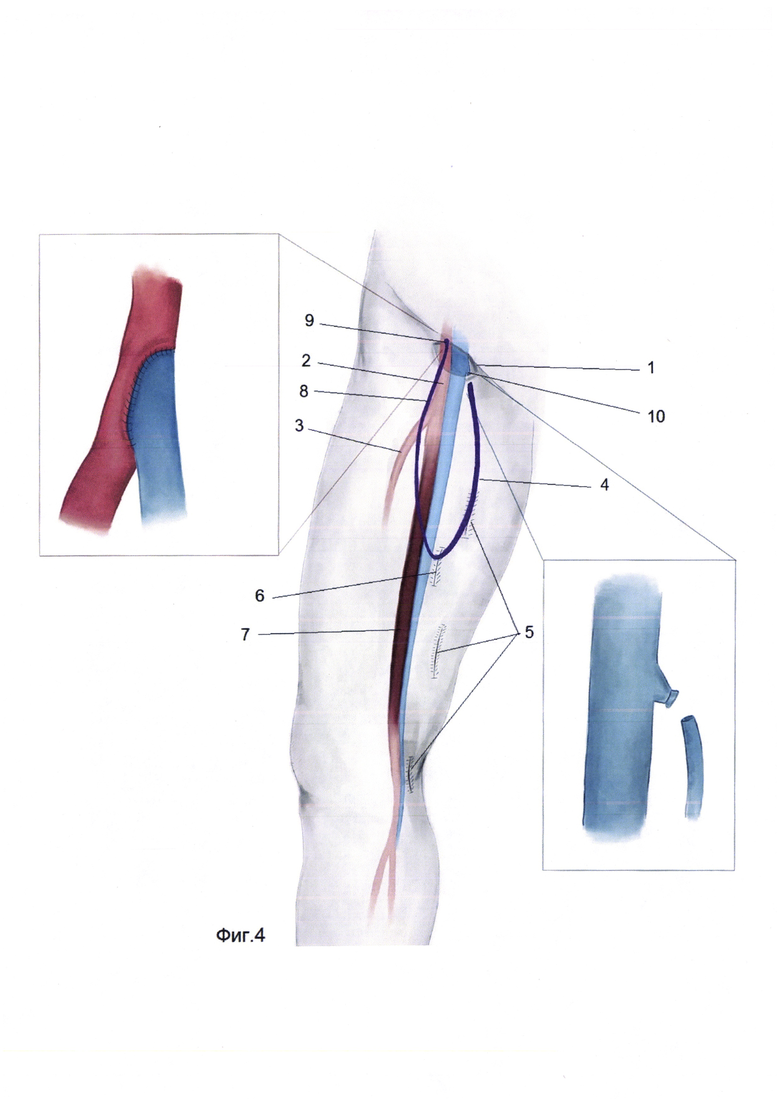
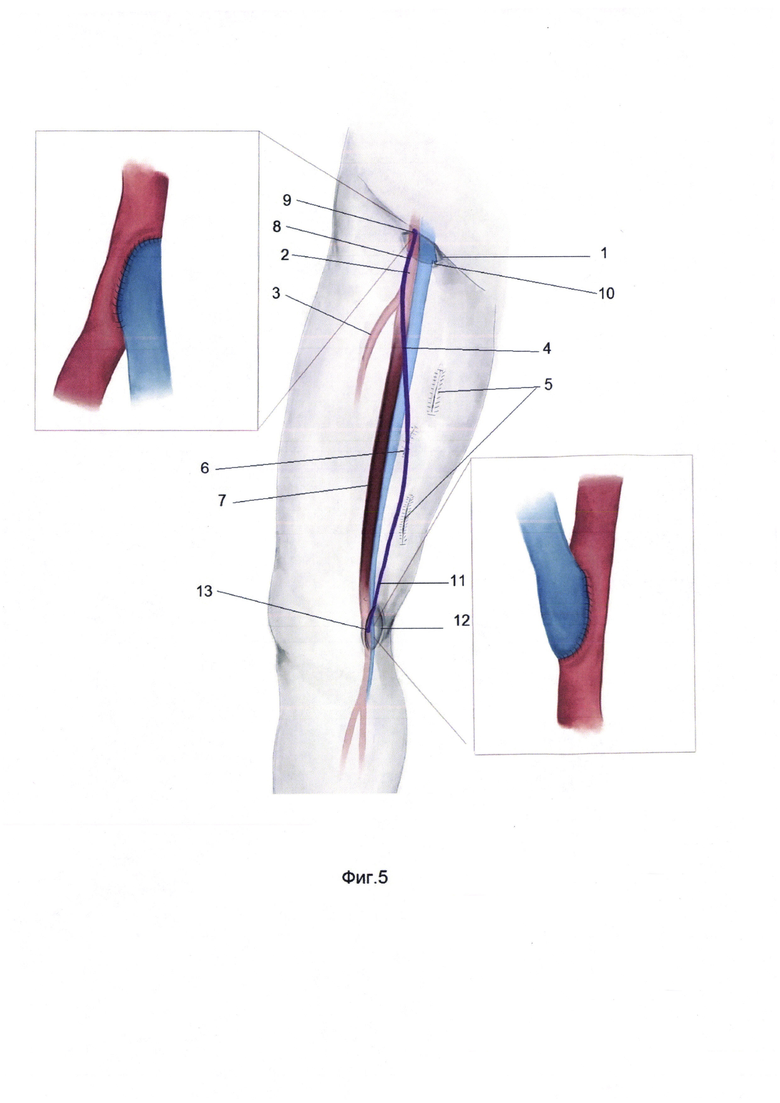
Для лучшего понимания способ продемонстрирован в приложении на фиг. 1-5. Фиг-1 формирование доступа к общей бедренной артерии и выделение большой подкожной вены на протяжении. Фиг-2 Реверсирование отсеченного дистального участка большой подкожной вены и укладывание в созданном ложе. Фиг-3 Формирование проксимального анастамоза между дистальным участком большой подкожной вены и общей бедренной артерией по типу "конец в бок". Фиг-4 выполнение доступа к устью большой подкожной вены, выполнение кроссэктомии. Фиг-5 Реверсирование проксимального участка большой подкожной вены и формирование дистального анастамоза между подколенной артерией и большой подкожной веной по типу "конец в бок", где 1 - доступ к общей бедренной артерии, 2 - общая бедренная артерия, 3 - глубокая бедренная артерия, 4 - болыпая подкожная вена, 5 - выделение доступа к большой подкожной вены на протяжении, 6 - создание ложа для большой подкожной вены, 7 - окклюзированная поверхностная бедренная артерия, 8 - реверсированный дистальный конец большой подкожной вены, 9 - анастамоз между общей бедренной артерией и большой подкожной веной по типу "конец в бок", 10 - пересеченное и перевязанное устье большой подкожной вены, 11 - реверсированный проксимальный конец большой подкожной вены, 12- доступ к подколенной артерии, 13 - дистальный анастамоз между подколенной артерией и большой подкожной веной по типу "конец в бок".
Способ осуществляют следующим образом. Больной находится под эндотрахеальным наркозом, положение больного на спине. Выполняют разрез в проекции бедренных артерий (1), с обходом лимфотичекого пакета латерально. Выделяют общую (2), поверхностную, глубокую бедренные артерии (3). Разрез кожи проводят в проекции большой подкожной вены (4) на дистальном участке соответствующей длине шунта. Обнажив вену дистальный фрагмент вены перевязывают и пересекают (8). Далее по ходу БПВ отдельными разрезами длиной 3-5 см. выделяют вену, притоки вены пересекают и перевязывают (5). На уровне средней длины предполагаемого шунта создают специальное ложе тунеллером в подкожно жировой клетчатке на передне-боковой поверхности бедра (6). Выполняется реверсирование и укладывание БПВ в специально созданное ложе в направлении к бедренным артериям (фиг-2). Далее внутривенно вводят гепарин 2500 ЕД. Накладывают зажимы на бедренные артерии. Выполняют артериотомию общей бедренной артерии. Дистальный фрагмент БПВ срезают под углом соответственно длине артериотомии. Формируют анастомоз между общей бедренной артерией и БПВ по типу «конец вены в бок артерии» (9) нитью пролен 6,0 непрерывным обвивным швом. Дренирование и ушивание ран. Далее через 3-4 недели, после увеличения диаметра БПВ, выполняют 2-ой этап бедренно-подколенного шунтирования.
2-ой этап: больной находится под эндотрахеальным наркозом, положение больного на спине. Выполняют разрез в проекции сафено-феморального соустья. Проксимальный конец БПВ тщательно препарируют, притоки перевязывают, выделяют до впадения в бедренную вену, перевязывают дважды с прошиванием (10). Далее БПВ выделается отдельными разрезами до уровня средней трети, вхождения вены в созданное ложе. Далее выполняют разрез в нижней трети бедра по медиальной поверхности. Выделяют подколенную артерию (12). Гепарин 2500 Ед внутривенно. Зажимы на артерии. Проксимальный участок БПВ реверсируют и укладывают в области подколенной артерии (11). После наложения зажимов на подколенную артерию, производят продольный разрез артерии. Далее формируют дистальный анастамоз между БПВ и подколенной артерии по типу «конец аутовены в бок артерии» (13) нитью пролен 6,0 непрерывным обивным швом. Гемостаз. Дренирование, ушивание ран.
Пример 1. Больному В.С.А. 69 л., с диагнозом: Атеросклероз. Окклюзия поверхностной бедренной, подколенной артерии правой нижней конечности. ХАН III ст.правой нижней конечности. Учитывая недостаточный диаметр большой подкожной вены по данным триплексного сканирования (диаметр 1,5 мм), пациенту в плановом порядке было выполнено этапное оперативное лечение. 1 этапом формирование артерио-венозной фистулы между БПВ и общей бедренной артерии на правой нижней конечности, который осуществлялался следующим образом: больной находился под эндотрахеальным наркозом, положение больного на спине. Выполнен разрез в проекции бедренных артерий по линии Кена, с обходом лимфотичекого пакета латерально. Выделены общая, поверхностная, глубокая бедренные артерии. Разрез кожи проведен в проекции большой подкожной вены на дистальном участке соответствующей длине шунта. Обнажив вену, дистальный фрагмент вены перевязывали и пересекали. Далее по ходу БПВ отдельными разрезами длиной 3-5 см. выделяют вену, притоки вены пересекали и перевязывали. На уровне средней длины предполагаемого шунта создали ложе тунеллером в подкожно жировой клетчатке на передне-боковой поверхности бедра. Выполняли реверсирование и укладывание БПВ в специально созданное ложе в направлении к бедренным артериям. Далее внутривенно ввели гепарин 2500 ЕД. Наложили зажимы на бедренные артерии. Выполняли артериотомию общей бедренной артерии. Дистальный фрагмент БПВ срезали под углом. Сформировали анастомоз между общей бедренной артерией и БПВ по типу «конец вены в бок артерии» нитью пролен 6,0 непрерывным обвивным швом. Пуск кровотока, гемостаз. Дренирование и ушивание ран.
2 этапом после увеличения диаметра БПВ (более 3 мм.) через 4 недели пациенту выполнено «бедренно-подколенное шунтирование ниже щели реверсированной аутовеной», который осуществлялался следующим образом: больной находился под эндотрахеальным наркозом, положение больного на спине. Выполнен разрез в проекции сафено-феморального соустья. Проксимальный конец БПВ тщательно отпрепарирован, притоки перевязаны, выделен до впадения в бедренную вену, перевязан дважды с прошиванием. Далее БПВ выделилиотдельными разрезами по 3-5 см. до уровня средней трети, вхождения вены в созданное ложе. Далее выполнили разрез в верхней трети голени по медиальной поверхности. Выделили подколенную артерию. Гепарин 2500 Ед внутривенно. Зажимы на артерии. Проксимальный участок БПВ реверсирован и уложен в области подколенной артерии. После наложения зажимов на подколенную артерию, произведен продольный разрез артерии. Далее сформирован дистальный анастамоз между БПВ и подколенной артерией по типу «конец аутовены в бок артерии» нитью пролен 6,0 непрерывным обвивным швом. Гемостаз. Пуск кровотока, гемостаз. Дренирование, ушивание ран.
Послеоперационный период протекал без осложнений. Пациент находился в условиях отделения сосудистой хирурги в течении 6 суток. Пульсация в проекции магистральных артерий нижних конечностей определяется с обеих сторон на всех уровнях. Септические осложнения в послеоперационном периоде у больного отсутствовали.
При повторном осмотре через месяц после операции, состояние пациента удовлетворительное, сознание ясное. АД 135/80 мм. рт.ст., пульс 75, ЧДД 16 в мин. Пульсация в проекции магистральных артерий нижних конечностей определяется с обеих сторон на всех уровнях. Септические осложнения у больного отсутствуют.
Пример 2. Больному Т.С.Р. 67 л., с диагнозом: Атеросклероз. Окклюзия поверхностной бедренной, подколенной артерии правой нижней конечности. ХАН III ст.правой нижней конечности. Учитывая недостаточный диаметр большой подкожной вены по данным триплексного сканирования (диаметр 1,0 мм), пациенту в плановом порядке было выполнено этапное оперативное лечение. 1 этапом формирование артерио-венозной фистулы между БПВ и общей бедренной артерии на правой нижней конечности, который осуществлялся следующим образом: больной находился под эндотрахеальным наркозом, положение больного на спине. Выполнен разрез в проекции бедренных артерий по линии Кена, с обходом лимфотичекого пакета латерально. Выделены общая, поверхностная, глубокая бедренные артерии. Разрез кожи проводили в проекции большой подкожной вены на дистальном участке соответствующей длине шунта. Обнажив вену дистальный фрагмент вены перевязывали и пересекали. Далее по ходу БПВ отдельными разрезами длиной 3-5 см. выделяли вену, притоки вены пересекали и перевязывали. На уровне средней длины предполагаемого шунта создавали ложе тунеллером в подкожно жировой клетчатке на передне-боковой поверхности бедра {внести фирму туннелера). Выполняли реверсирование и укладывание БПВ в специально созданном ложе в направлении к бедренным артериям. Далее внутривенно ввели гепарин 2500 ЕД. Накладывали зажимы на бедренные артерии. Выполняли артериотомию общей бедренной артерии. Дистальный фрагмент БПВ срезали под углом. Сформировали анастомоз между общей бедренной артерией и БПВ по типу «конец вены в бок артерии» нитью пролен 6,0 непрерывным обвивным швом. Пуск кровотока, гемостаз. Дренирование и ушивание ран.
2 этапом после увеличения диаметра БПВ (более 3 мм.) через 3 недели пациенту выполнено «бедренно-подколенное шунтирование ниже щели реверсированной аутовеной», который осуществлялся следующим образом: больной находился под эндотрахеальным наркозом, положение больного на спине. Выполнен разрез в проекции сафено-феморального соустья. Проксимальный конец БПВ тщательно отпрепарирован, притоки перевязаны, выделен до впадения в бедренную вену, перевязан дважды с прошиванием. Далее БПВ выделяли отдельными разрезами по 3-5 см. до уровня средней трети, вхождения вены в созданное ложе. Далее выполняли разрез в верхней трети голени по медиальной поверхности. Выделяли подколенную артерию. Гепарин 2500 Ед внутривенно. Зажимы на артерии. Проксимальный участок БПВ реверсирован и уложен в области подколенной артерии. После наложения зажимов на подколенную артерию, произведен продольный разрез артерии. Далее сформирован дистальный анастамоз между БПВ и подколенной артерии по типу «конец аутовены в бок артерии» нитью пролен 6,0 непрерывным обивным швом. Гемостаз. Пуск кровотока, гемостаз. Дренирование, ушивание ран.
Послеоперационный период протекал без осложнений. Пациент находился в условиях отделения сосудистой хирурги в течении 5 суток. Пульсация в проекции магистральных артерий нижних конечностей определяется с обеих сторон на всех уровнях. Септические осложнения в послеоперационном периоде у больного отсутствовали.
При повторном осмотре через месяц после операции, состояние пациента удовлетворительное, сознание ясное. АД 120/75 мм. рт.ст., пульс 70, ЧДД 17 в мин. Пульсация в проекции магистральных артерий нижних конечностей определяется с обеих сторон на всех уровнях. Септические осложнения у больного отсутствуют. Пациентам У.Т.И. 78 л., П.И.М. 70 л., Ф.Я.В. 57 л., Д.Л.Н. 58 л. операция проводилась по вышеописанному способу.
При повторных осмотрах, через 6 месяцев и три года после операции, состояние пациентов удовлетворительное, кровоснабжение конечностей сохранено, артериальной недостаточности нет. Пульсация в проекции магистральных артерий определяется с обеих сторон, систолический шум не выслушивается. Выполнялись контрольное триплексное сканирование, по результатам которых несостоятельности и аневризмы анастомозов не выявлено.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения аорто-мезентерального пинцета | 2022 |
|
RU2795533C1 |
| Способ формирования проксимального анастомоза при расслаивающейся аневризме аорты с синдромом мальперфузии нижних конечностей | 2022 |
|
RU2793417C1 |
| СПОСОБ ФОРМИРОВАНИЯ БИФУРКАЦИОННОГО АУТОВЕНОЗНОГО КОНДУИТА | 2020 |
|
RU2745727C1 |
| Способ обеспечения доступа к бедренным артериям при хирургическом вмешательстве в паховой области | 2023 |
|
RU2823938C1 |
| Способ наложения зажима на абдоминальный отдел аорты при выполнении робот-ассистированного вмешательства | 2023 |
|
RU2833193C1 |
| Способ открытого хирургического лечения ложной аневризмы зоны реконструкции после каротидной эндартерэктомии | 2021 |
|
RU2798714C2 |
| СПОСОБ ЛЕЧЕНИЯ АРТЕРИАЛЬНОЙ НЕДОСТАТОЧНОСТИ НИЖНИХ КОНЕЧНОСТЕЙ ПРИ РАССЛАИВАЮЩЕЙ АНЕВРИЗМЕ АОРТЫ 3В ТИПА ПО ДЕБЕЙКИ-БЕЛОВУ | 2017 |
|
RU2659649C1 |
| СПОСОБ ПОДГОТОВКИ РЕВЕРСИРОВАННОЙ АУТОВЕНЫ ДЛЯ БЕДРЕННО-ПОДКОЛЕННОГО ИЛИ -БЕРЦОВОГО ШУНТИРОВАНИЯ | 2019 |
|
RU2727033C1 |
| Способ хирургического лечения критической ишемии нижних конечностей при окклюзии поверхностной бедренной и подколенной артерий | 2019 |
|
RU2721884C1 |
| СПОСОБ ЛЕЧЕНИЯ ПАЦИЕНТОВ С КРИТИЧЕСКОЙ ИШЕМИЕЙ НИЖНИХ КОНЕЧНОСТЕЙ | 2023 |
|
RU2808920C1 |
Изобретение относится к медицине, а именно к сосудистой хирургии. На 1-м этапе выделяют участок большой подкожной вены (БПВ), перевязывают и пересекают его. Формируют ложе в подкожно-жировой клетчатке на переднемедиальной поверхности бедра на уровне середины длины планируемого шунта. Затем выполняют реверсирование и укладывание БПВ в созданное ложе в направлении к бедренной артерии. Формируют артериовенозную фистулу между общей бедренной артерией и дистальным концом реверсированной большой подкожной вены. Через 3-4 недели вторым этапом, после увеличения диаметра суженной вены-фистулы от 3 мм и более, подтвержденного с помощью триплексного сканирования, выполняют кроссэктомию. Реверсируют проксимальный конец аутовены и формируют анастомоз между подколенной артерией и проксимальным участком аутовены. Способ позволяет снизить риски тромбоза шунта при бедренно-подколенном шунтировании за счет использования в роли шунтирующего материала реверсированной БПВ достаточного диаметра, уменьшить время и объем оперативного вмешательства, сократить срок реабилитации и снизить риски инфекционных осложнений за счет отсутствия дополнительных разрезов на руке. 2 табл., 5 ил., 2 пр.
Способ бедренно-подколенного шунтирования при суженном диаметре большой подкожной вены (БПВ), включающий использование в качестве шунта аутовены, отличающийся тем, что на 1-м этапе выделяют дистальный участок БПВ, перевязывают и пересекают его, затем по ходу БПВ отдельными разрезами длиной 3-5 см выделяют вену, формируют ложе в подкожно-жировой клетчатке на переднемедиальной поверхности бедра на уровне середины длины планируемого шунта, затем выполняют реверсирование и укладывание БПВ в созданное ложе в направлении к бедренной артерии, формируют артериовенозную фистулу между общей бедренной артерией и дистальным концом реверсированной большой подкожной вены; затем через 3-4 недели вторым этапом, после увеличения диаметра суженной вены-фистулы от 3 мм и более, подтвержденного с помощью триплексного сканирования, выполняют кроссэктомию, протоки, отходящие от БПВ, перевязывают, реверсируют проксимальный конец аутовены и формируют анастомоз между подколенной артерией и проксимальным участком аутовены.
| АЛУХАНЯН О | |||
| А | |||
| и др | |||
| "Совершенствование хирургического лечения хронической ишемии нижних конечностей" Кубанский научный медицинский вестник, vol | |||
| Видоизменение пишущей машины для тюркско-арабского шрифта | 1923 |
|
SU25A1 |
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| Паровоз для отопления неспекающейся каменноугольной мелочью | 1916 |
|
SU14A1 |
| СПОСОБ ПОДГОТОВКИ РЕВЕРСИРОВАННОЙ АУТОВЕНЫ ДЛЯ БЕДРЕННО-ПОДКОЛЕННОГО ИЛИ -БЕРЦОВОГО ШУНТИРОВАНИЯ | 2019 |
|
RU2727033C1 |
| UA 77153 U, 25.01.2013 | |||
| Круглая щетка для очистки металлических изделий | 1929 |
|
SU23346A1 |
| WO 2007127802 A2, 08.11.2007 | |||
| SOLAKOVIC E | |||
| et al | |||
| Femoro-popliteal bypass above knee with | |||
Авторы
Даты
2023-05-04—Публикация
2022-04-08—Подача