Изобретение относится к медицине, в частности к ортопедии, а именно к способам лечения деформаций опорно-двигательного аппарата и конструкциям, обеспечивающим прочную фиксацию костей, и может быть использовано при оперативном лечении неригидных молоткообразных деформациях 2, 3, 4 пальцев при статической деформации переднего отдела стоп.
Уровень техники
Известен способ оперативного лечения неригидных молоткообразных деформаций 2, 3, 4 пальцев при распластанности переднего отдела стоп, на фоне поперечного плоскостопия, внедренный Girdlestone-Taylor, и описанный в книге, Coughlin MJ., Mann R.A. Lesser Toe Deformities. In Mann R.A., Coughlin MJ. (Ed) Surgery of the Foot and Ankle. (6th ed). Mosby, St Louis, pp. 341-412. 1993.
Методика включает выполнение кожного разреза по тыльной поверхности проксимального межфалангового сустава деформированного пальца и с подошвенной поверхности в проекции средней трети пальца. С подошвенной поверхности в ране выделяем длинный сгибатель пальца, отсекаем от места прикрепления и расщепляем на две ножки на протяжении 1.0 см. Расщепленные ножки сухожилия проводим параоссально с латеральной и медиальной поверхностями основной фаланги пальца. Деформированный палец опускаем механически в положение гиперкоррекции, а ножки проведенного сухожилия фиксируем узловыми швами с тыльной поверхности под сухожилиями разгибателей. Тем самым добиваемся физиологического положения пальца.
Однако методика имеет ряд значительных недостатков. Метод не подразумевает трансартикулярной фиксации, что может привести к несостоятельности шва сухожилия и потере коррекции деформированного пальца. Постоянная тяга сухожилий сгибателей в области основной фаланги нарушает сухожильный дисбаланс, что приводит к контрактуре плюснефалангового сустава. Данный метод не учитывает анатомического строения стопы, так как причиной неригидной молоткообразной деформации может являться избыточная длина 2 плюсневой кости, что в дальнейшем приведет к развитию метатарзалгии в проекции головки 2 плюсневой кости и рецидиву деформации.
Известен способ оперативного лечения неригидных молоткообразных деформаций 2, 3, 4 пальцев при распластанности переднего отдела стоп, операция Weil, описанная в книге Louise Samuel Barouk, Forefoot reconstruction, 2003. Методика включает выполнение скользящей субкапитальной остеотомии плюсневых костей, для чего кожным разрезом вскрывают сустав, мобилизуют основание основной фаланги и головку плюсневой кости (радикальный релиз), проводят скользящую, косую, подголовчатую остеотомию плюсневой кости под углом 15° к диафизу плюсневой кости и смещают головку назад, добиваясь необходимого укорочения и разгибания пальца в деформированном плюснефаланговом суставе, фиксируют кортикальным винтом.
Однако при смещении головки кзади и нарушении тяги червеобразных мышц, палец принимает приподнятое положение над поверхностью опоры, что нарушает функцию захвата поверхности подушечками пальцев и нарушает фазу опоры, перегружая другие отделы стопы. Кроме того, за счет проведения радикального релиза нарушается кровообращение, что может вызвать асептический некроз головки.
Общепринятым в настоящее время методом является выполнение дистальной подголовчатой остеотомии (Helal) плюсневой кости без костной фиксации (Metatarsal osteotomy for metatarsalgia: the journal of bone and joint surgery, 1967 - наиболее близкий аналог). Методика включает следующие приемы: выполняют кожный разрез, обнажают плюснефаланговый сустав и дистальный отдел плюсневой кости, проводят радикальный релиз плюснефалангового сустава. Проводят остеотомию плюсневой кости в дистальной трети, в дистальном направлении и под углом 45 град. по отношению к горизонтальной плоскости плюсневой кости. Этим приемом добиваются укорочения плюсневой кости за счет смещения в проксимальном направлении, по линии остеотомии головки плюсневой кости и ее поднятия головки. Кроме того, за счет этих манипуляций происходит разгибание неригидного деформированного пальца и принятие физиологического положения.
Однако данный метод оперативной коррекции имеет ряд существенных недостатков. При смещении головки плюсневой кости нет постоянного стабильного положения костных фрагментов в положении коррекции, что может привести к сращению с потерей коррекции деформированного пальца. Отсутствие внутрикостной фиксации может привести к несращению в области остеотомии, что приведет к нарушению статодинамической функции и болевому синдрому. Отсутствие стабильной фиксации в зоне остеотомии может привести к нарушению кровообращения в головке плюсневой кости, что повлечет за собой развитие асептического некроза последней. Также нестабильное положение костных фрагментов в области остеотомии может потребовать резекции проксимального межфалангового сустава пальца для полноценной коррекции.
Раскрытие изобретения
Достигаемыми при реализации разработанной методики техническими результатами являются:
- возможность задания требуемого положения пальца, что обеспечивается за счет проведения остеотомии в требуемой плоскости и смещением головки вместе с плюснефаланговым суставом в требуемых направлениях (вверх, вниз, вправо, влево, поворот ее). Смещение головки плюсневой кости разгружает подголовчатое пространство, а укорочение способствует разгибанию деформированного неригидного пальца. Смещение головки плюсневой кости вместе с плюснефаланговым суставом пальца позволяет найти необходимое положение суставной поверхности в разных плоскостях, оптимальное для коррекции пальца и фиксации в нужном положении;
- минимальная травматизация мягких тканей за счет малого операционного доступа и отсутствия подвижности в зоне остеотомии после операции. Кроме того, во время выполнения операции не проводится радикальный релиз плюснефалангового сустава;
- профилактика рецидива деформации; послеоперационных осложнений, обусловленных нарушением статодинамической функции стопы; болевого синдрома; асептического некроза головки плюсневой кости за счет стабильного положения конструкции в проксимальной и дистальной части кости, стабильной фиксации костных фрагментов, постоянной компрессии в области остеотомии, что обеспечивает условия для быстрого сращения кости, путем фиксации самокомпрессирующим винтом;
- возможность выполнения ранней нагрузки на оперированную конечность, сохранение суставных поверхностей, что позволяет восстановить движения в плюснефаланговых суставах и опороспособность переднего отдела стопы, а также обеспечивает сохранность статодинамической функции.
Для реализации разработанного способа устранения неригидной молоткообразной деформации 2, или 3, или 4 пальцев при поперечном плоскостопии выполняют доступ к плюснефаланговому суставу деформированного пальца, вскрывают плюснефаланговый сустав и выделяют диафиз плюсневой кости на уровне предполагаемой остеотомии. Выполняют поперечную остеотомию плюсневой кости на уровне ее дистальной трети, при этом пропил проводят параллельно суставной поверхности основной фаланги деформированного пальца во фронтальной плоскости под углом 90 градусов к горизонтальной оси плюсневой кости. Далее, отступя на 0,5 см проксимальнее от выполненной остеотомии, проводят вторую поперечную остеотомию плюсневой кости, во фронтальной плоскости и под углом 90 градусов к горизонтальной оси плюсневой кости, резецируя часть диафиза в виде клина. Затем перемещают головку плюсневой кости на место удаленного костного клина и создают физиологическое положение деформированного пальца путем дополнительного перемещения или перемещений головки плюсневой кости, включая ее ротацию. После чего фиксируют головку плюсневой кости в положении достигнутой коррекции, для чего сначала проводят спицу Киршнера через головку плюсневой кости в костномозговой канал диафиза, а затем рассверливают канюлированным сверлом хондральный слой суставной поверхности головки и фиксируют головку плюсневой кости к диафизу канюлированным, самосверлящим, компрессирующим винтом, который проводят по ранее установленной спице Киршнера.
Используют винт длиной 21-23 мм, имеющий канюлированное отверстие диаметром 0.7 мм на всю длину, при этом один конец винта на протяжении 0.7 см имеет диаметр 2.5 мм и резьбу с шагом 0.3 мм, а другой конец винта на протяжении 0,5 см имеет диаметр 3.0 мм и резьбу с шагом 0.5 мм; располагают конец винта с меньшим диаметром в дистальном отделе плюсневой кости.
Осуществление изобретения
Выполняют разрез кожи и мягких тканей для получения доступа к плюснефаланговому суставу. После выполнения разреза и вскрытия сустава деформированного пальца, распатором выделяют диафиз (до 1.0 см) плюсневой кости на уровне предполагаемой остеотомии.
Проводят поперечную остеотомию плюсневой кости на уровне дистальной трети. Дистальный пропил проводят параллельно суставной поверхности основной фаланги деформированного пальца во фронтальной плоскости и под углом 90 град. по отношению горизонтальной оси плюсневой кости. Отступая около 0.5-0.7 см от дистального пропила, проводят проксимальную остеотомию плюсневой кости, во фронтальной плоскости под углом 90 град. к горизонтальной оси плюсневой кости.
Удаляют часть резецированного клиновидного диафиза плюсневой кости, около 0.5-0.7 см, с целью укорочения и разворота головки плюсневой кости за счет удаления клиновидного костного фрагмента. Укорочение плюсневой кости, обеспечивает разгибание пальца в неригидном деформированном суставе за счет удаления клиновидного фрагмента добиваемся устранения варусной либо вальгусной девиации деформированного пальца.
Проведение дистальной остеотомии в положении коррекции позволяет добиться изменения положения и наклона суставной поверхности плюснефалангового сустава.
Инструментом захватывают головку плюсневой кости, плотно прижимают к проксимальной части диафиза плюсневой кости и манипулируют вниз вверх, влево вправо, а также ее поворот, для нахождения физиологического положения пальца (это выпрямленный, и в среднем положении, т.е. не отклоняется вправо или влево и устранен его поворот). Выполняют временную фиксацию головки плюсневой кости в положении достигнутой коррекции спицей Киршнера, введенной через головку плюсневой кости в ее костномозговой канал. По спице проводят рассверливание канюлированным сверлом хондрального слоя суставной поверхности головки. Осуществляют фиксацию канюлированным самосверлящим, компрессирующим винтом, головку плюсневой кости к диафизу плюсневой кости.
Стабильная фиксация и постоянная компрессия в месте остеотомии, достигается за счет фиксации канюлированным, самосверлящим, самонарезающим, компрессирующим винтом.
Используемый винт должен иметь канюлированное отверстие на всю длину. В дистальной части винт имеет две выступающие нарезки в виде сверла, что позволяет формировать канал за счет его введения. Дистальная часть винта больше проксимальной. Причем диаметр дистальной части и шаг резьбы меньше проксимальной, а протяжение резьбы наоборот больше в дистальной части.
Наиболее приемлемыми характеристиками винта являются: длина винта 21-23 мм, канюлированное отверстие 0.7 мм на всю длину. Дистальная часть винта имеет диаметр 2.5 мм и резьбу на протяжении 0.7 см с шагом 0.3 мм. Проксимальная часть винта имеет диаметр 3.0 мм и резьбу на протяжении 0.5 см с шагом 0.5 мм.
За счет разного диаметра и шага резьбы в дистальной и проксимальной части винта достигается выраженная компрессия, что приводит к быстрому сращению в области остеотомии.
Наличие канюлированного отверстия в винте позволяет без труда провести винт по ранее установленной спице, без потери коррекции.
Укорочение плюсневой кости, стабильная фиксация позволяют малотравматично провести коррекцию деформированного пальца и достигнуть физиологического положения. Тем самым восстанавливается плюснефаланговый сустав, что нормализует статодинамическую функцию стопы.
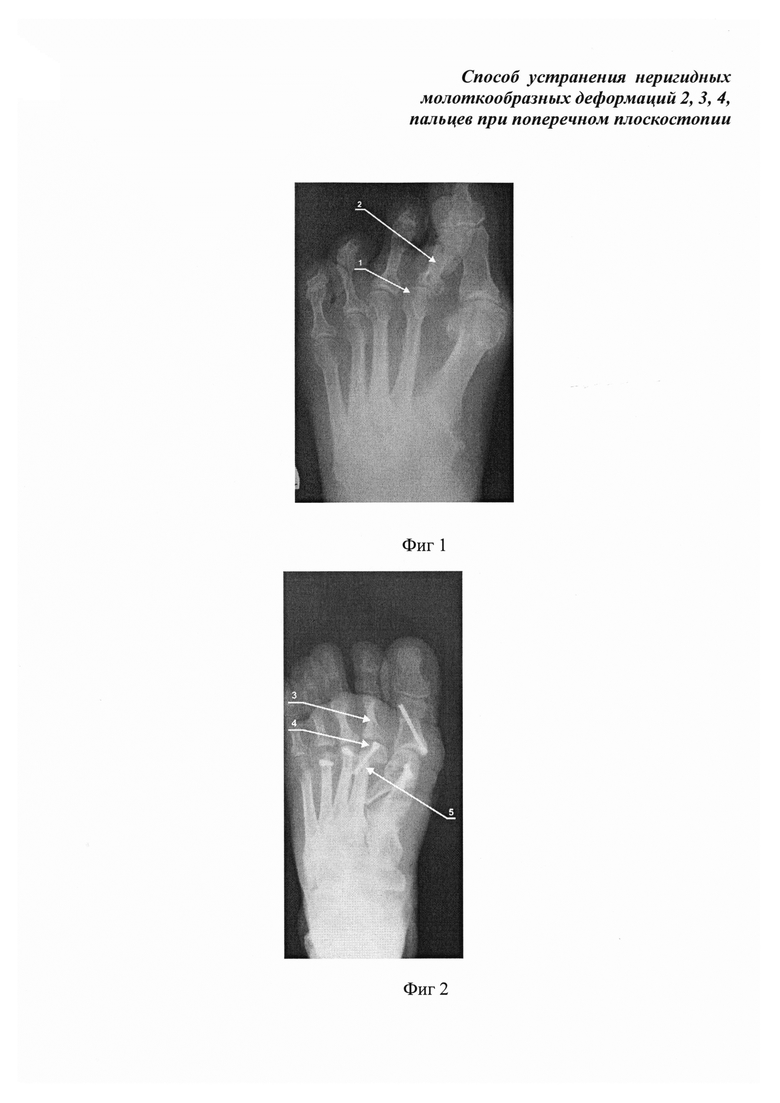
Пациент П. 65 лет, DS: Поперечное плоскостопие. Hallux valgus 3 ст. Не ригидная, молоткообразная деформация 2 пальца стоп. Операция выполнена под спинномозговой анестезией. Левая стопа. Проведен разрез кожи до 5,0 см в области 1 плюснефалангового сустава. Проведена остеотомия SKARF 1 плюсневой кости, фиксация двумя винтами. В дополнении устранения вальгусного отклонения 1 пальца выполнена остеотомия AKIN основной фаланги 1 пальца. Фиксация винтом. Деформация 1 пальца устранена. Разрез кожи между головками 2, 3 плюсневых костей до 2.0 см. Проведено вскрытие 2 плюснефалангового сустава линейным разрезом до 1.0 см. Выделена часть диафиза 2 плюсневой кости до 1.0 см. в месте остеотомии. Отступя 0.5 см от головки плюсневой кости, выполнена дистальная остеотомия последней. Параллельно суставной поверхности основной фаланги 2 пальца и под углом 90 град. к горизонтальной оси плюсневой кости. Далее отступя 0.5 см. от линии остеотомии проксимально, проведена вторая остеотомия плюсневой кости во фронтальной плоскости и под углом 90 град. к горизонтальной оси плюсневой кости. Удален клиновидный костный резецированный фрагмент. Головку плюсневой кости захватываем зажимом Кохера и плотно прижимаем линиями остеотомии друг к другу, а также смещаем головку в медиальном направлении до 0.3 см. Деформация пальца устранена. Проводим временную фиксацию спицей Киршнера в диафиз плюсневой кости. По спице сверлом проводим отверстие в головке плюсневой кости и фиксируем канюлированным, самонарезающим, самокомпрессирующим винтом. Спицу удаляем. Фиксация стабильная. Далее выделяем головки 3, 4 плюсневой кости за счет вскрытия суставов до 1.5 см, проводим остеотомию WEIL 3, 4 с целью укорочения, для создания параболы Лельевра. Фиксация винтами. На правой стопе выполнена идентичная операция.
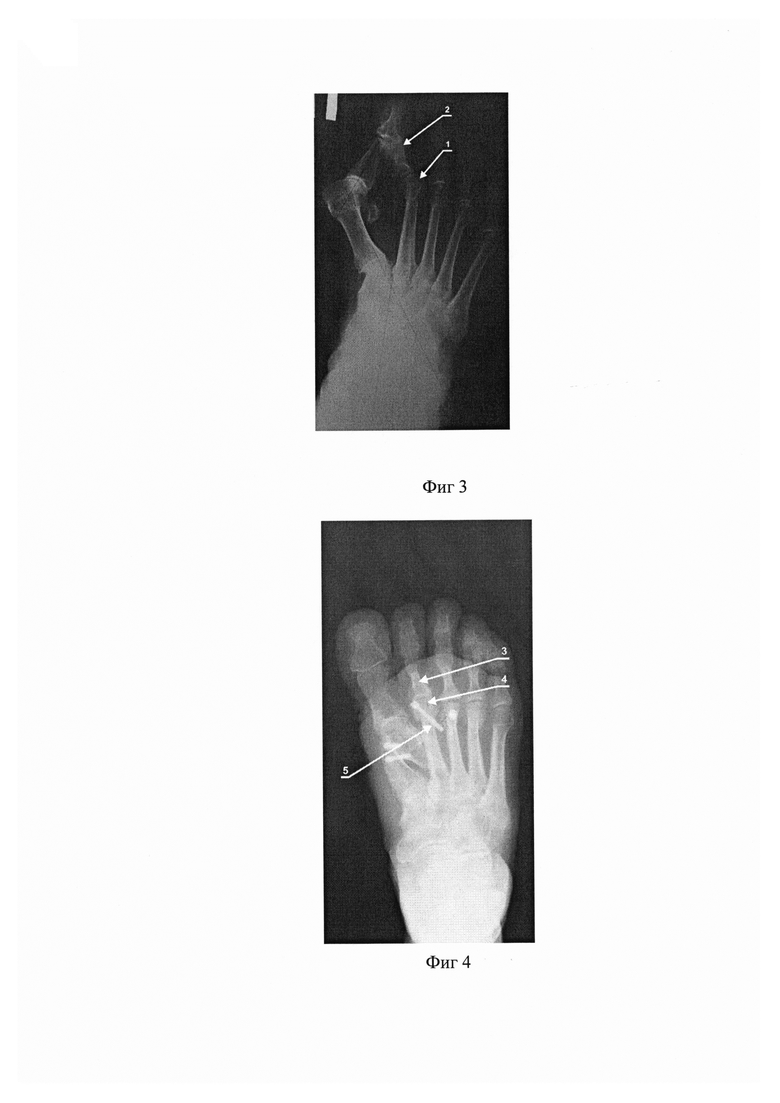
Данный пример проиллюстрирован рентгенограммами (фиг. 1-4, фиг. 1 - левая стопа до операции, фиг. 2 - левая стопа после операции, фиг. 3 - правая стопа до операции, фиг. 4 - правая стопа после операции), где:
1 - головка плюсневой кости.
2 - деформированный палец.
3 - физиологическое положение пальца.
4 - смещенная и фиксированная головка плюсневой кости.
5 - самокомпрессирующий винт.
Пациент О. 64 лет, DS: Поперечное плоскостопие. Hallux valgus 3 ст. Не ригидная, молоткообразная деформация 2 пальца стоп. Операция выполнена под спинномозговой анестезией. Правая стопа. Проведен разрез кожи до 5,0 см в области 1 плюснефалангового сустава. Проведена остеотомия SKARF 1 плюсневой кости, фиксация двумя винтами. Деформация 1 пальца устранена. Разрез кожи между головками 2, 3 плюсневых костей до 2.0 см. Проведено вскрытие 2 плюснефалангового сустава линейным разрезом до 1.0 см. Выделена часть диафиза 2 плюсневой кости до 1.0 см в месте остеотомии. Отступя 0.5 см от головки плюсневой кости, выполнена дистальная остеотомия последней. Параллельно суставной поверхности основной фаланги 2 пальца и под углом 90 град. к горизонтальной оси плюсневой кости. Далее, отступя 0.5 см от линии остеотомии проксимально, проведена вторая остеотомия плюсневой кости во фронтальной плоскости и под углом 90 град. к горизонтальной оси плюсневой кости. Удален клиновидный костный резецированный фрагмент. Головку плюсневой кости захватываем зажимом Кохера и плотно прижимаем линиями остеотомии друг к другу, а также смещаем головку в медиальном направлении до 0.3 см. Деформация пальца устранена. Проводим временную фиксацию спицей Киршнера в диафиз плюсневой кости. По спице сверлом проводим отверстие в головке плюсневой кости и фиксируем канюлированным, самонарезающим, самокомпрессирующим винтом. Спицу удаляем. Фиксация стабильная. Далее выделяем головку 3 плюсневой кости за счет вскрытия сустава до 1.5 см, проводим остеотомию WEIL 3 с целью укорочения, для создания параболы Лельевра. Фиксация винтом. На левой стопе выполнена идентичная операция.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ УСТРАНЕНИЯ ВЫВИХОВ 2, 3, 4, 5 ПАЛЬЦЕВ ПРИ РЕВМАТОИДНОЙ ДЕФОРМАЦИИ ПЕРЕДНЕГО ОТДЕЛА СТОП И/ИЛИ ПОПЕРЕЧНОМ ПЛОСКОСТОПИИ И ИМПЛАНТАТ ДЛЯ ФИКСАЦИИ ПЛЮСНЕВЫХ КОСТЕЙ | 2015 |
|
RU2576790C1 |
| Способ лечения молоткообразной деформации пальцев стопы скользящей остеотомией | 2022 |
|
RU2787230C1 |
| Способ устранения метатарзалгии и деформации пальцев при поперечном плоскостопии | 2018 |
|
RU2675455C1 |
| Способ одномоментного удлинения плюсневой кости при брахиметатарзии с применением аутотрансплантата | 2019 |
|
RU2711237C1 |
| Способ определения типа дегенеративного разрыва плантарной пластинки плюснефалангового сустава вследствие перегрузочной метатарзалгии | 2019 |
|
RU2699383C1 |
| Способ удлинения фаланги пальца стопы при брахифалангии с применением аутотрансплантата и плазмы крови, обогащенной факторами роста (PRGF) | 2023 |
|
RU2819095C1 |
| Способ хирургической коррекции дивергентной молоткообразной деформации пальцев стопы | 2020 |
|
RU2744624C1 |
| Способ хирургического лечения деформации пальцев стопы | 2018 |
|
RU2694467C1 |
| Способ хирургического лечения ригидной плоско-вальгусной деформации стопы с использованием имплантата из пористого никелида титана | 2019 |
|
RU2698086C1 |
| Способ удлинения фаланги пальца стопы при брахифалангии с применением аутотрансплантата | 2022 |
|
RU2801422C1 |
Изобретение относится к медицине, в частности к ортопедии. Выполняют доступ к плюснефаланговому суставу деформированного пальца. Вскрывают плюснефаланговый сустав и выделяют диафиз плюсневой кости на уровне предполагаемой остеотомии. Выполняют поперечную остеотомию плюсневой кости на уровне ее дистальной трети, при этом пропил проводят параллельно суставной поверхности основной фаланги деформированного пальца во фронтальной плоскости под углом 90 градусов к горизонтальной оси плюсневой кости. Отступя на 0,5 см проксимальнее от выполненной остеотомии, проводят вторую поперечную остеотомию плюсневой кости, во фронтальной плоскости и под углом 90 градусов к горизонтальной оси плюсневой кости, резецируя часть диафиза в виде клина. Перемещают головку плюсневой кости на место удаленного костного клина и создают физиологическое положение деформированного пальца путем дополнительного перемещения или перемещений головки плюсневой кости, включая ее ротацию. Фиксируют головку плюсневой кости в положении достигнутой коррекции, для чего сначала проводят спицу Киршнера через головку плюсневой кости в ее костномозговой канал, а затем рассверливают канюлированным сверлом хондральный слой суставной поверхности головки плюсневой кости и фиксируют головку плюсневой кости к ее диафизу канюлированным, самосверлящим, компрессирующим винтом, который проводят по ранее установленной спице Киршнера. Способ предупреждает рецидив деформации и послеоперационные осложнения. 1 з.п. ф-лы, 2 пр., 4 ил.
1. Способ устранения неригидной молоткообразной деформации 2, или 3, или 4 пальцев при поперечном плоскостопии, включающий остеотомию плюсневой кости, отличающийся тем, что выполняют доступ к плюснефаланговому суставу деформированного пальца, вскрывают плюснефаланговый сустав и выделяют диафиз плюсневой кости на уровне предполагаемой остеотомии, выполняют поперечную остеотомию плюсневой кости на уровне ее дистальной трети, при этом пропил проводят параллельно суставной поверхности основной фаланги деформированного пальца во фронтальной плоскости под углом 90 градусов к горизонтальной оси плюсневой кости; далее, отступя на 0,5 см проксимальнее от выполненной остеотомии, проводят вторую поперечную остеотомию плюсневой кости, во фронтальной плоскости и под углом 90 градусов к горизонтальной оси плюсневой кости, резецируя часть диафиза в виде клина; затем перемещают головку плюсневой кости на место удаленного костного клина и создают физиологическое положение деформированного пальца путем дополнительного перемещения или перемещений головки плюсневой кости, включая ее ротацию, после чего фиксируют головку плюсневой кости в положении достигнутой коррекции, для чего сначала проводят спицу Киршнера через головку плюсневой кости в ее костномозговой канал, а затем рассверливают канюлированным сверлом хондральный слой суставной поверхности головки плюсневой кости и фиксируют головку плюсневой кости к ее диафизу канюлированным, самосверлящим, компрессирующим винтом, который проводят по ранее установленной спице Киршнера.
2. Способ по п. 1, отличающийся тем, что используют винт длиной 21-23 мм, имеющий канюлированное отверстие диаметром 0.7 мм на всю длину, при этом один конец винта на протяжении 0.7 см имеет диаметр 2.5 мм и резьбу с шагом 0.3 мм, а другой конец винта на протяжении 0,5 см имеет диаметр 3.0 мм и резьбу с шагом 0.5 мм; располагают конец винта с меньшим диаметром в дистальном отделе плюсневой кости.
| HELAL B | |||
| Metatarsal osteotomy for metatarsalgia | |||
| Сплав для отливки колец для сальниковых набивок | 1922 |
|
SU1975A1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ МОЛОТКООБРАЗНОЙ ДЕФОРМАЦИИ ПАЛЬЦЕВ СТОПЫ | 2009 |
|
RU2455956C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОЛОТКООБРАЗНОЙ ДЕФОРМАЦИИ ПАЛЬЦЕВ СТОПЫ | 2011 |
|
RU2454194C1 |
| Травматология и ортопедия под ред | |||
| Н.В.Корнилова, т | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| СПб, Гиппократ, с.582. | |||
Авторы
Даты
2017-02-09—Публикация
2016-01-22—Подача