Изобретение относится к медицине, а именно к хирургии, и может применяться при выполнении пластики дефекта глотки у пациентов, радикально прооперированных по поводу злокачественных образований глотки, гортани и шейного отдела пищевода.
Устранение дефектов глотки после радикальных операций по поводу злокачественных образований гортани, глотки и шейного отдела пищеводатребует возмещения недостатка тканей слизистой и мышечной оболочек глотки, а также дефекта наружных покровов. Для достижения этой цели применяют различные способы пластики местными тканями, кожно-фасциальные и кожно-мышечные лоскуты на питающей ножке с грудной клетки или боковой поверхности шеи, стебель Филатова, сочетание кожно-мышечных лоскутов на питающей ножке с расщеплением кожным трансплантатом (Неробеев А.И. Пластика дефектов головы и шеи. // Хирургия. – 1982. - №11. - С. 68-71.; Неробеев А.И. Пластическое закрытие обширных дефектов глотки и шейной части пищевода кожно-жировыми и кожно-мышечными лоскутами с осевым кровообращением. // Вестник оториноларингологии. - 1982. - №3. - С. 47-51.; Неробеев А.И. Микрохирургическая аутотрансплантация кожно-жирового лоскута из лопаточной области на голову и шею. // Проблемы микрохирургии. – М. - 1985. - С. 40-41).
К недостаткам вышеперечисленных способов относят их многоэтапность, травматичность, опасность инфекционных осложнений, низкую эффективность у пациентов, подвергшихся лучевой терапии, а также длительный послеоперационный период.
Ближайшим аналогом заявленного способа пластики дефекта глотки после радикального оперативного лечения по поводу злокачественных новообразований гортани, глотки и шейного отдела пищевода является способ пластики дефекта глотки путем создания внутренней и наружной выстилки при помощи трансплантата из сложного лоскута, содержащего кожу, подкожно жировую клетчатку и большую грудную мышцу, внутренняя поверхность которого покрывается глубокой пластинкой собственной фасции большой грудной мышцы, которая служит внутренней выстилкой глотки (патент РФ №2008805, дата публикации 15.02.1994 года).
Недостатками данного способа являются длительный период эпителизации кожно-мышечного лоскута, так как его внутренняя поверхность, обращенная в сторону полости глотки, остается не покрыта эпителиальной структурой, что требует проведения дополнительных пластических операций с целью закрытия внутренней поверхности кожно-мышечного лоскута; неудовлетворительные косметические результаты, сложность обеспечения адекватного кровоснабжения сформированного лоскута, большая травматичность.
Техническим результатом изобретения является закрытие дефекта глотки сформированным комбинированным кожно-мышечным лоскутом, защищенным с обеих сторон кожей, обеспечение адекватного кровоснабжения сформированного лоскута, снижение травматичности операции, улучшение косметических результатов, снижение частоты осложнений, таких как инфицирование и некроз сформированного лоскута.
Указанный технический результат достигается тем, что в способе пластики дефекта глотки у пациентов, радикально прооперированных по поводу злокачественных образований глотки, гортани и шейного отдела пищевода, включающем формирование по форме и размеру дефекта кожно-мышечного лоскута на сосудистой питающей ножке, формирование тоннеля в подкожной жировой клетчатке от подмышечной области до надключичной области для проведения сформированного лоскута от места формирования до дефекта глотки через тоннель в подкожной жировой клетчатке, подшивание сформированного лоскута к краям имеющегося дефекта, согласно изобретению, операцию проводят в два этапа:
на первом этапе на передней брюшной стенке формируют кожный лоскут, очищают его от подкожной жировой клетчатки и перфорируют, затем в торакодорзальной области формируют комбинированный кожно-мышечный лоскут, соответствующий размеру дефекта глотки, включающий кожу с подкожной жировой клетчаткой и широчайшей мышцей спины, к его внутренней поверхности подшивают ранее сформированный освобожденный от подкожной жировой клетчатки перфорированный кожный лоскут; на втором этапе формируют диагонально ориентированный тоннель в подкожной жировой клетчатке, комбинированный торакодорзальный лоскут на сосудистой питающей ножке отсекают от широчайшей мышцы спины сразу после отхождения сосудов, проводят через подкожный тоннель над большой грудной мышцей и подшивают к предварительно отсепарованным краям дефекта глотки.
Преимуществом заявленного способа пластики дефекта глотки является покрытие торакодорзального лоскута с внутренней стороны кожей, что исключает последующие этапы операции, направленные на укрытие внутренней поверхности вновь сформированной глотки, и позволяет устранить косметические последствия оперативного вмешательства.
По сравнению с ближайшим аналогом, где срок эпителизации внутренней поверхности лоскута занимает 2 месяца, предлагаемый способ дополнительной эпителизации не требует и срок полного заживления составляет не более 20 дней.
Предлагаемым способом было прооперировано 3 человека.
Способ иллюстрируется фиг. 1-9, где представлены этапы операции:
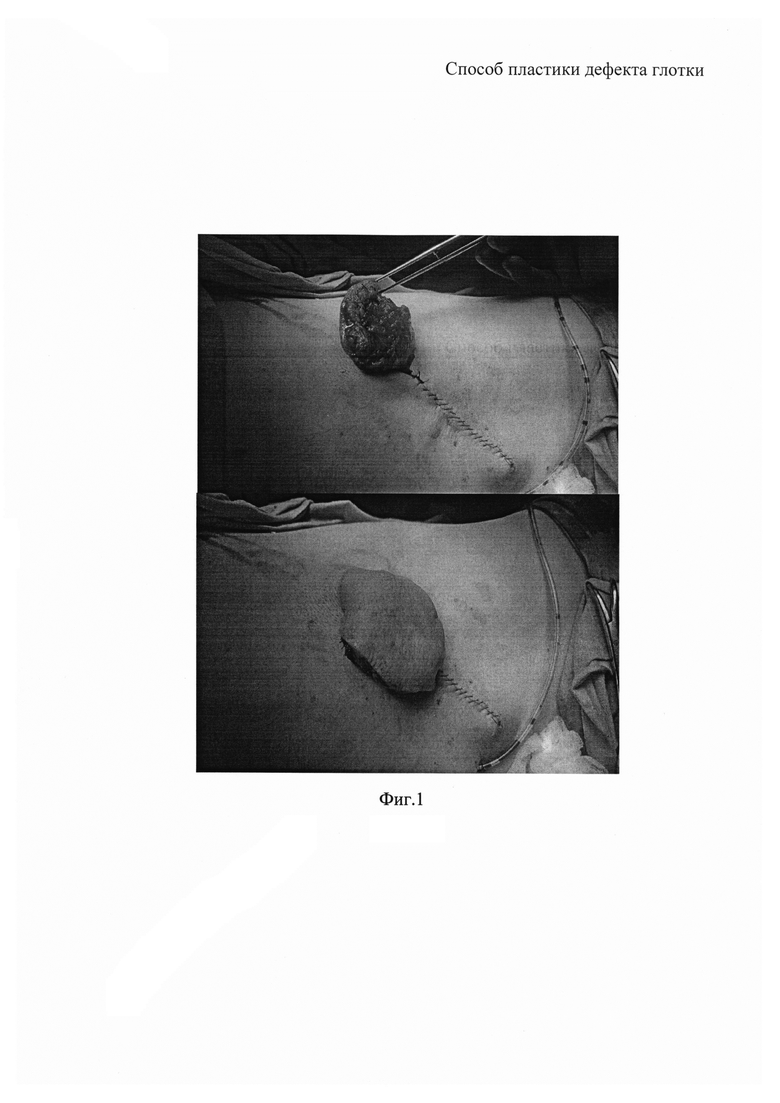
На фиг. 1 представлено формирование заготовки для комбинированного кожно-мышечного торакодорзальноголоскута;
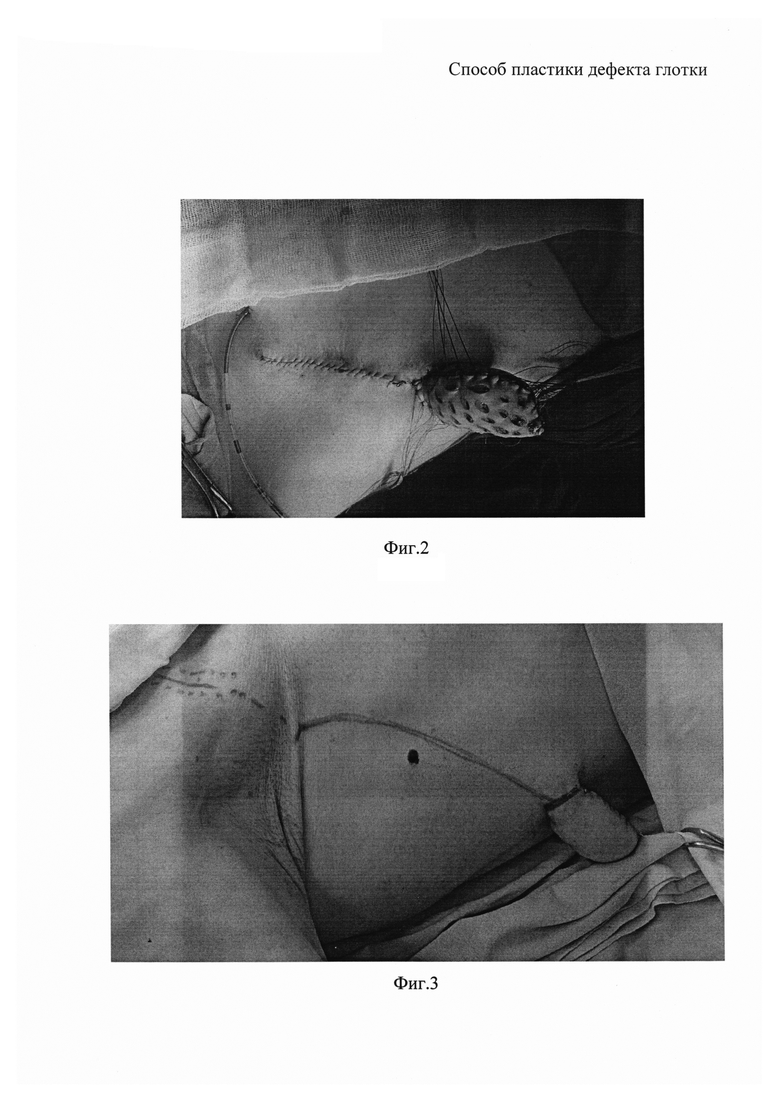
На фиг 2 - пришивание свободного перфорированного кожного лоскута на внутреннюю поверхность заготовки кожно-мышечного торакодорзального лоскута:
На фиг. 3 - разметка кожного разреза в направлении от сформированного (комбинированного) кожно-мышечного торакодорзального лоскута до подмышечной впадины;
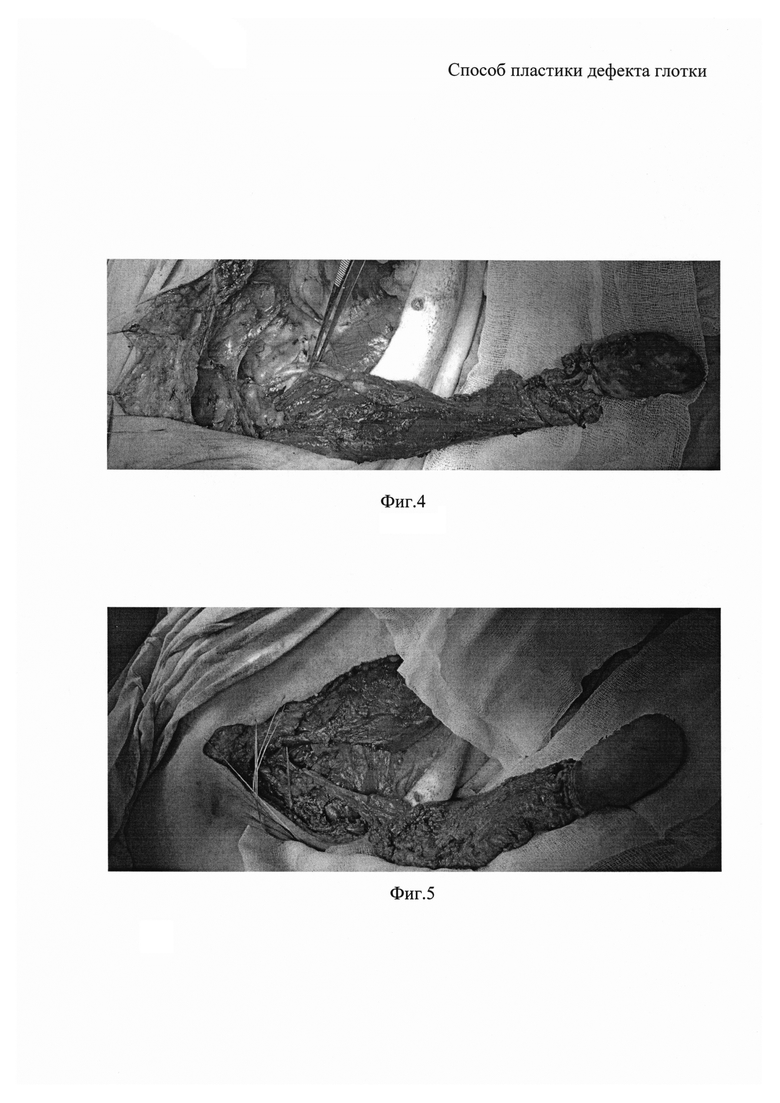
На фиг. 4 - выкраивание торакодорзального лоскута с выделением торакодорзальной артерии и вены;
На фиг. 5 - формирование торакодорзального лоскута на сосудистой ножке;
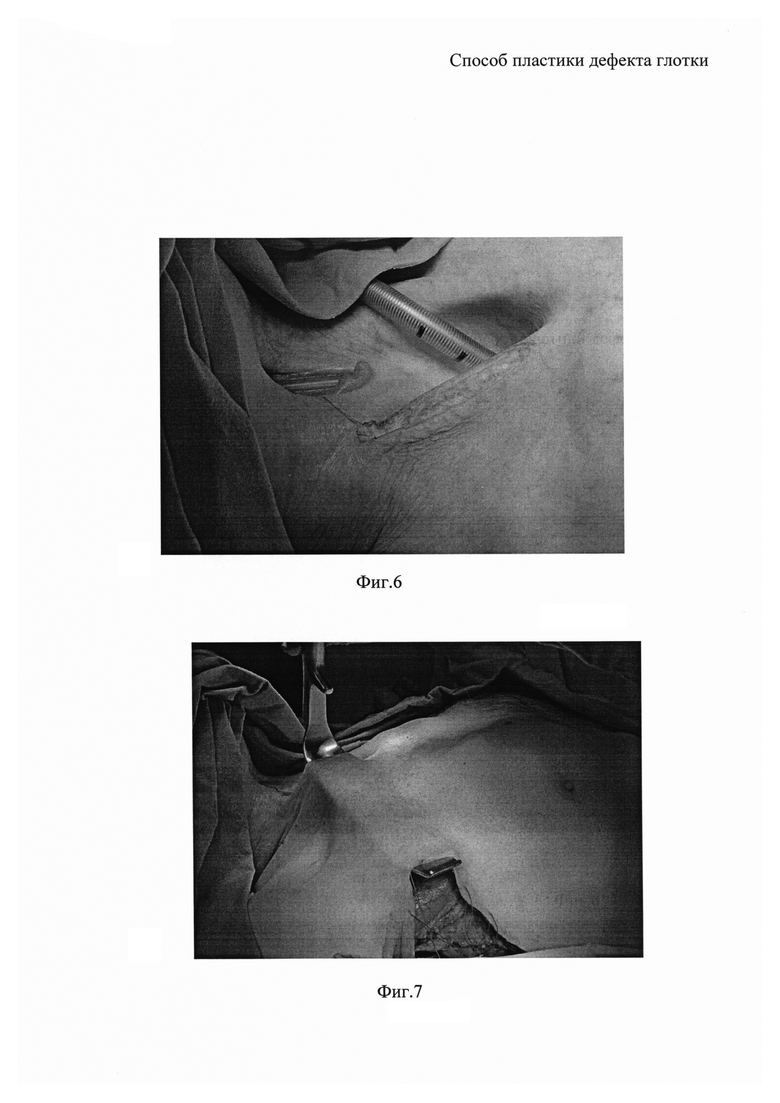
На фиг. 6 - выполнение разреза кожи вдоль кивательной мышцы вблизи имеющегося дефекта глотки;
На фиг. 7 - формирование подкожного тоннеля в направлении от подмышечной впадины до надключичной области;
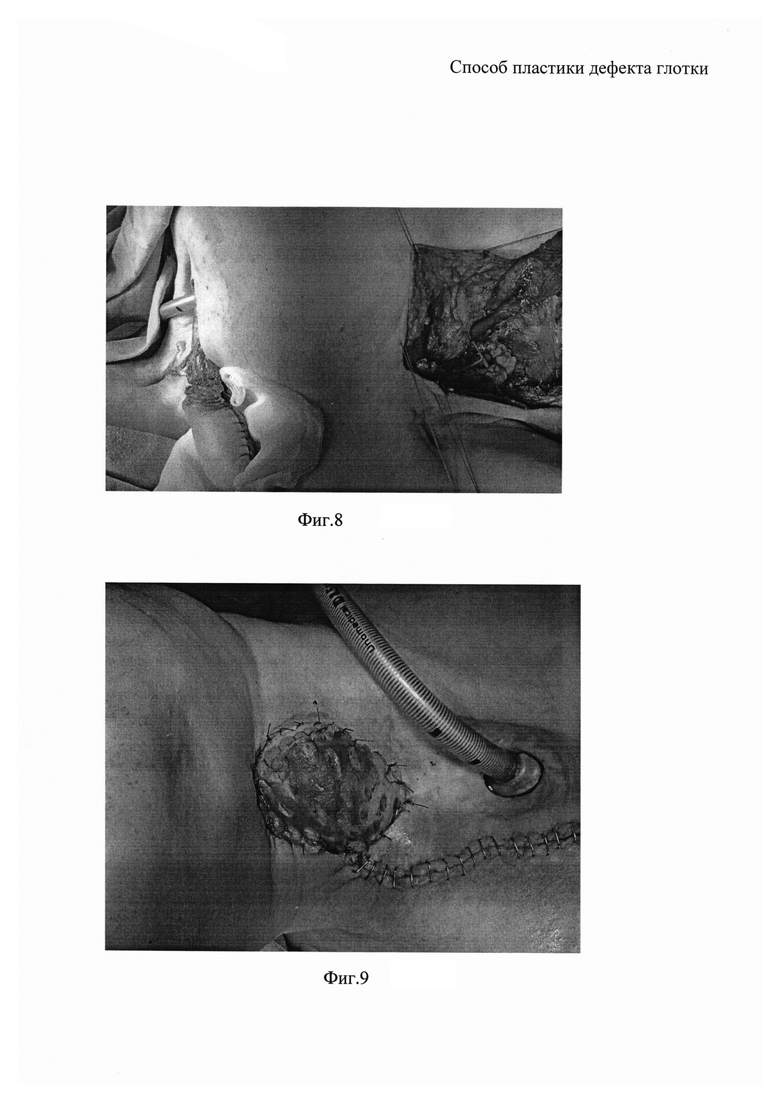
На фиг. 8 - проведение лоскута на шею через подкожный тоннель;
На фиг. 9 - пришивание торакодорзального лоскута к краям дефекта глотки;
На фиг. 10 представлен вид пациента до начала лечения с применением заявленного способа пластики дефекта гортани;
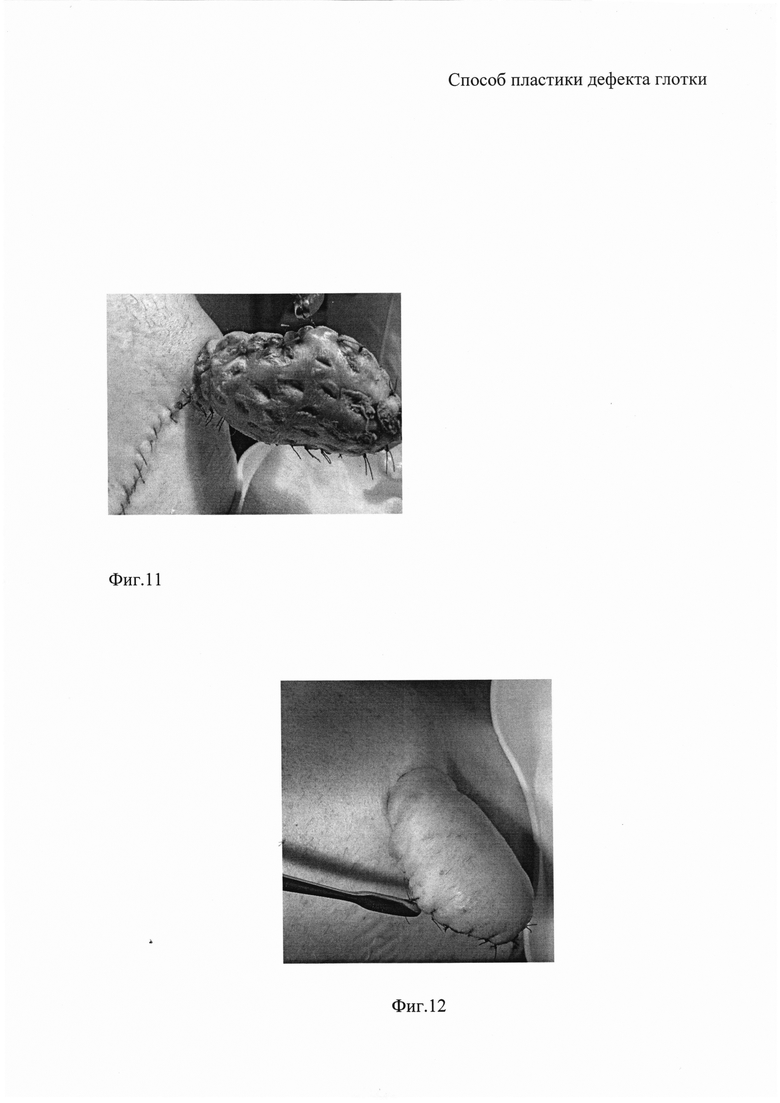
На фиг. 11 - вид сформированного торакодорзального лоскута после первого этапа операции;
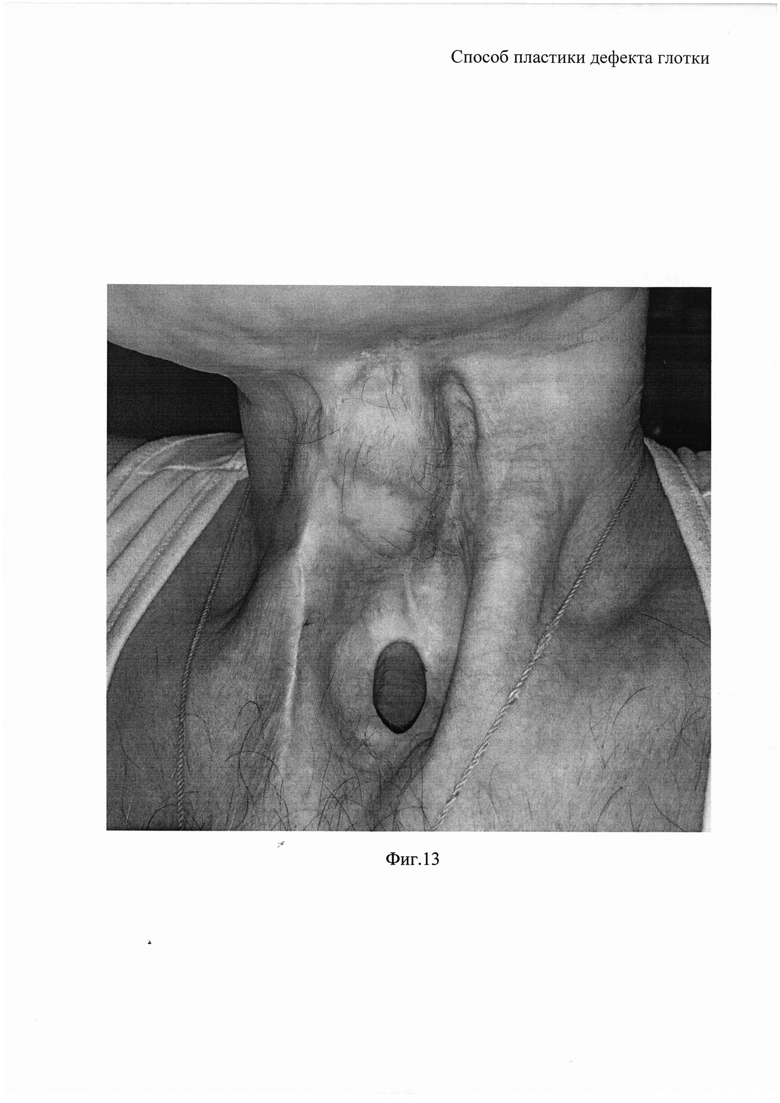
На фиг. 12 - вид пациента после второго этапа операции.
Способ осуществляют следующим образом.
На первом этапе выполняют веретенообразный разрез кожи в области передней брюшной стенки, производят отсепаровку кожных лоскутов, отделение их от подкожной жировой клетчатки, перфорирование полученных свободных кожных лоскутов. Кожу и подкожную жировую клетчатку образовавшегося дефекта передней брюшной стенки ушивают послойно. В торакодорзальной области выполняют второй веретенообразный разрез кожи и отсепаровывают торакодорзальный лоскут, состоящий из кожи, подкожной жировой клетчатки и широчайшей мышцы спины (фиг. 1). К внутренней поверхности широчайшей мышцы спины, входящей в состав торакодорзального лоскута, подшивают ранее сформированный свободный (освобожденный от подкожной жировой клетчатки) перфорированный кожный лоскут с передней брюшной стенки (фиг. 2). Рана торакодорзальной области туго тампонируется марлевыми шариками с целью обеспечения условий для срастания лоскутов между собой. Таким образом, результатом первого этапа операции является сформированный комбинированный торакодорзальный лоскут, покрытый с обеих сторон кожей.
Через десять суток выполняют второй этап реконструктивно-пластической операции. Выполняют разрез кожи вдоль широчайшей мышцы спины от сформированного на первом этапе операции комбинированного торакодорзального лоскута до подмышечной впадины (фиг. 3). В подмышечной впадине выделяют торакодорзальную артерию и вену, перевязывают подлопаточную артерию, ветви, отходящие к передней зубчатой мышце. Латеральную часть широчайшей мышцы спины отделяют от передней зубчатой мышцы для обеспечения лучшего доступа к торакодорзальным артерии и вене (фиг. 4, 5). В подкожной жировой клетчатке, над большой грудной мышцей, в диагональной направлении, от разреза в подмышечной впадине до подключичной области формируют тоннель (фиг. 7), через который проводят сформированный комбинированный торакодорзальный лоскут на сосудистой ножке и выводят через кожный разрез на шее, выполненный вдоль грудино-ключично-сосцевидной мышцы рядом с имеющимся дефектом глотки (фиг. 8). Кожные лоскуты вокруг дефекта глотки отсепаровывают и подшивают к комбинированному торакодорзальному лоскуту, проведенному через подкожный тоннель (фиг. 9). Таким образом, имеющийся дефект глотки с наружной и внутренней стороны оказывается прикрытым кожей.
Способ иллюстрируется следующим клиническим примером (фиг. 10, 11, 12).
Пример. Пациент Р., 57 лет поступил в плановом порядке с диагнозом: рак гортани. Состояние после комбинированного лечения. Состояние после расширенной ларингэктомии с пластическим формированием трахеостомы. Состояние после формирования орофарингостомы. Жалобы на наличие трахеостомы, невозможность принятия пищи через рот.
Осмотр: общее состояние удовлетворительное. Положение активное. Сознание ясное. Кожные покровы и видимые слизистые оболочки чистые, бледно-розовые. Температура тела 36,6°C. При сравнительной перкуссии легких перкуторный звук ясный легочный. Дыхание в легких жесткое, хрипов нет. Гемодинамика стабильная. Пульс ритмичный, с частотой 70 в минуту удовлетворительного наполнения и напряжения. Артериальное давление 140/90 мм рт.ст. Язык влажный, чистый. Живот симметричный, активно участвует в акте дыхания. При поверхностной пальпации мягкий, безболезненный. Симптомы раздражения брюшины отрицательные. Поясничная область без изменений. Стул регулярный, оформленный. Диурез адекватный.
Локальный статус: на области шеи визуализируется орофарингостома. Функционирует. Окружающая кожа чистая, без признаков воспаления. Трахеостомическое отверстие без признаков стеноза, окружающая кожа чистая. Лимфатические узлы шеи не увеличены, безболезненные.
Пациенту предложено двухэтапное оперативное лечение по заявленному способу.
На 1 этапе произведен веретенообразный разрез кожи в области передней брюшной стенки слева. Кожные лоскуты отсепарованы. Лоскут очищен от подкожной жировой клетчатки. Гемостаз. Подкожно-жировая клетчатка ушита Vicril 3.0 с оставлением одного вакуум дренажа. Кожа ушита Vicril 3.0., обработка раны антисептиком. Для формирования кожно-мышечного лоскута в торакодорзальной области справа выполнен веретенообразный разрез кожи. Кожные лоскуты вместе с подкожной жировой клетчаткой, широчайшей мышцей спины отсепарованы. Подкожная жировая клетчатка подшита к мышце. Выделены ветви грудино-спинной артерии, питающие сформированный лоскут. К внутренней поверхности сформированного торакодорзального лоскута подшит ранее заготовленный перфорированный кожный лоскут. Для улучшения приживания кожного лоскута рана затампонирована марлевыми шариками. В послеоперационную рану установлен дренаж. Гемостаз. Рана ушита послойно с оставлением вакуум-дренажа.
Через 10 дней пациенту выполнен второй этап оперативного лечения.
Осуществлен разрез кожи вдоль широчайшей мышцей спины от сформированного комбинированного торакодорзального лоскута до подмышечной впадины. Сформированный торакодорзальный лоскут частично отсечен вместе с мышечным пучком. Отсепарована латеральная часть широчайшей мышцы спины от передней зубчатой мышцы. В подмышечной ямке выделена сосудистая ножка (торакодорзальная артерия и вена). Перевязаны, прошиты и пересечены подлопаточная артерия, ветви к передней зубчатой мышце. Выделен сосудистый пучок. Лоскут полностью отсечен от широчайшей мышцы спины сразу после отхождения сосудов. Сформирован тоннель в сторону правой ключицы по диагонали в подкожной жировой клетчатке над большой грудной мышцей. На шее справа произведен продольный разрез кожи параллельно правой кивательной мышце до оростомы, соединен с тоннелем на грудной клетке подкожно. Кожные лоскуты отсепарованы. Заготовленный лоскут проведен через тоннель над большой грудной мышцей, выведен на шею. Произведено ушивание оростомы путем подшивания кожного лоскута на сосудистой ножке к сформированному отверстию в области оростомы. Кожные лоскуты на шее пришиты к ранее заготовленному кожному лоскуту. Послеоперационные раны ушиты с оставлением трех вакуум-дренажей. Гемостаз.
Пациент выписан в удовлетворительном состоянии через 10 дней.
Предлагаемым способом было прооперировано 3 пациента с удовлетворительным результатом.
Предлагаемый способ позволяет осуществить закрытие дефекта глотки сформированным комбинированным кожно-мышечным лоскутом, защищенным с обеих сторон кожей, обеспечить адекватное кровоснабжение сформированного лоскута, снизить травматичность операции, улучшить косметический результат, снизить частоту осложнений, таких как инфицирование и некроз сформированного лоскута.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЕРВИЧНОЙ ПЛАСТИКИ МОЛОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ЕЕ СУБТОТАЛЬНОЙ РАДИКАЛЬНОЙ РЕЗЕКЦИИ | 1999 |
|
RU2177265C2 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ СТЕНКИ ГОРТАНИ И ТРАХЕИ ПЕКТОРАЛЬНЫМ ЛОСКУТОМ, АРМИРОВАННЫМ ПЛАСТИНОЙ ИЗ ПОРИСТОГО НИКЕЛИДА ТИТАНА | 2011 |
|
RU2456959C1 |
| СПОСОБ ЛЕЧЕНИЯ МЯГКОТКАНЫХ ДЕФЕКТОВ | 2008 |
|
RU2391919C1 |
| Способ миопластики после радикальной органосохраняющей операции на молочной железе | 2022 |
|
RU2806989C1 |
| СПОСОБ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2570762C1 |
| СПОСОБ ПЕРВИЧНОЙ ПЛАСТИКИ ДЕФЕКТА МОЛОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ЕЕ РАДИКАЛЬНОЙ РЕЗЕКЦИИ | 1999 |
|
RU2183943C2 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТОВ ГОЛОВЫ И ШЕИ | 2005 |
|
RU2290880C1 |
| Способ реконструкции гортани и глотки при местно-распространенных опухолях | 2019 |
|
RU2714593C1 |
| СПОСОБ ПЛАСТИКИ НИЖНЕЙ ЧЕЛЮСТИ ПРИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЯХ | 1990 |
|
RU2030169C1 |
| СПОСОБ ЗАКРЫТИЯ ОБШИРНЫХ ДЕФЕКТОВ ЛОПАТОЧНОЙ ОБЛАСТИ И НАДПЛЕЧЬЯ | 2007 |
|
RU2342084C2 |

Изобретение относится к медицине, хирургии. На первом этапе формируют торакодорзальный кожно-мышечный лоскут. Готовят перфорированный кожный лоскут, подшивают его к торакодорзальному. На втором этапе, через 10 дней, формируют тоннель в подкожной жировой клетчатке. Поводят лоскут на сосудистой питающей ножке через тоннель в подкожной жировой клетчатке от подмышечной области. Подшивают лоскут к краям дефекта глотки. Способ позволяет осуществить закрытие дефекта глотки кожно-мышечным лоскутом, защищенным с обеих сторон кожей, обеспечить адекватное кровоснабжение сформированного лоскута, снизить травматичность операции, улучшить косметический результат, снизить частоту осложнений, инфицирование и некроз лоскута при выполнении пластики дефекта глотки у пациентов, радикально прооперированных по поводу злокачественных образований глотки, гортани и шейного отдела пищевода. 1 пр., 13 ил.
Способ пластики дефекта глотки у пациентов, радикально прооперированных по поводу злокачественных образований глотки, гортани и шейного отдела пищевода, включающий формирование кожно-мышечного лоскута на сосудистой питающей ножке по форме и размеру дефекта, формирование тоннеля в подкожной жировой клетчатке от подмышечной области до надключичной области для проведения сформированного лоскута от места формирования до дефекта глотки через тоннель в подкожной жировой клетчатке, подшивание сформированного лоскута к краям имеющегося дефекта, отличающийся тем, что операцию проводят в два этапа:
на первом этапе на передней брюшной стенке формируют кожный лоскут, очищают его от подкожной жировой клетчатки и перфорируют, затем в торакодорзальной области формируют комбинированный кожно-мышечный лоскут, соответствующий размеру дефекта глотки, включающий кожу с подкожной жировой клетчаткой и широчайшей мышцей спины, к его внутренней поверхности подшивают ранее сформированный освобожденный от подкожной жировой клетчатки перфорированный кожный лоскут;
на втором этапе формируют диагонально ориентированный тоннель в подкожной жировой клетчатке, комбинированный торакодорзальный лоскут на сосудистой питающей ножке отсекают от широчайшей мышцы спины сразу после отхождения сосудов, проводят через подкожный тоннель над большой грудной мышцей и подшивают к предварительно отсепарованным краям дефекта глотки.
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА ГЛОТКИ | 1990 |
|
RU2008805C1 |
| СПОСОБ БЛОК-РЕЗЕКЦИИ ПИРАМИДЫ ВИСОЧНОЙ КОСТИ | 2008 |
|
RU2380049C1 |
| СПОСОБ БЛОК-РЕЗЕКЦИИ ПИРАМИДЫ ВИСОЧНОЙ КОСТИ | 2008 |
|
RU2380049C1 |
| Прибор для отмеривания жидкости | 1929 |
|
SU17773A1 |
| Под ред | |||
| А.И.НЕРОБЕЕВА, Н.А.ПЛОТНИКОВА Восстановительная хирургия мягких тканей челюстно-лицевой области | |||
| Руководство для врачей | |||
| Электрическое сопротивление для нагревательных приборов и нагревательный элемент для этих приборов | 1922 |
|
SU1997A1 |
| АНИЧКИН В.В | |||
| Метод закрытия пострезекционного дефекта торакодорзальным лоскутом у пациентов, страдающих раком орофарингеальной области | |||
| Инструкция по применению | |||
| Гомельский областной клинический онкологический диспансер | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| ПАЧЕС А.И | |||
| Опухоли головы и шеи | |||
| М | |||
| Практическая медицина, 2013. | |||
Авторы
Даты
2017-02-15—Публикация
2016-02-11—Подача