Изобретение относится к области медицины, а именно к хирургии, и может быть использовано при пластике передней брюшной стенки при лечении послеоперационных вентральных грыж.
Известен способ комбинированной герниопластики без вскрытия брюшной полости за счет фиксации сетчатого имплантата впереди прямых мышц живота, после отслаивания апоневроза и подшивания его к пересеченной сухожильной части наружной косой, внутренней косой и поперечной мышц живота с обеих сторон. Грыжевой мешок без вскрытия погружается в брюшную полость и укрывается имплантатом. По срединной линии над прямыми мышцами медиальные лоскуты переднего листка апоневроза прямых мышц живота без натяжения ушиваются между собой [3].
Недостатками этого способа является его травматичность, необходимость широкой отслойки переднего листка апоневроза от прямых мышц живота, пересечение не измененной, нормально функционирующей сухожильной части наружной и внутренней косой, а также поперечной мышц живота. Это нарушает их кровоснабжение, венозный и лимфатический отток, приводит к длительной экссудации в ране, формированию сером и некрозов подкожной клетчатки и кожи с возможным последующим развитием гнойных раневых осложнений и длительно существующих свищей [1].
Известен способ, предложенный Devlin в 1993 г. Сущность этого способа заключается в размещении эксплантата впереди мышечно-апоневротического слоя с минимальным натяжением краев грыжевого дефекта. Пальпаторно определяют размер грыжевого дефекта, иссекают рубец и подкожно-жировую клетчатку над грыжевым мешком, отступив на 4-5 см от края грыжевых ворот, рассекают переднюю стенку влагалища прямых мышц живота с обеих сторон, грыжевой мешок без вскрытия погружают в брюшную полость, затем сшивают медиальные края рассеченных листков влагалища прямых мышц живота, к латеральным краям рассеченных листков подшивают трансплантат (прототип) [4].
Однако недостатками при этом способе герниопластики является риск возникновения осложнений при подкожном расположении имплантата (серомы, гематомы, инфильтраты) и невозможность применения данной пластики при послеоперационных вентральных грыжах с дефектом апоневроза более 10 см в поперечнике [2, 4]. Общий недостаток обоих способов состоит в том, что при герниопластике проводится коррекция патологически измененного переднего листка апоневроза, а истонченный, растянутый с дефектом задний листок апоневроза не корригируется.
Задача изобретения - повышение эффективности лечения послеоперационных вентральных грыж за счет снижения количества рецидивов и осложнений.
Поставленная цель достигается тем, что по способу хирургического лечения послеоперационных вентральных грыж, включающему иссечение послеоперационного рубца, выделение грыжевого мешка и апоневроза, вправление грыжевого мешка и его содержимого в брюшную полость без вскрытия и пластику грыжевых ворот с рассечением переднего листка апоневроза, проводят одновременное рассечение переднего и заднего листков апоневроза до брюшины полулунными разрезами, отступя 2-2,5 см от грыжевых ворот, погружают грыжевой мешок и его содержимое в брюшную полость без вскрытия путем сшивания узловыми швами медиальных краев апоневроза, затем латеральные края апоневроза отслаивают от брюшины, далее укладывают имплантат, покрывая предыдущие швы апоневроза, и заводят его под латеральные края апоневроза на расстоянии 1,5-2 см с фиксацией имплантата П-образными швами к апоневрозу и узловыми швами непосредственно к краю апоневроза, создавая единый уровень рельефа.
Повышение эффективности лечения послеоперационных вентральных грыж достигается за счет снижения количества рецидивов и осложнений. Этому способствуют новый порядок действий и дополнительные элементы способа, а именно одновременное рассечение переднего и заднего листков апоневроза до брюшины, отслаивание латерального края апоневроза от брюшины, заведение имплантата под латеральный край и фиксация П-образными и узловыми швами для создания единого уровня рельефа. Количественные параметры также необходимы для достижения заявленного эффекта. Новый порядок действий позволяет укрепить переднюю брюшную стенку над грыжевыми воротами и тем самым уменьшить риск развития рецидивов. Отличительные признаки заявленного способа необходимы и достаточны для достижения поставленной задачи.
Способ осуществляется следующем образом. После иссечения старого послеоперационного рубца (фиг. 1) выделяют из подкожной клетчатки (1) грыжевой мешок (2) до его ворот и апоневроз на расстоянии 3-4 см от края грыжевого мешка. Отступя 2-2,5 см от грыжевых ворот, двумя полулунными разрезами (3) вокруг грыжевых ворот рассекают одновременно передний и задний листки апоневроза до брюшины. Грыжевой мешок и его содержимое (фиг. 2) без вскрытия погружают в брюшную полость путем сшивания узловыми швами медиальных краев лоскутов апоневроза (4). Латеральные края апоневроза (5) тупо отслаивают от брюшины. Под латеральные края апоневроза (фиг. 3) подводят сетчатый имплантат (6) и фиксируют на расстоянии 1-1,5 см от края апоневроза П-образными швами, а затем узловыми швами к краю апоневроза (7), создавая единый уровень рельефа. Послойное ушивание раны с оставлением 1-3 дренажей (в зависимости от размеров имплантата) для активной аспирации.
Пример выполнения способа.
Больной К., 46 лет, госпитализирован 19.03.2014 г. в плановом порядке для оперативного лечения рецидивной послеоперационной вентральной грыжи. При поступлении предъявлял жалобы на наличие грыжевого выпячивания в области старого послеоперационного рубца, периодически возникающие боли в области грыжевого выпячивания.
Из анамнеза известно, что четыре года назад больному была выполнена резекция желудка по поводу язвенной болезни желудка, осложненной кровотечением. Через семь месяцев после операции отметил появление грыжевого выпячивания в области послеоперационного рубца. Был оперирован по поводу грыжи через 1 год после резекции желудка, но через шесть месяцев грыжевое выпячивание появилось снова. Оно постепенно увеличивалось в размерах, появились эпизоды кратковременного ущемления. Сопутствующие заболевания: гипертоническая болезнь I-II степени.
Состояние при поступлении удовлетворительное. Кожные покровы и видимые слизистые бледно-розовые. Дыхание везикулярное, проводится по всем легочным полям, хрипов нет. АД - 140/90 мм рт.ст. Пульс - 76 в мин. Язык чистый, влажный. Живот мягкий, не вздут, не напряжен, асимметричный за счет грыжевого выпячивания, участвует в акте дыхания, безболезненный при пальпации во всех отделах. Симптомов раздражения брюшины нет. Кишечные шумы нормальной звучности. Физиологические отправления в норме. Локально: на передней брюшной стенке от мечевидного отростка до пупка имеется старый послеоперационный рубец. В средней трети послеоперационного рубца определяется грыжевое выпячивание, размерами 15×10×4 см, безболезненное, мягко-эластической консистенции, вправимое в брюшную полость. Симптом «кашлевого толчка» положительный.
20.03.2014 г. выполнена плановая операция: грыжесечение по предлагаемому способу. На операции: иссечен послеоперационный рубец и подкожно-жировая клетчатка над грыжевым мешком, отступив на 2 см от края грыжевых ворот (10×5 см), рассечен апоневроз влагалища прямых мышц живота с обеих сторон 2 полулунными разрезами до брюшины, грыжевой мешок без вскрытия погружен в брюшную полость после сшивания медиальных листков апоневроза. Сетчатый имплантат компании Ethicon размерами 12×7 см пришит к отслоенным от брюшины латеральным краям апоневроза П-образными швами на расстоянии 1,5 см от края апоневроза и дополнительно фиксирован узловыми швами к краю апоневроза. Установлены два дренажа для активной аспирации через отдельные разрезы-проколы. Кожная рана ушита наглухо. Йод. Асептическая повязка.
Послеоперационный период протекал гладко. Рана зажила первичным натяжением, дренажи удалены на 6-е сутки, швы сняты на 8-е сутки.
Контрольные осмотры пациента через 6 месяцев и 1 год рецидива грыжа не выявили.
Заявленный способ пластики послеоперационных вентральных грыж повышает эффективность лечения, позволяет уменьшить количество рецидивов и осложнений, так как он малотравматичен и прост в исполнении. Нет необходимости в отслойке и перемещении апоневроза, что сокращает время операции. Можно использовать сетчатые имплантаты без специального покрытия, предотвращающего адгезию органов брюшной полости к имплантату, так как грыжевой мешок погружается без вскрытия. Это уменьшает стоимость операции, исключает внутрибрюшные осложнения, способствует восстановлению моторно-эвакуаторной функции желудочно-кишечного тракта в кратчайшие сроки. Для надежной фиксации сетчатого имплантата используется не истонченный край апоневроза, прилежащий к грыжевому мешку, а толстый и плотный апоневроз. Двойное фиксирование имплантата к апоневрозу исключает его частичный отрыв и возможное ущемление в образовавшемся дефекте органов брюшной полости. Предложенный способ не приводит к повышению внутрибрюшного давления, так как отсутствует натяжение сетчатого имплантата. Данный способ универсален и может применятся при любой локализации послеоперационных грыж живота.
Источники информации
1. Белоконев В.И. с соавт. Пластики брюшной стенки при вентральных грыжах комбинированным способом. Хирургия. 2000, №8. - С. 24-26.
2. Егиев В.Н. Ненатяжная герниопластика. - М.: Медпрактика - М, 2002. - 148 с.
3. Патент №2391924 РФ, МПК А61В 17/00. Способ хирургического лечения послеоперационных вентральных грыж живота/ Ю.С. Винник, Ю.А. Назарьянц, С.И. Петрушенко, Н.С. Горбунов, С.В. Миллер; ГОУ ВПО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого Министерства здравоохранения и социального развития Российской Федерации». - №2009106903/14; Заявл. 26.02.2009; Опубл. 20.06.2010, Режим доступа:
http://www1.fips.ru/fips_servl/fips_servlet?DB=RUPAT&rn=939&DocNumber=2391924&TvpeFile=html. Дата обращения 26.11.2015.
4. Тимошин А.Д., Юрасов А.В., Шестаков А.Л. Хирургическое лечение паховых и послеоперационных грыж брюшной стенки. – М.: Триада - Х, 2003; - 144 с.
5. Devlin Н.В. Management of abdominal hernias. - London: Butterworths, 2000. - 430 p.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ пластики белой линии живота | 2018 |
|
RU2697235C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ВЕНТРАЛЬНЫХ ГРЫЖАХ СРЕДИННОЙ ЛОКАЛИЗАЦИИ | 2009 |
|
RU2398530C1 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ ЛЕЧЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ | 2010 |
|
RU2462199C2 |
| КОМБИНИРОВАННЫЙ СПОСОБ ДИФФЕРЕНЦИРОВАННОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ БОКОВЫХ ОТДЕЛОВ ЖИВОТА | 2003 |
|
RU2268665C2 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ ЛЕЧЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ БОЛЬШИХ И ГИГАНТСКИХ РАЗМЕРОВ | 2005 |
|
RU2294153C1 |
| СПОСОБ ВЫБОРА ОПТИМАЛЬНОГО ВАРИАНТА ПЛАСТИКИ ПРИ ОПЕРАТИВНОМ ЛЕЧЕНИИ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2011 |
|
RU2469660C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДИАСТАЗА ПРЯМЫХ МЫШЦ ЖИВОТА И СРЕДИННЫХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ И ИХ СОЧЕТАНИЯ | 2008 |
|
RU2410041C2 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| СПОСОБ ПЛАСТИКИ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ПРИ БОКОВЫХ И ПЕРЕДНЕБОКОВЫХ ГРЫЖАХ | 2014 |
|
RU2571008C2 |
| Способ герниопластики обширных и гигантских послеоперационных вентральных грыж | 2018 |
|
RU2685636C1 |
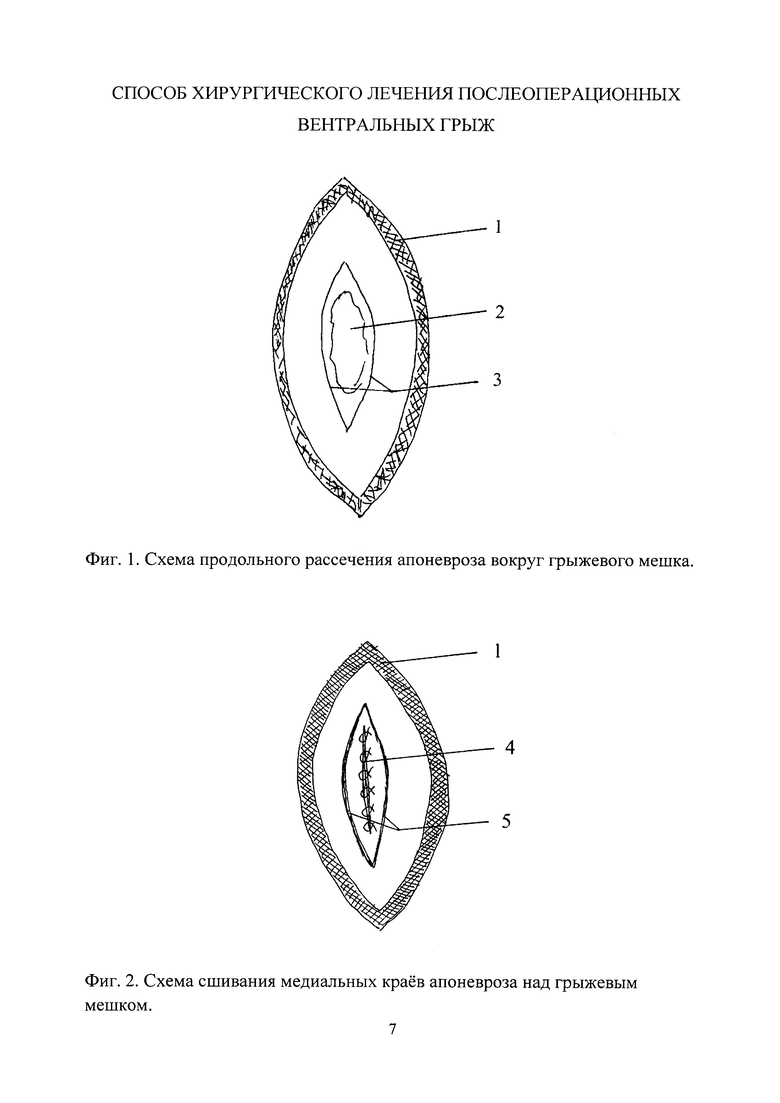
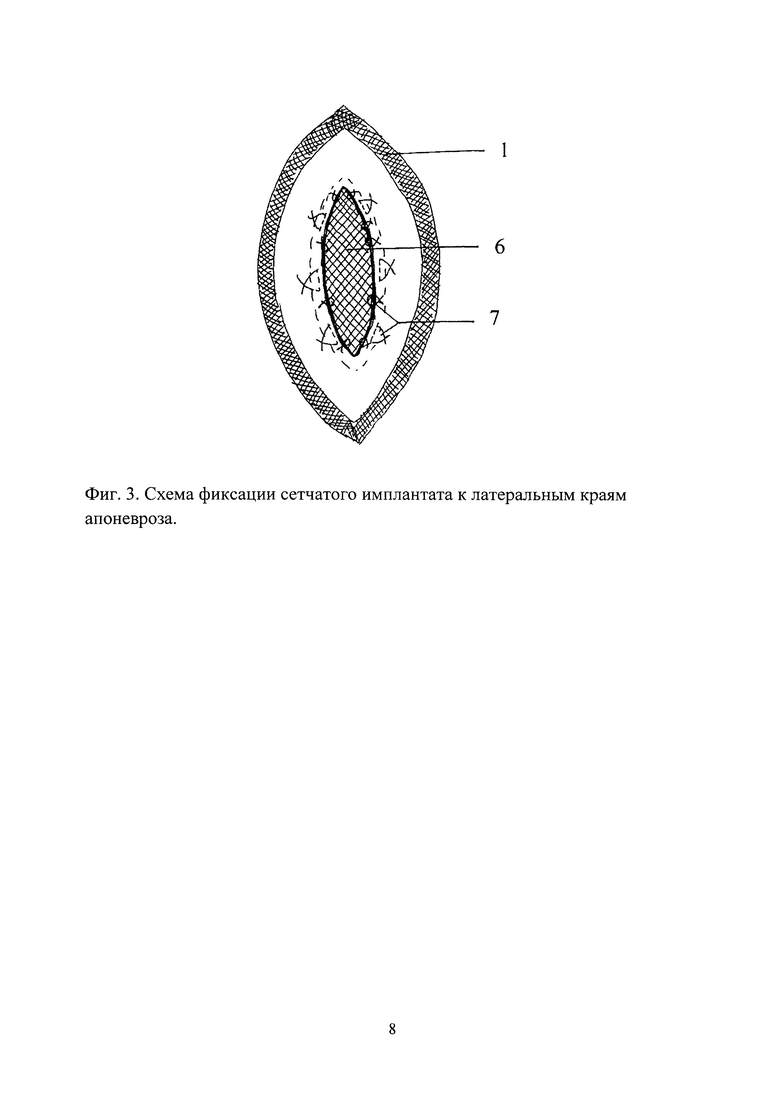
Изобретение относится к медицине, а именно к хирургии вентральных грыж. После иссечения послеоперационного рубца, выделения грыжевого мешка и апоневроза проводят одновременное рассечение переднего и заднего листков апоневроза до брюшины полулунными разрезами, отступя 2-2,5 см от грыжевых ворот. Погружают грыжевой мешок и его содержимое в брюшную полость без вскрытия путем сшивания узловыми швами медиальных краев апоневроза. Затем латеральные края апоневроза отслаивают от брюшины. Укладывают имплантат, покрывая предыдущие швы апоневроза и заводят его под латеральные края апоневроза на расстоянии 1-1,5 см с фиксацией имплантата П-образными швами к апоневрозу и узловыми швами непосредственно к краю апоневроза, создавая единый уровень рельефа. Способ предупреждает послеоперационные осложнения и рецидив грыжи за счет двойного фиксирования имплантата к апоневрозу, исключения его частичного отрыва и возможного ущемления в образовавшемся дефекте органов брюшной полости. 3 ил., 1 пр.
Способ хирургического лечения послеоперационных вентральных грыж, включающий иссечение послеоперационного рубца, выделение грыжевого мешка и апоневроза, вправление грыжевого мешка и его содержимого в брюшную полость без вскрытия и пластику грыжевых ворот с рассечением переднего листка апоневроза, отличающийся тем, что проводят одновременное рассечение переднего и заднего листков апоневроза до брюшины полулунными разрезами, отступя 2-2,5 см от грыжевых ворот, погружают грыжевой мешок и его содержимое в брюшную полость без вскрытия путем сшивания узловыми швами медиальных краев апоневроза, затем латеральные края апоневроза отслаивают от брюшины, далее укладывают имплантат, покрывая предыдущие швы апоневроза, и заводят его под латеральные края апоневроза на расстоянии 1-1,5 см с фиксацией имплантата П-образными швами к апоневрозу и узловыми швами непосредственно к краю апоневроза, создавая единый уровень рельефа.
| ТИМОШИН А.Д | |||
| и др | |||
| Хирургическое лечение паховых и послеоперационных грыж брюшной полости | |||
| М., Триада-Х, 2003, 144 | |||
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ БОЛЬШИХ И ГИГАНТСКИХ ВЕНТРАЛЬНЫХ ГРЫЖАХ ПО БЕЛОКОНЕВУ В.И. | 1998 |
|
RU2137432C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ БОЛЬШИХ И ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖАХ ПО А.Л. ЧАРЫШКИНУ | 2010 |
|
RU2422105C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ ЖИВОТА СРЕДИННОЙ ЛОКАЛИЗАЦИИ | 2006 |
|
RU2324434C1 |
| FRYE J.N | |||
| Anterior abdominal wall reconstruction with a Permacol implant | |||
| J | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2017-05-05—Публикация
2016-02-02—Подача