Изобретение относится к медицине, а именно к кардиохирургии, может быть использовано при оперативном лечении сложных врожденных пороков сердца, требующих реконструкции выводного отдела правого желудочка с помощью экстракардиального кондуита и сопровождающихся стенозом устья правой или левой легочной артерии.
На сегодняшний день наложение дистального анастомоза при имплантации кондуитов (в частности, из яремной вены быка) производится в форме круга или овала (в последнем случае с продолжением разреза на левую легочную артерию) [1-3]. Данные линии анастомозов циркулярно замкнуты в двухмерном пространстве и ограничивают круглую и овальную плоскости соответственно. При одновременном наличии устьевого стеноза правой или левой легочной артерии выполняется их пластика с помощью имплантации дополнительных материалов (биологических или синтетических).
В случае развития неоинтимальной пролиферации, являющейся морфологическим субстратом развития дистального стеноза (актуального клинического события в отдаленные сроки после имплантации кондуита), последняя будет развиваться по «следам» наложенного анастомоза, то есть по циркулярно замкнутому контуру.
Наиболее близким к предлагаемому способу является метод расширения суженного устья легочной артерии ксеноперикардиальной заплатой при имплантации нестандартного кондуита [4], который был выбран нами в качестве прототипа.
Способ-прототип предполагает вшивание отдельной треугольной заплаты в область устья суженной легочной артерии. При этом одна из сторон треугольной заплаты вовлекается в линию шва при формировании дистального анастомоза, являясь ее составной частью.
Недостатком данного метода является необходимость выполнения добавочного хирургического этапа в виде вырезания заплаты, ее подшивания к суженному устью легочной артерии и в последующем к отточному сегменту кондуита. К тому же формируется дополнительная линия шва между кондуитом и одной из сторон треугольной заплаты, подшиваемой к ней, что может служить потенциальным субстратом тромбообразования.
Техническая проблема состоит в создании дистального анастомоза при реконструкции выводного отдела правого желудочка путем вшивания кондуита у детей с врожденными пороками сердца, осложненными стенозом устья правой или левой легочной артерии, позволяющего корригировать упомянутый стеноз при одновременной профилактике сужения анастомоза в послеоперационном периоде.
Исходя из этого, представляется обоснованным создание принципиально новой формы дистального анастомоза, позволяющей наряду с имплантацией кондуита одновременно выполнять пластику устья стенозированной легочной артерии без применения дополнительных пластических материалов, а также исключающей принцип «циркулярной замкнутости» зоны анастомоза.
Технический результат, достигаемый при осуществлении изобретения, заключается в:
- возможности расширения просвета правой или левой легочной артерии за счет сегмента при их устьевом стенозе без применения дополнительных пластических материалов;
- отсутствии двухмерной циркулярной замкнутости линии анастомоза, предупреждающем дисфункцию кондуита при развитии дистального стеноза в отдаленном периоде после операции, что имеет место при классическом круглом и овальном типах анастомоза.
Сущность изобретения заключается в следующем.
При формировании дистального анастомоза при реконструкции выводного отдела правого желудочка экстракардиальным кондуитом у детей с врожденными пороками сердца, сопровождающимися стенозом устья правой или левой легочной артерии, соединяют область бифуркации легочного ствола и один из концов кондуита. На одной из стенок анастомозируемого конца кондуита выполняют продольный разрез, а затем поперечный разрез, равный ¼ периметра кондуита. Полученный на конце кондуита сегмент разворачивают в сторону от кондуита, придавая ему вид буквы «Г», а противоположную ему, оставшуюся часть стенки конца кондуита моделируют, отсекая от нее часть, соответствующую по форме равнобедренному прямоугольному треугольнику, одним из катетов которого является край продольного разреза, а второй катет которого расположен по краю кондуита. Производят разрез через область бифуркации легочного ствола с переходом на сторону суженной легочной артерии до устьев ее долевых ветвей. Ориентируют кондуит таким образом, чтобы развернутый сегмент - плоская часть буквы «Г» - совпадал с длиной сосудистого разреза, и вшивают кондуит в указанный разрез.
Для обеспечения соответствия периметра анастомозируемого моделированного конца кондуита краям сосудистого разреза латеральный конец сегмента может быть укорочен.
Латеральному боковому краю сегмента может быть придана форма полукруга или трапеции. Моделирование сегментов обеспечивает «сглаживание» линии анастомоза.
Способ поясняется следующими фигурами.
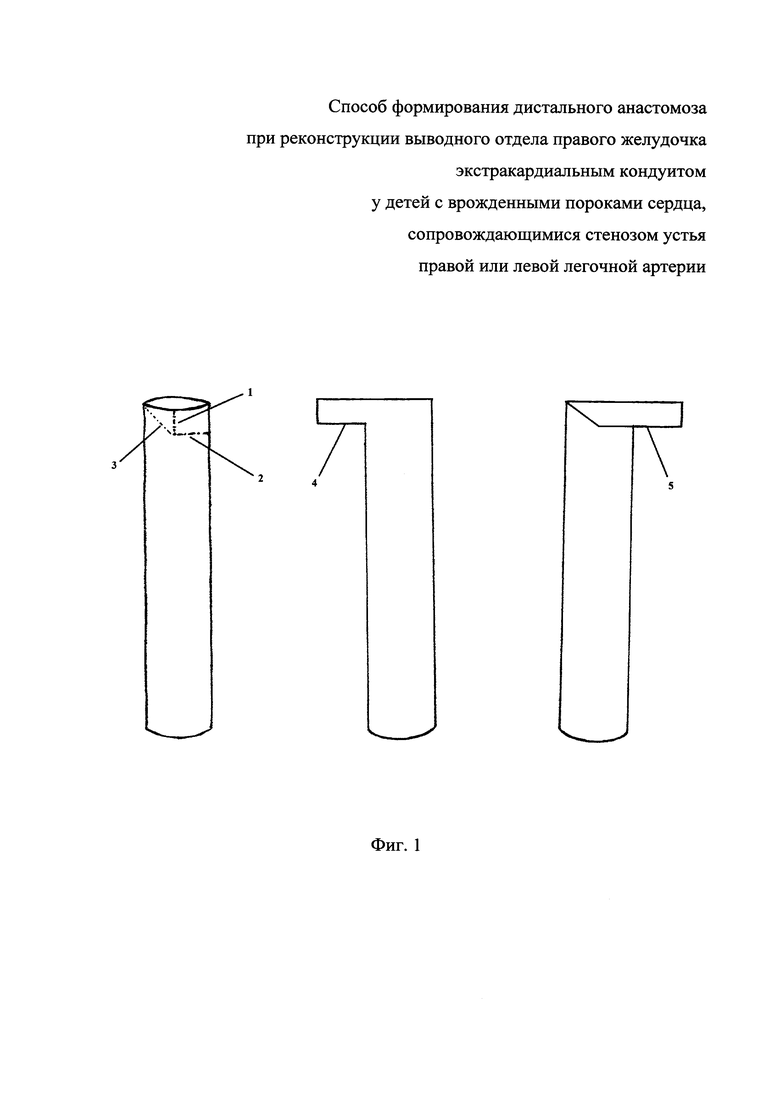
На фиг. 1 представлена техника кройки кондуита, где:
1 - продольная составляющая Г-образного разреза; 2 - поперечная составляющая Г-образного разреза; 3 - диагональная составляющая разреза; 4 - развернутый сегмент (вид спереди); 5 - развернутый сегмент (вид сзади).
На фиг. 2 представлен вид кондуита после его кройки, где:
6 - боковой край сегмента; 7 - верхний край сегмента; 8 - нижний край сегмента; 9 - задняя полуокружность кондуита после моделирования; 10 - передняя полуокружность кондуита.
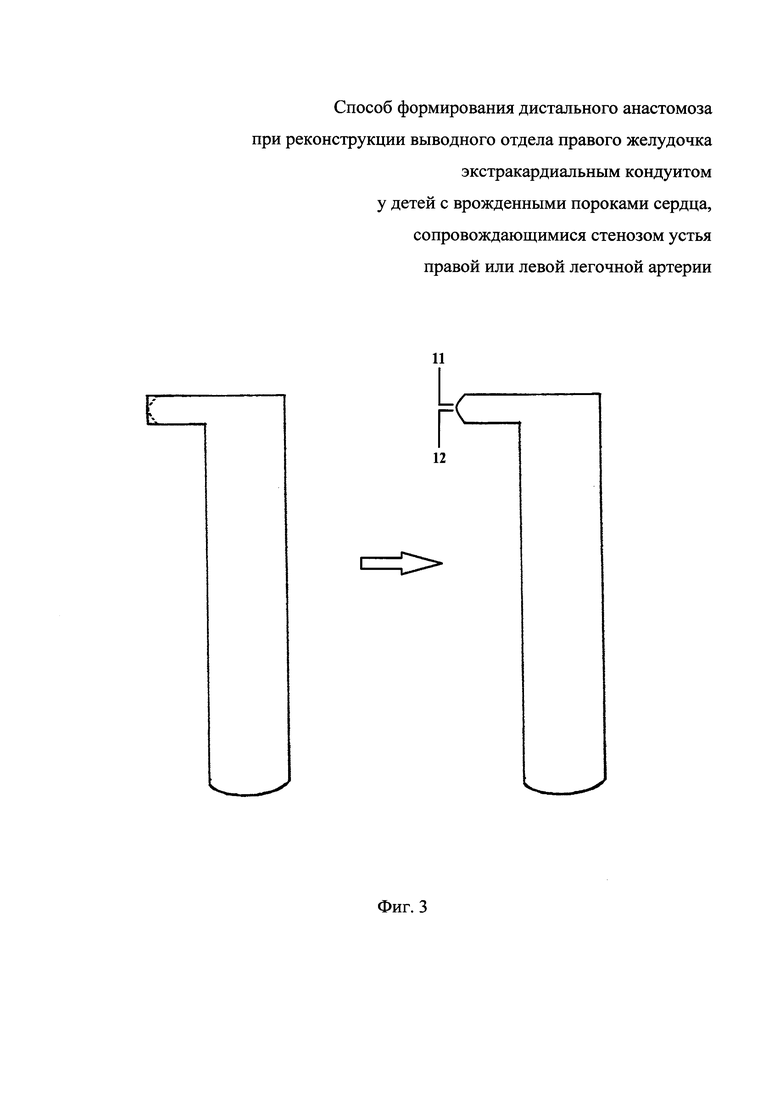
На фиг. 3 показано моделирование боковых краев сегментов в форме полукруга, где:
11 - верхняя половина бокового края сегмента; 12 - нижняя половина бокового края сегмента.
На фиг. 4 представлены этапы выполнения анастомоза между концом кондуита и сосудистым разрезом: на схеме А показаны точки соответствия между сшиваемыми участками кондуита и нижним краем сосудистого разреза; на схеме Б представлено подшивание сегмента к соответствующей части нижнего края сосудистого разреза; на схеме В показано завершение формирования задней губы анастомоза; на схеме Г - выполнение передней губы анастомоза.
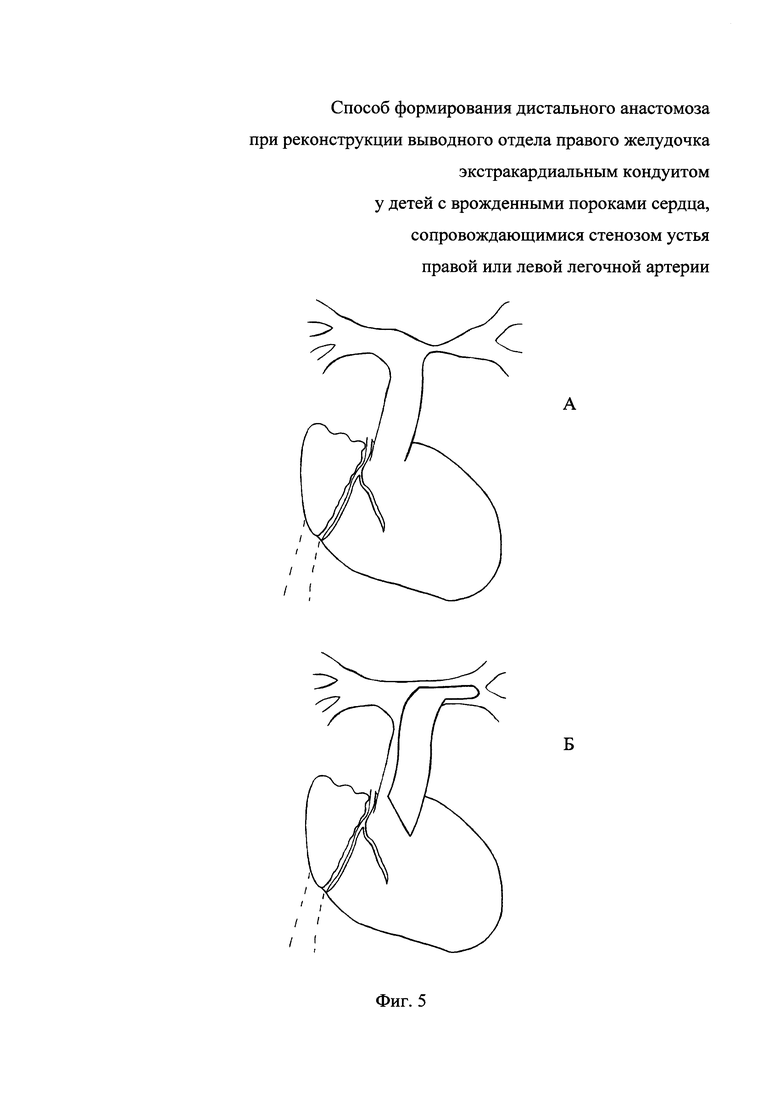
На фиг. 5 представлено сердце с устьевым стенозом левой легочной артерий (А) и после реконструкции выводного отдела правого желудочка экстракардиальным кондуитом после его кройки (Б).
Способ осуществляется следующим образом.
Предлагаемый способ может быть использован при хирургическом лечении врожденных пороков сердца, требующих реконструкции выводного отдела правого желудочка экстракардиальным кондуитом и сопровождающихся стенозом устья правой или левой легочной артерии.
При имплантации экстракардиального кондуита для реконструкции выводного отдела правого желудочка у детей с врожденными пороками сердца проксимальный анастомоз накладывают между одним из концов кондуита и вентрикулотомным разрезом в выводном отделе правого желудочка.
При формировании дистального анастомоза соединяют область бифуркации легочного ствола и другой (отточный) конец кондуита.
Отточным следует считать конец кондуита, анастомозируемый с легочными артериями.
Производят кройку отточного конца кондуита так, как показано на фиг. 1 и 2.
Сначала выбирают (определяют произвольно) на кондуите стенку, по ее средней линии, начиная от края кондуита, выполняют разрез в виде буквы «Г». При этом сначала выполняют продольный разрез, располагая его параллельно оси кондуита. Длина продольного разреза подбирается индивидуально и соответствует размеру адекватного увеличения устья суженной легочной артерии, то есть зависит от степени стеноза устья легочной артерии. Хирург выбирает такую длину разреза, которая позволит достаточно расширить устье легочной артерии в соответствии с возрастной нормой.
Длина продольного (вертикального) разреза, необходимая для адекватного увеличения просвета суженной легочной артерии, может быть определена следующим образом. Рассчитывают разность значений между возрастной нормой диаметра легочной артерии и диаметром суженной легочной артерии. Полученная разность умножается на число π. Длина вертикального разреза определяется индивидуально с учетом степени стеноза легочной артерии, а также того, что она формирует ширину сегмента, которая должна быть достаточных размеров для предупреждения полного вовлечения сегмента в линии швов.
Длина поперечного разреза (поперечная линия условной буквы «Г») соответствует ¼ длины окружности кондуита.
После проведения продольной и поперечной составляющих Г-образного разреза на конце кондуита получают фрагмент прямоугольной формы - сегмент, который соединен с кондуитом своей медиальной боковой стороной. Полученный на конце кондуита сегмент разворачивают наружу.
Кройка кондуита может быть пояснена следующим образом: на задней полуокружности отточного сегмента кондуита по средней линии выполняют вертикальный (продольный) разрез, от точки завершения которого проводят горизонтальный (поперечный) разрез в сторону увеличиваемой в диаметре легочной артерии, равный ¼ окружности кондуита под прямым углом к проведенному вертикальному разрезу.
Сформированный сегмент (соответствующий расширяемой легочной артерии) разворачивают наружу, после чего отточный сегмент кондуита приобретает Г-образную форму.
Ширина размаха сегмента (или размах сегмента) - это максимальное расстояние между его латеральным (боковым) краем после разворота и противоположным краем кондуита, равное 3Л длины окружности кондуита.
Оставшуюся часть задней стенки края кондуита (противоположную сегменту) моделируют, отсекая от нее часть, соответствующую по форме равнобедренному прямоугольному треугольнику, один катет которого расположен по краю кондуита, а второй катет соответствует краю продольной составляющей Г-образного разреза.
Другими словами, на задней стенке отточного сегмента кондуита выполняют «диагональный» разрез, соединяющий конечную точку продольного разреза и крайнюю верхне-наружную точку кондуита на стороне, противоположной сформированному сегменту, отсекая при этом часть задней стенки кондуита, соответствующую по форме прямоугольному треугольнику, одним из катетов которого является край продольного разреза.
Затем выполняют сосудистый разрез линейной формы через область бифуркации легочного ствола с переходом на суженную легочную артерию до устьев ее долевых ветвей. Край разреза, ближний к правому желудочку, является нижним, другой край - верхним.
Сосудистый разрез выполняют максимально возможной длины (от бифуркации легочного ствола до долевых ветвей суженной легочной артерии). Укорачивают латеральный (боковой) конец сегмента, если это необходимо, обеспечивая соответствие ширины его размаха длине сосудистого разреза.
Таким образом, после укорачивания сегмента суммарная длина полуокружности кондуита плюс длина верхней стороны сегмента должна соответствовать длине сосудистого разреза, то есть обеспечивают соответствие периметра анастомозируемого моделированного конца кондуита краям сосудистого разреза.
Далее моделируют боковой край сегмента, придавая ему форму полукруга или трапеции для сглаживания линии анастомоза (фиг. 3).
После окончания кройки отточного сегмента кондуита и моделирования его сегмента переходят к этапу наложения дистального анастомоза между кондуитом и легочными артериями в области бифуркации. Выполнение анастомоза начинают с формирования задней губы. Непрерывным швом последовательно соединяют с нижним краем сосудистого разреза нижнюю половину бокового края сегмента, нижний край сегмента и заднюю моделированную полуокружность кондуита.
Край сегмента, расположенный ближе к правому желудочку, является нижним, а удаленный от него - верхним. Другими словами, нижний край (сторона) сегмента - это длинная сторона сегмента, удаленная от края конца кондуита, анастомозируемого с областью бифуркации легочной артерии, а верхний край (сторона) сегмента - это длинная сторона сегмента, расположенная в области края конца кондуита, анастомозируемого с областью бифуркации легочной артерии. Латеральный (боковой) край сегмента соответствует краю продольной составляющей Г-образного разреза.
Затем формируют переднюю губу анастомоза. Непрерывным обвивным швом последовательно соединяют с верхним краем сосудистого разреза переднюю полуокружность кондуита, ограниченную с одной стороны медиальным краем верхней стороны сегмента, верхний край сегмента, верхнюю половину бокового края сегмента.
Если передняя губа анастомоза выполняется с использованием другого конца нити, то последовательность соединения отделов кондуита с верхним краем сосудистого разреза будет следующей: последовательно соединяют с верхним краем сосудистого разреза верхнюю половину бокового края сегмента, верхний край (верхнюю сторону) сегмента и переднюю полуокружность кондуита, ограниченную с одной стороны медиальным краем верхней стороны сегмента (фиг. 4). По завершении формирования задней и передней губ анастомоза оба конца нити связывают между собой.
Конечный вид операции представлен на фиг. 5.
Для подтверждения возможности реализации заявленного назначения и достижения указанного технического результата приводим следующие данные.
Клинический пример
Больная М. 1 года 9 месяцев поступила в профильный хирургический стационар для планового хирургического лечения врожденного порока сердца. Выставлен диагноз: двойное отхождение сосудов от правого желудочка, комбинированный стеноз легочной артерии, дефект межжелудочковой перегородки, стеноз устья левой легочной артерии, ветвь коронарной артерии пересекает выводной отдел правого желудочка, недостаточность кровообращения 2А ст. Принято решение о выполнении радикальной коррекции порока в условиях искусственного кровообращения, гипотермии и фармакохолодовой кардиоплегии. После выполнения пластики дефекта межжелудочковой перегородки с перемещением корня аорты в левый желудочек начат этап реконструкции выводного отдела правого желудочка экстракардиальным кондуитом из яремной вены быка. Кондуит отмыт по стандартной методике в физиологическом растворе. Моделирование кондуита начиналось с выполнения Г-образного разреза на отточном конце в соответствии с предлагаемым способом. Выполнен продольный разрез стенки кондуита в осевом направлении длиной 12 мм, от конечной точки которого проведен поперечный разрез длиной ¼ окружности кондуита в сторону суженной легочной артерии. Длина окружности кондуита рассчитана по формуле 16π и равна 50,24 мм. Так как длина поперечного разреза соответствует ¼ длины окружности кондуита, то она равна 12,56 мм. Длина размаха сформированного сегмента равна ¾ длине окружности кондуита, т.е. 37,78 мм. Разрез на легочных артериях начинали в области бифуркации легочного ствола с переходом на суженную легочную артерию до отхождения долевых ветвей. Длина сосудистого разреза составила 31 мм. С целью адаптации размаха сегмента к длине сосудистого разреза сегмент укорочен на 6,5 мм, после чего выполнено моделирование его бокового края в форме полукруга. По завершении кройки проводили повторную отмывку кондуита, после чего выполнили его имплантацию.
Имплантацию кондуита начинали с выполнения задней губы дистального анастомоза непрерывным обвивным швом нитью 6.0-13.0. Наложение анастомоза выполняли, начиная с дальнего от хирурга угла. Нижний край сосудистого разреза последовательно соединили с нижней половиной бокового края сегмента, нижним краем сегмента и задней полуокружностью кондуита, которую предварительно моделировали в соответствии с предлагаемым способом. После завершения задней губы анастомоза перешли к выполнению передней губы другим концом нити. Верхний край сосудистого разреза соединили с верхней половиной бокового края сегмента, верхним краем сегмента и передней полуокружностью кондуита. По завершении линий анастомоза оба конца нити завязывали. Далее выполнили проксимальный анастомоз с выводным отделом правого желудочка по стандартной методике. Общее время искусственного кровообращения и пережатия аорты составили 160 и 77 минут соответственно.
Ранний послеоперационный период протекал без осложнений. Кардиотоническая поддержка: допамин - 8 мкг/кг/мин. Общее время ИВЛ - 31 час. Общее время нахождения в отделении интенсивной терапии - 37 часов. В связи с положительной динамикой пациентка выписана из стационара на десятые сутки после операции. По данным контрольного ЭхоКГ - исследования перед выпиской: фракция выброса левого желудочка - 66%; недостаточность клапана кондуита с регургитацией 1(+), градиент на клапане кондуита - 12 мм рт. ст.
Литература
1. Boudjemline Y., Bonnet D., Massih Т., Agnoletti G., Iserin F., Jaubert F. et al. Use of bovine jugular vein to reconstruct the right ventricular outflow tract: early results. Journal of Thoracic and Cardiovascular Surgery. 2003; 126: 490-497.
2. Dave H., Kadner A., Bauersfeld U., Berger F., Turina M., Pretre R. Early results of using the bovine jugular vein for right ventricular outflow tract reconstruction during the Ross procedure. The Heart Surgery Forum. 2003.
3. Fiore A., Brown J., Turrentine M., Ruzmetov M., Huynh D., Hanley S. et al. A bovine jugular vein conduit: A ten-year bi-institutional experience. Annals of Thoracic Surgery. 2011; 92: 183-192.
4. Трусов И.А. Результаты реконструкции пути оттока из венозного желудочка нетрадиционным кондуитом. Дис. канд. мед. наук. М., 1999.



Изобретение относится к медицине, а именно к кардиохирургии. При формировании дистального анастомоза при реконструкции выводного отдела правого желудочка экстракардиальным кондуитом у детей с врожденными пороками сердца, сопровождающимися стенозом устья правой или левой легочной артерии, соединяют область бифуркации легочного ствола и один из концов кондуита. На одной из стенок анастомозируемого конца кондуита выполняют продольный разрез, а затем поперечный разрез, равный ¼ периметра кондуита. Полученный на конце кондуита сегмент разворачивают в сторону от кондуита, придавая ему вид буквы «Г», а противоположную ему, оставшуюся часть стенки конца кондуита моделируют, отсекая от нее часть, соответствующую по форме равнобедренному прямоугольному треугольнику, одним из катетов которого является край продольного разреза, а второй катет которого расположен по краю кондуита. Производят разрез через область бифуркации легочного ствола с переходом на сторону суженной легочной артерии до устьев ее долевых ветвей. Ориентируют кондуит таким образом, чтобы развернутый сегмент - плоская часть буквы «Г» - совпадал с длиной сосудистого разреза, и вшивают кондуит в указанный разрез. Способ позволяет добиться расширения просвета правой или левой легочной артерии за счет сегмента при их устьевом стенозе без применения дополнительных пластических материалов; а также исключает двухмерную циркулярную замкнутость линии анастомоза, что предупреждает дисфункцию кондуита при развитии дистального стеноза в отдаленном периоде после операции. 3 з.п. ф-лы, 1 пр., 5 ил.
1. Способ формирования дистального анастомоза при реконструкции выводного отдела правого желудочка экстракардиальным кондуитом у детей с врожденными пороками сердца, сопровождающимися стенозом устья правой или левой легочной артерии, включающий соединение области бифуркации легочного ствола и одного из концов кондуита, отличающийся тем, что на одной из стенок анастомозируемого конца кондуита выполняют продольный разрез, а затем поперечный разрез, равный 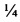 периметра кондуита, полученный на конце кондуита сегмент разворачивают в сторону от кондуита, придавая ему вид буквы «Г»; при этом противоположную ему, оставшуюся часть стенки конца кондуита моделируют, отсекая от нее часть, соответствующую по форме равнобедренному прямоугольному треугольнику, одним из катетов которого является край продольного разреза, а второй катет которого расположен по краю кондуита; после чего производят разрез через область бифуркации легочного ствола с переходом на сторону суженной легочной артерии до устьев ее долевых ветвей; ориентируют кондуит таким образом, чтобы развернутый сегмент - плоская часть буквы «Г» - совпадал с длиной сосудистого разреза, и вшивают кондуит в указанный разрез.
периметра кондуита, полученный на конце кондуита сегмент разворачивают в сторону от кондуита, придавая ему вид буквы «Г»; при этом противоположную ему, оставшуюся часть стенки конца кондуита моделируют, отсекая от нее часть, соответствующую по форме равнобедренному прямоугольному треугольнику, одним из катетов которого является край продольного разреза, а второй катет которого расположен по краю кондуита; после чего производят разрез через область бифуркации легочного ствола с переходом на сторону суженной легочной артерии до устьев ее долевых ветвей; ориентируют кондуит таким образом, чтобы развернутый сегмент - плоская часть буквы «Г» - совпадал с длиной сосудистого разреза, и вшивают кондуит в указанный разрез.
2. Способ по п. 1, отличающийся тем, что укорачивают латеральный конец сегмента, обеспечивая соответствие периметра анастомозируемого моделированного конца кондуита краям сосудистого разреза.
3. Способ по п. 1, отличающийся тем, что моделируют латеральный боковой край сегмента, придавая ему форму полукруга.
4. Способ по п. 1, отличающийся тем, что моделируют латеральный боковой край сегмента, придавая ему форму трапеции.
| Трусов И.А | |||
| Результаты реконструкции пути оттока из венозного желудочка нетрадиционным кондуитом | |||
| Дис | |||
| канд | |||
| мед | |||
| наук | |||
| М., 1999 | |||
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ С ОБСТРУКЦИЕЙ ВЫВОДНЫХ ОТДЕЛОВ ОБОИХ ЖЕЛУДОЧКОВ СЕРДЦА | 1996 |
|
RU2138207C1 |
| ЭКСТРАКАРДИАЛЬНЫЙ КЛАПАНОСОДЕРЖАЩИЙ КОНДУИТ И СПОСОБ ЕГО ИЗГОТОВЛЕНИЯ | 2001 |
|
RU2202991C2 |
| Fiore A., Brown J., Turrentine M., Ruzmetov M., Huynh D., Hanley S | |||
| et al | |||
| A bovine jugular vein conduit: A ten-year bi-institutional experience | |||
| Annals of Thoracic Surgery | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
Авторы
Даты
2018-03-14—Публикация
2017-05-03—Подача