Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для микроинвазивного хирургического лечения отслойки сосудистой оболочки (ОСО).
Супрахориоидальное пространство - зона развития различных патологических состояний, а также интра- и послеоперационных осложнений. Именно там происходит скопление свежей крови при экспульсивной геморрагии, накапливается транссудат при цилиохориоидальной отслойке и экссудат при серозной отслойке сосудистой оболочки, при воспалительных заболеваниях увеального тракта, туда через разрывы сосудистой оболочки смещаются заменители стекловидного тела в ходе витреоретинальной хирургии. В норме СХП почти не выражено, но в условиях воспаления и отека может достигать значительных размеров вследствие скопления экссудата, раздвигающего супрахориоидальные пластинки.
Для лечения данных патологических состояний и осложнений применяют: заднюю трепанацию склеры с дренированием супрахориоидальной жидкости (Еремина А.И., 1971; Филатов В.П. 1961); трансконъюнктивальное дренирование СХП (Mandelcorn E.D., 2014; Rezende F.A., 2012); заднюю трепанацию склеры с последующей тампонадой стекловидной камеры перфторорганической жидкостью, при попадании силиконового масла в СХП в ходе витреоретинальной хирургии (Тахчиди Х.П., 2004.; Chandra A., Williamson Т., 2014); дренирование СХП с помощью стандартного порта (23-25 G) для витрэктомии с одномоментным введением сбалансированных солевых растворов в стекловидную камеру (Захаров В.Д., 2011; Witkin A.J., Fineman М., Но А.С., Spirn М. 2012); субконъюнктивальное введение гиалуроновой кислоты (Самойленко А.В., 2004); дренирование СХП в сочетании с эндовитреальным вмешательством (Дука Л.В. 2009, Chandra А. 2014) и др.
Вместе с тем СХП может быть областью лечебного воздействия на различные патологические состояния глазного яблока. В литературе имеются научные данные, где СХП используется как зона различных хирургических манипуляций при лечении отслоек сетчатки, путем введения имплантатов, пропитанных фибрином с целью создания хориоретинальной спайки; высокоэластичных синтетических полимеров для создания временного пломбажного вдавления с целью блокирования разрыва сетчатки; лекарственных препаратов через микроинвазивные склеральные иглы.
Отдельной, малоизученной областью офтальмологии является разработка доступов с целью введения в СХП лекарственных средств (антибактериальных, противовоспалительных, ферментативных и др.). В связи с этим разработка безопасного способа дренажного доступа в СХП является актуальной задачей современной офтальмохирургии.
Известен являющийся наиболее близким к предлагаемому решению способ микроинвазивного хирургического лечения серозной или геморрагической отслойки сосудистой оболочки глаза (ОСО), в котором устанавливают микроинвазивные порты в количестве от двух до четырех - порт для инфузии в 4 мм от лимба в месте прилегания или минимального отслоения сосудистой оболочки, порты для дренирования в местах наиболее высокого отслоения сосудистой оболочки, при этом дренирование жидкости стимулируют введением веществ, заполняющих витреальную полость под давлением, величину которого можно варьировать, а для более полного дренирования изменяют угол наклона портов и выдвигают их кнаружи, порты для дренирования переставляют в места наиболее высокого отслоения сосудистой оболочки при изменении их расположения (RU 2430708, A61F 9/007, опубл. 10.10.2011).
Недостатком данного решения является то, что данный способ является очень трудоемким, дорогостоящим и требующим высокой квалификации офтальмохирурга. При этом применение данного способа сопровождается проникновением в стекловидную камеру глаза, что может способствовать развитию инфекционных осложнений, таких как эндофтальмит и панофтальмит. В то же время использование микроинвазивных портов может привести к возникновению ятрогенных разрывов сетчатки при их установке.
В основу изобретения положена задача создания способа долговременного дренирования супрахориоидального пространства дренажной полиуретановой трубкой, в котором достигается улучшение качества лечения. Это обеспечивается тем, что предлагаемый способ подразумевает одно склеральное отверстие по сравнению с предложенной методикой, где используется от 2 до 4-6 для установки портов. Дренирование происходит одномоментно (интраоперационно), необходимо выполнять витрэктомию, вводить сбалансированный физиологический раствор, в нашем случае в стекловидную полость доступ не нужен, дренирование происходит более плавно (долговременно), формируется фильтрационная подушка, можно оставить дренажную трубку до полного дренирования или резорбции жидкости. Через дренажную трубку можно вводить лекарства как однократно, так и курсом. Для имплантации дренажной трубки из оснащения операционной требуется только операционный микроскоп, в отличие от предложенного выше метода, где необходим витреотом. При геморрагической ОСО, если дренировать не получается, то остается ждать ее полного рассасывания, в нашем случае мы можем вводить фибринолитики в СХП, ускоряя процесс лизирования сгустка.
Решение поставленной задачи обеспечивается тем, что в способе долговременного дренирования супрахориоидального пространства дренажной полиуретановой трубкой выполняют линейный разрез бульбарной конъюнктивы длиной 7 мм в верхне-наружном квадранте в 3 мм от лимба и параллельно ему, затем производят отсепаровку конъюнктивы с выделением, мобилизацией и взятием на шов-держалку верхней прямой мышцы, формируют доступ в супрахориоидальное пространство, для чего осуществляют радиальный линейный разрез склеры на всю толщину в 3-4 мм от лимба длиной 1,5 мм и формируют направляющий карман; затем, параллельно и в 1,5 мм отступя от сквозного разреза склеры, выполняют два несквозных разреза на 1/3 глубины на расстоянии 2 мм один от другого, ножом для расслаивания между двумя несквозными разрезами формируют тоннель в глубоких слоях склеры для проведения дренажной трубки в супрахориоидальное пространство с заданным направлением; далее через сквозной разрез вводят в супрахориоидальное пространство 0,05-0,1 мл вискоэластика и через направляющий карман к сквозной склеростоме проводят полиуретановую дренажную трубку и вводят ее в супрахориоидальное пространство в индуцированную вискоэластиком локальную отслойку сосудистой оболочки на планируемую длину; наружный конец полиуретановой трубки длиной около 1,5-2 мм оставляют снаружи склеростомы под конъюнктивой и фиксируют узловым швом пролен 10/0 к поверхностным слоям склеры, конъюнктиву ушивают узловыми швами пролен 8/0 наглухо над выведенным субконъюнктивальным концом полиуретановой трубки.
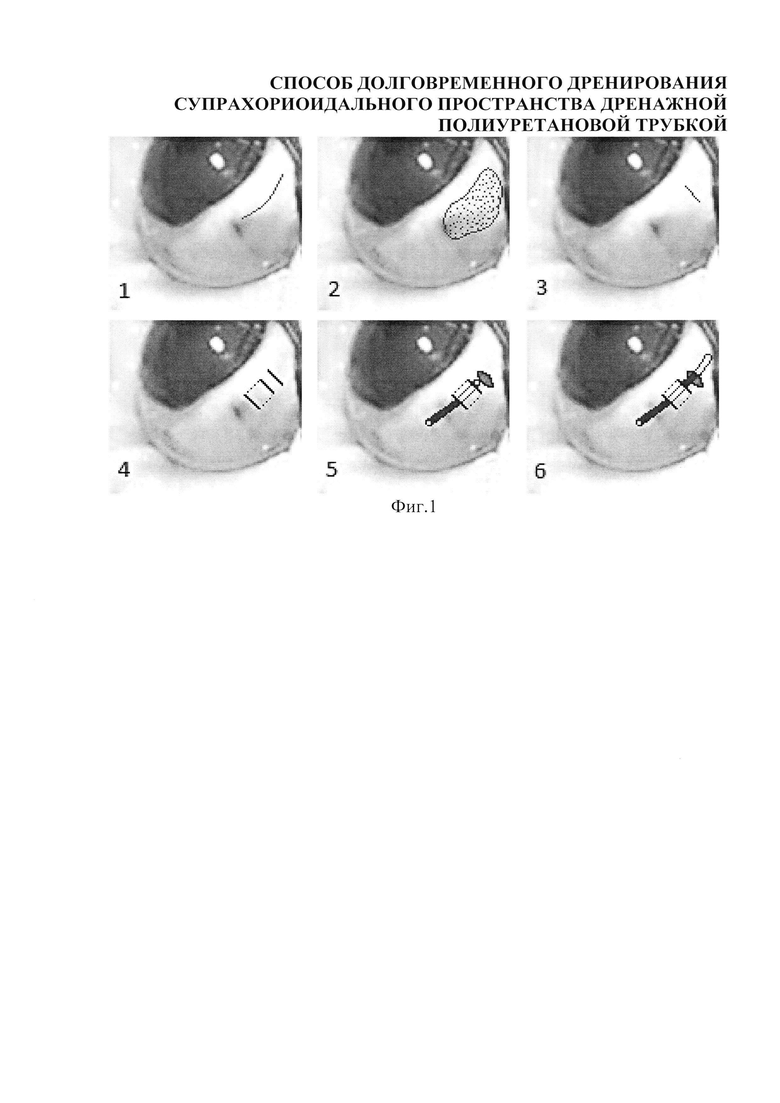
Изобретение поясняется фиг. 1, на которой представлены этапы имплантации дренажной полиуретановой трубки.
Для дренирования СХП мы использовали изготовленные на ЗАО «МедСил» (г. Мытищи) трубки полиуретановые медицинские ТПМ-У (peг. удостоверение № ФСР 2008/03909 от 29.12.2008 г.) из мягкой полиуретановой резины 60 единиц по Шору А с внутренним диаметром 0,3 мм, наружным диаметром 0,5 мм, длиной 1,5 см, поставляемые в стерильной упаковке. Данные имплантаты обладают высокой прозрачностью, устойчивостью к химическому воздействию, износостойкостью, хорошими прочностными свойствами. Устойчивы к действию микроорганизмов и гидролизу. Плотность 1,11-1,2 г/см3. Высокая гемосовместимость трубок ТПМ-У позволяет использовать их в изделиях медицинского назначения, контактирующих с кровью в течение длительного времени.
С целью обеспечения целевого расположения дренажной трубки ТПМ-У в СХП нами была разработана методика ее имплантации, схема которой представлена на фиг. 1.
Линейный разрез бульбарной конъюнктивы длиной 7 мм выполняли в верхне-наружном квадранте в 3 мм от лимба и параллельно ему (фиг. 1.1). Производили отсепаровку конъюнктивы с выделением, мобилизацией и взятием на шов-держалку верхней прямой мышцы (фиг. 1.2).
Вторым этапом формировали доступ в СХП. Для этого осуществляли радиальный линейный разрез склеры на всю толщину в 3-4 мм от лимба длиной 1,5 мм (фиг. 1.3). Для придания дренажной трубке стабильного и правильного направления в ходе имплантации формировали «направляющий карман». Параллельно и в 1,5 мм отступя от сквозного разреза склеры, выполняли два несквозных разреза на 1/3 глубины на расстоянии 2 мм один от другого. Ножом для расслаивания между двумя несквозными разрезами формировали «тоннель» в глубоких слоях склеры (фиг. 1.4). для проведения дренажной трубки в СХП с заданным направлением, что обеспечивало ее целевое расположение в СХП.
Далее через сквозной разрез с целью формирования локальной отслойки сосудистой оболочки вводили в СХП 0,05-0,1 мл вискоэластика. Через «направляющий карман» к сквозной склеростоме проводили полиуретановую дренажную трубку (фиг. 1.5) и вводили ее в СХП в индуцированную вискоэластиком локальную отслойку сосудистой оболочки. Аккуратными поступательными движениями проводил трубку в СХП на планируемую длину (фиг. 1.6). Благодаря «направляющему карману» на всем протяжении в СХП дренажная трубка имела правильное направление параллельно внутренней поверхности склеры. Наружный конец полиуретановой трубки длиной около 1,5-2 мм оставляли снаружи склеростомы под конъюнктивой и фиксировали узловым швом пролен 10/0 к поверхностным слоям склеры. Конъюнктиву ушивали узловыми швами пролен 8/0 наглухо над выведенным субконъюнктивальным концом полиуретановой трубки.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ дифференцированного подхода в хирургическом лечении цилиохориоидальной отслойки | 2018 |
|
RU2684038C1 |
| Способ лечения цилиохориоидальной отслойки после антиглаукоматозной операции | 2019 |
|
RU2698366C1 |
| Способ имплантации антиглаукомного клапана Ahmed | 2021 |
|
RU2771233C1 |
| Способ профилактики пристеночной гиперфильтрации внутриглазной жидкости при проведении антиглаукоматозных операций | 2018 |
|
RU2691315C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГЛАУКОМЫ ПУТЕМ РЕЗЕКЦИИ СКЛЕРЫ | 2015 |
|
RU2587856C1 |
| СПОСОБ ПРОВЕДЕНИЯ МИКРОИНВАЗИВНОЙ НЕПРОНИКАЮЩЕЙ ГЛУБОКОЙ СКЛЕРЭКТОМИИ | 2013 |
|
RU2548795C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВТОРИЧНОЙ ЗАКРЫТОУГОЛЬНОЙ ГЛАУКОМЫ | 2006 |
|
RU2307631C1 |
| СПОСОБ ЛЕЧЕНИЯ ВТОРИЧНОЙ ГЛАУКОМЫ, ВЫЗВАННОЙ ЭМУЛЬГИРОВАНИЕМ СИЛИКОНА | 2013 |
|
RU2531133C1 |
| СПОСОБ НОРМАЛИЗАЦИИ ВНУТРИГЛАЗНОГО ДАВЛЕНИЯ | 2015 |
|
RU2604403C2 |
| Способ хирургического лечения глаукомы с помощью микроинвазивной трабекулэктомии с фиксированным ириденклейзисом и аутоклапанным дренированием | 2021 |
|
RU2763875C1 |
Изобретение относится к области медицины, а именно к офтальмологии. Для долговременного дренирования супрахориоидального пространства дренажной полиуретановой трубкой выполняют линейный разрез бульбарной конъюнктивы длиной 7 мм в верхненаружном квадранте в 3 мм от лимба и параллельно ему. Затем производят отсепаровку конъюнктивы с выделением, мобилизацией и взятием на шов-держалку верхней прямой мышцы. Формируют доступ в супрахориоидальное пространство, для чего осуществляют радиальный линейный разрез склеры на всю толщину в 3-4 мм от лимба длиной 1,5 мм и формируют направляющий карман. Затем параллельно и в 1,5 мм отступя от сквозного разреза склеры выполняют два несквозных разреза на 1/3 глубины на расстоянии 2 мм один от другого. Ножом для расслаивания между двумя несквозными разрезами формируют тоннель в глубоких слоях склеры для проведения дренажной трубки в супрахориоидальное пространство с заданным направлением. Далее через сквозной разрез вводят в супрахориоидальное пространство 0,05-0,1 мл вискоэластика и через направляющий карман к сквозной склеростоме проводят полиуретановую дренажную трубку и вводят ее в супрахориоидальное пространство в индуцированную вискоэластиком локальную отслойку сосудистой оболочки на планируемую длину. Наружный конец полиуретановой трубки длиной около 1,5-2 мм оставляют снаружи склеростомы под конъюнктивой и фиксируют узловым швом пролен 10/0 к поверхностным слоям склеры. Конъюнктиву ушивают узловыми швами пролен 8/0 наглухо над выведенным субконъюнктивальным концом полиуретановой трубки. Способ улучшает качество лечения за счет выполнения одного склерального отверстия, плавного дренирования и введения лекарств через дренажную трубку. 1 ил.
Способ долговременного дренирования супрахориоидального пространства дренажной полиуретановой трубкой, отличающийся тем, что выполняют линейный разрез бульбарной конъюнктивы длиной 7 мм в верхненаружном квадранте в 3 мм от лимба и параллельно ему, затем производят отсепаровку конъюнктивы с выделением, мобилизацией и взятием на шов-держалку верхней прямой мышцы, формируют доступ в супрахориоидальное пространство, для чего осуществляют радиальный линейный разрез склеры на всю толщину в 3-4 мм от лимба длиной 1,5 мм и формируют направляющий карман; затем, параллельно и в 1,5 мм отступя от сквозного разреза склеры, выполняют два несквозных разреза на 1/3 глубины на расстоянии 2 мм один от другого, ножом для расслаивания между двумя несквозными разрезами формируют тоннель в глубоких слоях склеры для проведения дренажной трубки в супрахориоидальное пространство с заданным направлением; далее через сквозной разрез вводят в супрахориоидальное пространство 0,05-0,1 мл вискоэластика и через направляющий карман к сквозной склеростоме проводят полиуретановую дренажную трубку и вводят ее в супрахориоидальное пространство в индуцированную вискоэластиком локальную отслойку сосудистой оболочки на планируемую длину; наружный конец полиуретановой трубки длиной около 1,5-2 мм оставляют снаружи склеростомы под конъюнктивой и фиксируют узловым швом пролен 10/0 к поверхностным слоям склеры, конъюнктиву ушивают узловыми швами пролен 8/0 наглухо над выведенным субконъюнктивальным концом полиуретановой трубки.
| СПОСОБ МИКРОИНВАЗИВНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СЕРОЗНОЙ И ГЕМОРРАГИЧЕСКОЙ ОТСЛОЙКИ СОСУДИСТОЙ ОБОЛОЧКИ ГЛАЗА | 2010 |
|
RU2430708C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕФРАКТЕРНЫХ ФОРМ ГЛАУКОМЫ | 2001 |
|
RU2223073C2 |
| WO 2014092866 A1, 19.06.2014 | |||
| Тахчиди Х.П | |||
| и др | |||
| Дренажи в хирургии рефрактерной глаукомы | |||
| Обзор, Катарактальная и рефракционная хирургия, Т.9, N3, 2009, с.11-16 | |||
| Guthoff R.F | |||
| et al | |||
| Development of a glaucoma microstent with drainage into the suprachoroidal space | |||
| Fluid mechanical model approach, Ophthalmologe, 2009, 106(9):805-12 | |||
| Jens F Jordan et al | |||
| A novel approach to suprachoroidal drainage for the surgical treatment of intractable glaucoma, Journal of Glaucoma 2006, 15 (3): 200-5. | |||
Авторы
Даты
2018-06-18—Публикация
2017-05-25—Подача