Изобретение относится к онкогинекологии, конкретно к способам лечения рака шейки матки и может быть использовано при радикальной трахелэктомии.
В последнее время четко прослеживается рост заболеваемости раком шейки матки (РШМ) среди молодых женщин в возрастной группе до 40 лет [Чиссов В.И. Злокачественные новообразования в России в 2007 г. (заболеваемость и смертность). - М., 2009. - 241 с]. Вместе с тем, во многих странах мира, в том числе и в России, наблюдается неблагоприятная тенденция, когда в силу различных социально-экономических причин женщины все чаще откладывают рождение детей на возраст старше 35 лет, с возрастающей частотой попадая в группу риска по РШМ. В связи с этим, несмотря на наличие сформировавшихся классических подходов в лечении, проблема органосохраняющего лечения при инвазивном раке шейки матки становится все более актуальной проблемой современной онкогинекологии.
В течение длительного времени основным хирургическим способом лечения инвазивного рака шейки матки являлась операция Вертгейма, характеризующаяся полным удалением матки и придатков и, соответственно, потерей фертильности [Морхов К.Ю. Актуальные вопросы хирургического лечения рака шейки матки.- Практическая онкология, Т. 10, №2, 2009, С. 93-100].
Начиная с 50-х годов XX века и по настоящее время для лечения инвазивного рака шейки матки IA2-IB2 стадии по классификации FIGO все более широко применяется методика органосохраняющего лечения инвазивного рака шейки матки, позволяющая сохранить яичники, маточные трубы и тело матки с внутренним зевом, что и обеспечивает возможность последующей беременности и родов. Эта методика включает проведение радикальной трахелэктомии, то есть удаление шейки матки с околошеечной клетчаткой, верхней третью влагалища и тазовыми лимфатическими узлами. По статистическим данным [Ungar L. et al. // Br. J. Gynaecol. - 2005.- Vol. 112 (suppl.3). - P. 366-369] жизнеспособность матки сохраняется у 100% больных, а менструальный цикл у 93% больных. В настоящее время доказана онкологическая эффективность, а также имеются данные об успешном наступлении беременности и родов после проведения радикальной трахелэктомии [Beiner Е., Covens А. // Nature Clinical. Practice Oncology. - 2007. - Vol. 4. - Р. 353-361]. Возможность проведения радикальной трахелэктомии устанавливают путем срочного гистологического исследования тазовых лимфоузлов на первом этапе операции. В случае метастатического поражения лимфоузлов приходится прибегать к расширенной экстирпации матки с транспозицией яичников. При благоприятном результате - отсутствии опухолевых клеток в лимфоузлах - выполняют второй этап - удаление шейки матки с парацервикальной, параметральной клетчаткой и верхней третью влагалища. Интактность проксимального края резекции шейки матки подтверждают при срочном гистологическом исследовании. Операцию завершают формированием маточно-влагалищного анастомоза путем низведения матки во влагалище. Полная эпителизация зоны маточно-влагалищного анастомоза, как правило, наступает в сроке 8-12 недель после операции.
Одним из актуальных и нерешенных вопросов является необходимость укрепления зоны анастомоза и формирование «запирательного» аппарата для последующей беременности в условиях отсутствия шейки матки. Недостаточность запирательной функции перешейка матки (истмико-цервикальная недостаточность) может привести к механическому опусканию и пролабированию плодного пузыря, что создает условия для его инфицирования. Кроме того, возможно внедрение плодного пузыря в зону анастомоза, что способствует как дальнейшему его расширению и нарастанию угрозы прерывания беременности.
У здоровых женщин на начальных сроках беременности в случае развития истмико-цервикальной недостаточности общепринятым является метод наложения циркляжа на зону анастомоза. Разумеется, в случае экстрипации шейки матки данная операция во всех модификациях неосуществима. Для категории больных раком шейки матки после проведения радикальной трахелэктомии циркляж на зону анастомоза накладывают обычно в период с 8-й до 17-й недели беременности. Вместе с тем, активно обсуждается возможность профилактики несостоятельности маточно-влагалищного анастомоза в раннем и позднем послеоперационном периоде, а также непосредственно во время операции. Однако известные способы наложения циркляжа на зону анастомоза с использованием в качестве шовного материала лавсана, шелка, капрона, хромированного кетгута нельзя признать достаточно эффективными. Применение любого из вышеперечисленных материалов так или иначе создает дополнительные условия для инфицирования и соответственно требует назначения антибактериальной терапии. При этом необходимо учитывать возможность неблагоприятного воздействия лекарственных (антибактериальных) средств на плод.
К наиболее частым осложнениям в результате оперативного лечения истмико-цервикальной недостаточности после трахелэктомии с наложением швов относятся: прорезывание тканей зоны анастомоза, образование пролежней с дальнейшим формированием свищей, а также поперечные или круговые разрывы.
Эффективным вариантом укрепления маточно-влагалищного анастомоза с целью профилактики его несостоятельности непосредственно во время радикальной трахелэктомии является способ органосохраняющего лечения инвазивного рака шейки матки (патент РФ №2521848,опубл 10.07.2014]. Данный способ по совокупности признаков наиболее близок к предлагаемому изобретению и выбран в качестве прототипа. Способ включает радикальную трахелэктомию с формированием маточно-влагалищного анастомоза, причем, зону анастомоза обматывают сетчатым, сплетенным в виде чулка из сверхэластичной никелид-титановой нити с последующей фиксацией отдельными швами по периметру. Известный способ позволяет повысить эффективность укрепления зоны маточно-влагалищного анастомоза при органосохраняющем лечении инвазивного рака шейки матки.
При осуществлении известного способа операцию проводят лапаротомическим доступом. С этим обстоятельством связаны недостатки указанного способа. Лапаротомический доступ связан с масштабным рассечением брюшины, что влечет длительную послеоперационную реабилитацию и не исключает в дальнейшем осложнений типа грыж, свищей и т.п., особенно опасных в перспективе будущей беременности. Также, травматичным являлось использование сетчатого имплантата с предлагаемыми техническими параметрами.
Новый технический результат - уменьшение сроков послеоперационной реабилитации, а также снижение вероятности осложнений при органосохраняющем лечении инвазивного рака шейки матки.
Для достижения нового технического результата в способе органосохраняющего лечения инвазивного рака шейки матки, включающем радикальную трахелэктомию с формированием маточно-влагалищного анастомоза, зону которого обматывают сетчатым имплантатом, сплетенным в виде чулка из сверхэластичной никелид-титановой нити и последующую фиксацию отдельными швами по периметру анастомоза, операцию проводят лапароскопически, используя в качестве имплантата чулок, сплетенный из никелид-титановой нити толщиной 0,03-0,04 мм, шириной 4-5 см, длиной 7-8 см.
Способ осуществляют следующим образом.
На фоне общей анастезии через проколы нижней части брюшной полости удаляют дистальную часть шейки матки и верхнюю треть влагалища и формируют между ними анастомоз путем низведения матки во влагалище и наложения П-образных швов. После формирования анастомоза сетчатый имплантат погружают в операционное поле через боковой троакар (5-10 мм) и обматывают им зону анастомоза. Сетчатый имплантат в соответствии с анатомией дефекта сплетен в виде чулка шириной 4-5 см из сверхэластичной никелид-титановой нити толщиной 0,03-0,04 мм. Фиксацию имплантата с целью первичной иммобилизации производят, как правило, четырьмя отдельными швами по периметру из той же никелид-титановой нити. Выполнение операции лапароскопическим доступом, в отличие от лапаротомии, существенно снижает объем повреждения тканей брюшины, что обеспечивает более быстрое заживление и меньшую вероятность осложнений. Лапароскопический доступ показан для проведения операций при размерах опухоли до 6 см, 1А2-1В2 стадии FIGO
Целесообразность использования сетчатого имплантата из сверхэластичного никелида титана обусловлена его биомеханическими свойствами: он не рассасывается, срастается с окружающими тканями и обеспечивает устойчивость тканей к избыточной деформации. Применительно к проблеме укрепления маточно-влагалищного анастомоза имплантат берет на себя основную функцию «запирательного» аппарата матки и обеспечивает функциональную опору и устойчивость маточно-влагалищного анастомоза к воздействию внутриматочного и внутрибрюшинного давления. Имея развитую поверхность, сетка несет основную нагрузку, равномерно распределяет ее по площади анастомоза, исключает возможность локальной концентрации усилий и связанных с ними разрывов или пролежней и свищей.
Важным моментом является способность сетки из сверхэластичной нити никелида титана повторять форму любой поверхности без предварительной деформации, что применительно к решаемой проблеме позволяет зафиксировать маточно-влагалищный анастомоз непосредственно в ходе операции, обеспечивая необходимый «запирательный» эффект. Сетка из нити никелида титана с эффектом сверхэластичности участвует во всех деформационных процессах окружающих ее тканей, так как способна многократно возвращаться в исходное состояние, обеспечивая пластичность и надежную прочность сформированного анастомоза, что важно с учетом планируемой беременности у данной категории больных. При этом сетчатый имплантат не мешает срастаться прилегающим друг к другу матке и пузырно-влагалищной фасции.
Сокращение сроков послеоперационной реабилитации вместе с уменьшением вероятности осложнений обусловлено проведением операции лапароскопическим способом, что обеспечивает по сравнению с лапаротомическим способом менее травматичное вмешательство, а также снижает риск послеоперационных осложнений. Кроме того, радикальная трахелэктомия, проведенная лапароскопическим доступом, имеет лучшие показатели репродуктивного потенциала.
Ключевым обстоятельством, позволяющим использовать лапароскопический метод при проведении радикальной трахелэктомии с формированием маточно-влагалищного анастомоза, укрепляемого сетчатым имплантатом из никелид-титановой нити, является возможность проведения имплантата сквозь отверстие троакара. В недавнем прошлом минимально достижимой технологически была толщина нити 0,08 мм. Сплетенный из нее чулок с анатомически обусловленными значениями ширины и длины представлял собой настолько жесткую конструкцию, что проведение его в отверстие троакара диаметром 5 и даже 10 мм не представлялось возможным. Последние достижения технологии изготовления тонких нитей из никелида титана [см. Гюнтер В.Э. и др. Микрохирургический шовный материал. - Патент RU 2586781] сделали доступными для хирургической практики нити толщиной 0,03-0,04 мм. После освоения технологии плетения из этих нитей чулка с требуемыми размерами установлено, что их гибкость допускает сворачивание чулка требуемых размеров в жгут, походящий в отверстие троакара диаметра 5-10 мм.
После экспериментальной отработки соответствующей методики была подтверждена возможность проведения радикальной трахелэктомии с формированием маточно-влагалищного анастомоза, усиленного сетчатым имплантатом из никелид-титановой нити, путем лапароскопической операции, то есть без вскрытия брюшной полости. Благодаря существенному снижению травматичности операции - проколы вместо разреза - сокращаются сроки послеоперационной реабилитации и снижается вероятность послеоперационных осложнений.
Предлагаемый способ был разработан и апробирован в гинекологическом отделении Томского НИМЦ, где проведен ряд операций по органосохраняющему лечению инвазивного рака шейки матки путем радикальной лапароскопической трахелэктомии.
Клинический пример
Больная Р., 29 лет, госпитализирована в отделение гинекологии Томского НИМЦ в сентябре 2015 г. При поступлении предъявляла жалобы на периодические ноющие тянущие боли внизу живота с иррадиацией в прямую кишку, мажущие кровянистые выделения из половых путей.
При поступлении проведено полное клинико-лабораторное обследование.
При осмотре выявлены следующие отклонения: шейка матки увеличена до 5,5 см., эрозирована, с единичными папиллярными разрастаниями, преимущественно по передней губе, контактно кровоточит. Кольпоскопия: влагалищная часть шейки матки покрыта многослойным плоским эпителием. В области задней губы маточного зева в виде язычка и справа у наружного маточного зева видны несколько участков с грубой мозаикой на уксусно-беловатом эпителии, многочисленные атипические сосуды в виде грубых точек, а также отмечается повышенная ранимость эпителия. На 11-13 часах условного циферблата имеются возвышенные участки с интенсивной уксусно-белой окраской, небольшие кровоточащие эрозии с атипической васкуляризацией, которая проявляется в виде хаотически расположенных сосудов причудливой формы, не анастомозирующих между собой. Около наружного зева множественные атипические сосуды в виде точек и отмечается ломкость сосудов.
После применения пробы Шиллера в области передней и задней губы маточного зева визуализируются многочисленные участки эпителия с отрицательной реакцией на йод.
Взяты мазки-отпечатки цитощеточкой Цервикс-браш для цитологического исследования. Цитологическое заключение №654 от 21.09.2015: плоскоклеточный неороговевающий рак шейки матки, признаки койлоцитоза.
25.09.2015 под внутривенным наркозом выполнена биопсия шейки матки под контролем кольпоскопии (участок от 11-13 часов). Гистологическое заключение №32679-92: плоскоклеточный неороговевающий рак шейки матки умеренной степени дифференцировки с инвазией до 6 мм, распространением до 7 мм, с раковой эмболией в сосуды шейки матки.
Уровень SCC в сыворотке крови - 1,9 ME.
Совокупность обнаруженных отклонений свидетельствует о наличии инвазивного рака шейки матки в стадии, допускающей органосохраняющее хирургическое лечение.
Таким образом, диагноз после обследования: Рак шейки матки 1Б стадия (Т1NхМх).
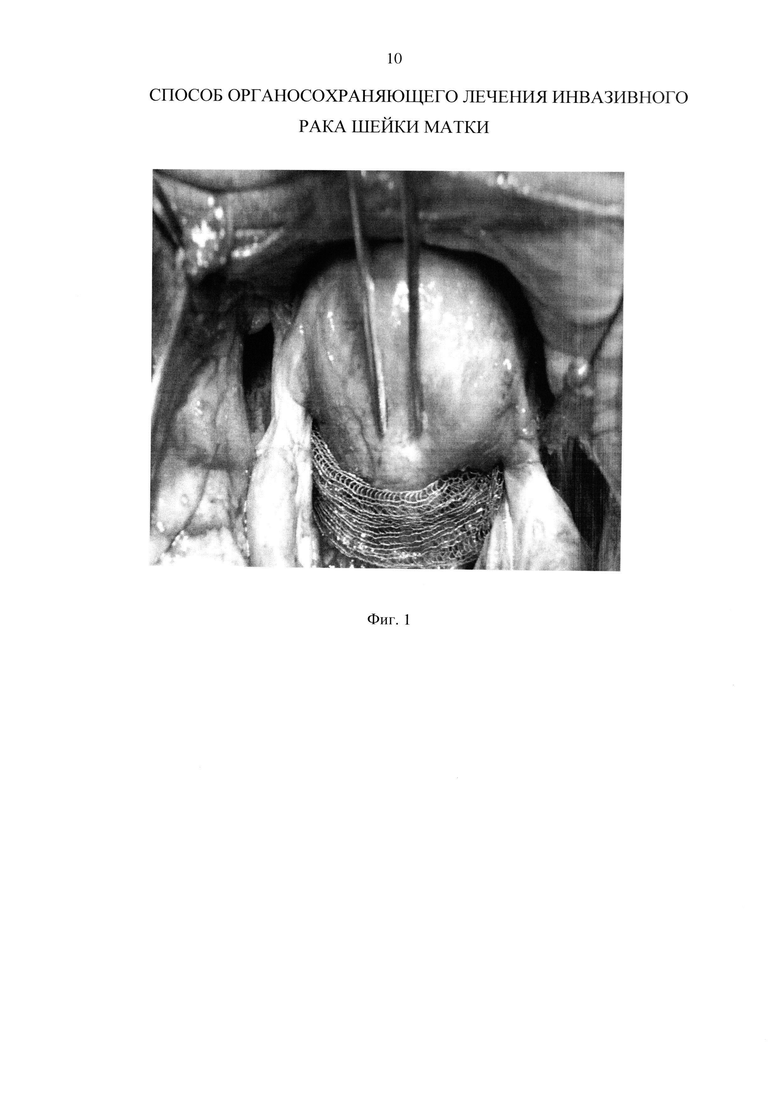
После предоперационной подготовки 2.10.2015 г. выполнена операция в объеме лапароскопии, радикальной трахелэктомии. Первым этапом проведена подвздошно-тазовая лимфаденэктомия, при экспресс цито-, гистологическом исследовании данных за метастатическое поражение лимфатических узлов не получено. При ревизии отдаленных метастазов не выявлено, матка не увеличена, плотная. Маточные трубы, яичники визуально не изменены. Вторым этапом проведена мобилизация матки, отсечение шейки матки на уровне верхней трети влагалища и на уровне внутреннего зева матки, по линии резекции произведен забор материала на экспресс цито- и гистологическое исследование. Заключение - опухолевых клеток не найдено. Далее матка была низведена во влагалище и наложен непрерывный анастомоз между маткой и влагалищем. Через боковой троакар диаметром 10 мм в брюшную полость погружен сетчатый имплантат в виде чулка шириной 5 см из сверхэластичной никелид-титановой нити диаметром 0,03 мм, в брюшной полости имплантат фиксирован в проекции 3, 6, 9, 12 часов условного циферблата швами из той же нити. На фиг. 1 приведена фотография сетчатого имплантата, установленного в охват маточно-влагалищного анастомоза.
При плановом гистологическом исследовании послеоперационного материала №46789-09 подтверждено наличие участков плоскоклеточного рака без ороговения с перифокальной густой лимфоидной инфильтрацией. По линии резекции опухоли нет. Раковой эмболии не обнаружено. Пациентка отпущена домой на 3-и сутки после операции. Послеоперационный период протекал гладко, без осложнений.
В настоящее время больная находится под динамическим наблюдением (1 раз в 3 месяца) в отделении онкогинекологии Томского НИМЦ, при контрольном обследовании через 18 месяцев данных за прогрессирование опухолевого процесса не получено. При осмотре в зеркалах: слизистая влагалища бледно-розового цвета, визуально не изменена, линия анастомоза ровная, границы четкие, визуально не изменены. Матка, придатки нормальных размеров, подвижные, безболезненные. Выделения - бели, скудные. Цитологическое исследование мазков-отпечатков линии анастомоза - клетки многослойного плоского эпителия без патологических изменений.
Важным моментом дальнейшего наблюдения данной категории больных является динамическое наблюдение в послеоперационном периоде с оценкой анатомической и функциональной состоятельности анастомоза. В этом плане использование сетки из сверхэластичного никелида титана достаточно оправдано, так как она не создает препятствий для ультразвукового мониторинга в различные периоды динамического наблюдения, кроме того, благодаря слабой рентгеноконтрастности данного материала возможно проведение обзорной рентгенографии с целью оценки состояния анастомоза.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2013 |
|
RU2521848C1 |
| СПОСОБ КОМБИНИРОВАННОГО ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ IБ-II стадий | 2020 |
|
RU2748904C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2017 |
|
RU2652069C2 |
| Способ органосохраняющего лечения инвазивного рака шейки матки | 2016 |
|
RU2611899C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПРЕЖДЕВРЕМЕННОГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ПОСЛЕ РАДИКАЛЬНОЙ ТРАХЕЛЭКТОМИИ С СОХРАНЕНИЕМ ВОСХОДЯЩИХ ВЕТВЕЙ МАТОЧНЫХ АРТЕРИЙ | 2014 |
|
RU2576224C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2013 |
|
RU2535614C1 |
| СПОСОБ ПЕРВИЧНОГО ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2007 |
|
RU2343859C2 |
| СПОСОБ ДИАГНОСТИКИ МЕТАСТАЗОВ В ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО ТАЗА У БОЛЬНЫХ РЕЗЕКТАБЕЛЬНЫМ РАКОМ ШЕЙКИ МАТКИ | 2020 |
|
RU2750769C2 |
| Лапароскопическая билатеральная гистероцервикокольпосуспензия с использованием титановых сетчатых имплантатов у пациенток с апикальным пролапсом | 2020 |
|
RU2748678C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ В СОЧЕТАНИИ С ЭЛОНГАЦИЕЙ ШЕЙКИ МАТКИ (МОСКОВСКАЯ ОПЕРАЦИЯ) | 2021 |
|
RU2755668C1 |
Изобретение относится к медицине, а именно к онкогинекологии. Выполняют радикальную трахелэктомию с формированием маточно-влагалищного анастомоза. Зону анастомоза обматывают сетчатым имплантатом, сплетенным в виде чулка из сверхэластичной никелид-титановой нити и фиксируют отдельными швами по периметру анастомоза. При этом операцию проводят лапароскопически, используя в качестве имплантата чулок, сплетенный из никелид-титановой нити толщиной 0,03-0,04 мм, шириной 4-5 см, длиной 7-8 см. Способ позволяет сократить сроки послеоперационной реабилитации, а также снизить вероятность осложнений. 1 пр., 1 ил.
Способ органосохраняющего лечения инвазивного рака шейки матки, включающий радикальную трахелэктомию с формированием маточно-влагалищного анастомоза, зону которого обматывают сетчатым имплантатом, сплетенным в виде чулка из сверхэластичной никелид-титановой нити и фиксируют отдельными швами по периметру анастомоза, отличающийся тем, что операцию проводят лапароскопически, используя в качестве имплантата чулок, сплетенный из никелид-титановой нити толщиной 0,03-0,04 мм, шириной 4-5 см, длиной 7-8 см.
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2013 |
|
RU2521848C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПРЕЖДЕВРЕМЕННОГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ПОСЛЕ РАДИКАЛЬНОЙ ТРАХЕЛЭКТОМИИ С СОХРАНЕНИЕМ ВОСХОДЯЩИХ ВЕТВЕЙ МАТОЧНЫХ АРТЕРИЙ | 2014 |
|
RU2576224C1 |
| ПОПОВ А.А | |||
| и др | |||
| Лапароскопический циркляж у пациенток после трахелэктомии | |||
| Кубанский научный медицинский вестник | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| КОКОРЕВ О.В | |||
| и др | |||
| Биосовместимость текстильных имплантатов из никелида титана с культурой фибробластов | |||
| Бюллетень экспериментальной биологии и медицины | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| GEISLER JP et al | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| J Laparoendosc Adv Surg Tech A | |||
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
| НЕФТЯНАЯ РЕГЕНЕРАТИВНАЯ ПЕЧЬ | 1921 |
|
SU727A1 |
Авторы
Даты
2018-07-11—Публикация
2017-06-05—Подача