Изобретение относится к стоматологии и может быть использовано в местной анестезии для блокады нижнего луночкового нерва при проведении мандибулярной анестезии.
Известен способ мандибулярной анестезии, предложенный Гоу-Гейтсом (см. Gow-Gates, G. A. E. Mandibular conduction anesthesia a new technique using extraoral landmarks // Oral surg. – 1973. – Vol. 36, № 3. – P. 321–328). При этом целевым пунктом для проведения этой анестезии является внутренняя сторона шейки мыщелкового отростка ветви нижней челюсти у основания шейки, непосредственно под местом прикрепления латеральной крыловидной мышцы. Место вкола иглы находится на латеральном краю крыловидно-челюстного углубления, сразу же медиальнее медиального пучка сухожилия височной мышцы. Высота точки вкола устанавливается расположением кончика иглы сразу под медиально-язычным (медиально-небным) бугорком второго моляра верхней челюсти. Шприц помещают в угол рта с противоположной стороны от инъекции. Просят пациента широко открыть рот, контролируя степень его открытия по выходу мыщелкового отростка на суставной бугорок. Далее, игла направляется в крыловидно-челюстное клетчаточное пространство медиальнее сухожилия височной мышцы, где проводится вкол в слизистую оболочку, и игла продвигается медленно в направлении к козелку ушной раковины до ее упора в кость – латеральный отдел мыщелкового отростка. Глубина продвижения иглы составляет в среднем 25 мм. Достижение кости соответствует расположению кончика иглы в целевом пункте. Если этого не произошло, то иглу медленно выводят до слизистой поверхности и, уточнив направление иглы, повторно погружают ее до целевого пункта, в том случае, если целевой пункт достигнут успешно, отводят иглу на 1 мм назад и проводят аспирационную пробу. При отрицательном результате аспирационной пробы медленно вводят 1,7–1,8 мл (1 карпула) анестезирующего раствора. После введения анестезирующего раствора иглу медленно выводят из тканей, а пациента просят не закрывать рот в течение еще 2–3 минут для того, чтобы местноанестезирующий раствор пропитал окружающие ткани.
Для выполнения анестезии по известному способу врач-стоматолог должен запомнить такие пространственные образы, как «плоскость, проходящая через угол рта и межкозелковые вырезки обоих ушей» (см. Gow-Gates, G. A. E. Mandibular conduction anesthesia a new technique using extraoral landmarks // Oral surg. – 1973. – Vol. 36, № 3. – P. 321–328) или «плоскость, простирающаяся от угла рта до нижнего края козелка на стороне инъекции и параллельно углу ушной раковины по отношению к лицу» (см. Malamed, S. F. Handbook of Local Anaestesia. – 4th ed. – St. Louis : CV Mosby, 1997. – 327 p.), или направление, которое «совпадает с линией, соединяющей противоположный угол рта и межкозелковую вырезку уха на стороне анестезии» (см. Malamed, S. F. Handbook of Local Anaestesia. – 4th ed. – St. Louis: CV Mosby, 1997. – 327 p.). Однако, очевидно, что одновременно видеть все ориентиры для представления нужного пространственного образа будет весьма затруднительно на практике.
Известен способ мандибулярной анестезии, предложенный Гоу-Гейтсом (1973), в модификации С.А. Рабинович, О.Н. Московец (см. Рабинович С.А. Современные технологии местного обезболивания в стоматологии / С. А. Рабинович. – М. : ВУНМЦ МЗ РФ, 2000. – 144 с.), в котором для преодоления сложных анатомо-топографических ориентиров челюстно-лицевой области авторы предлагают использовать мануальный прием. Так, удерживая шприц в правой руке, указательный палец левой руки помещают в наружный слуховой проход или на кожу лица непосредственно впереди нижней границы козелка уха у межкозелковой вырезки. Контролируя по ощущениям указательного пальца левой руки перемещение головки мыщелкового отростка на суставной бугорок в процессе широкого открытия пациентом рта, определяют шейку мыщелкового отростка и направляют иглу в точку перед концом указательного пальца, что также будет соответствовать и направлению на козелок. После глубокого вдоха и задержки пациентом дыхания делается прокол слизистой оболочки, и игла продвигается медленно в направлении к козелку ушной раковины до ее упора в кость – латеральный отдел мыщелкового отростка. Глубина продвижения иглы составляет в среднем 25 мм. Достижение кости соответствует расположению кончика иглы в целевом пункте. Если этого не произошло, то иглу медленно выводят до слизистой поверхности и, уточнив направление иглы, повторно погружают ее до целевого пункта; в том случае, если целевой пункт достигнут успешно, отводят иглу на 1 мм назад и проводят аспирационную пробу. При отрицательном результате аспирационной пробы медленно вводят 1,7–1,8 мл (1 карпула) анестезирующего раствора, сосредоточив свое внимание при этом на состоянии пациента. После введения анестезирующего раствора иглу медленно выводят из тканей. Пациента просят не закрывать рот в течение еще 2–3 минут для того, чтобы местноанестезирующий раствор пропитал окружающие ткани.
Трудность известного мануального способа анестезии заключается в требовании об обязательном наличии у врача-стоматолога удовлетворительной координации движений, подобно сведению указательных пальцев двух рук при закрытых глазах, которые нужны для построения пространственных образов и успешного выполнения анестезии.
Известен способ блокирования проводимости нижнего луночкового нерва (см. RU №2340363, кл. A61M 19/00, опубл. 10.12.2008), при котором для выполнения анестезии используется устройство для внутрикостного введения лекарственных препаратов в нижнюю челюсть (см. RU №54514, кл. А61М 5/168, опубл. 10.07.2006). Анатомическим ориентиром места вкола иглы служит позадимолярная ямка, что объясняется следующими критериями: а – позадимолярная ямка при широко открытом рте хорошо определяется как визуально, так и пальпаторно; б – в этой зоне соотношение компактного и губчатого веществ примерно одинаковое, а толщина внутренней компактной пластинки, к которой примыкает позадимолярная ямка, тоньше наружной; в – эта зона близко расположена от начальной трети нижнечелюстного канала, в котором проходит нижний луночковый нерв. При этом насадка с иглой фиксируется в наконечнике бормашины и после обезболивания места вкола традиционным методом инфильтрационной анестезии игла вводится в губчатую кость под углом 45° в области позадимолярной ямки. Путем закручивания поршня вводится строго дозированное количество анестетика, после чего игла вместе со шприцем легко извлекается.
Недостатками известного решения являются следующие признаки:
- способ инвазивный, таким образом, для внутрикостного введения игла проходит через надкостницу, компактную пластинку кости травмируя их, что в определенных клинических случаях может стать причиной болевого симптома в постиньекционном периоде;
- вращение иглы при прохождении через плотную компактную пластинку приводит к нагреву костной ткани и впоследствии может быть причиной ее некроза;
- во время выполнения анестезии заявленным способом возможен перелом инъекционной иглы в костной ткани, извлечение которой является сложной клинической задачей;
- способ трудоемок, т.к. при проведении блокады нижнелуночкового нерва у врача должны быть стоматологический наконечник и специальная насадка, где попадание иглы в губчатую кость определяется по характерному ее проваливанию, далее насадка скручивается, в канюле иглы фиксируется шприц, затем путем закручивания поршня вводится строго дозированное количество анестетика;
- для осуществления заявленного способа мандибулярной анестезии необходимо предварительно наработать определенный опыт в независимости от мастерства и уровня компетенций у врача, что усложняет использование технического решения на практике.
Задача, на решение которой направлено заявленное изобретение, является повышение безопасности и эффективности мандибулярной анестезии по Гоу-Гейтсу за счет точного достижения инъекционной иглой целевого пункта (внутренняя поверхность мыщелкового отростка ветви нижней челюсти) при использовании устройства для проведения мандибулярной анестезии по Гоу-Гейтсу.
Технический эффект, получаемый при решении поставленной задачи, выражается в повышении точности определения топографии целевого пункта при выполнении мандибулярной анестезии по Гоу-Гейтсу в условиях амбулаторно-поликлинического стоматологического приема, что, в свою очередь, способствует улучшению качества оказываемой стоматологической помощи и профилактики ее осложнений.
Для решения поставленной задачи способ мандибулярной анестезии Ушницкого-Чахова по методу Гоу-Гейтса для блокады нижнего луночкового нерва, характеризуется тем, что используется устройство для проведения мандибулярной анестезии по методу Гоу-Гейтса, выполненное в виде дугообразной цельнометаллической конструкции для ручного использования, содержащее с одной стороны направляющий цилиндр для размещения карпульного шприца с внутренним диаметром, соответствующим наружному диаметру корпуса шприца, а в концевой части дуга выполнена с поперечным фиксирующим кольцом, при этом на наружном изгибе дуги приварено фиксирующее кольцо для большого пальца, для чего, проводят фиксацию внеротовой части устройства в области наружной поверхности мыщелкового отростка нижней челюсти путем нажима большим и средним пальцами, например, левой руки (если врач правша), за фиксирующие кольца, а в полости рта направляющий цилиндр устройства располагают на уровне нижних премоляров с противоположной от места анестезии стороны, для выполнения анестезии иглу продвигают в мягкие ткани крыловидно-челюстного углубления до контакта с внутренней поверхностью мыщелкового отростка нижней челюсти (около 2-3 см до контакта с костью), после чего, немного отодвинув иглу назад (в пределах 1 мм), проводят аспирационную пробу и создают депо анестетика, например, 1,7-1,8 мл артикаина. По окончании процедуры вначале извлекают шприц из устройства, затем само устройство из полости рта. После чего, пациента просят не закрывать рот еще в течение 5 минут. При этом обезболивание наступает через 5-10 мин.
Сопоставительный анализ признаков заявленного решения с признаками аналогов свидетельствует о соответствии заявленного решения критерию «новизна».
Совокупность существенных признаков обеспечивает решение заявленной технической задачи, а именно, повышение безопасности и эффективности анестезии путем исключения травмы нижнечелюстного сосудисто-нервного пучка, верхнечелюстной артерии, а также латеральной крыловидной мышцы и тканей височно-нижнечелюстного сустава, что способствует повышению качества оказываемой стоматологической помощи.
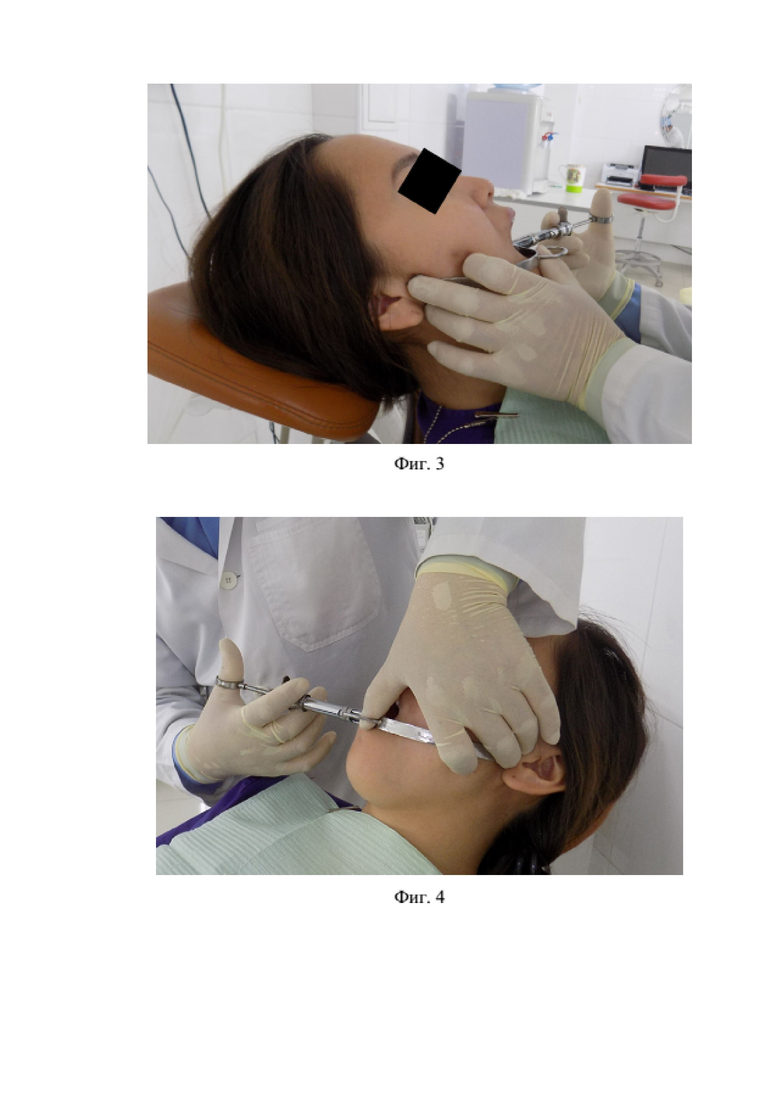
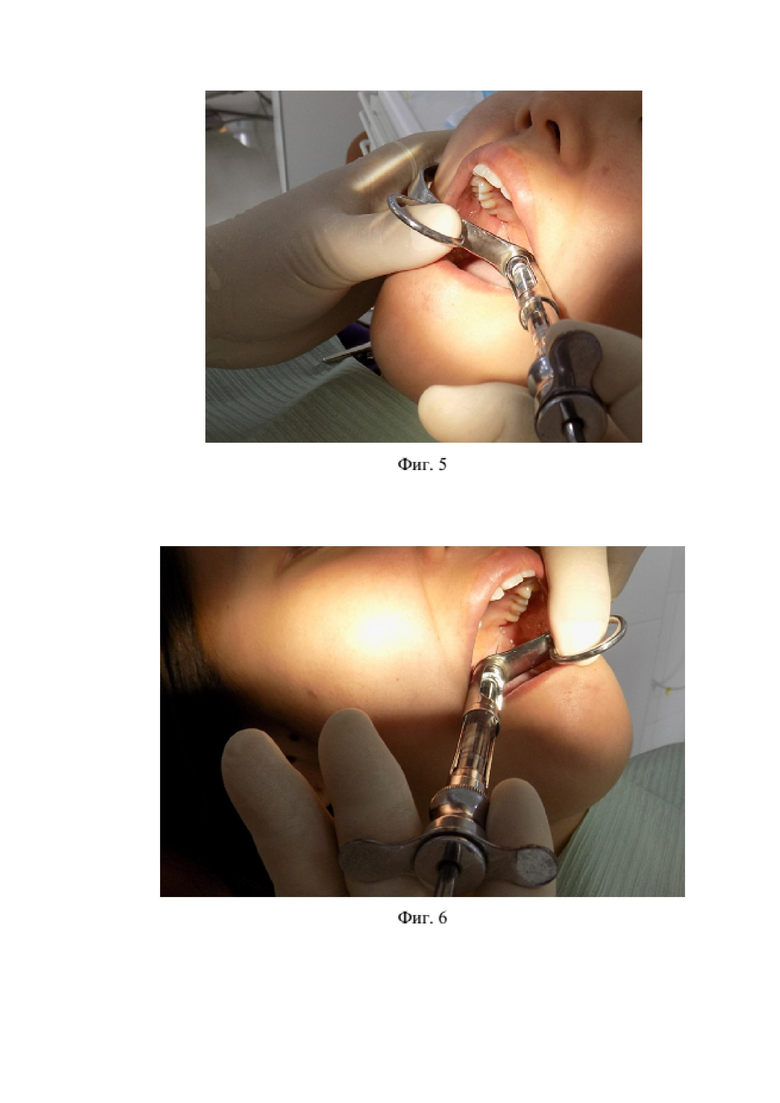
Заявленное техническое решение иллюстрируется чертежами, где на фигуре 1 показан общий вид устройства для проведения мандибулярной анестезии по Гоу-Гейтсу (металлическая конструкция для многоразового использования) в технологической интеграции с зафиксированным стандартным карпульным шприцом, находящегося в канале направляющего цилиндра; фигуре 2 – положение пациента в стоматологическом кресле; фигуре 3 – фиксация внеротовой части устройства с правой стороны; фигуре 4 – фиксация внеротовой части устройства с левой стороны; фигуре 5 – расположение направляющего цилиндра при обезболивании с правой стороны; фигуре 6 – расположение направляющего цилиндра при обезболивании с левой стороны.
Устройство для проведения мандибулярной анестезии по Гоу-Гейтсу состоит из цельнометаллического дугообразного корпуса, включающего направляющий цилиндр 1 для карпульного шприца, фиксирующее кольцо 2 на наружном изгибе дуги 3 и концевую часть с поперечным фиксирующим кольцом 4 для направления иглы (см. фиг. 1).
Внутренний диаметр направляющего цилиндра 1 устройства (внутриротовая часть – 1-я точка фиксации) соответствует наружному диаметру корпуса карпульного шприца (например, 12 мм). Причем, оптимальная длина цилиндра (например, 45 мм) позволяет ограничивать чрезмерное продвижение инъекционной иглы в мягкие ткани. Также цилиндр 1 позволяет сместить угол рта при выборе расположения устройства в полости рта в области премоляров и моляров нижней челюсти с противоположной стороны инъекции и способствует плавному внедрению иглы в ткани, что имеет немаловажное значение для качественной анестезии, за счет беспрепятственного скольжения шприца внутри цилиндра 1. Кроме того, цилиндр 1 имеет широкое окно, расположенное по центру, для контроля проведения аспирационной пробы, объема и скорости введения анестетика, что дает возможность использовать устройство, как с правой, так и левой стороны.
Фиксирующее кольцо 2 (2-я точка фиксации) представляет собой металлическое кольцо диаметром, удобным для размещения большого пальца (как правило, левой руки), например, 15 мм, которое расположено на наружной стороне дуги 3 и позволяет надежно фиксировать устройство при выполнении анестезии (см. фиг. 1).
Дугообразная формирующая часть конструкции 3 учитывает средние размеры и формы лица пациентов, что позволяет применять устройство на пациентах с разным типом лица.
Точка направления иглы выполнена в виде концевого поперечного кольца 4, удобного для захвата пальцами (как правило, левой руки), например, средним (внеротовая часть), и служит для фиксации в области наружной поверхности мыщелкового отростка нижней челюсти (3-я точка фиксации), которая является точкой направления инъекционной иглы к целевому пункту (внутренняя поверхность мыщелкового отростка). Для улучшения фиксации устройства металлический ободок поперечного кольца 4 имеет вогнутость, которая учитывает форму наружной поверхности мыщелкового отростка ветви нижней челюсти, что дает возможность использовать устройство, как с правой, так и левой стороны.
Детали устройства могут быть изготовлены на основе известных материалов, применяемых для медицинских инструментов, например, на основе углеродистой стали – закаленная нержавейка, легированный вольфрам-ванадиевый сплав или титановые сплавы.
Устройство стерилизуется известными способами, например, в автоклаве, и используется следующим образом.
По заявленному способу мандибулярной анестезии Ушницкого-Чахова по методу Гоу-Гейтса вначале проводят фиксацию внеротовой части подготовленного устройства (точка направления иглы) в область наружной поверхности мыщелкового отростка нижней челюсти с помощью среднего (3-я точка фиксации) (см. фиг. 3, 4) и большого (2-я точка фиксации) пальцев левой руки. Подготовка устройства к процедуре заключается в введении карпульного анестетика в шприц с подбором длины инъекционной иглы и ее фиксации на карпульном шприце.
В полости рта направляющий цилиндр устройства располагают на уровне нижних премоляров, например, слева (1-я точка фиксации) (см. фиг. 5, 6). Иглу продвигают в мягкие ткани крыловидно-челюстного углубления на глубину около 2,5 см до контакта с костью (внутренняя поверхность мыщелкового отростка нижней челюсти). После контакта с костью иглу отодвигают на 1 мм назад и проводят аспирационную пробу (профилактика внутрисосудистого введения анестетика, т.е. лекарственной интоксикации организма), после чего, создают депо анестетика, например, артикаина (1,7-1,8 мл). По окончании шприц извлекают из универсального устройства, далее и само устройство из полости рта. Через 5-7 минут наблюдается стойкий эффект анестезии в области иннервации правого нижнего альвеолярного и язычного нервов. При этом зона обезболивания соответствовала стандартной методике Гоу-Гейтс.
Преимуществами применения заявленного изобретения является полное исключение применения сложных и труднозапоминающихся для врача стоматолога анатомо-топографических ориентиров в челюстно-лицевой области, которые используются при стандартном методе мандибулярной анестезии по Гоу-Гейтсу. Подобный подход создает предпосылки для повышения безопасности и эффективности анестезии, связанные с исключением травмы верхнечелюстной артерии, сосудисто-нервного пучка, тканей височно-нижнечелюстного сустава и латеральной крыловидной мышцы, что способствует повышению качества оказываемой стоматологической помощи.
Пример.
Пациентка Н., 1988 г.р., обратилась по поводу удаления 46 зуба. Пациентке в стоматологическом кресле придали полугоризонтальное положение (см. фиг. 2). Это положение удобно для проведения анестезии данным способом и более оптимально для профилактики неотложных состояний, связанных с рефлекторными изменениями тонуса сосудов. При этом рот больной находился в широко открытом положении. Далее проводили фиксацию внеротовой части конструкции (точка направления иглы) на область наружной поверхности мыщелкового отростка нижней челюсти с помощью среднего (3-я точка фиксации) и большого (2-я точка фиксации) пальцев левой руки. В полости рта направляющий цилиндр устройства располагали на уровне нижних премоляров слева (1-я точка фиксации). Продвигали иглу в мягкие ткани крыловидно-челюстного углубления на глубину около 2,5 см до контакта с костью (внутренняя поверхность мыщелкового отростка нижней челюсти). После контакта иглы с костью иглу отодвигали на 1 мм назад и проводили аспирационную пробу (профилактика внутрисосудистого введения анестетика, т.е. лекарственной интоксикации организма), затем создали депо анестетика артикаина (1,7 мл) и извлекли шприц из универсального устройства, а затем и само устройство из полости рта. Со слов пациентки, через 4 мин отмечалось онемение в области кончика языка и нижней губы справой стороны, а через 7 минут наблюдался стойкий эффект анестезии в области иннервации правого нижнего альвеолярного и язычного нервов. При этом зона обезболивания соответствовала стандартной методике Гоу-Гейтс. Далее с помощью хирургической гладилки производили сепарацию круговой связки 46 зуба, затем осуществляли наложение, продвижение, фиксацию клювовидного несходящегося щипца с шипами и проводили люксацию и тракцию 46 зуба. После чего, проводилась ревизия лунки удаленного зуба, гемостаз и были даны рекомендации.
Таким образом, способ проведения мандибулярной анестезии Ушницкого-Чахова по методу Гоу-Гейтса может обеспечить условия для повышения безопасности и эффективности анестезии за счет точного попадания в целевой пункт (внутренняя поверхность мыщелкового отростка ветви нижней челюсти) при применении устройства Ушницкого-Чахова для проведения мандибулярной анестезии по Гоу-Гейтсу, путем полного исключения сложных и труднозапоминающихся для врача стоматолога анатомо-топографических ориентиров в челюстно-лицевой области, которые используются при стандартном методе Гоу-Гейтса. Подобный подход создает предпосылки значительной минимизации травм верхнечелюстной артерии, тканей височно-нижнечелюстного сустава, нижнечелюстного сосудисто-нервного пучка и латеральной крыловидной мышцы.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ мандибулярной анестезии | 2019 |
|
RU2727580C1 |
| Способ определения целевого пункта при мандибулярной анестезии | 2018 |
|
RU2682457C1 |
| Способ измерения ширины ветви нижней челюсти | 2019 |
|
RU2727579C1 |
| Способ проведения мандибулярной анестезии | 2017 |
|
RU2672930C1 |
| Способ проведения мандибулярной анестезии | 2018 |
|
RU2695896C1 |
| СПОСОБ ПРОВЕДЕНИЯ МАНДИБУЛЯРНОЙ АНЕСТЕЗИИ | 2006 |
|
RU2310480C1 |
| СПОСОБ МЕСТНОЙ АНЕСТЕЗИИ НИЖНЕЧЕЛЮСТНОГО НЕРВА | 2005 |
|
RU2294769C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПРОЕКЦИИ ОТВЕРСТИЯ НИЖНЕЙ ЧЕЛЮСТИ НА НАРУЖНУЮ ПОВЕРХНОСТЬ ВЕТВИ НИЖНЕЙ ЧЕЛЮСТИ ПРИ ПРОВЕДЕНИИ ПРОВОДНИКОВОГО ОБЕЗБОЛИВАНИЯ (ВАРИАНТЫ) | 2019 |
|
RU2736809C1 |
| Способ ментальной анестезии для блокады подбородочного и резцовой ветви нижнего луночкового нервов | 2019 |
|
RU2699736C1 |
| Устройство для проведения местной анестезии и устранения ее возможных осложнений при проведении хирургического вмешательства в полости рта (варианты) и способ проведения местной анестезии и устранения возможных осложнений ее при проведении хирургического вмешательства в полости рта | 2019 |
|
RU2702141C1 |

Изобретение относится к медицине, а именно к стоматологии, и предназначено для использования в качестве анестезиологического пособия при проведении стоматологических вмешательств. Для проведения анестезии используют устройство, выполненное в виде дугообразной цельнометаллической конструкции для ручного использования, содержащее с одной стороны направляющий цилиндр для размещения карпульного шприца с внутренним диаметром, соответствующим наружному диаметру корпуса шприца, а в концевой части дуга выполнена с поперечным фиксирующим кольцом. При этом на наружном изгибе дуги приварено фиксирующее кольцо для большого пальца. При проведении анестезии осуществляют фиксацию внеротовой части подготовленного устройства в области наружной поверхности мыщелкового отростка нижней челюсти путем нажима большим и средним пальцами за фиксирующие кольца. В полости рта направляющий цилиндр располагают на уровне нижних премоляров. Для выполнения анестезии иглу продвигают в мягкие ткани крыловидно-челюстного углубления на глубину до 2-3 см до контакта с внутренней поверхностью мыщелкового отростка нижней челюсти. После чего, отодвинув иглу назад (до 1 мм), проводят аспирационную пробу и создают депо анестетика. По окончании процедуры вначале извлекают шприц из устройства, затем само устройство из полости рта. Способ позволяет за счет точного попадания в целевой пункт инъекционной иглы обеспечить условия для повышения безопасности и эффективности анестезии, при этом исключается необходимость в запоминании врачом-стоматологом анатомо-топографических ориентиров в челюстно-лицевой области, которые используются при классическом способе мандибулярной анестезии по Гоу-Гейтсу. 6 ил., 1 пр.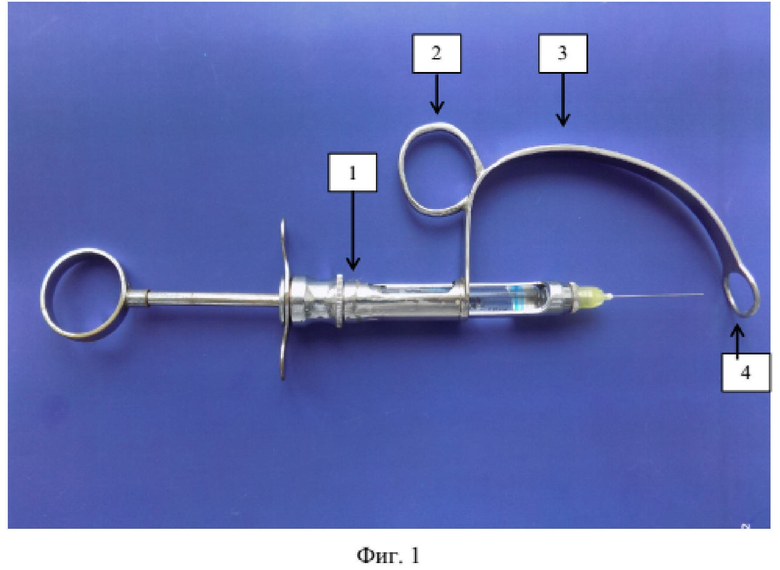
Способ мандибулярной анестезии Ушницкого-Чахова по методу Гоу-Гейтса для блокады нижнего луночкового нерва, характеризующийся тем, что используется устройство для проведения мандибулярной анестезии по методу Гоу-Гейтса, выполненное в виде дугообразной цельнометаллической конструкции для ручного использования, содержащее с одной стороны направляющий цилиндр для размещения карпульного шприца с внутренним диаметром, соответствующим наружному диаметру корпуса шприца, а в концевой части дуга выполнена с поперечным фиксирующим кольцом, при этом на наружном изгибе дуги приварено фиксирующее кольцо для большого пальца, для чего проводят фиксацию внеротовой части устройства в области наружной поверхности мыщелкового отростка нижней челюсти путем нажима большим и средним пальцами за фиксирующие кольца, а в полости рта направляющий цилиндр устройства располагают на уровне нижних премоляров, для выполнения анестезии иглу продвигают в мягкие ткани крыловидно-челюстного углубления до контакта с внутренней поверхностью мыщелкового отростка нижней челюсти, после чего, отодвинув иглу назад, проводят аспирационную пробу и создают депо анестетика, по окончании процедуры вначале извлекают шприц из устройства, затем само устройство из полости рта.
| US 20170028143 A1, 02.02.2017 | |||
| СПОСОБ ПРОВЕДЕНИЯ МАНДИБУЛЯРНОЙ АНЕСТЕЗИИ | 2006 |
|
RU2310480C1 |
| ДЕРЖАТЕЛЬ ДЛЯ ШПРИЦА | 2012 |
|
RU2626120C2 |
| СТОМАТОЛОГИЧЕСКИЙ ШПРИЦ | 1993 |
|
RU2031664C1 |
| Способ изготовления печатных форм для трехкрасочного печатания на керамических изделиях | 1929 |
|
SU13803A1 |
Авторы
Даты
2019-07-29—Публикация
2018-12-29—Подача