Изобретение относится к медицине, а именно к нейрохирургиии, может быть использовано для хирургического лечения больных с костными дефектами мозгового черепа.
Известен способ пластики костного дефекта свода черепа после декомпрессионной трепанации трансплантатом, изготовленным из резецированной аутокости путем ее фрагментации на четыре части по линиям, проведенным от геометрического центра, и после укладки полученных фрагментов на твердую мозговую оболочку выполняют укладку фасций, кожного лоскута и наложение швов (патент РФ 2357678, МПК А61В 17/00, 2009).
Недостатком известного способа является резорбция трансплантата, как следствие - формирование грубоволокнистого оболочечно-мозгового рубца, ведущего к ограничению подвижности головного мозга.
Известно устройство для закрытия дефектов костей черепа, состоящее из пластины, выполненной из оксидированного титана, с расположенными по всей площади в шахматном порядке перфорированными отверстиями диаметром 1,5-2,0 мм, с расстоянием между центрами в ряду 4 мм, а между рядами 3,0 мм, для прорастания костной тканью и под крепежные элементы, в виде омегообразных скоб из металла с памятью формы, при этом пластина выполнена круглой или овальной и имеет по краю треугольные вырезы, направленные вершинами к центру и расположенные на равном расстоянии друг от друга, боковые стороны вырезов перед установкой сближают для придания пластине сферичности, крепежные элементы располагают в отверстиях пластины с одновременным захватом обеих сближенных боковых сторон треугольных вырезов по краю пластины (патент РФ 2308909, МПК A61F 2/28, 2007).
Недостатком известного устройства является отсутствие биосовместимости титана с тканями организма, что вызывает коррозию металла после имплантации.
Наиболее близким техническим решением является способ пластики обширных пострезекционных окончатых дефектов стенок грудной клетки и/или свода черепа, включающий замещение резецированной стенки имплантацией биосовместимого лоскута никелид-титановой ткани путем наложения на образованный пострезекционный дефект, его фиксацию к краям дефекта, укладывание поверх и поперек лоскута никелид-титановой ткани, по крайней мере, одного ленточного, анатомически сформованного никелид-титанового элемента жесткости, опирающегося концами на костные структуры краев пострезекционного окончатого дефекта в виде ленты из монолитного никелида титана, покрытой с обеих сторон слоем пористого никелида титана или ряда параллельно расположенных никелид-титановых проволочных отрезков и фиксацию лоскута никелид-титановой ткани к установленному ребру жесткости (патент №2393808 МПК А61В 17/56, A61F 2/28;10.07.2010).
Недостатками известного способа является возможность формирования в толще имплантационного материала и вдоль твердой мозговой оболочки грубоволокнистой соединительной ткани, образованной из твердой мозговой оболочки и мягкотканных структур, со стороны покрывающих дефект наружных тканей у лиц с недостаточностью надкостницы, вызывающей ограниченность подвижности головного мозга, возможность прорезывания имплантационного материала, составляющего ребро жесткости, сквозь кожные покровы, что ведет к неудовлетворительным результатам лечения.
Задачей предлагаемого изобретения является повышение эффективности хирургического лечения больных с дефектами свода черепа различного генеза за счет эффективного применения сверхэластичного тонкопрофильного сетчатого никелид-титанового имплантата.
Поставленная задача достигается тем, что в способе хирургического устранения дефектов свода черепа, включающем рассечение тканей до компактного слоя вдоль края дефекта на длину до половины или несколько большую его периметра, отступя от костного края 5-10 мм, с частичным иссечением рубцов, перемещением и ротацией кожно-апоневротических или кожных лоскутов или без таковых, отсепаровку выше и/или наружно расположенных тканей с включением надкостницы (при наличии) от твердой мозговой оболочки по всей площади дефекта с обнажением компактного слоя противоположных от разреза сторон на ранее указанную величину, рассечение и/или частичное иссечение оболочечно-мозгового рубца, устранение его сращения с краями костного дефекта и ограниченности подвижности головного мозга, ушивание и дренирование раны, новым является то, сверхэластичный четырехслойный сетчатый вязаный имплантат, повторяющий конфигурацию костного дефекта, изготовленный из никелид-титановой нити толщиной 30,0-40,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм, располагают на костные края дефекта под надкостницей между твердой мозговой оболочкой и наружно лежащими тканями без натяжения с наружным перекрытием на 3,0-5,0 мм с его фиксацией по периметру мини скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец, имеющих размеры в разомкнутом состоянии: длина - 6,0-7,0 мм, длина ножек - 3,0-4,0 мм, изготовленных из проволоки диаметром 0,8 мм, два наружных слоя сетчатого имплантационного материала предварительно насыщают остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющую структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения, в случаях необходимости восстановления формы черепа в качестве ребра жесткости используют одну, две или более пластины из пористого никелида титана, повторяющие форму черепа, соответствующей длине дефекта, шириной 5,0-15,0 мм, толщиной 0,1-0,2 мм, уложенные поднадкостнично наружно сетчатым структурам с опорой на костные края дефекта на 3,0-5,0 мм, предварительно насыщенные остеогенной тканью, фиксированные мини скобами из никелида титана к реципиентным костям черепа.
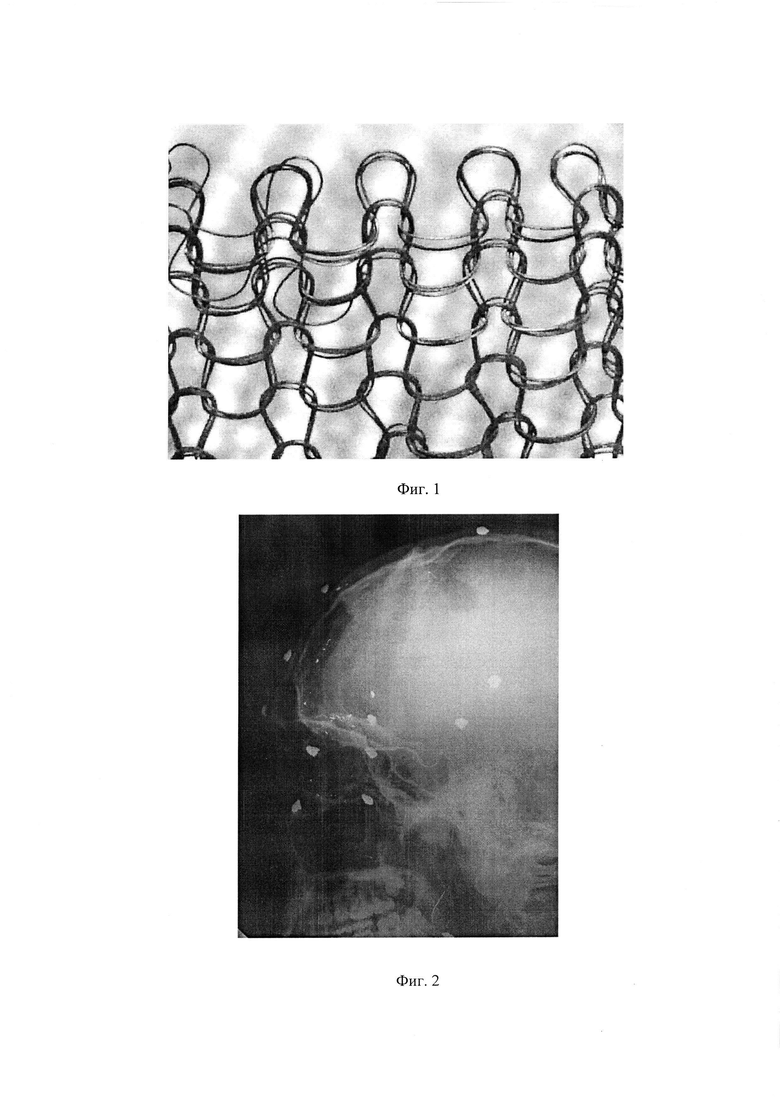
Благоприятными условиями образования органотипичных собственных тканей в зоне тканевых дефектов свода черепа способствуют адекватные физико-механические характеристики применяемого сетчатого имплантационного материала: заданный уровень пластичности, прочности и эластичности; соответствие гистерезисных свойств поведению биологических тканей; циклостойкость изгибным деформациям; высокая коррозионная стойкость в биологических средах; оптимальный интервал между соседними нитями, т.е. размер ячейки. Нить, из которой изготавливается вязаный материал, представляет собой композиционную структуру, включающую сердцевину из микроструктурного монолитного никелида титана и микропористый поверхностный слой (до 7,0 мкм) оксида титана, что в сочетание с пластичностью волокон, вязкоэластичностью деформации вследствие изменения при деформировании фазовой структуры никелида титана и смещения петельной структуры на широком участке квазипластической деформации обуславливает высокую пластичность материала в целом, необходимую при манипуляциях им в специфических и стесненных условиях выполняемой хирургической операции. Благодаря вышеуказанным свойствам, биологические ткани со стороны реципиентных областей прорастают сквозь ячеистую структуру имплантационного материала, образуя единый с последним органотипичный регенерат, вплотную прилегаемый к последнему, т.е. без фиброзной прослойки.
Способ осуществляют следующим образом. Под анестезией рассекают мягкие ткани до компактного слоя вдоль края дефекта на длину до половины или несколько большую его периметра, отступя от костного края 5,0-10,0 мм, с частичным иссечением рубцов, перемещением и ротацией кожных или кожно-апоневротических лоскутов или без таковых, отсепаровывают выше и/или наружно расположенные ткани с включением надкостницы (при наличии) от твердой мозговой оболочки по всей площади дефекта с обнажением компактного слоя противоположных от разреза сторон на ранее указанную величину, рассекают и/или частично иссекают оболочечно-мозговой рубец, устраняют его сращение с краями костного дефекта и ограниченность подвижности головного мозга, на костные края дефекта под надкостницей между твердой мозговой оболочкой и наружно лежащими тканями без натяжения с наружным перекрытием на 3,0-5,0 мм располагают сверхэластичный четырехслойный сетчатый вязаный имплантат, повторяющий конфигурацию костного дефекта, изготовленный из никелид-титановой нити толщиной 30,0-40,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм с его фиксацией по периметру изъяна мини скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец, имеющих размеры в разомкнутом состоянии: длина - 7,0-6,0 мм, длина ножек - 3,0-4,0 мм, изготовленными из проволоки диаметром 0,8 мм, два верхних слоя сетчатого имплантационного материала предварительно насыщают остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющую структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения, в случаях необходимости восстановления формы черепа в качестве ребра жесткости используют одну, две или более пластины из пористого никелида титана, повторяющие форму черепа, соответствующей длине дефекта, шириной 5,0-15,0 мм, толщиной 0,1-0,2 мм, уложенные поднадкостнично поверх сетчатой структуры с опорой на костные края дефекта на 3,0-5,0 мм, предварительно насыщенные остеогенной тканью, фиксированные мини скобами из никелида титана к реципиентным костям черепа, мягкие ткани укладывают на место, рану ушивают и дренируют.
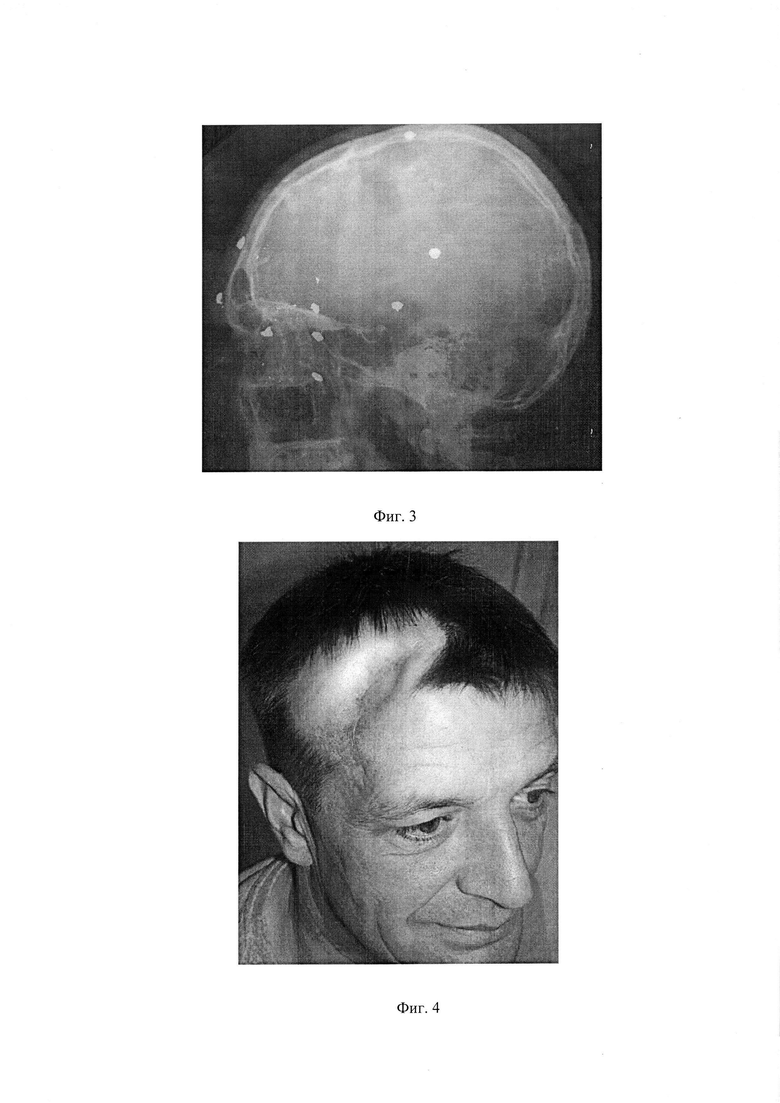
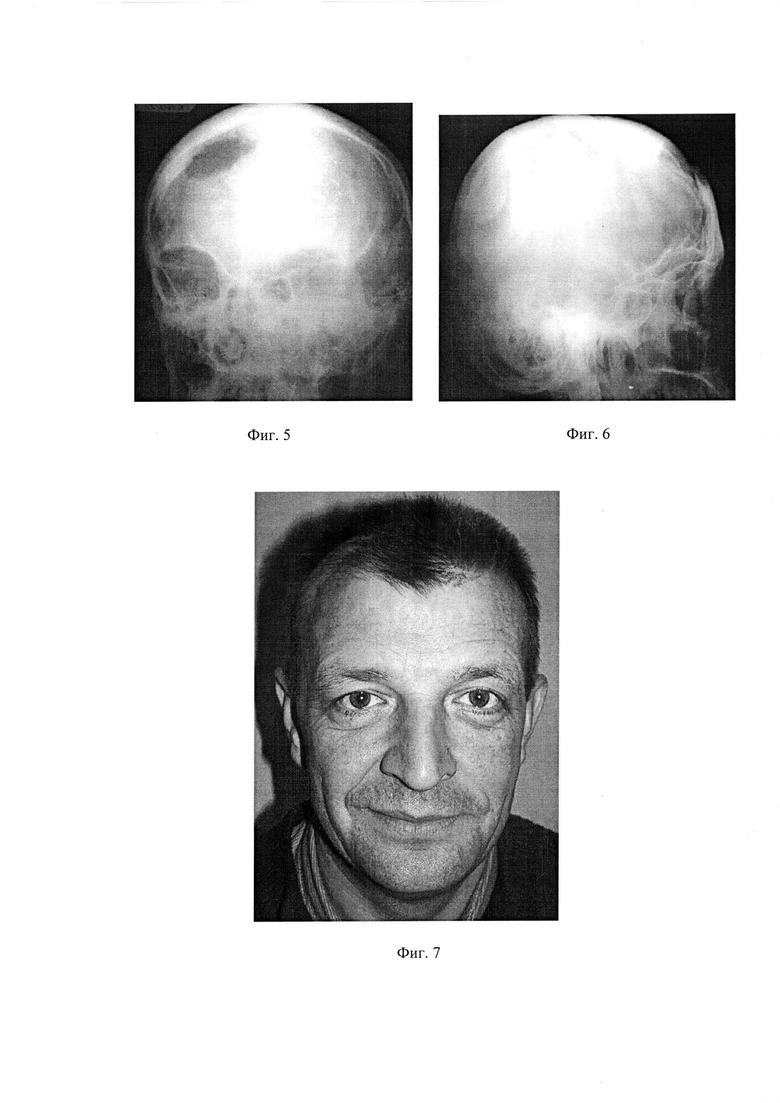
Пример 1. Больной А., 17 лет, обратился в целях устранения лобно-теменного костного дефекта. При обращении жалобы на периодические головные боли, ослабление памяти, косметические неудобства. Из анамнеза: 8 месяцев назад огнестрельное дробовое ранение головы, после чего находился в нейрохирургическом отделении в течение месяца, где были частично удалены инородные тела и в целях декомпрессии головного мозга отдельно расположенные костные фрагменты лобной, правой и левой теменных костей. Об-но: В лобной, правой и левой теменных областях определялся костный дефект размером 6,0×7,0 см, покрытый рубцово-измененной кожей, плотно спаянной с твердой мозговой оболочкой, западение кожного лоскута, выпячивание интракраниального содержимого в зону дефекта при физическом напряжении, кашле. Выполнена операция, включающая рассечение мягких тканей до компактного слоя вдоль верхнего и верхне-наружных краев дефекта на длину до половины его периметра, отступя от костного края 5,0 мм, с частичным иссечением рубцов, отсепаровку наружно расположенных тканей от твердой мозговой оболочки по всей площади дефекта с обнажением компактного слоя противоположных от разреза сторон на 5,0 мм, частичное иссечение оболочечно-мозгового рубца с устранением его сращения с краями костного дефекта, расположение на костные края дефекта снаружи твердой мозговой оболочки без натяжения с его перекрытием на 3,0 мм сверхэластичного четырехслойного сетчатого вязаного тонкопрофильного имплантата, повторяющего конфигурацию костного изъяна, изготовленного из никелид-титановой нити толщиной 30,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм с его фиксацией по периметру изъяна мини скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец, имеющих размеры в разомкнутом состоянии: основная длина - 6,3 мм, ножек - 3,5 мм, изготовленными из проволоки диаметром 0,8 мм, два верхних слоя сетчатого имплантационного материала предварительно насыщены остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющую структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения, в качестве ребра жесткости использовали тонкопрофильную пластину из пористого никелида титана, повторяющую форму лобной кости, соответствующую длине дефекта, шириной 10,0 мм, толщиной 0,2 мм, уложенную поднадкостнично поверх сетчатой структуры с опорой на костные края дефекта на 5,0 мм, предварительно насыщенную остеогенной тканью, фиксированную мини скобами из никелида титана к теменной и лобной костям, мягкие ткани уложены на место, рана ушита и дренирована в течение 48 часов. Послеоперационное течение без особенностей, заживление раны первичное. Головные боли значительно уменьшились через 10 суток. При осмотре через 2 года больной жалоб не предъявлял, функциональных и косметических нарушений со стороны головного мозга и свода черепа не выявлено. Рентгенологически стояние имплантационного материала, картина костного регенерата в комбинации с имплантационным материалом удовлетворительны.
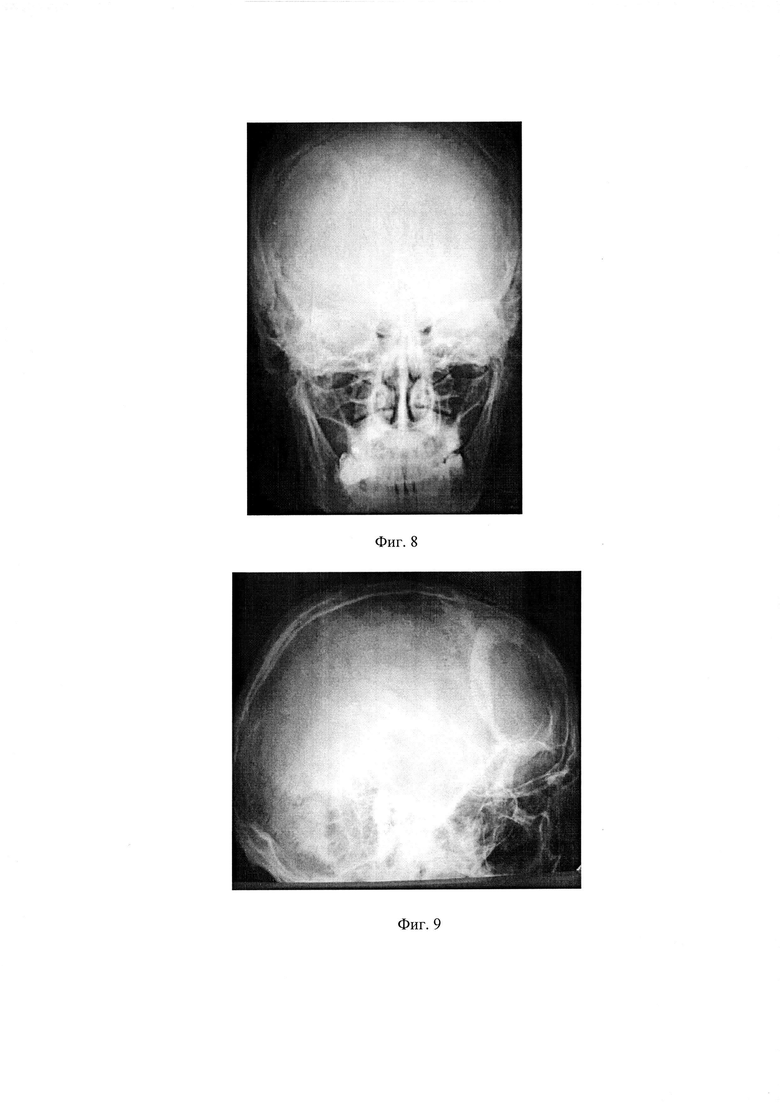
Пример. 2. Больной С., 47 лет, обратился с целью устранения правостороннего лобно-теменно-височного костного дефекта. Из анамнеза: 2 года назад автодорожная травма, доставлен в нейрохирургическое отделение, где во время ПХО раны были удалены костные отломки правых височной, теменной и лобной костей. Выполнено оперативное вмешательство по устранению костного дефекта. В этих целях рассечены мягкие ткани до компактного слоя вдоль заднего, верхнего и внутреннего краев дефекта не пересекая границу волосистой части головы, отступя от костного края 10 мм, отсепарованы наружно расположенные ткани от твердой мозговой оболочки по всей площади дефекта с обнажением компактного слоя противоположных от разреза сторон на 7,0 мм, частичное иссечены оболочечно-мозговые рубцы, устранено их сращение с краями костного дефекта, на костные края дефекта снаружи твердой мозговой оболочки без натяжения с их перекрытием на 5,0 мм установлен сверхэластичный четырехслойный сетчатый вязаный имплантат, повторяющий конфигурацию костного изъяна, изготовленный из никелид-титановой нити толщиной 40,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм с его фиксацией по периметру изъяна мини скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец, имеющих размеры в разомкнутом состоянии: основная длина - 6,3 мм, ножек - 3,5 мм, изготовленными из проволоки диаметром 0,8 мм, два верхних слоя сетчатого имплантационного материала предварительно насыщены остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющую структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения, в качестве ребра жесткости использовали 2 тонкопрофильные пластины из пористого никелида титана, повторяющие форму черепной коробки, соответствующие длине дефекта, шириной 10,0 мм, толщиной 0,2 мм, уложенные поверх сетчатой структуры с опорой на костные края дефекта на 5,0 мм, предварительно насыщенные остеогенной тканью, фиксированные мини скобами из никелида титана к теменной и лобной костям, мягкие ткани уложены на место, рана ушита и дренирована в течение 48 часов. Послеоперационное течение без особенностей, заживление раны первичное. При осмотре через 2 года больной жалоб не предъявлял, функциональных и косметических нарушений со стороны головного мозга и свода черепа не выявлено. Рентгенологически стояние имплантационного материала, картина костного регенерата в комбинации с имплантационным материалом удовлетворительны.
Предлагаемый способ хирургического устранения дефектов свода черепа поясняется графическими изображениями где:
на фиг. 1 - сверхэластичный сетчатый никелид титана, изготовленный путем тройного плетения;
на фиг. 2 - рентгенологическая картина больного А. до оперативного лечения;
на фиг. 3 - рентгенологическая картина больного А. через 2 года после оперативного лечения;
на фиг. 4 - больной С. до оперативного лечения;
на фиг. 5 - рентгенограмма мозгового черепа больного С. до оперативного лечения в прямой проекции;
на фиг. 6 - рентгенограмма мозгового черепа больного С. до оперативного лечения в правой боковой проекции;
на фиг. 7 - больной С. через 2 года после оперативного лечения;
на фиг. 8 - рентгенограмма черепа больного С. через 2 года после оперативного лечения в прямой проекции;
на фиг. 9 - рентгенограмма мозгового черепа больного С. через 2 года после оперативного лечения в правой боковой проекции.
Предлагаемый способ хирургического лечения больных с костными дефектами мозгового черепа применен в лечении 15 больных в возрасте от 17 до 65 лет. Во всех случаях получен удовлетворительный функциональный и косметический результат.
Техническим результатом предлагаемого способа является эффективная возможность устранения дефектов свода черепа любых объемов, конфигурации и локализации. Благодаря биохимической и биомеханической совместимости никелида титана с тканями организма, в отличие от других материалов (не проявляющих эффекта запаздывания в условиях нагрузки и разгрузки), имплантаты из данного материала после помещения в тканевые дефекты не отторгаются, а соединительные ткани со стороны реципиентных областей прорастают сквозь пористую и ячеистую структуру имплантационного материала, не вызывая агрессивных реакций, образуя единый с последним органотипичный регенерат. В толще двух внутренних слоев сверхэластичного сетчатого вязанного никелид-титанового имплантата, прилегающих к твердой мозговой оболочке, образуется полуоформленная соединительная ткань, в толще двух наружных слоев, за счет насыщения их остеогенной тканью, - компактная костная ткань, чему способствует тройное плетение имплантата, обеспечивающее оптимальные размеры ячеистой структуры и достаточные прочностные характеристики материала. Сформированный единый с имплантационным материалом внутренний соединительнотканный регенерат в комплексе с эластическими свойствами имплантата предотвращает формирование оболочечно-мозгового рубца, ограниченность подвижности головного мозга в процессе функционирования организма, что препятствует излишнему сдавливанию мозговой ткани в случаях определенного повышения внутричерепного давления. Наружные слои сетчатого имплантационного материала в комбинации с компактным костным регенератом восстанавливают утраченные прочностные свойства черепной коробки. Пористые пластинчатые никелид-титановые имплантаты (ребра жесткости) способствуют формированию оптимальной формы черепа, а также благодаря прорастанию в их поры компактной костной ткани также усиливают прочность мозгового черепа. Минимальная толщина применяемых пористых пластинчатых имплантатов препятствует их прорезыванию сквозь кожные покровы в послеоперационном периоде. Фиксирующие конструкции в виде мини скоб из никелида титана, обладающие эффектом памяти формы, просты в применении, не требуют значительных временных затрат, создают оптимальную компрессию в компактном и губчатом слоях реципиентных костей черепа, обеспечивая надежную фиксацию имплантационного материала, предотвращающую последующее его смещение и патологическую резорбцию костных тканей. Остеогенная ткань, помещенная в ячеистую структуру сетчатого никелида титана, а также в толщу пористого никелида титана, за счет высокого содержания низкодифференцированных костных клеточных элементов мезенхимального происхождения, свойств диффузного питания, аппозиционного и интерстициального роста, анаэробного гликолиза, устойчивости к условиям гипоксии не резорбировалась, а ее клетки активно участвовали в процессах репаративного остеогенеза.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения больных с несращениями и ложными суставами длинных трубчатых костей | 2018 |
|
RU2699211C1 |
| СПОСОБ РЕПЛАНТАЦИИ ГОЛОВКИ НИЖНЕЙ ЧЕЛЮСТИ | 2014 |
|
RU2558978C1 |
| СПОСОБ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ | 2018 |
|
RU2688447C1 |
| СПОСОБ ЭНДОПРОТЕЗИРОВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА | 2012 |
|
RU2478341C1 |
| СПОСОБ УСТРАНЕНИЯ КОСТНЫХ ДЕФЕКТОВ С ВОССТАНОВЛЕНИЕМ В НИХ КОСТНОЙ ТКАНИ | 2009 |
|
RU2449755C2 |
| СПОСОБ НЕПОСРЕДСТВЕННОЙ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ | 2021 |
|
RU2779223C1 |
| Способ устранения дефектов и деформаций нижней челюсти | 2018 |
|
RU2734756C2 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ И СКУЛОВОЙ КОСТИ С СОХРАНЕНИЕМ МЯГКИХ ТКАНЕЙ СКУЛО-ЩЕЧНОЙ ОБЛАСТИ | 2019 |
|
RU2726459C1 |
| СПОСОБ УСТРАНЕНИЯ ОПУЩЕНИЯ ГЛАЗНОГО ЯБЛОКА (ВАРИАНТЫ) | 2011 |
|
RU2457814C1 |
| СПОСОБ ПЛАСТИКИ ОБШИРНЫХ ПОСТРЕЗЕКЦИОННЫХ ОКОНЧАТЫХ ДЕФЕКТОВ СТЕНОК ГРУДНОЙ КЛЕТКИ И/ИЛИ СВОДА ЧЕРЕПА | 2009 |
|
RU2393808C1 |
Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано для хирургического лечения больных с костными дефектами свода черепа. Сверхэластичный четырехслойный сетчатый вязаный имплантат, повторяющий конфигурацию костного дефекта, выполненный из никелид-титановой нити толщиной 30,0-40,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм, располагают на костные края дефекта под надкостницей, между твердой мозговой оболочкой и наружно лежащими тканями, без натяжения, с наружным перекрытием на 3,0-5,0 мм. Фиксируют по периметру мини-скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец с длиной 6,0-7,0 мм и длиной ножек 3,5-4,0 мм, изготовленных из проволоки диаметром 0,8 мм. При этом два наружных слоя сетчатого имплантационного материала предварительно насыщают остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющей структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения. Для восстановления формы черепа в качестве ребра жесткости используют одну, две и более пластины из пористого никелида титана, повторяющие форму черепа, соответствующие длине дефекта, шириной 5,0-15,0 мм, толщиной 0,1-0,2 мм, уложенные поднадкостнично, наружно сетчатых структур, с опорой на костные края дефекта на 3,0-5,0 мм, предварительно насыщенные остеогенной тканью. Фиксируют мини-скобами из никелида титана к реципиентным костям черепа. Способ позволяет эффективно устранить дефекты свода черепа за счет применения сверхэластичного сетчатого никелид-титанового имплантата, формирования единого с имплантационным материалом внутреннего соединительнотканного регенерата, использования фиксирующих конструкций в виде мини-скоб из никелида титана, обладающих эффектом памяти формы. 9 ил., 2 пр.
Способ хирургического устранения дефектов свода черепа, включающий накладывание на дефект биосовместимого имплантата из никелида титана и элементов жесткости, отличающийся тем, что сверхэластичный четырехслойный сетчатый вязаный имплантат, повторяющий конфигурацию костного дефекта, выполненный из никелид-титановой нити толщиной 30,0-40,0 мкм с микропористым оксидным слоем до 7,0 мкм путем тройного плетения с размером ячеек 150-200×250-300 мкм, располагают на костные края дефекта под надкостницей, между твердой мозговой оболочкой и наружно лежащими тканями, без натяжения с наружным перекрытием на 3,0-5,0 мм с фиксацией по периметру мини-скобами из никелида титана с эффектом памяти формы в виде разомкнутых колец с длиной 6,0-7,0 мм и длиной ножек 3,5-4,0 мм, изготовленных из проволоки диаметром 0,8 мм, при этом два наружных слоя сетчатого имплантационного материала предварительно насыщают остеогенной тканью, выращенной в толще гребня подвздошной кости, имеющей структуру между гиалиновым хрящом и грубоволокнистой костной тканью, содержащей низкодифференцированные клеточные элементы мезенхимального происхождения, а для восстановления формы черепа в качестве ребра жесткости используют одну, две и более пластины из пористого никелида титана, повторяющие форму черепа, соответствующие длине дефекта, шириной 5,0-15,0 мм, толщиной 0,1-0,2 мм, уложенные поднадкостнично, наружно сетчатых структур, с опорой на костные края дефекта на 3,0-5,0 мм, предварительно насыщенные остеогенной тканью, фиксированные мини-скобами из никелида титана к реципиентным костям черепа.
| СПОСОБ ПЛАСТИКИ ОБШИРНЫХ ПОСТРЕЗЕКЦИОННЫХ ОКОНЧАТЫХ ДЕФЕКТОВ СТЕНОК ГРУДНОЙ КЛЕТКИ И/ИЛИ СВОДА ЧЕРЕПА | 2009 |
|
RU2393808C1 |
| СПОСОБ РЕКОНСТРУКЦИИ АЛЬВЕОЛЯРНОГО ОТРОСТКА ВЕРХНЕЙ ЧЕЛЮСТИ У БОЛЬНЫХ С ВРОЖДЕННЫМИ РАСЩЕЛИНАМИ | 2005 |
|
RU2286730C1 |
| СПОСОБ ПЛАСТИКИ КОСТНОГО ДЕФЕКТА СВОДА ЧЕРЕПА | 2007 |
|
RU2357678C1 |
| РАДКЕВИЧ А.А | |||
| Реконструкция костных дефектов свода черепа с использованием имплантов на основе никелида титана | |||
| Актуальные вопросы современной хирургии: сб | |||
| науч.-практ | |||
| работ | |||
| Красноярск: Версо, 14-15 марта 2018, стр | |||
| Синхронизирующее устройство для аппарата, служащего для передачи изображений на расстояние | 1920 |
|
SU225A1 |
| HABIJAN T | |||
| The biocompatibility of | |||
Авторы
Даты
2019-11-19—Публикация
2018-10-08—Подача