Использование метода 3D ультразвукового сканирования матки для дифференциации внутриматочной перегородки седловидной формы и определения сосудистого кровотока с целью оперативного лечения - позволяет выявить новый вариант аномалии матки, наиболее распространенный в популяции женщин и приводящий к нарушению детородной функции. Относится к методу функциональной диагностики в акушерстве-гинекологии, который может найти широкое применение в специализированных акушерско-гинекологических стационарах, перинатальных центрах; а также в может осуществляться в качестве скриннингового метода в первичном звене городских поликлиник и женских консультаций. Метод 3D ультразвукового сканирования для выявления врожденных аномалий матки может быть внедрен в повседневную практику акушеров-гинекологов, репродуктологов, детских гинекологов, урологов и хирургов.
Аномалии матки и влагалища наблюдаются у 5.5% женщин в общей популяции, а у пациенток с нарушением репродуктивной функции этот показатель может достигать 16-20% (Адамян Л.В., 2016; Fedele L. et al., 2006; Heinonen P.K., 2015).
По данным В.М. Сидельниковой (2006), у 20-25% пациенток с привычным невынашиванием беременности одной из основных причин потери беременности и отсутствия эффекта от проводимой терапии может быть врожденная аномалия матки, ранее не диагностированная при проведении 2D ультразвукового сканирования.
Среди всех аномалий внутренних половых органов, наиболее часто встречаются седловидная матка (3.9%), а у больных с нарушением репродуктивной функции неполная внутриматочная перегородка (4.1%). Седловидная матка считается вариантом нормы и не является показанием для оперативного лечения. В то время как, неполная внутриматочная перегородка в 97% является причиной потери беременности (внутриутробной гибели плода) на ранних сроках.
При полной внутриматочной перегородке (также, при удвоении матки) часть пациенток благополучно вынашивают беременность без оперативного лечения, лишь после потери беременности рекомендовано ее рассечение. Прогноз течения беременности зависит от анатомической формы аномалии, и интенсивности кровообращения (микроциркуляции) в миометрии. Для определения показаний к оперативному лечению целесообразно изучение интенсивности кровотока и микроциркуляции непосредственно в миометрии внутриматочной перегородки.
Показатели восстановления репродуктивной функции после хирургической коррекции аномалий матки неудовлетворительные: частота наступления беременности составляет около 22,6-40% (Hickok, Tongue Е.А., Var Т., 2011), а потери беременности у оперированных больных превышают 55% (Nouri, 2010).
Основным методом скрининга (выявления) аномалий матки в общей популяции женщин является 2D ультразвуковое исследование, позволяющее в 91-96% выявить форму недоразвития внутренних половых органов. При необходимости проведения дифференциальной диагностики формы порока используется 3D ультразвуковое исследование или магнитно-резонансная томография.
В 2016 году нами разработан и внедрен в гинекологическую клиническую практику метод функциональной магнитно-резонансной томографии, который имеет высокую степень диагностической ценности (чувствительность = 96%, специфичность = 86,3%), однако является высоко затратным методом и доступен лишь для использования в крупных перинатальных центрах и высокоспециализированных стационарах. Метод функциональной магнитно-резонансной томографии проводится с использованием парамагнитного контрастного агента, (Гадодиамид 0,2 мл/кг массы тела), что позволяет оценить микроциркуляцию и тканевую перфузию в миометрии и в области внутриматочной перегородки; представленные графическими изображениями и цветным картированием.
Поэтому представляет интерес развитие и внедрение более доступного и не менее информативного метода функциональной диагностики аномалий развития матки.
Верификация пороков развития матки представляет значительные трудности, поскольку необходимо использование современных методов визуализации 2D и 3D УЗИ, МРТ, а также необходимо уточнение формы аномалии при лапароскопии и гистероскопии.
Отсутствие критериев дифференциальной диагностики и единой классификации форм аномалий матки и влагалища приводят к неточности в трактовании характера порока или не распознаванию некоторых вариантов, приводящих к нарушению репродукции (самопроизвольным выкидышам и бесплодию).
Основными показаниями для проведения 3D ультразвуковой диагностики являются:
1. Сложности в дифференциальной диагностике формы порока развития после использования стандартных методов инструментального обследования, включая 2D УЗИ с допплерографией.
2. Существенные противоречия клинической картины заболевания и данных, полученных с помощью осмотра, 2D УЗИ.
3. Нарушение репродуктивной функции (бесплодие и невынашивание беременности) неясного генеза или отсутствие эффекта от проведения терапии.
Противопоказаний к проведению 3D УЗИ не выявлено.
Подготовка пациенток к 3D УЗИ при исследовании органов малого таза в плановом порядке включает в себя: накануне исследования необходимо опорожнить мочевой пузырь; очищающая клизма в конце дня - не менее, чем за 10-12 часов до исследования.
Публикации о применении методики 3D УЗИ для оценки кровотока в миометрии при врожденных аномалиях матки, особенно, при внутриматочной перегородке - отсутствуют.
С целью оптимизации тактики оперативного лечения и восстановления репродуктивной функции у 20 пациенток с аномалиями матки произведено 2D ультразвуковое исслелование, для уточнения формы аномалии у 5 пациенток выполнено 3D ультразвуковой исследование, с последующей верификацией во время оперативного лечения (лапароскопии и гистероскопии).
УЗИ органов малого таза выполняли в отделении ультразвуковой и функциональной диагностики ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации (руководитель отделения - д.м.н., профессор А.И. Гус) с помощью приборов GE Voluson Е10 (США) используют трансабдоминальный и трансвагинальный датчики 3,5 и 9,0 МГц.
Первым этапом исследования органов малого таза (матки и придатков) проводят рутинное 2D ультразвуковое исследование с заполнением стандартного протокола. При эхографии проводят серию продольных, поперечных и косых сканирований в режиме реального времени. Зону интереса подвергают детальному исследованию по оценке васкуляризации методом HD-Flow (высокочувствительная двунаправленная допплерография для исследования кровотока).
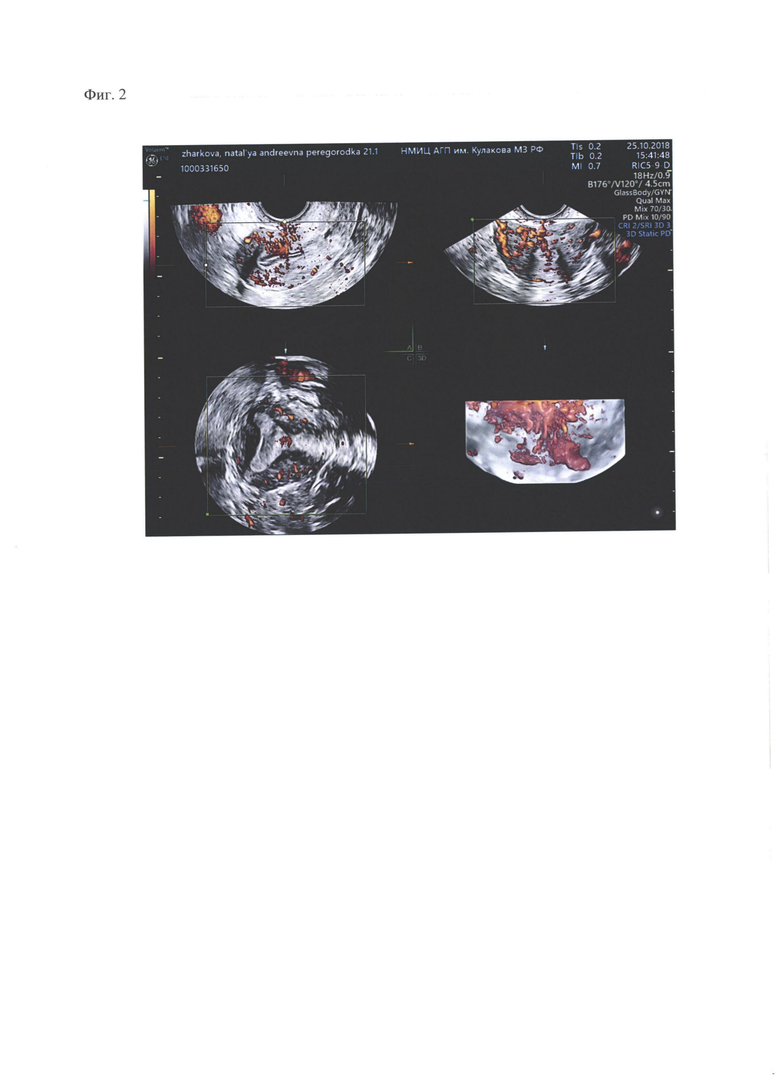
Заключительным этапом исследования проводят 3D сканирование сначала в серошкальном представлении, применятся технология VCI (модуль объемной визуализации с контрастированием, опция OmniView), что повышает контрастное разрешение и улучшает визуализацию области интереса в любой плоскости сечения, даже при исследовании структур неправильной формы. Для объективной оценки степени васкуляризации зоны интереса в миометрии также используют 3D сканирование с применением технологии HD-Flow. Это обеспечивает четкую прорисовку сосудов как в режиме серошкального представления, так и в режиме GlassBody (3D-реконструкция изображения сосудов в режиме цветового допплеровского картирования без представления объекта исследования в серой шкале, что позволяет оценить сосудистую архитектонику зоны интереса). Для оценки количественных параметров кровотока применяются параметры VI (индекс объемной васкуляризации), FI (объемный индекс потока) и VFI (интегральный перфузионный показатель).
Все полученные данные архивируются во внутренней памяти прибора, а также дублируются на внешний твердотельный носитель информации.
При клиническом исследовании получены данные: Клинический пример №1:
Ж-ва 28 лет.
Жалобы на отсутствие беременности в течение 3 лет супружеской жизни без предохранения.
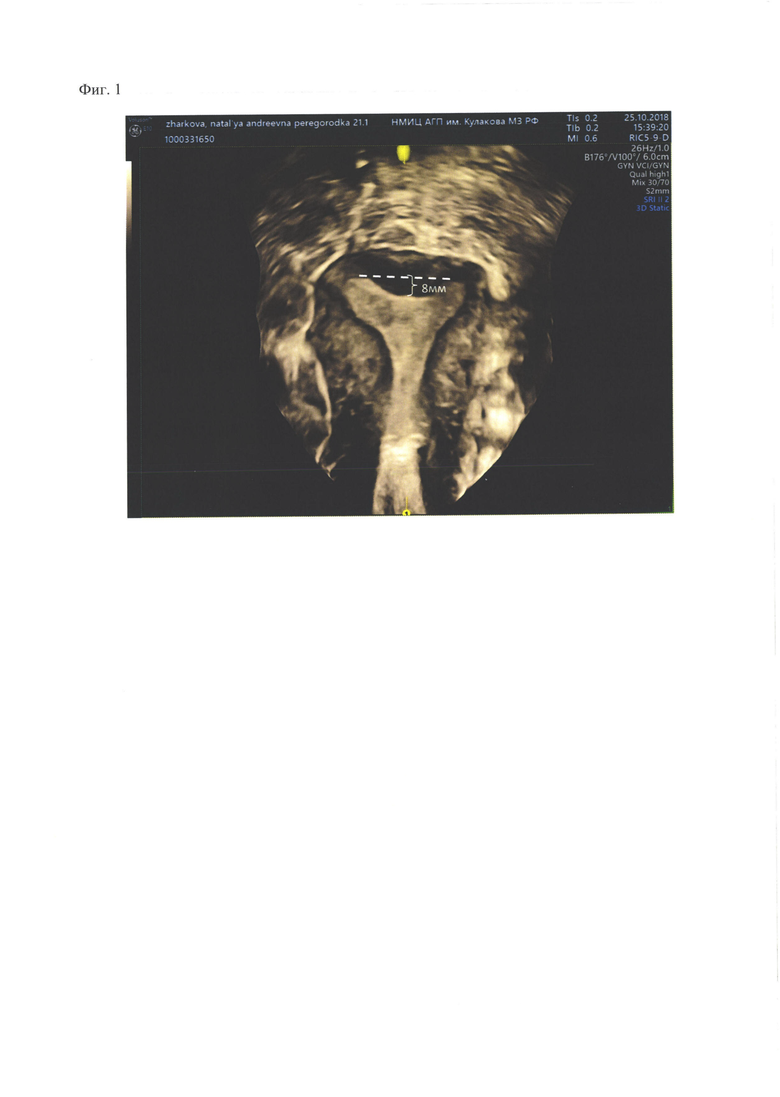
3D УЗИ сканирование (Фиг. 1). Ориентация срезов: аксиальная, фронтальная, сагиттальная.
Матка в положении anteflexio, деформирована, размерами: передне-задний 41 мм, билатеральный 64 мм, продольный 56 мм. Толщина функционального слоя до 7 мм. В полости матки определяется неполная внутриматочная перегородка седловидной формы, протяженностью мышечной части до 12 мм, в основании до 6 мм. УЗ-сигнал от миометрия в области основания перегородки несколько негомогенный, имеются признаки вунтреннего эндометриоза.
Заключение: ультразвуковая картина неполной внутриматочной перегородки седловидной формы, признаками снижения кровотока в основании перегородки.
Клинический пример №2: Пациентка С-ва 35 лет.Наблюдается по поводу бесплодия 8 лет. Проведено 3 попытки ЭКО, без эффекта. После четвертого переноса наступило зачатие (биохимическая беременность), однако прервалась на 5 неделе.
Проведено 3D УЗИ сканирование. Ориентация срезов: аксиальная, фронтальная, сагиттальная.
Матка в положении anteversio, правильной формы, размерами: передне-задний 34 мм, билатеральный 56 мм, продольный 43 мм. Толщина функционального слоя до 8 мм. Определяется неполная внутриматочная перегородка на широком основании протяженностью до 10 мм в области дна, седловидной формы. УЗ-сигнал от миометрия в области основания перегородки несколько негомогенный. Правый яичник обычно расположен, размерами 32×24×38 мм с множественными жидкостными включениями. Левый яичник обычно расположен, размерами 29×26×31 мм с множественными жидкостными включениями.
Определяется нормальный кровоток в миометрия области дна, передней, задней и боковых стенок матки. Кровоток снижен по всей протяженности внутриматочной перегородки, по сравнению с миометрием области дна и маточных углов.
Заключение: УЗИ картина неполной внутриматочной перегородки седловидной формы с признаками снижения кровотока в области перегородки.
Клинический пример №3: Пациентка К-ва 29 лет.
Жалобы на невынашивание беременности: в анамнезе 3 неразвивающиеся беременности в сроке 7-8 недель.
3D УЗИ сканирование. Ориентация срезов: аксиальная, фронтальная, сагиттальная.
Матка в положении anteversio, правильной формы, размерами: передне-задний - 36 мм, билатеральный - 58 мм, продольный - 48 мм. Толщина функционального слоя до 9 мм. Определяется неполная внутриматочная перегородка на широком основании, седловидной формы (протяженностью до 8 мм). Кроме того, УЗ-сигнал от миометрия в области основания перегородки несколько не гомогенный. Правый яичник обычно расположен, размерами 29×20×38 мм с множественными жидкостными включениями, определяется расширенная до 24 мм маточная труба. Левый яичник обычно расположен, размерами 28×24×20 мм с множественными жидкостными включениями.
Заключение: ультразвуковая картина неполной внутриматочной перегородки седловидной формы, с признаками снижения кровотока в основании перегородки и левой боковой стенке матки.
Проведенные исследования показали, что метод 3D УЗИ позволяет уточнить форму аномалии матки и оценить кровоток в миометрии, в том числе во внутриматочной перегородке седловидной формы.
Учитывая жалобы пациенток на отсутствие наступления беременности, в том числе, после неоднократных попыток экстракорпорального оплодотворения (ЭКО), а также невынашивание беременности, при наличии выявленной аномалии матки внутриматочной перегородке седловидной формы, решено произвести хирургическую коррекцию порока. Оперативное лечение выполнено с помощью гистерорезектоскопии, под лапароскопическом контролем, при котором уточнена форма аномалии матки.
При верификации внутриматочной перегородки седловидной формы, этим пациенткам произведена ее рассечение с помощью гистерорезектоскопи.
При гистероскопии шейка матки одна с одним цервикальным каналом; в полости матки в области дна имеется внутриматочная перегородка седловидной формы, устья маточных труб расположены в маточных углах на глубине 8-12 мм.
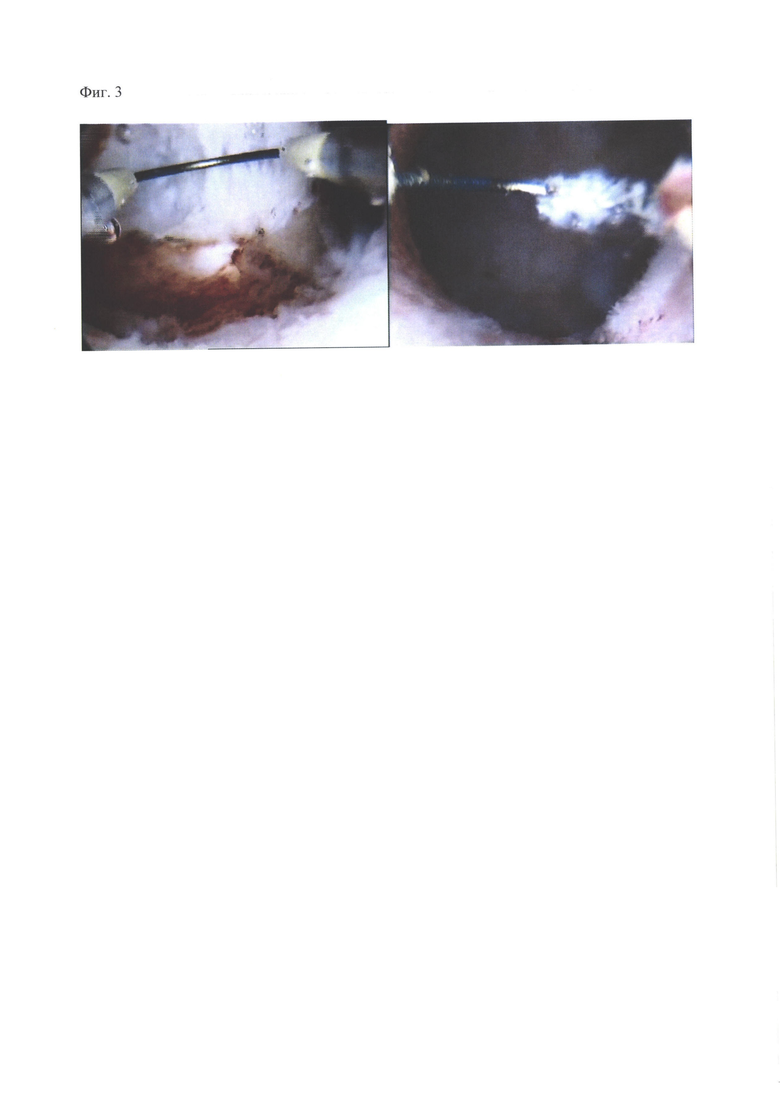
При гистерорезектоскопии использовали гистероскоп «Karl Storz» (Германия) с наружным диаметром 8 мм, с оптикой 0 градусов. Предварительно расширяли цервикальный канал расширителями Гегара до №10,0-10,5. В качестве жидкостной среды использовали 5% раствор глюкозы. Введение жидкости с помощью гистероскопической помпы фирм Karl Stortz. Объем вводимой жидкости составил от 1.0 до 2.0 л, скорость подачи жидкости - 150-400 мл в минуту, среднее давление в полости матки - 60-80 мм.рт.ст. Рассечение внутриматочной перегородки произведено в раннюю фазу пролиферации методом гистерорезектоскопии с помощью монополярной П-образной петли с, мощностью тока 60 Вт. Произведено рассечение седловидной перегородки в области дна до уровня устьев маточных труб, до формирования единой грушевидной полости матки (Фиг. 3).
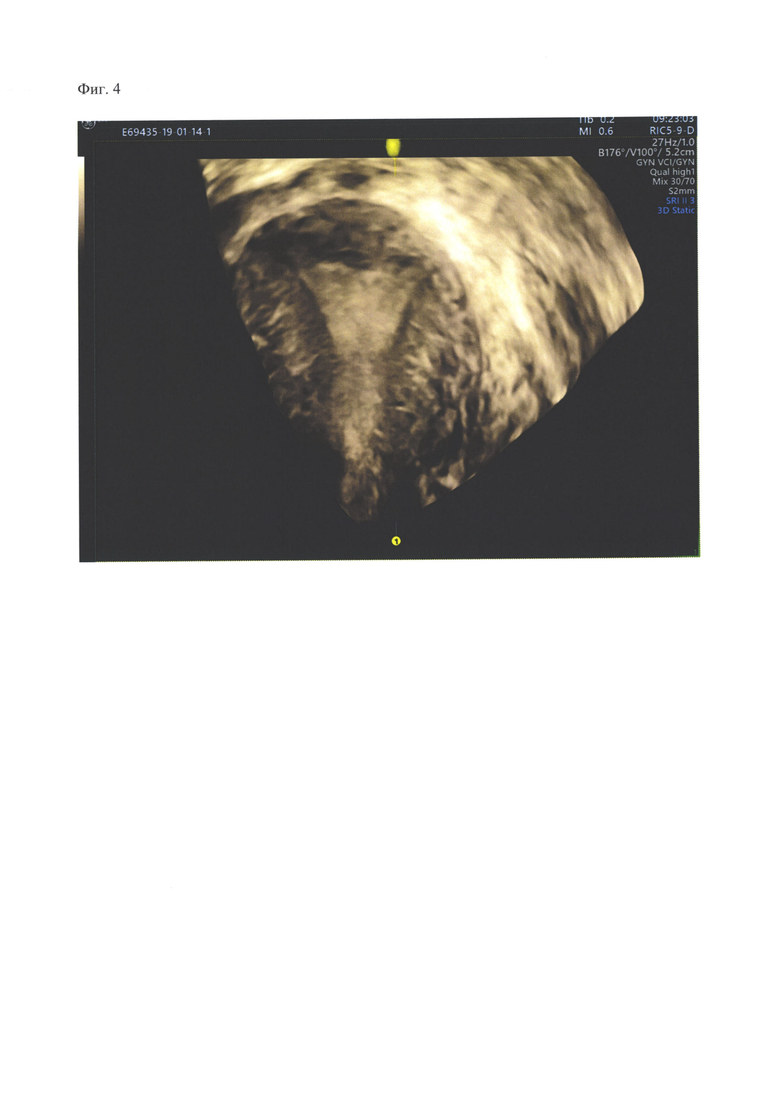
При контрольном 3D ультразвуковом исследовании у пациентки Ж-вой (клинический пример №1) после рассечения внутриматочной перегородки, полость матки нормальной формы (Фиг. 4). Возможно планировать беременность через 3 месяца после операции.
Фиг. 1. 3D ультразвуковое сканирование во фронтальной плоскости. В области дна матки имеется неполная внутриматочная перегородка седловидной формы шириной около 25 мм, протяженностью 8 мм. Ультразвуковой сигнал в области перегородки гипоэхогенный.
Фиг. 2. Допплерография в сагиттальном, фронтальном и поперечном сечениях. В области дна на протяжении седловидной перегородки зоны аваскулярны, кровоток резко снижен. В области миометрия передней, задней и боковых стенок матки кровоток выражен, определяются пульсирующий артериальный и венозный кровоток.
Фиг. 3. Этапы операции рассечения неполной внутриматочной перегородки монополярным электродом при гистерорезектоскопии.
Фиг. 4. Контрольное 3D ультразвуковое исследование во фронтаьной плоскости после рассечения неполной внутриматочной перегородки седловидной формы. Полость матки нормальной формы, внутренний контур полости матки в области дна - ровный, седловидная перегородка рассечена методом гистерорезектоскопии.
Список литературы
1. Адамян Л.В., Курило Л.Ф., Глыбина Т.М., Макиян З.Н. «Аномалии развития женских половых органов: новый взгляд на морфогенез» // Проблемы репродукции, 2009, №4, с. 10-19
2. Адамян Л.В., Панов В.О., Макиян З.Н., Панова М.М., Кулабухова Е.А. «Магнитно-резонансная томография в дифференциальной диагностике аномалий матки и влагалища» // Проблемы репродукции, 2009, №5, с. 14-27
3. Адамян Л.В., Панов В.О., Макиян З.Н., Панова М.М., Кулабухова Е.А. «Магнитно-резонансная томография в диагностике пороков развития матки и влагалища» // Медицинская визуализация 2009, №6, с. 100-113.
4. Адамян Л.В., Курило Л.Ф., Окулов А.Б., Степанян А.А. Богданова Е.А., Глыбина Т.М., Макиян З.Н Систематизация нозологических форм аномалий женских половых органов. // «Проблемы репродукции», №3, 2010, с. 10-14.
5. Макиян З.Н. «Аномалии женских половых органов: систематизация и тактика оперативного лечения», Докт. дисс., М. 2011. - 229 с.
6. Макиян, З.Н. Варианты оперативного лечения при аномалиях женских половых органов / З.Н. Макиян // АГ-Инфо. - 2011. - №1. - С. 32-43.
7. Сидельникова, В.М. Невынашивание беременности: руководство для практикующих врачей / В.М. Сидельникова, Г.Т. Сухих. - М.: Мед. Информ. Агенство, 2010. - 534 с. - С. 291-294.
8. Сидельникова, В.М. Подготовка и ведение беременности у женщин с привычным невынашиванием: методические пособия и клинические рекомендации / В.М. Сидельникова. - М.: Медпресс-информ, 2013. - С. 112-119, 196-198.
9. Chan YY, Jayaprakasan K, Zamora J, Thornton JG, Raine-Fenning N, Coomarasamy A. The prevalence of congenital uterine anomalies in unselected and high-risk populations: a systematic review. Human Reproduction Update. 2011; 17(6):761-771. doi:10.1093/humupd/dmr028.
10. Buttram VC, Gibbons WE Mullerian anomalies: a proposed classification (an analysis of 144 cases). Fertil Steril. 1979; 32:40-46
11. Acien P, Acien M, Sanchez-Ferrer M. Complex malformations of the female genital tract New types and revision of classification. Hum Reprod 2004 Nov 10; 117(1):105-8.
12. Grimbizis GF, Campo R. Congenital malformations of the female genital tract: the need for a new classification system. Fertil Steril. 2010 Jul; 94(2):401-7. doi: 10.1016/j.fertnstert. 2010.02.030. Epub 2010 Mar 31.
13. Grimbizis G, Gordts S, Di Spiezio Sardo D, Brucker S, De Angelis C, Gergolet M, Tin-Chiu Li, Tanos V, Bro-lmann H, Gianaroli L, et al. The ESHRE/ESGE consensus on the classification of female genital tract congenital anomalies. Hum Reprod 2013 Aug; 28(8):2032-44; http.//dx.doi.org/10.1093/humrep/det098
14. Dietrich JE, Millar DM, Quint EH. Obstructive Reproductive Tract Anomalies. Journal of Pediatric and Adolescent Gynecology. 2014; 27:396-402.
15. T.J. Mathews, M.S.; Marian F. MacDorman, Ph.D.; and Marie E. Thoma, Ph.D. Infant Mortality Statistics From the 2013 Period Linked Birth/Infant Death Data Set. Division of Vital Statistics U.S. DEPARTMENT OF HEALTH AND HUMAN SERVICES Centers for Disease Control and Prevention National Center for Health Statistics National Vital Statistics System. August 6, 2015
16. Makiyan Z. New theory of uterovaginal embryogenesis. Organogenesis 2016; 12(1):33-41; https://doi.org/10.1080/15476278.2016.1145317
17. Makiyan Z, Adamyan LV, Bychenko VG, Miroshnikova NA, Kozlova AV. Functional magnetic resonance imaging for determination of blood perfusion in symmetric anomalies. Obstetrics&Gynecology, 2016; 10:73-79.
18. Makiyan Z, Miroshnikova N, Adamyan L, Bychenko V, Kozlova A. Reproductive surgery of uterovaginal anomalies. Journal of Minimally Invasive Gynecology 2017(24); 7:179.
19. Tomazevic T, Ban-Frangez H, Ribic-Pucelj M, Premru-Srsen T, Verderik I (2007) Small uterine septum is an important risk variable for preterm birth. Eur J Obstet Gynecol Reprod Biol 135:154-157.
20. Troiano RN, McCarthy SM (2004)  duct anomalies: imaging and clinical issues. Radiology 233:19-34.
duct anomalies: imaging and clinical issues. Radiology 233:19-34.
21. Grimbizis G. et al. Clinical implications of uterine malformations and hysteroscopic treatment results. Hum. Reprod. Update. 2001(7); 2:161-174.
22. Niknejadi M. et al. Comparison of two dimensional and live three dimensional ultrasounds for the diagnosis of septated uterus. Iran. J. Reprod. Med. 2014(12); 8:547-554.
23. Paradisi R. et al. Hysteroscopic metroplasty: reproductive outcome in relation to septum size. Arch Gynecol Obstet. 2014; 289:671-676.
24. Letterie, G.S. Management of congenital uterine abnormalities. Reprod. Biomed. Online. 2011 (23); 1:40-52.
25. Ludwin, A. Comparison of the ESHRE-ESGE and ASRM classifications of  duct anomalies in every day. Hum. Reprod. - 2015; 30(3):569-580.
duct anomalies in every day. Hum. Reprod. - 2015; 30(3):569-580.
26. Robbins J.B. et al.  duct anomalies: embryological development, classification, and MRI assessment. Magn Reson Imaging. 2015(41); 1:1-12.
duct anomalies: embryological development, classification, and MRI assessment. Magn Reson Imaging. 2015(41); 1:1-12.
27. Prior M. et al. Outcome of assisted reproduction in women with congenital uterine anomalies: a prospective observational study. Ultrasound Obstet. Gynecol. 2017(51); 1:110-117.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ фундальной эксцизии, включающий иссечение фиброзной ткани субэндометриального слоя матки с помощью гистерорезектоскопии | 2021 |
|
RU2769135C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ВНУТРИМАТОЧНОЙ ПЕРЕГОРОДКИ И СЕДЛОВИДНОЙ ФОРМЫ МАТКИ У ЖЕНЩИН РЕПРОДУКТИВНОГО ВОЗРАСТА | 2021 |
|
RU2784575C2 |
| Метод функциональной магнитно-резонансной томографии для определения перфузионного кровотока при врожденных аномалиях матки с использованием парамагнитного контрастного агента | 2015 |
|
RU2611762C1 |
| Способ оценки состояния перфузионного кровотока маточных рудиментов с помощью цветового допплеровского картирования | 2020 |
|
RU2746663C1 |
| Способ трехмерного хирургического ремоделирования эндометриальной полости при врожденном сужении полости матки у пациенток, страдающих бесплодием и невынашиванием беременности | 2024 |
|
RU2829765C1 |
| УЛЬТРАЗВУКОВОЙ СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ АНОМАЛИЙ РАЗВИТИЯ МАТКИ | 2016 |
|
RU2671420C2 |
| Способ метропластики по созданию маточно-цервикального соустья после предшествовавшего полного отрыва тела матки от шейки матки | 2022 |
|
RU2811658C1 |
| Метод функциональной магнитно-резонансной томографии для определения перфузионного кровотока в области рубца после кесарева сечения | 2020 |
|
RU2727313C1 |
| СПОСОБ ЛЕЧЕНИЯ УГРОЖАЮЩЕГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ВО 2-3 ТРИМЕСТРЕ БЕРЕМЕННОСТИ | 2012 |
|
RU2514542C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ УЗЛОВОЙ ФОРМЫ АДЕНОМИОЗА И МИОМЫ МАТКИ | 2021 |
|
RU2787804C1 |
Изобретение относится к медицинской технике, а именно к средствам 3D ультразвукового сканирования матки. Способ 3D ультразвукового сканирования матки для дифференциации внутриматочной перегородки седловидной формы и определения сосудистого кровотока с целью оперативного лечения, заключающийся в том, что с помощью приборов GE Voluson Е10 (США) с использованием трансабдоминального и трансвагинального датчиков 3,5 и 9,0 МГц проводят 3D сканирование сначала в серошкальном представлении, применяя технологию VCI модуль объемной визуализации с контрастированием, затем используют 3D сканирование с применением технологии HD-Flow и получают четкую прорисовку сосудов как в режиме серошкального представления, так и в режиме GlassBody 3D-реконструкции изображения сосудов в режиме цветового допплеровского картирования без представления объекта исследования в серой шкале, после чего оценивают сосудистую архитектонику зоны интереса. Для оценки количественных параметров кровотока применяют параметры VI - индекс объемной васкуляризации, FI - объемный индекс потока и VFI - интегральный перфузионный показатель. Изобретение позволяет повысить точность дифференциальной диагностики. 4 ил., 3 пр.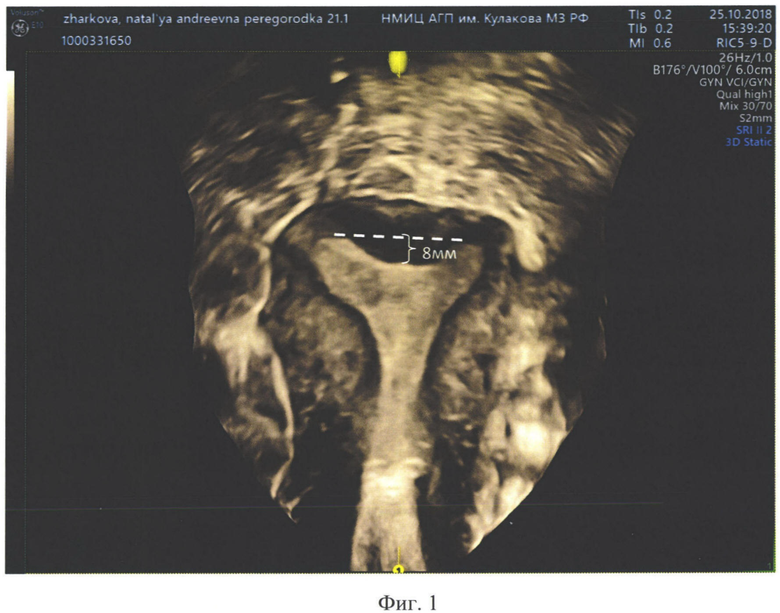
Способ 3D ультразвукового сканирования матки для дифференциации внутриматочной перегородки седловидной формы и определения сосудистого кровотока с целью оперативного лечения, отличающийся тем, что с помощью приборов GE Voluson Е10 (США) с использованием трансабдоминального и трансвагинального датчиков 3,5 и 9,0 МГц проводят 3D сканирование сначала в серошкальном представлении, применяя технологию VCI модуль объемной визуализации с контрастированием, затем используют 3D сканирование с применением технологии HD-Flow, далее получают четкую прорисовку сосудов как в режиме серошкального представления, так и в режиме GlassBody 3D-реконструкции изображения сосудов в режиме цветового допплеровского картирования без представления объекта исследования в серой шкале, затем оценивают сосудистую архитектонику зоны интереса, для оценки количественных параметров кровотока применяют параметры VI - индекс объемной васкуляризации, FI - объемный индекс потока и VFI - интегральный перфузионный показатель.
| О.В.ШАБРИНА и др | |||
| Значимость двухмерной и трехмерной эхографии в диагностике опухолей стромы полового тяжа | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| Н.А.МИРОШНИКОВА | |||
| Оптимизация хирургического лечения женщин с симметричными аномалиями матки с учетом кровотока в миометрии, | |||
Авторы
Даты
2019-11-29—Публикация
2019-04-25—Подача