Область техники.
Изобретение относится к медицине, а именно к онкологии и гинекологии, в частности к хирургическому лечению рака эндометрия IA-IB стадии у больных с морбидным ожирением (ИМТ ≥ 40 кг/м2).
Аналоги, прототип.
Проблема лечения рака эндометрия у пациенток с выраженным абдоминальным ожирением не перестает быть актуальной. Ожирение может рассматриваться как фактор неблагоприятного прогноза, поскольку влияет на выбор плана лечения и реализации его этапов. Операции у таких больных и ведение послеоперационного периода сопряжено с повышенным риском осложнений. Около 10% женщин, страдающих начальным раком эндометрия, рассматриваются как условно не операбельные. Больные неоднократно обращаются в различные учреждения, где получают отказ от операции и направляются на лучевую и гормональную терапию. При отсутствии альтернатив данный подход консервативного лечения рассматривается как достаточно эффективный
Один из альтернативных методов классической хирургии - гистерорезектоскопии и абляции эндометрия - не обладает достаточной радикальностью. Снижение эффективности при инвазивном раке, а также отсутствие, возможности контроля за состоянием полости матки ввиду формирования грубых синехий или ее облитерации - не позволяет широко применять данную методику. Гистерорезектоскопия, по-видимому, может рассматриваться только у функционально неоперабельных больных. (Новикова Е.Г., Пронин С.М. Аблация в лечении предрака и начального рака эндометрия: Мед. технология. М: МНИОИ 2005; 11-14.).
Видеоэндоскопические методики в хирургическом лечении рака эндометрия в последнее время занимают лидирующие позиции, рассматриваются в качестве «золотого стандарта».
Однако у больных с выраженным ожирением имеют существенные технические ограничения. С одной стороны, толщина брюшной стенки у таких пациенток не позволяет использовать стандартные 10,5 см троакары. Применение удлиненных 15 см троакаров усложняет манипуляции ввиду массивности тканей передней брюшной стенки. При этом в некоторых случаях длины даже специальных инструментов бывает недостаточно для проведения их в брюшную полость (Берлев И.В., Ульрих Е.А., Сапаров А.Б., Некрасова Е.А, Микая Н.А., Урманчеева А.Ф., Цыпурдеева А.А, Лапароскопическая гистерэктомия при раке эндометрия у пациенток с ожирением. Журнал акушерства и женских болезней, том LXIII выпуск 6 / 2014, 21-31; Беришвили А.И., Лактионов К.П., Кочоян Т.М, Арзуманян А.Л. и др. Лапароскопические операции у больных с раком тела матки и метаболическим синдромом. Онкология. - 2015. - Т. 4. №3. - С. 35-38).
Применение роботоассистированной хирургии у пациенток с выраженным ожирением является более предпочтительной методикой по сравнению с классической лапароскопией. В зарубежных исследованиях было показано при этом статистически значимое снижение продолжительности операции и конверсий, большее количество удаляемых лимфатических узлов.
Однако необходимость дорогостоящего специального оснащение клиники и подготовка квалифицированных специалистов ограничивает использование данной методики.
Существующие методики операции не предполагают никакого воздействия на крайне избыточную жировую клетчатку брюшной стенки, что сопровождается трудностями в наложении адекватного пневмоперитонеума при стандартном давлении 12 мм.рт.ст. Своей массой (5-20 кг) она создает значительное сопротивление увеличению объема брюшной полости. Повышенное интраабдоминальное давление, в сочетании с ожирением и положением Тренделенбурга также затрудняет осуществление адекватной искусственной вентиляции легких во время операции. Нарастающее пиковое давление вдоха может привести к баротравме легких, а неадекватная искусственная вентиляция к гипоксемии и дыхательному ацидозу.
Особое внимание необходимо уделить гемодинамическим эффектам пневмоперитонеума и их важности с учетом коморбиности данного контингента больных. Известно, что происходит увеличение общего сосудистого сопротивления, а в ответ на уменьшение венозного возврата снижается сердечный выброс, что создает дополнительный трудности в обеспечении интраоперационной безопасности пациентки.
Таким образом, объективные сложности в лечении данной группы больных послужили причиной поиска новых способов оперативных вмешательств у больных раком эндометрия, страдающих выраженным абдоминальным ожирением.
Впервые идея объединения пластической хирургии с гинекологическим операциями реализована в 1994 г Cosin JA et al на 9-ти пациентках. Авторы выполняли различные виды хирургических вмешательств в малом тазу (в основном по поводу рака эндометрия) у пациенток с морбидным ожирением. Преимущества такого лечебного подхода, были обусловлены снижением числа серьезных осложнений. На первом этапе выполнялось иссечение кожно-жирового лоскута брюшной стенки (панникулэктомия), затем - основная операция путем лапаротомии. Выполнение симультанного хирургического вмешательства позволяло в целом снизить риски операции среди данной группы пациенток (Cosin JA, Powell JL, Donovan JT, Stueber K. The safety and efficacy of extensive abdominal panniculectomy at the time of pelvic surgery. Gynecol Oncol. 1994 Oct; 55(1):36-40).
Однако известный способа обладает высокой травматичностью и по мере развития видеоэндоскопических технологий стало возможным выполнение операций эквивалентного объема с использованием малоинвазивной хирургии.
Основываясь на имеющемся опыте, нами предложен способ выполнения на первом этапе панникулэктомии, с последующей лапароскопической операцией.
Техническим результатом предлагаемого изобретения является проведение радикального хирургического лечения рака эндометрия IA-IB стадии с минимальным числом осложнений.
Указанные технические и лечебные результаты при осуществлении изобретения достигаются за счет того, что также как в известном способе иссекают кожно-жировой лоскут и выполняют лапароскопическую (надо убрать) гистерэктомию.
Особенностью заявляемого способа является то, что перед операцией на коже живота в положении пациентки лежа на спине наносят предварительную разметку, ориентирами являются пупок и верхние передние подвздошные ости, маркируют две поперечные изогнутые книзу линии одна над другой, соединяющие данные анатомические структуры, затем больную укладывают на операционном столе в литотомическом положении, так чтобы бедра и туловище располагались в одной горизонтальной плоскости и после обработки операционного поля по линиям разметки на первом этапе проводят рассечение кожи: клиновидное иссечение жирового лоскута проводят в поперечном направлении до апоневроза, затем проводят изоляцию открытых краев подкожной жировой клетчатки, лоскут удаляют, устанавливают лапаропорты 10,5 см: 2 троакара диаметром 11 мм в околопупочной и левой подвздошной области, 2 троакара 5 мм - в правой подвздошной и надлобковой областях, больного на операционном столе переводят в положение Тренделенбурга до 30°, далее коагулируют и пересекают сосуды воронко-тазовых и круглых связок матки, коагулируют маточные трубы, затем устанавливают маточный манипулятор и после мобилизации маточных сосудов проводят их лигирование с последующей кольпотомией на уровне сводов, трансвагинально извлекают матку и ушивают влагалище отдельными узловыми швами. При наличии показаний выполняют лапароскопическую лимфаденэктомию проксимально от развилки общих подвздошных сосудов до вены, огибающей подвздошную кость дистально, снаружи от генитофеморального нерва, до пупочной артерии и запирального нерва изнутри и кзади.
Изобретение поясняется подробным описанием, клиническими примерами и иллюстрациями, на которых изображено:
Фиг. 1 - фотоиллюстрация пациентки М., выполнена предоперационная разметка.
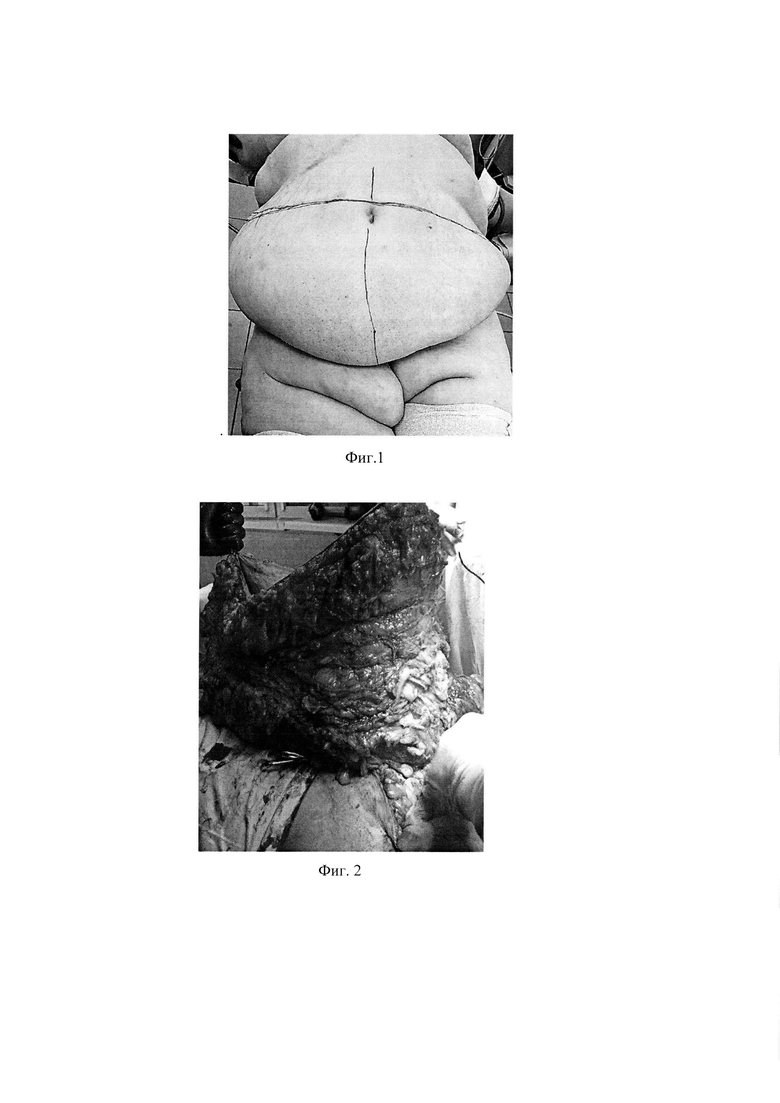
Фиг. 2 - фотоиллюстрация пациентки М. во время операции: иссечен кожно-жировой лоскут.
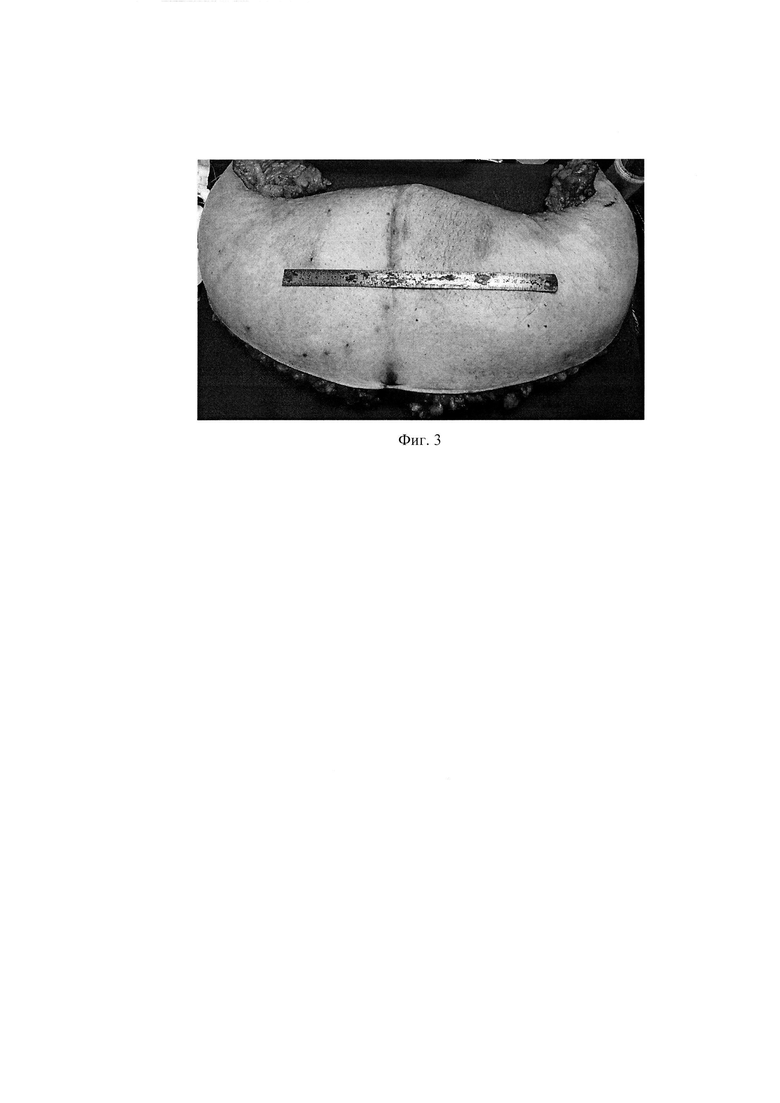
Фиг. 3 - удаленный кожно-жировой лоскут.
Способ осуществляют следующим образом.
Перед операцией наносят предварительную разметку на коже живота в положении пациентки лежа на спине. Ориентирами являются пупок и верхние передние подвздошные ости. Маркируют две поперечные изогнутые книзу линии одна над другой, соединяющие данные анатомические структуры. Верхняя линия в зависимости от планируемого объема удаления тканей может проходить как под, так и над пупком. В последнем случае пупок удаляется в составе лоскута, о чем предварительно предупреждают больную. Затем пациентку укладывают на операционном столе в литотомическом положении, так чтобы бедра и туловище располагались в одной горизонтальной плоскости. После тщательной обработки операционного поля по линиям разметки на первом этапе проводят рассечение кожи. Клиновидное иссечение жирового лоскута проводят в поперечном направлении до апоневроза. Затем проводят изоляцию открытых краев подкожной жировой клетчатки с использованием больших салфеток, смоченных раствором антисептика.
После удаления лоскута устанавливают лапаропорты (длина 10,5 см): 2 троакара диаметром 11 мм в околопупочной и левой подвздошной области, 2 троакара 5 мм - в правой подвздошной и надлобковой областях. Выполняют гистерэктомию и, при необходимости, лимфаденэктомию. На первом этапе коагулируют и пересекают сосуды воронко-тазовых и круглых связок матки, коагулируются маточные трубы, затем устанавливают маточный манипулятор. После мобилизации маточных сосудов проводят их лигирование с последующей кольпотомией на уровне сводов, трансвагинальное извлечения матки и ушивание влагалища отдельными узловыми швами. Подвздошно-обтураторная лимфаденэктомия выполняют вдоль наружных подвздошных сосудов от развилки общих дистально до вены, огибающей подвздошную кость, наружная и внутренняя границы - генитофеморальный нерв и пупочная артерия соответственно; задней границей является дно обтураторной ямки с запиральным нервом.
Для расширения операционного поля используют умеренное положение Тренделенбурга (до 30°) в сочетании с плечевыми упорами, предотвращающими диспозицию больного на операционном столе.
После выполнения гистерэктомии троакары извлекают из брюшной полости и переходят к этапу послойного ушивания раны. После тщательной санации раствором антисептика на подкожную жировую клетчатку накладывают два ряда узловых швов. Кожа ушивают отдельными узловыми швами.
В послеоперационном периоде в качестве антибиотикопрофилактики используют препараты широкого спектра действия в отношении грамположительной и грамотрицательной флоры (например, цефалоспорины III поколения). Предпочтительной является ранняя активизация пациенток и питание. Выполняют ультразвуковое исследование малого таза, послеоперационного шва и вен нижних конечностей в динамике.
Клинический пример выполнения способа.
Пациентка М., 70 лет, масса тела 137 кг, находилась на лечении в хирургическом стационаре 14 койко-дней.
Клинический диагноз: Рак эндометрия IA стадии cT1aN0M0.
Сопутствующая патология: Ожирение III степени (ИМТ = 45), Киста левой доли щитовидной железы. Хронический аутоиммунный тиреодит с узлообразованием. Эутиреоз. Церебро-васкулярная болезнь, хроническая ишемия головного мозга. Дорсопатия распространенная. Двусторонний гонартроз.
Анамнез: на фоне 20 лет менопаузы кровянистые выделения из половых путей. Обратилась к гинекологу по месту жительства. Выполнено раздельное диагностическое выскабливание матки. Низко дифференцированная аденокарцинома эндометрия с обширными очагами некроза.
Магнитно-резонансная томография малого таза с контрастированием от 02.11.2017 Мочевой пузырь слабого наполнения, стенки неравномерной толщины, содержимое однородное, нижние отделы мочеточников не расширены. Матка в антефлексио, с четкими ровными контурами, тело размерами 43×37 мм, в передней стенке в миометрии отмечается крупный (32×27 мм) миоматозный узел, деформирует и компримирует полость матки. Полость матки неравномерной толщины, на этом фоне в области левого маточного угла (преимущественно) в полости отмечается опухолевая инфильтрация толщиной 7 мм протяженностью 20 мм до внутреннего зева, без убедительных признаков распространения в миометрий. Шейка с четкими контурами, структура без особенностей. Яичники инволютивно изменены. Стенки прямой кишки не утолщены, в сигмовидной кишке - множественные дивертикулы. В полости малого таза свободной жидкости не отмечается. Лимфоузлы визуально не изменены, по ходу левого наружного подвздошного пучка размерами до 13 мм, по ходу правого наружного пучка до 10 мм. Кости без очагов деструкции. Заключение: МРТ-картина сг эндометрия без убедительных признаков инвазии в миометрий на фоне крупной субсерозной миомы.
Пациентке предлагалось, учитывая выраженное ожирение как альтернатива хирургическому лечению - лучевая терапия. Однако больная настаивала на операции.
Принимая во внимание выраженное абдоминальное ожирение, и коморбидность, выполнение лапароскопической либо лапаротомной гистерэкмтоиия сопряжено с высоким риском серьезных осложнений. Таким образом, было решено выполнить операцию по предложенной методике: панникулэктомия лапароскопическая экстирпация матки с придатками.
На первом этапе, по предоперационной разметке (Фиг. 1), двумя поперечными разрезами кожи на 1,5 см выше надлобковой складки и на 1,5 см выше пупка произведено иссечение кожной складки с подлежащей подкожной жировой клетчаткой до апоневроза от правой до левой боковых областей (Фиг. 2). Масса удаленного кожно-жирового лоскута составила 5 кг (Фиг. З). Раневая поверхность укрыта большими салфетками с антисептиком, последние фиксированы к краям кожи с помощью цапок. На втором этапе брюшная полость пунктирована иглой Вереша в околопупочной области, пневмоперитонеум 12 мм рт.ст. В этой же зоне введен троакар 11 мм с лапароскопом. В правой и левой подвздошных областях и на середине расстояния между лобком и пупком введено 2 дополнительных 5 мм троакара и 1 троакар 12 мм. При осмотре брюшной полости удалось создать адекватный для выполнения лапароскопической операции объем брюшной полости, без использования чрезмерного положения Тренделенбурга (более 30 градусов). После удаления избытка жировой клетчатки использование троакаров и инструментов стандартной длинны не имело технических ограничений.
Коагулированы и пресечены круглые и воронко-тазовые связки с обеих сторон. Шейка матки фиксирована пулевыми щипцами, цервикальный канал расширен соответственно №8,5 расширителем Гегара, в полость матки введен наконечник маточного манипулятора. Рассечены передний и задний листки брюшины. Коагулированы и пересечены маточные сосуды с обеих сторон. Матка отсечена от влагалища на уровне влагалищных сводов, эвакуирована из брюшной полости через влагалище. Культя влагалища ушита узловыми викриловыми швами. Троакары извлечены из брюшной полости.
На завершающем этапе проводилась повторная тщательная санация раны растворами антисептиков и ушивание подкожной жировой клетчатки отдельными узловыми швами в три ряда, затем накладывались отдельные узловые швы на кожу.
В послеоперационном периоде пациентка активизирована на первые сутки и удален мочевой катетер.
При плановом гистологическом исследовании неоплазия тела матки представлена умеренно дифференцированной эндометриоидной аденокарциномой с очагами плоско клеточной метаплазии. Опухоль располагается преимущественно в пределах эндометрия с началом инвазии в миометрий на глубину до 3 мм.
Учитывая гистологическую структуру и характер опухоли, объем проведенного лечения, дополнительное лечение не показано.
Таким образом, у пациентки с морбидным ожирением проведено радикальное хирургическое вмешательство адекватного объема по поводу начального рака эндометрия. Профилактическая лучевая терапия в послеоперационном периоде не потребовалась. Больная выписана из стационара на 12-е сутки без осложнений. Шов зажил первичным натяжением. После выписки из стационара пациентка находилась на амбулаторном контроль за состоянием шва в течение 1 месяца у хирурга по месту жительства.
Пример 2.
Больная К, 58 лет, масса тела 145 кг.
Диагноз клинический: Рак эндометрия IA ст. cT1aN0M0
Сопутствующие заболевания: Ожирение IV степени. Гипертоническая болезнь III стадии III степени, риск ССО высокий.
Анамнез: у гинеколога наблюдается нерегулярно. Считает себя больной в течение трех месяцев, когда на фоне постменопаузы отметила появление ациклических кровянистых выделений из половых путей. Обратилась к гинекологу по месту жительства. Выполнена цервикогистероскопия и раздельное диагностическое выскабливание матки. Гистологически - высокодифферецированная аденокарцинома. Для дообследования и лечения обратилась в МНИОИ.
При обследовании:
По данным УЗИ: матка размерами 44×35×38 мм. Структура миометрия диффузно гетерогенная. М-эхо - 11 мм, гиперэхогенной структуры, волнистой структуры. Шейка матки размерами 29,5×30 мм, однородной структуры, контур ровный, кровоток не усилен. По ходу цервикального канала определяется анэхогенные киста размерами до 10 мм. Яичники не визуализируются, в их проекции без очаговых зон.
МРТ малого таза: матка в anteflexio, тело размерами 54×35 мм, с четкими ровными контурами, полость матки расширена, выполнена опухолевым образованием 37×15 мм, промежуточная зона дифференцируется, миометрий однородный. Шейка матки без патологических участков, с единичными кистами в структуре. Яичники инволютивно изменены. Мочевой пузырь умеренного наполнения, стенки не утолщены, содержимое однородное, в просвете дополнительные образования не определяются, нижние отделы мочеточников не расширены. Визуализируемые части толстой кишки (сигмовидная и прямая) структурно) не изменены, признаки утолщения стенок и объемных образований не выявлены. Жидкости в полости малого таза не выявлено. Лимфоузлы не увеличены. Данных за другую очаговую патологи не получено.
Учитывая выраженное ожирение пациентке показано выполнение симультантого хирургического вмешательства - удаление кожно-жирового лоскута на первом этапе.
Выполнена операция - панникулэктомия, лапароскопическая экстирпация матки с придатками.
На первом этапе, после предоперационной разметке, двумя поперечными разрезами кожи на 1,5 см выше надлобковой складки и на 1,5 см ниже пупка произведено иссечение кожной складки с подлежащей подкожной жировой клетчаткой до апоневроза от правой до левой боковых областей. Масса удаленного кожно-жирового лоскута составила 7 кг. Раневая поверхность укрыта большими салфетками с антисептиком, последние фиксированы к краям кожи с помощью цапок. На втором этапе брюшная полость пунктирована иглой Вереша в околопупочной области, пневмоперитонеум 12 мм рт.ст. В этой же зоне введен троакар 11 мм с лапароскопом. В правой и левой подвздошных областях и на середине расстояния между лобком и пупком введено 2 дополнительных 5 мм троакара и 1 троакар 12 мм. При осмотре брюшной полости удалось создать адекватный для выполнения лапароскопической операции объем брюшной полости, без использования чрезмерного положения Тренделенбурга (более 30 градусов). При ревизии: печень, желудок, петли кишечника, париетальная и висцеральная брюшина визуально не изменены. Матка не увеличена. Правый яичник 1,5×2 см, Левый яичник 2×1,5 см, с признаками возрастной атрофии. Маточные трубы с обеих сторон без особенностей, подпаяны к брюшине дугласова пространства.
После удаления избытка жировой клетчатки были использованы троакары и инструменты стандартной длинны.
Коагулированы и пресечены круглые и воронко-тазовые связки с обеих сторон. Шейка матки фиксирована пулевыми щипцами, цервикальный канал расширен соответственно №8,5 расширителем Гегара, в полость матки введен наконечник маточного манипулятора. Рассечены передний и задний листки брюшины. Коагулированы и пересечены маточные сосуды с обеих сторон. Матка отсечена от влагалища на уровне влагалищных сводов, эвакуирована из брюшной полости через влагалище. Культя влагалища ушита узловыми викриловыми швами. Троакары извлечены из брюшной полости.
На завершающем этапе проводилась повторная тщательная санация раны растворами антисептиков и ушивание подкожной жировой клетчатки отдельными узловыми швами в три ряда, затем накладывались отдельные узловые швы на кожу.
В послеоперационном периоде пациентка активизирована на первые сутки и удален мочевой катетер. Послеоперационный период без осложнений.
Гистологическое исследование операционного материала: умереннодифференцированная эндометриоидная аденокарцинома тела матки, с очагами некроза, с инвазией в миометрий на толщину 3 мм (менее 1/2 толщины миометрия). В эндометрии вне опухоли - признаки комплексной атипической гиперплазии желез эндометрия. В истмическом отделе тела матки, шейке матки - опухолевого роста нет. Влагалищная порция шейки матки и цервикальный канал выстланы многослойным плоским и однослойным цилиндрическим эпителием с признаками плоскоклеточной метаплазии. В области зоны трансформации в толще стенки шейки матки - наботовы кисты. В правом и левом яичниках - белые тела, простые кисты. Маточные трубы с паратубарными кистами, очагами склероза стенки. Кожный лоскут обычного гистологического строения.
Учитывая распространенность опухолевого процесса: инвазию в миометрий 3 мм - менее 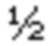 толщины стенки (1,5 см), отсутствие данных за неблагоприятные факторы прогноза, объем операции является радикальны, показано строгое динамическое наблюдение.
толщины стенки (1,5 см), отсутствие данных за неблагоприятные факторы прогноза, объем операции является радикальны, показано строгое динамическое наблюдение.
Использование предложенного способа в клинике позволяет за счет первичного иссечения массивного жирового лоскута создать больший объем брюшной полости, что позволяет избежать чрезмерного положения Тренделенбурга и выполнить весь объем операции при лечении рака эндометрия IA-IB стадии.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ одномоментного выполнения лапароскопической гистерэктомии и рукавной резекции желудка у пациенток с заболеваниями женской репродуктивной системы и ожирением | 2020 |
|
RU2744759C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ СО ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ ТЕЛА МАТКИ I СТАДИИ | 2012 |
|
RU2523647C2 |
| Способ хирургической коррекции сочетанных форм генитального пролапса с помощью лапароскопической комбинированной продольно-поперечной фиксации купола влагалища или шейки матки (варианты) | 2022 |
|
RU2806872C2 |
| Способ хирургического лечения ректоцеле | 2018 |
|
RU2678185C1 |
| СПОСОБ ВЫПОЛНЕНИЯ НЕРВОСБЕРЕГАЮЩЕЙ РАДИКАЛЬНОЙ ГИСТЕРЭКТОМИИ ПРИ РАКЕ ШЕЙКИ МАТКИ IA2-IIA СТАДИИ | 2018 |
|
RU2707439C2 |
| ХИРУРГИЧЕСКИЙ СПОСОБ ЛЕЧЕНИЯ АДЕНОМИОЗА | 2002 |
|
RU2217086C1 |
| Способ метропластики у женщин с диффузно-узловой формой аденомиоза | 2018 |
|
RU2692732C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ ПЛАСТИКИ ПЕРЕШЕЙКА МАТКИ ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ | 2015 |
|
RU2600429C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПРЕЖДЕВРЕМЕННОГО ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ПОСЛЕ РАДИКАЛЬНОЙ ТРАХЕЛЭКТОМИИ С СОХРАНЕНИЕМ ВОСХОДЯЩИХ ВЕТВЕЙ МАТОЧНЫХ АРТЕРИЙ | 2014 |
|
RU2576224C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЭНТЕРОЦЕЛЕ | 2017 |
|
RU2665973C1 |
Изобретение относится к медицине, а именно к онкологии и гинекологии. Перед операцией на коже живота в положении пациентки лежа на спине наносят предварительную разметку, ориентирами являются пупок и верхние передние подвздошные ости. Маркируют две поперечные изогнутые книзу линии одна над другой, соединяющие данные анатомические структуры. Затем больную укладывают на операционном столе в литотомическом положении, так чтобы бедра и туловище располагались в одной горизонтальной плоскости. После обработки операционного поля по линиям разметки на первом этапе проводят рассечение кожи: клиновидное иссечение жирового лоскута проводят в поперечном направлении до апоневроза. Затем проводят изоляцию открытых краев подкожной жировой клетчатки, лоскут удаляют. Устанавливают лапаропорты 10,5 см: 2 троакара диаметром 11 мм в околопупочной и левой подвздошной области, 2 троакара 5 мм - в правой подвздошной и надлобковой областях. Больную на операционном столе переводят в положение Тренделенбурга до 30°. Далее коагулируют и пересекают сосуды воронко-тазовых и круглых связок матки. Коагулируют маточные трубы. Затем устанавливают маточный манипулятор и после мобилизации маточных сосудов проводят их лигирование с последующей кольпотомией на уровне сводов. Трансвагинально извлекают матку и ушивают влагалище отдельными узловыми швами. Способ позволяет создать больший объем брюшной полости, избежать чрезмерного положения Тренделенбурга и выполнить весь объем операции при лечении рака эндометрия IA-IB стадии. 1 з.п. ф-лы, 3 ил., 2 пр.
1. Способ выполнения комбинированной операции при раке эндометрия IA-IB стадии у больных с морбидным ожирением, включающий иссечение кожно-жирового лоскута с выполнением последующей гистерэктомии, отличающийся тем, что перед операцией на коже живота в положении пациентки лежа на спине наносят предварительную разметку, ориентирами являются пупок и верхние передние подвздошные ости, маркируют две поперечные изогнутые книзу линии одна над другой, соединяющие данные анатомические структуры, затем больную укладывают на операционном столе в литотомическом положении, так чтобы бедра и туловище располагались в одной горизонтальной плоскости и после обработки операционного поля по линиям разметки на первом этапе проводят рассечение кожи: клиновидное иссечение жирового лоскута проводят в поперечном направлении до апоневроза, затем проводят изоляцию открытых краев подкожной жировой клетчатки, лоскут удаляют, устанавливают лапаропорты 10,5 см: 2 троакара диаметром 11 мм в околопупочной и левой подвздошной области, 2 троакара 5 мм - в правой подвздошной и надлобковой областях, больного на операционном столе переводят в положение Тренделенбурга до 30°, далее коагулируют и пересекают сосуды воронко-тазовых и круглых связок матки, коагулируют маточные трубы, затем устанавливают маточный манипулятор и после мобилизации маточных сосудов проводят их лигирование с последующей кольпотомией на уровне сводов, трансвагинально извлекают матку и ушивают влагалище отдельными узловыми швами.
2. Способ по п. 1, отличающийся тем, что при наличии показаний выполняют лапароскопическую лимфаденэктомию проксимально от развилки общих подвздошных сосудов до вены, огибающей подвздошную кость дистально, снаружи от генитофеморального нерва, до пупочной артерии и запирального нерва изнутри и кзади.
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2017 |
|
RU2652069C2 |
| Устройство для крепления самолётов к земле | 1939 |
|
SU61210A1 |
| US 20100280524 A, 04.11.2010 | |||
| ШЕВЧУК А.С | |||
| и др | |||
| Радикальные лапароскопические операции в хирургическом лечении рака тела матки, Российский вестник акушера-гинеколога, 2014, т.14, 5, с.60-65 | |||
| ПОПОВ А.А | |||
| и др | |||
| Результаты лапароскопической гистерэктомии у больных с морбидным ожирением, Российский | |||
Авторы
Даты
2020-06-01—Публикация
2019-12-25—Подача