Изобретение относится к медицине, а именно к области оториноларингологии.
Хронический гайморит (ХГ) является одним из наиболее распространенных заболеваний в структуре ЛОР патологии при этом до сих пор основным методом лечения ХГ остается хирургический. В 2018 г. в Клинико-диагностическое отделение НИКИО им. Л.И. Свержевского ДЗМ обратились 18368 пациентов, из них 847 больных госпитализированы по поводу ХГ, что составляет 4,6%.
В настоящее время для хирургического лечения верхнечелюстного синусита существуют следующие методики.
Радикальная операция на верхнечелюстной пазухе, в настоящее время является одной из часто выполняющихся операций в оториноларингологии и челюстно-лицевой хирургии. Для проведения данной операции используется доступ через переднюю стенку верхнечелюстной пазухи по Колдуэллу-Люку предложенный в 1887 году. Он выполняется посредством разреза мягких тканей в области переходной складки от 2 до 5-го зубов через переднюю стенку пазухи. Формируют отверстие, достаточное для осмотра и манипуляций в ее просвете (Пальчун В.Т. «Национальное руководство» Оториноларингология, 2016, С. 570.). Операция завершается организацией значительного (2×3 см.) дополнительного соустья между верхнечелюстной пазухой и полостью носа в нижнем носовом ходу. После операции остается существенный трепанационный дефект передней стенки пазухи, который закрывается рубцовой тканью, в рубец может вовлекаться подглазничный нерв, что может приводить к парестезиям и болевым ощущениям в послеоперационном периоде. Кроме того, дополнительное соустье в нижнем носовом ходу не является физиологичным, вследствие чего приводит к нарушению нормального режима аэрации и дренирования пазухи.
Наиболее близким к заявленному является метод эндоназальной эндоскопической гайморотомии по Мессерклингеру за счет расширения естественно соустья верхнечелюстной пазухи (Пискунов Г.З., Пискунов С.З., «Клиническая ринология», 2006, С. 316, 421-422). Неотъемлемым этапом данной операции является резекция крючковидного отростка. Крючковидный отросток - одна из важных структур остиомеатального комплекса, который обеспечивает и регулирует естественную вентиляцию верхнечелюстной и лобной пазух. Удаление части крючковидного отростка может приводить к нарушению его защитной функции, изменению вентиляции и дренирования околоносовых пазух. Это, в свою очередь, нарушает аэродинамику и приводит к ухудшению мукоцилиарного транспорта в околоносовых пазухах.
Еще одним из методов хирургического лечения является способ хирургического лечения хронических верхнечелюстных синуситов доступом через нижний носовой ход путем эндоназального эндоскопического хирургического вмешательства (Патент RU 2578358, дата регистрации 27.03.2016). Проводят гидроотсепаровку области нижнего носового хода, латеральной стенки и нижней носовой раковины; люксацию нижней носовой раковины медиально; скальпелем производят разрез латеральной стенки полости носа в области нижнего носового хода до преддверия полости носа; распатором отсепаровывают лоскуты слизистой оболочки полости носа ко дну и к месту крепления нижней носовой раковины; долотом формируют окно в нижнем носовом ходу размером 1,5×1,0 см, в виде П-образного лоскута, смещают его вверх или кзади; производят осмотр верхнечелюстной пазухи с помощью эндоскопа и удаление патологических тканей с помощью микроинструментов (щипцы, распатор, эвакуатор); через указанное отверстие производят удаление патологического материала из пазухи; пазуху промывают физиологическим раствором; симметричные листки слизистой оболочки сопоставляются; накладывают два шва на область разреза; на 2-е и 4-е сутки пазуху промывают физиологическим раствором; на 7-е сутки удаляют швы. Недостатками данного метода лечения являются: сложность выполнения оперативного вмешательства; необходимость проведения люксации нижней носовой раковины; необходимость работы в непосредственной близости от проходящих рядом ветвей лицевой артерии, что может вызвать выраженное операционное кровотечение; хирургическая травма здоровых тканей полости носа.
В связи с этим перед нами стояла цель разработать способ, который даст возможность выполнить хирургическое лечение без разрушения анатомических структур полости носа и кровопотери.
Для решения поставленной задачи нами была рассмотрена возможность применения лазерного излучения для обеспечения доступа к верхнечелюстной пазухе путем вапоризации тканей по краю естественного соустья без повреждения других структур.
Из всего множества лазеров в оториноларингологии преимущественно используются СО2 (углекислотный), Nd:YAG (неодимовый) и Ho:YAG (гольмиевый) лазеры. Наиболее щадящим по отношению к тканям является излучение СО2 лазера, однако в настоящий момент не представляется возможным завести луч СО2 лазера в точку воздействия под углом 100°, что делает невозможным его применение для проведения риноантростомии. Риноантростомия посредством гольмиева (Ho:YAG) лазера является одним из наиболее рациональных и обоснованных методов хирургического лечения хронического верхнечелюстного синусита.
Технической задачей, на решение которой направлено настоящее изобретение, является разработка малоинвазивного способа хирургического лечения хронического верхнечелюстного синусита с применением лазерного излучения для обеспечения доступа к верхнечелюстной пазухе путем вапоризации тканей по краю естественного соустья верхнечелюстной пазухи без повреждения других структур.
Технический результат, достигаемый при осуществлении изобретения, заключается в профилактике интраоперационных и послеоперационных осложнений за счет снижения травматичности оперативного вмешательства путем исключения разрушения анатомических структур остиомеатального комплекса и передней стенки верхнечелюстной пазухи, обеспечения минимальной кровопотери, а также исключения разрезов, наложения швов, при сохранении радикальности лечения хронического верхнечелюстного синусита.
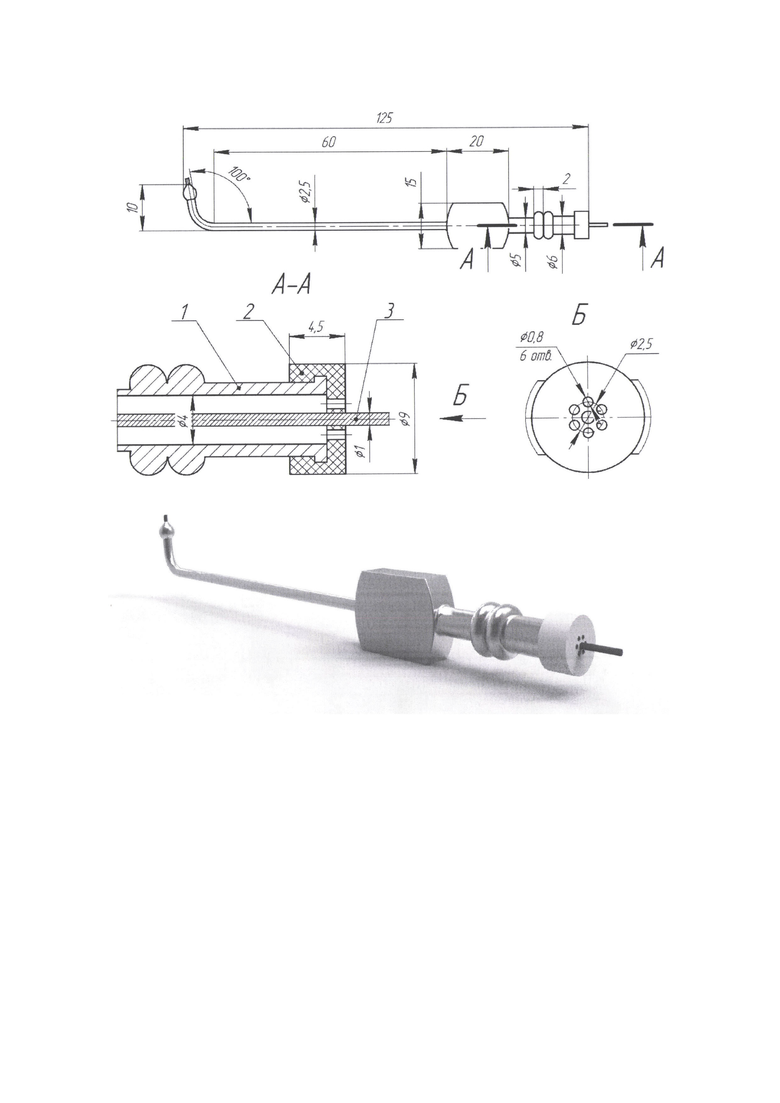
Указанный технический результат достигается за счет применения гольмиевого волоконного Ho:YAG лазера при эндоскопической эндоназальной риноантростомии. Подведение световода хирургического лазера к области остиомеатального комплекса осуществлялось с помощью инструмента-проводника (фиг.).
Краткое описание чертежа.
На фигуре на рисунке А представлен инструмент-проводник для эндоскопической лазерной риноантростомии:
1 - проксимальный конец инструмента-проводника, наружный диаметр 6 мм, внутренний диаметр 4 мм;
2 - силиконовая перфорированная насадка;
3 - волокно Ho:YAG лазера диаметром 1 мм:
- диаметр рабочей части 2,5 мм,
- общая длина катетера 125 мм,
- длина рабочей части 80 мм,
- длина от дистального конца до изгиба 10 мм,
- угол изгиба 100°.
На рисунке Б представлена силиконовая перфорированная насадка инструмента-проводника для эндоскопической лазерной риноантростомии:
- общий диаметр силиконовой насадки 9 мм, ширина 4,5 мм,
- диаметр отверстий для удаления дыма 0,8 мм,
- расстояние между отверстиями 2,5 мм,
- центральное отверстие силиконовой насадки диаметром 1,0 мм предназначено для фиксации волокна Ho:YAG лазера.
Инструмент-проводник для эндоскопической лазерной риноантростомии (фиг.) выполнен в виде трубки из латуни с никелевым покрытием, которая изогнута под углом 100° и имеет прямой рабочий конец длиной 10 мм. Торец дистального рабочего конца выполнен для подведения световода Ho:YAG лазера к области остиомеатального комплекса. На проксимальный конец инструмента надета силиконовая перфорированная насадка с функцией фиксации волокна лазера и аспирации дыма, который образуется при лазерной вапоризации ткани вокруг естественного соустья верхнечелюстной пазухи.
Осуществление изобретения.
С целью проведения хирургической санации верхнечелюстной пазухи проводится следующее вмешательство. Под эндотрахеальным наркозом, с контролем торцевого эндоскопа 45° после медиализации средней носовой раковины идентифицируется край крючковидного отростка, затем с помощью пуговчатого зонда осуществляется его мобилизация. Волокно Ho:YAG лазера пропускается через инструмент-проводник (фиг.), дистальный рабочий конец которого ориентирован к его продольной оси и изогнут под углом 100°, что позволяет завести последний за крючковидный отросток. Инструмент-проводник фиксируется с помощью силиконовой насадки. Параметры Но:YAG-излучения имели следующие значения: мощность 0,8 Вт, частота импульсов 16,0 Гц. Под контролем 45° эндоскопической оптики выполняется вапоризация тканей по краю естественного соустья верхнечелюстной пазухи в задненижнем направлении до размеров оформленного соустья - риноантростомы - 0,5×1 см. Аспирацию дыма, который образуется при лазерной вапоризации ткани, проводили с использованием вакуумного электроотсоса. Во время проведения данного хирургического вмешательства кровотечения не отмечено.
Дальнейшая санация пазухи может быть проведена инструментальным путем через сформированную риноантростому, под контролем торцевых эндоскопов с углами обзора 30, 45 или 70 градусов. Санацию проводят путем промывания пазухи антисептиком, затем отсасывают содержимое при помощи вакуумного электроотсоса.
Все пациенты были выписаны из стационара на 2-ые сутки. Эффективность данного хирургического способа оценивали на 3, 7, 10-е сутки, через 3 и 6 месяцев. По данным эндоскопического осмотра среднего носового хода и области естественного соустья ни у одного больного не зафиксировано патологических изменений в данных областях. По данным компьютерной томограммы околоносовых пазух (КТ ОНП) через 6 месяцев рецидива верхнечелюстного синусита не отмечено ни у одного больного.
По заявленному способу оперировано 18 пациентов в возрасте от 18 до 37 лет (10 - мужчин, 8 - женщин). У 10 больных диагностирован хронический пристеночно-гиперпластический верхнечелюстной синусит, у 8 больных - хронический кистозный верхнечелюстной синусит.
Клинический пример.
Пациентка М., 29 лет. Госпитализирована в оториноларингологическое отделение НИКИО им. Л.И. Свержевского ДЗМ с диагнозом: хронический левосторонний пристеночно-гиперпластический верхнечелюстной синусит. Жалобы на момент поступления: чувство сдавливания в области левой верхнечелюстной пазухи, выделения из левой половины полости носа. Со слов, вышеуказанные жалобы беспокоят около 3 лет, проводилась консервативная терапия без положительного эффекта. Через 2 года жалобы рецидивировали.
При передней риноскопии перегородка носа в срединном положении. В полости носа скудное слизистое отделяемое. По данным КТ ОНП: пристеночное утолщение левой верхнечелюстной пазухи, затемнение в области естественного соустья слева.
Пациентке проведено плановое хирургическое лечение в объеме: эндоскопическая эндонозальная лазерная риноантростомия с использованием гольмиевого волоконного лазера.
Под эндотрахеальным наркозом, с контролем торцевого эндоскопа 45° после медиализации средней носовой раковины идентифицировался край крючковидного отростка, с помощью пуговчатого зонда осуществлялась его мобилизация. Волокно Но:YAG-лазера пропускали через инструмент-проводник, рабочий конец которого ориентирован к ее продольной оси изогнут под углом 100°, что позволяло завести последний за крючковидный отросток. Параметры Но:YAG-излучения имели следующие значения: мощность 0,8 Вт, частота импульсов 16,0 Гц. Под контролем 45° эндоскопической оптики выполнялась вапоризация тканей по краю естественного соустья верхнечелюстной пазухи с помощью Но:YAG-излучения в задненижнем направлении до размеров риноантростомы 0,5×1 см. Во время проведения данного хирургического вмешательства не отмечалось хоть какого-нибудь кровотечения.
Дальнейшая санация пазухи была проведена под контролем торцевых эндоскопов с углами обзора 30 и 70 градусов. Санацию проводили путем промывания пазухи антисептиком, затем отсасывали содержимое при помощи вакуумного электроотсоса. Длительность хирургического лечения 17 минут.
Эффективность данного хирургического способа оценивали на 3, 7, 10 сутки, 3 и 6 месяцев. Пациентка выписана на вторые сутки после операции.
На 3-ие, 7-ые и 10-ые сутки пациентка жалоб не предъявляет. Контрольный осмотр проведен через три и шесть месяцев после операции, по данным КТ ОНП рецидива хронического верхнечелюстного синусита нет, по данным эндоскопического исследования среднего носового хода патологического изменения в этой области нет, риноантростома состоятельна размерами 0,5×1 см.
Полученные результаты демонстрируют хорошую практическую применимость, что позволяет оптимизировать тактику реабилитации пациентов. Травма анатомических структур существенно меньше, хирургическое вмешательство проводится без разрезов и наложения швов, отмечается отсутствие кровопотери.
| название | год | авторы | номер документа |
|---|---|---|---|
| Инструмент - проводник гольмиевого волоконного лазера для вапоризации ткани в области естественного соустья верхнечелюстной пазухи | 2019 |
|
RU2727460C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ЭНДОНАЗАЛЬНОЙ РИНОАТРОСТОМИИ ЧРЕЗКРЮЧКОВИДНЫМ ДОСТУПОМ С ПОМОЩЬЮ ЛАЗЕРНОЙ ТЕХНОЛОГИИ | 2022 |
|
RU2775938C1 |
| Способ эндоскопического пункционного лазерного удаления кисты верхнечелюстной пазухи | 2018 |
|
RU2693449C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ВЕРХНЕЧЕЛЮСТНЫХ СИНУСИТОВ ЧЕРЕЗ ГРУШЕВИДНЫЙ ГРЕБЕНЬ ПРИ ПОМОЩИ БОРОВ | 2014 |
|
RU2558993C1 |
| Способ доступа в верхнечелюстную пазуху через нижнюю носовую раковину | 2016 |
|
RU2620499C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ВЕРХНЕЧЕЛЮСТНЫХ СИНУСИТОВ ДОСТУПОМ ЧЕРЕЗ НИЖНИЙ НОСОВОЙ ХОД | 2015 |
|
RU2578358C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ВЕРХНЕЧЕЛЮСТНЫХ СИНУСИТОВ ЧЕРЕЗ ЕСТЕСТВЕННОЕ СОУСТЬЕ С ПРИМЕНЕНИЕМ ВРЕМЕННОГО СИЛИКОНОВОГО ИМПЛАНТА | 2014 |
|
RU2553929C1 |
| Хирургический способ лечения хронического полипозного синусита | 2020 |
|
RU2733478C1 |
| Катетер-проводник для лазерной аденотомии трансоральным доступом, набор катетеров-проводников и способ выполнения лазерной аденотомии трансоральным доступом | 2016 |
|
RU2628060C1 |
| КОНТУРНАЯ ПЛАСТИКА СЛУХОВОЙ ТРУБЫ ПРИ СТОЙКОЙ ДИСФУНКЦИИ | 2019 |
|
RU2717278C1 |
Изобретение относится к медицине, а именно к области оперативной оториноларингологии. Под контролем торцевого эндоскопа 45° после медиализации средней носовой раковины идентифицируют край крючковидного отростка. С помощью пуговчатого зонда осуществляют его мобилизацию. Волокно гольмиевого Ho-YAG лазера пропускают через инструмент-проводник, рабочий конец которого ориентирован к его продольной оси и изогнут под углом 100°, что позволяет завести последний за крючковидный отросток. Под контролем 45° эндоскопической оптики выполняют вапоризацию тканей по краю естественного соустья верхнечелюстной пазухи в задненижнем направлении до размеров риноантростомы 0,5×1 см. Дальнейшую санацию верхнечелюстной пазухи проводят инструментальным путем через сформированную риноантростому. Способ позволяет предотвратить интраоперационные и послеоперационные осложнения за счет снижения травматичности радикального оперативного вмешательства, снизить риск кровопотери, избежать разрезов и наложения швов. 1 з.п. ф-лы, 1 ил., 1 пр.
1. Способ эндоскопической эндоназальной риноантростомии для хирургического лечения хронического верхнечелюстного синусита, отличающийся тем, что под контролем торцевого эндоскопа 45° после медиализации средней носовой раковины идентифицируют край крючковидного отростка, с помощью пуговчатого зонда осуществляют его мобилизацию, волокно гольмиевого Ho-YAG лазера пропускают через инструмент-проводник, рабочий конец которого ориентирован к его продольной оси и изогнут под углом 100°, что позволяет завести последний за крючковидный отросток, под контролем 45° эндоскопической оптики выполняют вапоризацию тканей по краю естественного соустья верхнечелюстной пазухи в задненижнем направлении до размеров риноантростомы 0,5×1 см, дальнейшую санацию верхнечелюстной пазухи проводят инструментальным путем через сформированную риноантростому.
2. Способ по п. 1, отличающийся тем, что используют параметры излучения Ho-YAG лазера: мощность 0,8 Вт, частота импульсов 16,0 Гц.
| Пискунов Г.З | |||
| и др | |||
| Клиническая ринология, МИА, 2006, стр | |||
| Способ амидирования жидких сульфохлоридов ароматического ряда | 1921 |
|
SU316A1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ГАЙМОРОТОМИИ | 2008 |
|
RU2378997C1 |
| СПОСОБ ГАЙМОРОТОМИИ | 2004 |
|
RU2268663C1 |
| Ворожцов А.А | |||
| Применение гольмиевого лазера в комплексном лечении хронического полипозного риносинусита | |||
| Диссертация на соискание ученой степени кмн, Москва, 2003 | |||
| Michael A | |||
| Kohanski et al | |||
| Evolution in the surgical | |||
Авторы
Даты
2020-09-21—Публикация
2020-02-26—Подача