Изобретение относится к медицине, в частности к урологии, а именно к хирургическому лечению протяженных стриктур/облитераций тазового отдела мочеточника, при которых невозможно выполнение уретероцистоанастомоза из-за наличия большого дефекта между мочеточником и мочевым пузырем.
В настоящее время при протяженных стриктурах/облитерациях тазового отдела мочеточника, при которых невозможно выполнение уретероцистоанастомоза, стандартом лечения является подтягивание мочевого пузыря к поясничной мышце, а при неэффективности - выполнение операции Боари (реконструкция мочеточника лоскутом мочевого пузыря). Относительное противопоказание к операции Боари - это малый объем мочевого пузыря, особенно при нейрогенной дисфункции. Существуют и другие, альтернативные методы лечения подобных стриктур. Речь идет о низведении почки, аутотрансплантации почки, а также различных вариантах кишечной пластики мочеточника с использованием аппендикса, слепой кишки и т.д. Однако эти методы не имеют широкого практического применения, так как сложны в исполнении и сопряжены с большим количеством послеоперационных осложнений.
Реконструкция мочеточника лоскутом мочевого пузыря впервые была выполнена при мочеточниково-влагалищных фистулах, ее выполнили N.F. Ockerbladt (1936) и G. Caughlan (1942). В 1953 г. А.П. Фрумкин успешно применил эту операцию при двусторонних мочеточниково-влагалищных фистулах. До них только G. Nystom в 1918 г. воспользовался этим методом для восстановления пассажа мочи, нарушенного опухолью женских гениталий. Операция Боари была мало известной, хотя гениальная мысль создать «мост» между мочеточником и мочевым пузырем принадлежит W. Van Hook (1893) и А. Boari (1894). Решением Международной терминологической комиссии ей присвоено имя итальянского хирурга A. Boari.
В клиническую практику эта операция вошла только в начале второй половины XX столетия. Сначала мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут. Ширина верхушки лоскута должна составлять 2 см или в 3 раза превышать диаметр мочеточника, чтобы избежать сжатия мочеточника в трубке, сформированной из лоскута. Ширина лоскута в основании не менее 4 см. Соотношение ширины и длины лоскута должно составлять 2:3. Лоскут располагают поперечно; при необходимости возмещения значительной длины мочеточника производят косой или S-образный разрез стенки мочевого пузыря. Затем лоскут сшивают в трубку узловыми швами. После этого концы мочеточника и сформированной трубки соединяют «конец-в-конец» или путем инвагинации (антирефлюксная защита) на внутреннем стенте.
Для формирования подслизистого туннеля достаточной длины необходимо, чтобы лоскут мочевого пузыря и мочеточник находили друг на друга не менее чем на 3 см. Если этого не удалось добиться, дополнительно мобилизуют мочеточник, сохраняя его адвентицию, в которой проходят кровеносные сосуды от почечной лоханки. Если длина мочеточника недостаточна, туннель не формируют и сшивают конец мочеточника с краем мочепузырного лоскута. Если и для этого длина мочеточника недостаточна, мобилизуют почку внутри фасции Героты и перемещают на 4-5 см вниз. Во всех случаях следует избегать натяжения мочеточника. Как правило, результаты этой операции вполне удовлетворительные, однако открытое оперативное вмешательство удлиняет реабилитационнй период и увеличивает расходы на лечение подобных больных.
С развитием лапароскопической хирургии развивается направление лапароскопических операций по восстановлению целостности мочеточника. История лапароскопического доступа в выполнении данной операции началась в 2001 году, когда Fugita О.Е. представил первый опыт трех операций. Castillo О.А. с коллегами опубликовали в 2005 году в The Journal of Urology сообщение о восьми выполненных операциях. В 2007 году Rassweiler J.J. с коллегами опубликовал в European Urology сообщение о 4 прооперированных больных.
Однако, основным недостатком лапароскопической техники при операции Боари является сложность в исполнении антирефлюксной защиты. Поэтому, чаще всего, анастомоз между мочеточником и мочевым пузырем хирурги накладывают конец-в-конец, что напрямую ухудшает клиническую эффективность оперативного вмешательства за счет клинически значимого рефлюкса (боль в поясничной области при мочеиспускании), что в результате может привести к снижению функции почки.
Техническим результатом предполагаемого изобретения является разработка эффективного и безопасного метода лечения протяженных стриктур (облитераций) тазового отдела мочеточника с использованием лапароскопической техники, при которых невозможно выполнение уретероцистоанастомоза из-за наличия большого дефекта между мочеточником и мочевым пузырем, который позволит сократить сроки восстановления работоспособности и снизить медико-экономические затраты на лечение.
Указанные технические и лечебные результаты при осуществлении изобретения достигается за счет того, что также как и в известном способе выполняют реконструкцию мочеточника лоскутом мочевого пузыря (операции Боари).
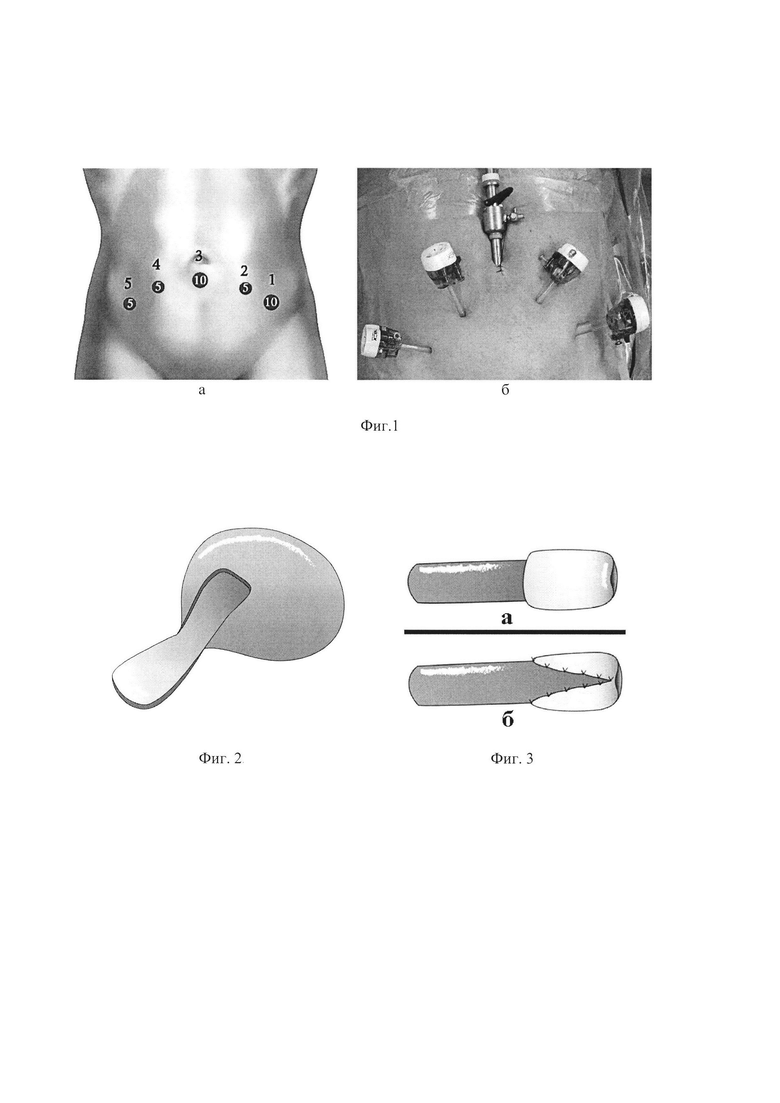
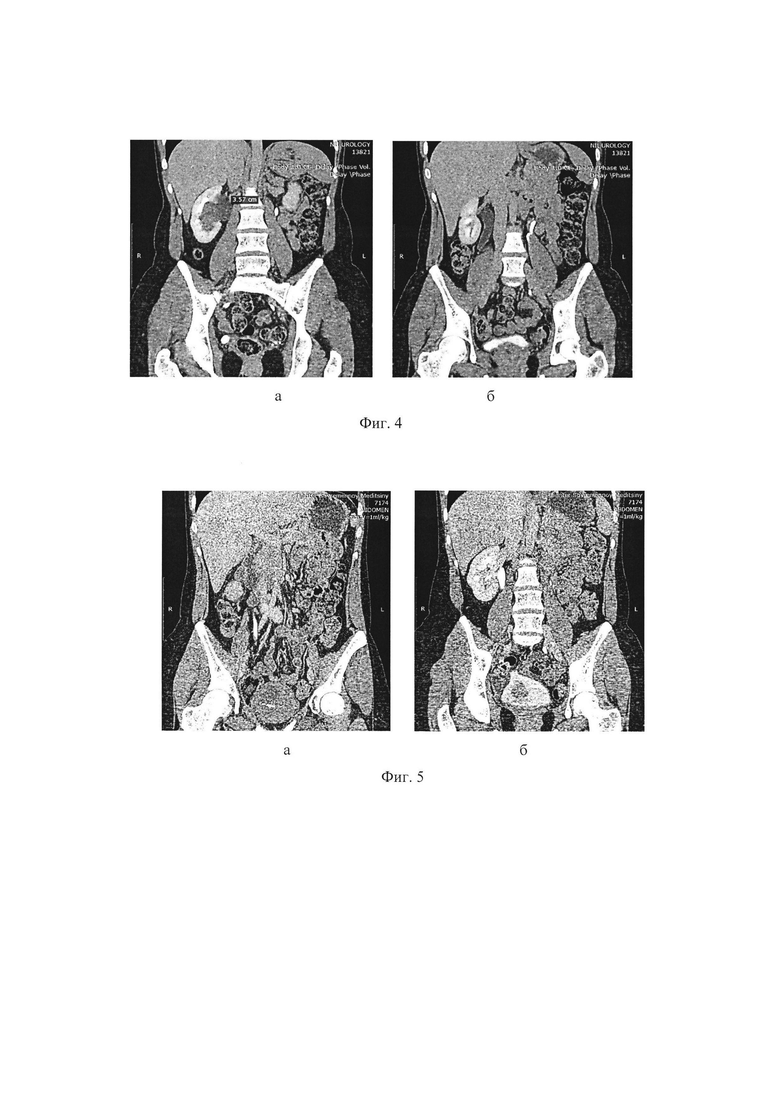
Особенностью заявляемого способа является то, что под эндотрахеальным наркозом создают пневмоперитонеум и устанавливают 4-5 троакаров, вскрывают париетальную брюшину над мочеточником, выделяют зону стриктуры (облитерации) и здоровую часть мочеточника на 1-2 см выше стриктуры, мочеточник поперечно пересекают, мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут шириной 2-4 см и длиной 10-12 см, лоскут сшивают в трубку узловыми швами викрил 3,0, концы мочеточника и сформированной трубки соединяют «конец-в-конец» на внутреннем стенте с использованием антирефлюксной защиты, если ширина мочеточника более 2 см, то создают полный сосочек, если ширина мочеточника менее 2 см, то создают полусосочек.
Изобретение поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
Фиг. 1 - а) схема установки троакаров; б) установленные троакары.
Фиг. 2 - схема выкраивания лоскута из мочевого пузыря.
Фиг. 3 - а) схема полного и б) неполного сосочка.
Фиг. 4 - компьютерная томография почек с внутривенным контрастированием до операции: а) гидроуретеронефроз справа (расширенная лоханка); б) гидроуретеронефроз справа (расширенный мочеточник).
Фиг. 5 - компьютерная томография почек с внутривенным контрастированием через 9 месяцев после операции: а) мочеточник в средней трети справа; б) лоханка и верхняя треть правого мочеточника.
Способ осуществляют следующим образом.
При протяженных стриктурах (облитерациях) тазового отдела мочеточника, при которых невозможно выполнение уретероцистоанастомоза из-за наличия большого дефекта между мочеточником и мочевым пузырем, под эндотрахеальным наркозом создают пневмоперитонеум, устанавливаются 4-5 троакаров (Фиг. 1). Вскрывается париетальная брюшина над мочеточником, выделяют зону стриктуры (облитерации) и здоровую часть мочеточника на 1-2 см выше стриктуры. Мочеточник поперечно пересекают. Мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут (шириной 2-4 см и длиной 10-12 см) (Фиг. 2). Лоскут сшивают в трубку узловыми швами (викрил 3,0), концы мочеточника и сформированной трубки соединяют «конец-в-конец» на внутреннем стенте с использованием антирефлюксной защиты, если ширина мочеточника более 2 см, то создают полный сосочек, если ширина мочеточника менее 2 см, то создают полусосочек (Фиг. 3). Через 6 недель внутренний стент удаляют.
Клинический пример выполнения предлагаемого способа.
Больная Ф., 29 лет, с диагнозом: Протяженная стриктура тазового отдела правого мочеточника. Хронический пиелонефрит, ремиссия.
Из анамнеза известно, что в 2017 г. по месту жительства по поводу рака шейки матки была выполнена пангистерэктомия. В послеоперационном периоде у больной появились боли в правой поясничной области, гипертермия до 37,5 С. При УЗИ почек - уретерогидронефроз, что потребовало выполнение пункционной нефростомии справа. В дальнейшем больной с техническими трудностями был установлен внутренний стент. После удаления стента (через 1 мес.) адекватный пассаж мочи из правой почки не восстановился, что явилось причиной подготовки больной к оперативному вмешательству.
При обследовании:
- по данным КТ брюшной полости и почек с экскреторной урографией - определяется стриктура тазового отдела мочеточника справа на 2 см выше общей подвздошной артерии справа, уретерогидронефроз справа (лоханка до 3,8 см, мочеточник до 1 см) (Фиг. 4 а, б);
- по данным динамической нефросцинтиграфии - секреторная функция левой почки удовлетворительная. Дефицита очищения нет. Секреторная функция правой почки снижена. Дефицит очищения 32%;
- по данным цистограммы - мочевой пузырь физиологической емкости 250-300 мл.
- по данным КТ брюшной полости, КТ легких, данных за рецидив основного заболевания нет.
Больная была госпитализирована в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина. Пациентке была выполнена лапароскопическая операция Боари справа с формированием антирефлюксной защиты с помощью полусосочка. Под эндотрахеальным наркозом создали пневмоперитонеум и устанавливали 5 троакаров, вскрыли париетальную брюшину над мочеточником, выделили зону стриктуры (облитерации) и здоровую часть мочеточника на 2 см выше стриктуры, мочеточник поперечно пересекли, мобилизовали мочевой пузырь и из его переднебоковой стенки выкраивали лоскут шириной 3 см и длиной 12 см, лоскут сшили в трубку узловыми швами викрил 3,0. Концы мочеточника и сформированной трубки соединили «конец-в-конец» на внутреннем стенте с использованием антирефлюксной защиты, ширина мочеточника составляла менее 2 см, поэтому был создан полусосочек. Через 6 недель внутренний стент был удален.
Страховой дренаж удален на 3 сутки после операции. Больная выписана на 5 сутки. Внутренний стент удален через 6 недель после операции. Через 9 месяцев после операции у больной жалоб нет, по данным компьютерной томографии почек с контрастированием проходимость правого мочеточника восстановлена (Фиг. 5), стриктуры нет, определяется незначительная клинически незначимая пиелоуретерэктазия справа. По данным динамической нефросцинтиграфии - секреторная функция левой почки удовлетворительная. Дефицита очищения нет. Секреторная функция левой почки снижена. Дефицит очищения 29%.
Использование в клинической практике заявляемого способа позволило достичь следующих клинико-экономических результатов:
- отсутствие стриктуры через 9 месяцев после операции;
- сокращены сроки реабилитации;
- снижены медико-экономические затраты.
Изобретение относится к медицине, в частности к урологии. Под эндотрахеальным наркозом создают пневмоперитонеум и устанавливают 4-5 троакаров. Вскрывают париетальную брюшину над мочеточником. Выделяют зону стриктуры или облитерации и здоровую часть мочеточника на 1-2 см выше стриктуры или облитерации, мочеточник поперечно пересекают, мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут шириной 2-4 см и длиной 10-12 см. Лоскут сшивают в трубку узловыми швами викрил 3,0, концы мочеточника и сформированной трубки соединяют «конец-в-конец» на внутреннем стенте с использованием антирефлюксной защиты. Если ширина мочеточника более 2 см, то создают полный сосочек, если ширина мочеточника менее 2 см, то создают полусосочек, как на фиг.3. Способ позволяет эффективно и безопасно лечить протяженные стриктуры или облитерации тазового отдела мочеточника с использованием лапароскопической техники, при которых невозможно выполнение уретероцистоанастомоза из-за наличия большого дефекта между мочеточником и мочевым пузырем, и позволит сократить сроки восстановления работоспособности и снизить медико-экономические затраты на лечение. 1 пр., 5 ил.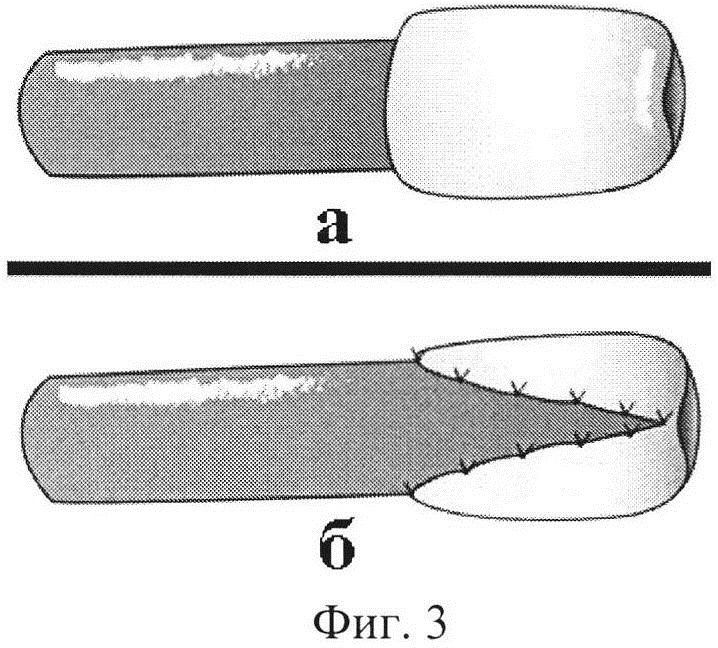
Способ хирургического лечения протяженных стриктур или облитераций тазового отдела мочеточника, отличающийся тем, что под эндотрахеальным наркозом создают пневмоперитонеум и устанавливают 4-5 троакаров, вскрывают париетальную брюшину над мочеточником, выделяют зону стриктуры и здоровую часть мочеточника на 1-2 см выше стриктуры или облитерации, мочеточник поперечно пересекают, мобилизуют мочевой пузырь и из его переднебоковой стенки выкраивают лоскут шириной 2-4 см и длиной 10-12 см, лоскут сшивают в трубку узловыми швами викрил 3,0, концы мочеточника и сформированной трубки соединяют «конец-в-конец» на внутреннем стенте с использованием антирефлюксной защиты, если ширина мочеточника более 2 см, то создают полный сосочек, если ширина мочеточника менее 2 см, то создают полусосочек, как на фиг. 3.
| ЛУЦЕВИЧ О.Э | |||
| и др | |||
| Лапароскопическая пластика мочеточника по Боари | |||
| Хирургическая практика | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Способ хирургического лечения протяженных стриктур и облитераций мочеточника и лоханочно-мочеточникового сегмента при его туберкулезном поражении | 2019 |
|
RU2711110C1 |
| СПОСОБ ПЕРЕСАДКИ МОЧЕТОЧНИКА | 2009 |
|
RU2415649C1 |
| Прибор для искусственного опыления растений | 1930 |
|
SU22386A1 |
| ПОЛЯКОВ Н.В | |||
| и др | |||
| Оперативное лечение стриктур нижней трети мочеточника после лучевой терапии органов малого таза | |||
| Онкоурология | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| CHUNG | |||
Авторы
Даты
2020-10-19—Публикация
2020-02-25—Подача