Изобретение относится к области медицины, более конкретно к области хирургической урологии у детей и взрослых, и может быть использовано для лечения больных с гипоспадией, в особенности с тяжелыми (проксимальными) формами гипоспадии.
Уровень техники
Гипоспадия представляет собой аномалию развития полового члена, при которой имеет место неправильное расположение наружного отверстия мочеиспускательного канала (меатуса), включая случаи, когда меатус расположен не на головке полового члена, а ниже – в стволовой части или в области мошонки. Кроме того, зачастую гипоспадия сопровождается искривлением полового члена.
Причины данной патологии до конца не выяснены, но известно, что гипоспадия – врожденное заболевание, которое формируется в 1 триместре беременности под влиянием различных негативных факторов, таких как генетические мутации, гормональные нарушения и другие экзогенные и эндогенные факторы. За последние 20 лет частота возникновения гипоспадии увеличилась до 1 на 150 новорожденных.
Лечение гипоспадии возможно только хирургическими методами. При отсутствии лечения стволовой и проксимальных форм гипоспадии невозможны половая жизнь и деторождение. Только реконструктивно-пластическая операция, проведенная в полном объеме, позволяет разрешить физические и социальные проблемы пациента с гипоспадией.
На современном этапе развития медицины стандартом хирургического лечения гипоспадии является создание естественного вида полового члена, без искривления, с минимальными послеоперационными рубцами и с меатусом, расположенным на верхушке головки полового члена. Для достижения этого результата необходимо оценить наличие и степень искривления полового члена и устранить его, выполнить уретропластику с формированием меатуса на верхушке головки, а также провести реконструкцию кожи полового члена, придав всему органу физиологический вид. Несоответствие внешнего вида полового члена естественному, например сохраняющееся искривление полового члена, аномальное расположение меатуса, наличие грубых рубцов и деформированной кожи, может приводить у подростков и юношей к развитию комплекса неполноценности, сопровождающегося страхом публичной демонстрации половых органов и интимной близости.
В клинической практике выделяют дистальные формы гипоспадии (около 80-85% от общего количества случаев), при которых меатус расположен в пределах головки полового члена или вблизи от нее, и проксимальные формы гипоспадии (около 15-20% от общего количества случаев), при которых меатус расположен в отдалении от головки полового члена, например в нижней части ствола полового члена, в области мошонки или промежности.
Хирургическое лечение дистальных форм гипоспадии достаточно стандартно и риск осложнений, по литературным данным, составляет от 2 до 10%. [Warren T. Snodgrass, «Algorithm for Comprehensive Approach to Hypospadias», Journal of Urology, 2010, 82, 2885-2892; Peter Cuckow et al, «Long-term outcomes of pediatric hypospadias and surgical intervention», Pediatric Health, Medicine and Therapeutics, 2012, 3, 69–77; Adam E. Perlmutter, «Impact of patient age on distal hypospadias repair: a surgical perspective», Urology, 2006, 68 (3), 648-651; S. Vallasciani, «Observational retrospective study on acquired megalourethra after primary proximal hypospadias repair and its recurrence after tapering», Journal of Pediatric Urology, 2013, 9, 364-367; Anne-Françoise Spinoit, «Hypospadias Repair at a Tertiary Care Center: Long-Term Followup is Mandatory to Determine the Real Complication Rate», J. Urol., 2013; 189 (6), 2276-81].
В то же время, хирургическое лечение проксимальных форм гипоспадии отличается особой сложностью, что связано с необходимостью создания уретры большой протяженности и, как правило, устранения искривления полового члена. Лечение проксимальных форм имеет более высокий риск осложнений, составляющий, по литературным данным, от 30 до 68 % [Stanasel I. et al. «Complications following staged hypospadias repair using transposed preputial skin flaps», J. Urol., 2015; 194, 512-516; McNamara E. R. et al. “Management of proximal hypospadias with 2-stage repair: 20-year experience”, J. Urol., 2015, 194, 1080-1085; Castagnetti M et al. “Primary severe hypospadias: comparison of reoperation rates and parental perception of urinary symptoms and cosmetic outcomes among 4 repairs”, J. Urol., 2013, 189, 1508-1513]. Наиболее частые послеоперационные осложнения - это дефекты (свищи) уретры, стенозы, дивертикулы уретры, а также рубцовые деформации кожи [Vallasciani S. et al, “Observational retrospective study on acquired megalourethra after primary proximal hypospadias repair and its recurrence after tapering”, J. Pediatr. Urol., 2013, 9, 364-367; Pippi Salle JL et al. “Proximal hypospadias: a persistent challenge. Single institution outcome analysis of three surgical techniques over a 10-year period”, J. Pediatr. Urol., 2016, 12 (1), 28.e1-7; Snodgrass W, Bush N. “Tubularized incised plate proximal hypospadias repair: continued evolution and extended applications”, J. Pediatr. Urol., 2011, 7, 2-9]. Коррекция повторных проксимальных форм гипоспадии после неудачно проведённых уретропластик является одной из самых сложных проблем в связи с выраженным дефицитом местного пластического материала и рубцовыми изменениями кожи.
Существующие методы хирургического лечения гипоспадии можно разделить на одноэтапные и двухэтапные.
Одноэтапные методы предполагают мобилизацию кожного лоскута на питающих сосудах, его перемещение и одномоментное формирование артифициальной уретры (см., например, статью Duckett J.W. Jr., «Transverse preputial island flap technique for repair of severe hypospadias», Urol. Clin. North Am., 1980, 7 (2), 423-430). Недостатком одноэтапных методов является риск локальной ишемии, которая может приводить к образованию свищей или стенозов уретры. Кроме того, для создания уретры требуется большой запас местных тканей. Неудачно проведенная таким методом уретропластика у пациентов с проксимальными формами гипоспадии приводит к дефициту местных тканей и рубцовым изменениям кожи полового члена, что делает невозможным применение последующих одноэтапных операций.
Двухэтапные методы коррекции проксимальных форм гипоспадии отличаются использованием различных видов тканей для уретропластики - местных (кожи крайней плоти) или гетеротопических (слизистая щеки или губы). Популярность данный метод получил после публикации хирургом A. Bracka в 1995 г. сведений о применении этой методики у 600 больных с минимальной частотой осложнений (6%) [Bracka A., «Hypospadias repair: the two-stage alternative», Br. J. Urol., 1995, 76, suppl. 3, 31-41]. Использование метода Bracka позволяет создать уретру из слизистой щеки - материала, схожего по гистологическому строению с нативной уретрой, и при этом решается проблема дефицита тканей, т.е. появляется возможность получить трансплантат большой протяженности.
В известном методе, описанном Bracka, на первом этапе выполняют разрез по средней линии полового члена и расщепляют головку полового члена. После иссечения хорды и выпрямления полового члена выкраивают лоскут слизистой необходимого размера из боковой поверхности щеки. Лоскут тщательно очищают от подлежащих тканей с внутренней поверхности, так что лоскут приобретает хорошую эластичность. Далее лоскут фиксируют на образовавшийся после выпрямления дефект волярной поверхности с формированием уретральной пластинки. На втором этапе, который выполняется спустя 6 месяцев после окончательного приживления слизистого лоскута, формируют артифициальную уретру путем тубуляризации созданной уретральной пластинки, формируют меатус, выполняют пластику головки. Артифициальную уретру укрывают местными тканями, проводят кожную пластику.
Данный метод Bracka предложил использовать при проксимальных формах гипоспадии, а также у пациентов, перенесших ряд неуспешных операций, когда волярная поверхность представлена рубцами и имеется дефицит местных тканей.
В литературе можно найти утверждения, что применение свободных трансплантатов и двухэтапность оперативного лечения существенно облегчают проблему дефицита местных тканей и снижают риск развития осложнений [Bracka A., «Hypospadias repair: the two-stage alternative», Br. J. Urol., 1995, 76, suppl. 3, 31-41; Hensle T.W. et al «Buccal mucosa grafts for hypospadias surgery: long-term results», J. Urol., 2002, 168 (4 Pt 2), 1734-1736; Snodgrass W, Elmore J. “Initial experience with staged buccal graft (Bracka) hypospadias reoperations”, J. Urol., 2004, 172, 1720–1724].
Однако у метода, предложенного Bracka, имеются осложнения. По данным ряда авторов в результате применения лоскута слизистой щеки частота развития осложнений, достигала 66% [Snow B.W., Cartwright P.C. «The yoke hypospadias repair», J. Pediatr. Surg., 1994, 29, 557-560]. Приводились также сведения о возникновении осложнений в 34% случаях после использования лоскута слизистой щеки при сроках наблюдения в течение четырех лет [Hensle T.W. et al, «Buccal mucosa grafts for hypospadias surgery: long-term results», J. Urol., 2002, 168 (4 Pt 2), 1734-1736]. W. Snodgrass отметил возникновение осложнений в 38% случаях, преимущественно в виде формирования свища уретры [Snodgrass W, Elmore J. «Initial experience with staged buccal graft (Bracka) hypospadias reoperations», J. Urol., 2004, 172, 1720–1724]. Emilie Johnson в публикации 2014 г. отметила развитие осложнений в 60% случаях в виде свищей и стриктуры [Emilie K Johnson et al, «Use of buccal mucosa grafts for urethral reconstruction in children: a retrospective cohort study», BMC Urology, 2014, 14:46]. Одной из основных причин развития осложнений при использовании лоскута слизистой щеки является гиперплазия лоскута или его фиброзное перерождение в период приживления, что в дальнейшем приводило к формированию утолщенной ригидной пластинки. Использование утолщенного ригидного лоскута связано со значительными затруднениями при формировании трубчатой уретры, что служит причиной развития стеноза и свищей уретры.
Так, при гистологическом анализе результатов применения слизистой щеки хирурги Bruno Leslie, Armando J. Lorenzo, отметили, что у трети пациентов развился фиброз/уплотнение лоскута, причем после второго этапа осложнения возникли у 82% таких пациентов, в то время как у пациентов с отсутствием этих неблагоприятных изменений частота осложнений составила 19% [Bruno Leslie et al, «Critical Outcome Analysis of Staged Buccal Mucosa Graft Urethroplasty for Prior Failed Hypospadias Repair in Children», Yearbook of Urology 2011, 2011, 232-233]. Когда лоскут успешно приживался, авторы отмечали близкое строение трансплантата к нативной уретре. Гиперплазия и фиброзная трансформации лоскута указаны авторами в качестве основной причины, приводящей к образованию стенозов и свищей уретры.
Резюмируя сведения, имеющиеся в уровне техники, следует констатировать, что применение двухэтапной уретропластики по Bracka с использованием свободного лоскута слизистой щеки является перспективной техникой для решения проблемы дефицита местных тканей и достижения хороших функциональных и косметических результатов при хирургическом лечении гипоспадии, однако известные техники проведения этой операции обладают существенными недостатками, на что указывает высокая частота осложнений.
Имеется необходимость в улучшенном способе хирургического лечения гипоспадии, особенно ее проксимальных форм, который позволил бы снизить вероятность осложнений как в кратко- и среднесрочной перспективе, так и в отдаленном периоде, и получить, таким образом, более надежный и стойкий клинический эффект, чем в известных способах.
Раскрытие изобретения
Настоящее изобретение относится к новому способу хирургического лечения гипоспадии, включающему следующие операции:
1) у пациента иссекают уретральную пластинку и, при необходимости, хорду, деформирующую половой член, обнажая кавернозные тела и выпрямляя половой член;
2) из мясистой оболочки полового члена пациента выкраивают один или несколько лоскутов;
3) один или несколько выкроенных лоскутов подшивают к кавернозным телам, формируя ложе;
4) выкраивают один или несколько лоскутов из слизистой щеки пациента;
5) один или несколько слизистых лоскутов щеки подшивают к предварительно сформированному ложу;
6) после приживления одного или нескольких слизистых лоскутов формируют уретру путем выкраивания краев одного или нескольких слизистых лоскутов и сшивания их в трубчатую уретру.
Изобретение также относится к применению лоскута мясистой оболочки полового члена в качестве ложа для одного или нескольких слизистых лоскутов щеки, предназначенных для сшивания в трубчатую уретру, в способе хирургического лечения гипоспадии.
Авторы изобретения неожиданно обнаружили, что способ по изобретению является значительно более надежным и высокоэффективным, чем известные аналоги. Фиксированная к мясистым лоскутам слизистая щеки хорошо кровоснабжается и приживается значительно лучше, чем описано в литературе. При этом, лоскут остается эластичным, что значительно упрощает формирование уретры из лоскута слизистой и позволяет минимизировать количество осложнений при уретропластике.
Таким образом, способ обеспечивает значительное снижение количества осложнений, позволяет значительно улучшить социальную реабилитацию пациентов, страдающих от гипоспадии, повышает их качество жизни, открывает возможность для ведения нормальной половой жизни и предупреждает развитие бесплодия.
Данный технический результат достигается за счет того, что авторы отказались от укладывания слизистого лоскута непосредственно на кавернозные тела после иссечения уретральной пластинки и хорды, деформирующих половой член. Вместо этого в способе по изобретению осуществляют укладку и подшивание слизистого лоскута на сформированное из мясистой оболочки полового члена ложе. Не связывая себя какой-либо теорией, авторы полагают, что это позволяет улучшить кровоснабжение лоскута, добиться более высокого качества и эластичности прижившегося лоскута слизистой, что является профилактикой таких осложнений как развитие свищей и дефектов уретры при последующей уретропластике из этого лоскута.
Краткое описание чертежей
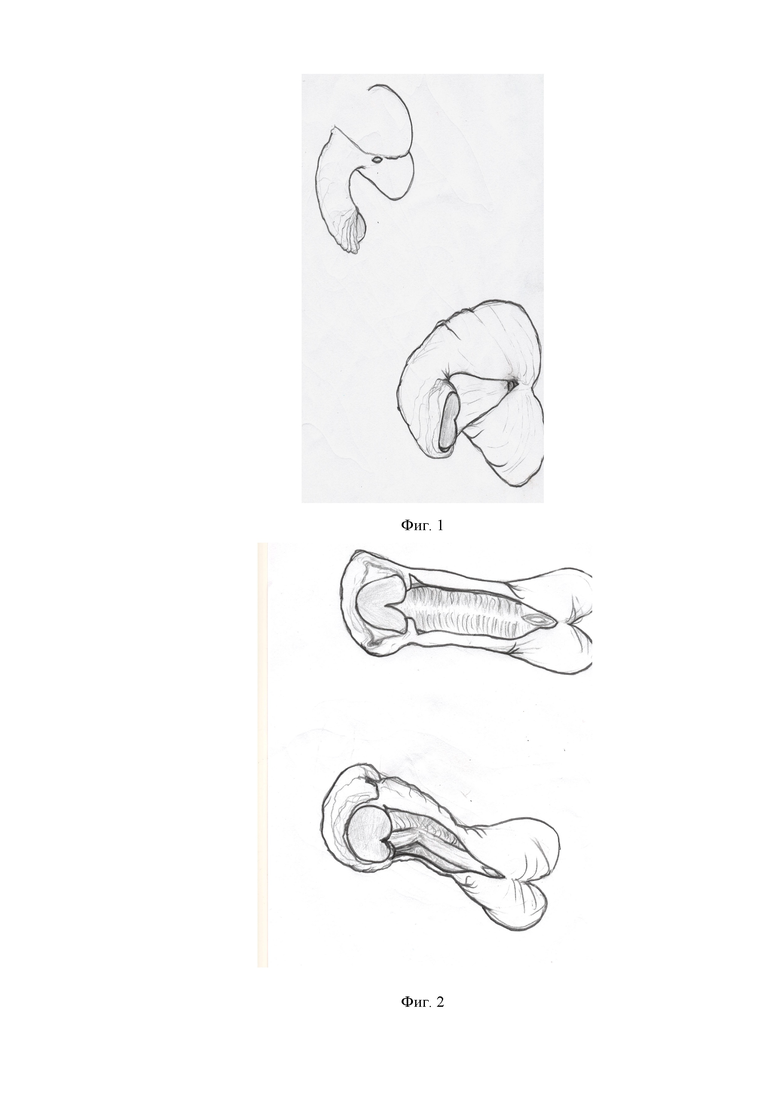
Фиг. 1 — схематическое изображение полового члена пациента, страдающего от гипоспадии и искривления члена, до хирургической операции.
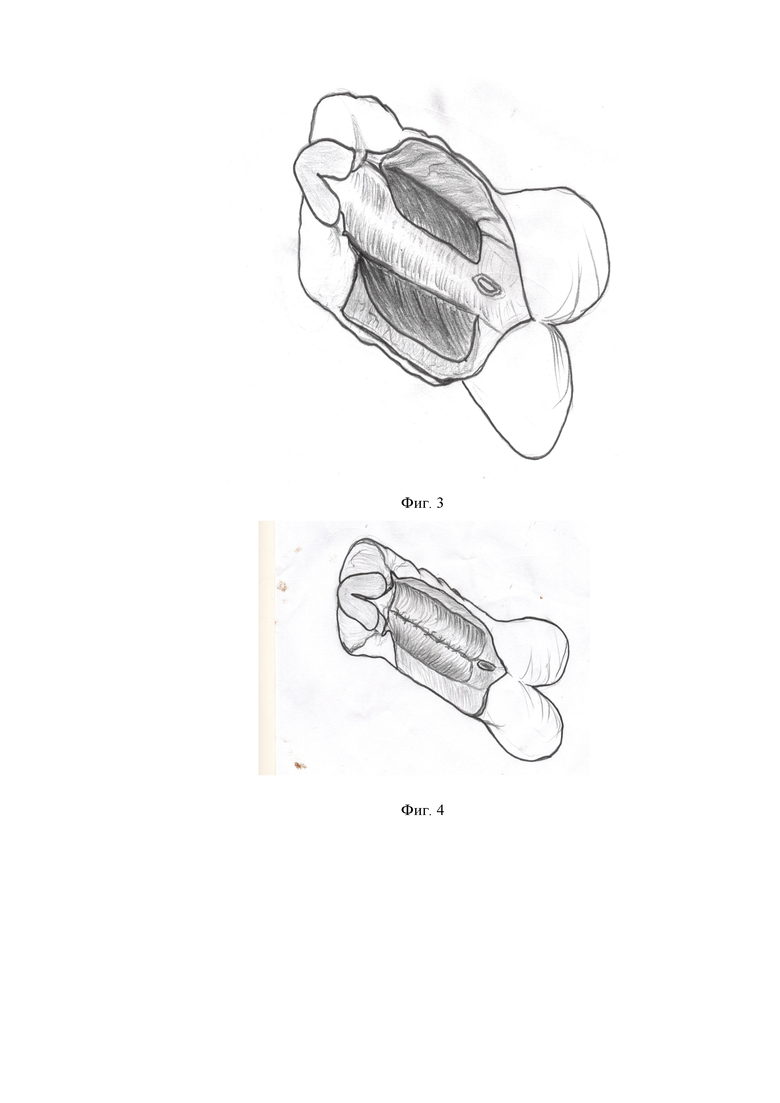
Фиг. 2 - схематическое изображение, иллюстрирующее иссечение хорды, деформирующей половой член и выпрямление полового члена.
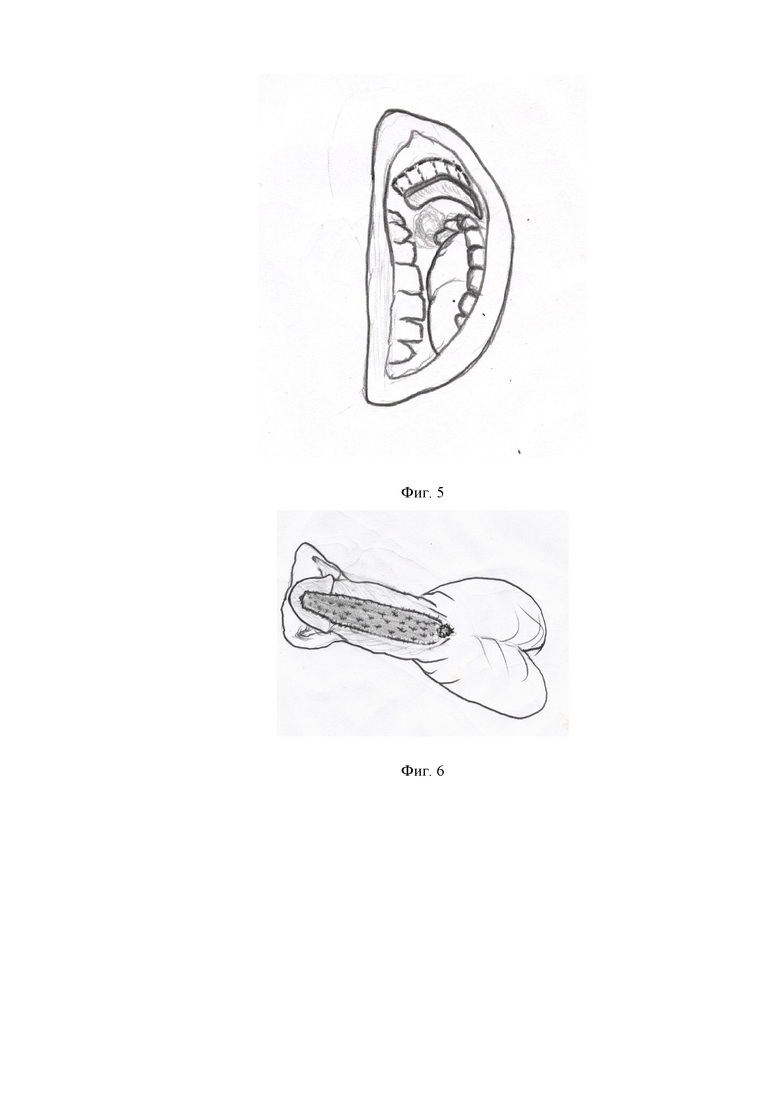
Фиг. 3 - схематическое изображение, иллюстрирующее выкраивание лоскутов из мясистой оболочки боковых поверхностей полового члена.
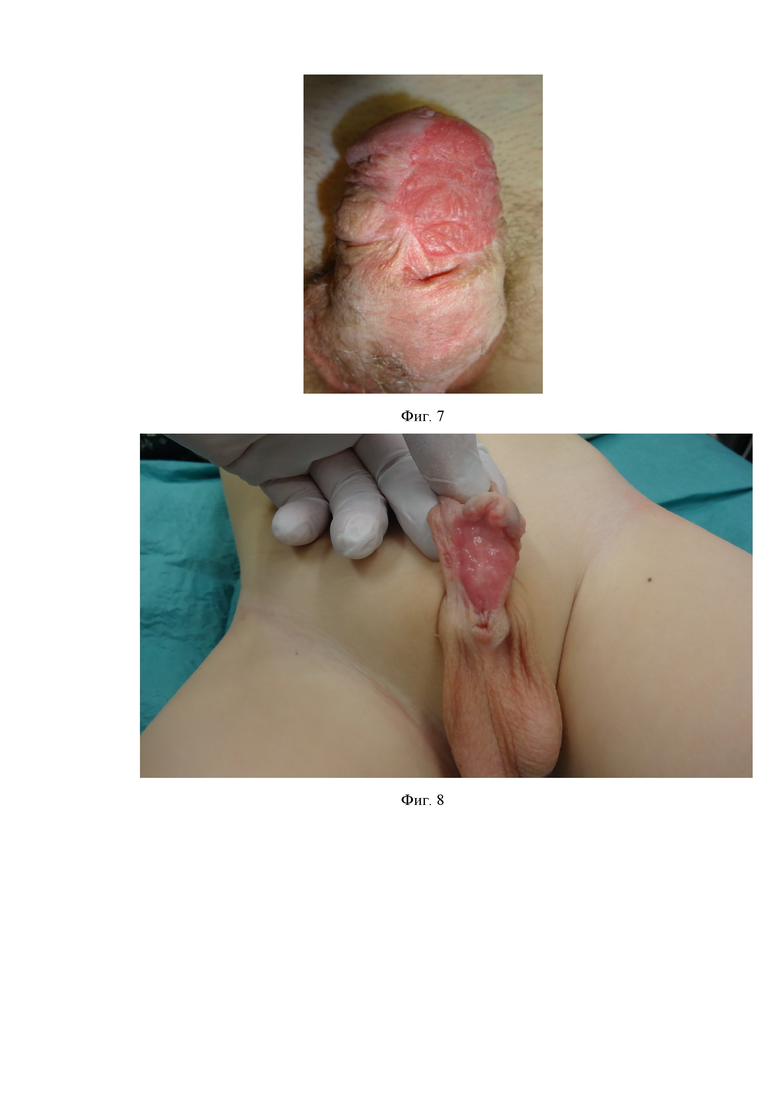
Фиг. 4 - схематическое изображение, иллюстрирующее подшивание выкроенных лоскутов к кавернозным телам с формированием ложа для слизистого лоскута.
Фиг. 5 - схематическое изображение, иллюстрирующее выкраивание лоскута из боковой поверхности слизистой щеки с переходом на губу.
Фиг. 6 - схематическое изображение, иллюстрирующее подшивание лоскута слизистой к сформированному ложу.
Фиг. 7 - фотография, на которой показано измененное, ригидное состояние слизистой через 6 месяцев после операции способом, описанным в литературе.
Фиг. 8 - фотография, на которой показано неизмененное, эластичное состояние слизистой через 6 месяцев после операции в соответствии со способом по изобретению.
Осуществление изобретения
Следует понимать, что все документы, процитированное в настоящем описании, в полном объеме включены в настоящее описание посредством ссылки.
В настоящем изобретении под «гипоспадией» понимают любую аномалию анатомического строения полового члена, при которой имеет место неправильное расположение наружного отверстия мочеиспускательного канала (меатуса), включая легкие и тяжелые и/или дистальные и проксимальные формы гипоспадии, в том числе сопровождающиеся искривлением полового члена. Однако наиболее выраженный технический результат по изобретению достигается в случае хирургического лечения проксимальных форм гипоспадии.
Поскольку гипоспадия является врожденным заболеванием, хирургическое лечение гипоспадии в соответствии с настоящим изобретением предпочтительно проводят у детей, однако важно понимать, что применение способа по настоящему изобретению не ограничивается только лишь областью детской урологии, и способ по изобретению может также использоваться для лечения подростков, а также взрослых пациентов.
Способ хирургического лечения гипоспадии по настоящему изобретению включает в себя следующие операции:
1) у пациента иссекают уретральную пластинку и, при необходимости, хорду, деформирующую половой член, обнажая кавернозные тела и выпрямляя половой член;
2) из мясистой оболочки полового члена пациента выкраивают один или несколько лоскутов;
3) один или несколько выкроенных лоскутов подшивают к кавернозным телам, формируя ложе;
4) выкраивают один или несколько лоскутов из слизистой щеки пациента;
5) один или несколько слизистых лоскутов щеки подшивают к предварительно сформированному ложу;
6) после приживления одного или нескольких слизистых лоскутов щеки формируют уретру путем выкраивания краев одного или нескольких слизистых лоскутов и сшивания их в трубчатую уретру.
Операции иссечения уретральной пластинки, а также, при необходимости, иссечения хорды, деформирующей половой член, и выпрямления полового члена могут быть осуществлены согласно известным методикам, описанным в литературе. Например, в этой связи можно обратиться к документам, процитированным в разделе «Уровень техники». В одном из вариантов осуществления уретральную пластику можно иссекать параллельными разрезами по нижней поверхности полового члена.
В результате иссечения уретральной пластинки и хорды, деформирующей половой член, половой член выпрямляют и обнажают кавернозные тела.
Затем из мясистой оболочки полового члена выкраивают один или несколько лоскутов. В предпочтительном, но неограничивающем, варианте осуществления лоскуты выкраивают из боковых поверхностей полового члена. В особенно предпочтительном варианте осуществления изобретения выкраивают два симметичных встречных лоскута из боковых поверхностей полового члена.
Хотя форма выкраиваемых лоскутов никак не ограничена и может быть выбрана хирургом по соображениям удобства и практической целесообразности, в предпочтительном варианте осуществления лоскуты имеют приблизительно прямоугольную форму.
Полученные один или несколько лоскутов затем подшивают (предпочтительно, по средней линии) к кавернозным телам и, при необходимости, сшивают между собой, формируя ложе.
Затем выкраивают один или несколько лоскутов из слизистой ткани. В предпочтительном (но неограничивающем) варианте осуществления слизистая ткань представляет собой слизистую щеки, такую как слизистую щеки с переходом на губу. Дефект слизистой ушивают в соответствии с известными методами.
Выкроенные один или несколько слизистых лоскутов предпочтительно освобождают от подлежащей жировой ткани в соответствии с известными методами, так чтобы они представляли собой тонкие полупрозрачные пленки.
Один или несколько слизистых лоскутов подшивают к предварительно сформированному ложу.
После приживления одного или нескольких слизистых лоскутов формируют уретру путем выкраивания краев одного или нескольких слизистых лоскутов и сшивания их в трубчатую уретру. Этап формирования уретры из слизистых лоскутов осуществляют известными методами, описанными в уровне техники. Например, в этой связи можно обратиться к документам, процитированным в разделе «Уровень техники». Кратко можно отметить, что этот этап включает в себя мобилизацию краев одного или нескольких слизистых лоскутов, сшивание в трубку, укрывание уретры хорошо васкуляризированной тканью (как правило, используют мясистую оболочку с какой-то части полового члена) и сшивание кожи поверх полученной структуры.
В предпочтительном варианте этап формирования уретры из слизистых лоскутов осуществляют через несколько месяцев после подшивания лоскутов слизистой к ложу, сформированному на половом члене. Например, этап формирования уретры может осуществляться через 4-8 месяцев после подшивания лоскутов слизистой к ложу, сформированному на половом члене, в наиболее предпочтительном варианте через 6 месяцев.
Примеры
Общая методика
Хирургическое вмешательство проводили под наркозом. Положение больного – на спине (фиг. 1). На головку полового члена накладывали лигатуру-держалку.
Операцию начинали с параллельных разрезов по нижней поверхности полового члена, при этом иссекали уретральную пластинку.
Иссекали хорду, деформирующую половой член, обнажая при этом кавернозные тела и выпрямляли половой член (фиг. 2).
Из боковых поверхностей полового члена из мясистой оболочки выкраивали прямоугольные лоскуты (фиг. 3). Лоскуты подшивали по средней линии к кавернозным телам, формируя ложе для слизистого лоскута (фиг. 4).
Выкраивали лоскут из боковой поверхности слизистой щеки с переходом на губу (фиг. 5). Дефект слизистой щеки ушивали.
Слизистый лоскут освобождали от подлежащей жировой ткани. Лоскут подшивали отдельными узловыми швами к сформированному ранее ложу (Фиг. 6).
Операцию завершали наложением компрессионной асептической повязки на послеоперационную рану и ствол полового члена, которая оказывает гемостатическое действие в раннем послеоперационном периоде.
После приживления слизистого лоскута формировали уретру путем выкраивания краев одного или нескольких слизистых лоскутов и сшивания их в трубчатую уретру с последующим укрыванием сформированной уретры мясистой оболочкой и сшиванием кожи поверх полученной структуры.
Клинический пример 1. Применение у детей.
Больной Даниил М. 3 лет поступил в клинику с диагнозом «гипоспадия, мошоночная форма». Из анамнеза известно, что заболевание выявлено при рождении.
При осмотре: наружное отверстие уретры расположено в мошоночной области. Половой член искривлен книзу. Крайняя плоть в виде капюшона со стороны спинки полового члена (дорзальной поверхности). Мошонка расщеплена по средней линии.
Больному была проведена операция по предложенному способу, под эндотрахеальным наркозом в положении на спине.
Послеоперационный период протекал гладко, без осложнений. Повязка и уретральный катетер сняты на 7 сутки.
При контрольном осмотре через 6 мес. половой член не искривлен, слизистая щеки мягкая, эластичная, без признаков воспаления. Результат признан хорошим. Выполнен второй этап операции – формирование уретры путем мобилизации слизистого лоскута и сшивания его в трубчатую уретру.
Через 14 дней был удален уретральный стент и цистостомический дренаж. Ребенок мочится свободно, безболезненно, широкой струей из головки полового члена. Результат операции был расценен как хороший и остался таким в отдаленном послеоперационном периоде, в том числе через 1 год, 3 года и 6 лет. У пациента наблюдалось самостоятельное мочеиспускание широкой струей, без натуживания, из отверстия уретры, расположенного на верхушке полового члена, на половом члене отсутствовали грубые послеоперационные рубцы, член имеет естественный вид.
Клинический пример 2. Применение у взрослых.
Больной Илья З. 23 лет поступил в клинику с диагнозом «гипоспадия, мошоночная форма». Состояние после неоднократных оперативных вмешательств. Из анамнеза известно, что заболевание выявлено при рождении. В возрасте 3-х лет была выполнена ортопластика (выпрямление) полового члена. Далее в возрасте 5 лет – пластика уретры, в послеоперационном периоде отмечено расхождение швов стволовой части уретры. В дальнейшем в возрасте 5,5 лет – повторная пластика уретры, после операции зафиксирован свищ уретры. В возрасте 7, 9 лет – попытки пластики свища уретры, после операций свищ рецидивировал.
При поступлении в клинику на осмотре: наружное отверстие уретры расположено в области венечной борозды, половой член искривлен вентрально. Крайняя плоть отсутствует. По вентральной поверхности множественные рубцы. Имеется свищ в средней части полового члена. Мочится со сниженной скоростью, с натуживанием 5-6 мл/сек.
Больному была проведена операция в соответствии со способом по изобретению, под эндотрахеальным наркозом в положении на спине.
Было осуществлено иссечение рубцово измененной уретры от венечной борозды до мошоночной области, сформировано наружное отверстие уретры в мошоночной области, выполнено выпрямление полового члена путем иссечения рубцов и фиброзной ткани (остатки хорды).
После этого были выкроены мясистые лоскуты с боковых поверхностей полового члена. Лоскуты были уложены на кавернозные тела, подшиты по срединной линии узловыми швами викрил 5/0.
Был выкроен лоскут из правой щеки с переходом на губу длиной около 6 см и шириной 2 см, лоскут был освобожден от подлежащей жировой ткани. Рану щеки ушили непрерывными швами викрил 4/0.
Лоскут слизистой уложили на вентральную поверхность полового члена поверх мясистого лоскута и подшили узловыми швами викрил 5/0. Наложили давящую компрессионную повязку, поставили уретральный катетер 16 Сн. Послеоперационный период протекал гладко, без осложнений. Повязка и уретральный катетер были сняты на 7 сутки.
При контрольном осмотре через 6 мес. половой член не искривлен, слизистая щеки мягкая, эластичная, без признаков воспаления. Результат признан хорошим. Выполнен второй этап операции – формирование уретры путем мобилизации слизистого лоскута и сшивания его в трубчатую уретру.
Через 14 дней был удален уретральный стент и цистостомический дренаж. Пациент мочится свободно, безболезненно, широкой струей из головки полового члена. Скорость мочеиспускания 10-12 мл/сек. Результат операции был расценен как хороший и остался таким в отдаленном послеоперационном периоде, в том числе через 1 год, 3 года и 6 лет. У пациента наблюдалось самостоятельное мочеиспускание широкой струей, без натуживания, из отверстия уретры, расположенного на верхушке полового члена, на половом члене отсутствовали грубые послеоперационные рубцы, член имеет естественный вид.
Клинический пример 3. Применение способа по изобретению после безуспешного применения способа, известного из уровня техники.
Пациент И. 12 лет поступил в клинику с диагнозом «мошоночная гипоспадия». После дообследования и предоперационной подготовки была выполнена операция - ортопластика полового члена (выпрямление), 1 этап операции по Bracka с использованием слизистой щеки:
Срединным разрезом по нижней поверхности полового члена была иссечена уретральная пластинка и фиброзная хорда. При этом были обнажены кавернозные тела, половой член был выпрямлен. Выкроили лоскут из слизистой левой щеки размерами 4х1,5 см., лоскут обрабатывали и помещали на нижнюю поверхность полового члена, фиксировали к кавернозным телам узловыми швами викрил 5/0.
Через 6 месяцев после операции лоскут представлял собой ригидную утолщенную до 1 см пластинку ярко розового цвета. Формирование уретры путем тубуляризации (сворачивания в трубку и сшивания) было невозможно. В связи с этим слизистый лоскут был иссечен и вшит аналогичный лоскут, выкроенный из слизистой правой щеки.
Через 6 месяцев при уретропластике наблюдались трудности, связанные с затруднениями при мобилизации краев утолщенного, ригидного лоскута. Несмотря на это, уретропластика была завершена. Послеоперационный период осложнился расхождением швов уретры в средней части полового члена.
В дальнейшем, по прошествии года, была иссечена вся созданная уретра, после формирования ложа из мясистой оболочки боковой поверхности полового члена был выкроен и вшит лоскут из слизистой щеки.
Через 6 месяцев выполнен второй этап - пластика уретры. Никаких сложностей не наблюдалось, лоскут слизистой мягкий, эластичный, легко был свернут в трубку и сшит. После удаления дренажей пациент свободно мочился из наружного отверстия уретры, расположенного на головке полового члена. Положительные результаты наблюдались также и отдаленной перспективе – через 6, 12, 18 месяцев.
Статистика результатов
Для достоверного исследования технического результата по изобретению авторами было проведено множество хирургических операций с целью лечения различных форм проксимальной гипоспадии. Было зарегистрировано 8 отрицательных результатов, в которых в отсутствие специальной подложки под лоскутом слизистой наблюдали ригидные, измененные лоскуты (для примера, см. Фиг. 7).
С другой стороны, при использовании заявленного способа было получено более 200 положительных результатов, в которых лоскуты слизистой оставались мягкими и эластичными (для примера, см. Фиг. 8).
Таким образом, клинические испытания показали, что заявленное изобретение действительно обеспечивает заявленный технический результат, заключающийся в значительно лучшем приживлении лоскутов слизистой. При этом, лоскут остается эластичным, что значительно упрощает формирование уретры и позволяет минимизировать количество осложнений при уретропластике, улучшает социальную реабилитацию пациентов, повышает их качество жизни, открывает возможность для ведения нормальной половой жизни и предупреждает развитие бесплодия.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАНСПОЗИЦИИ МОШОНКИ | 2020 |
|
RU2737999C1 |
| Способ уретропластики | 2024 |
|
RU2832648C1 |
| Способ хирургического лечения гипоспадии у мальчиков | 2020 |
|
RU2746232C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОКСИМАЛЬНОЙ ГИПОСПАДИИ | 2017 |
|
RU2665545C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПОСПАДИИ У МАЛЬЧИКОВ | 2009 |
|
RU2435527C2 |
| Способ хирургического лечения мошоночной гипоспадии | 2019 |
|
RU2727888C1 |
| СПОСОБ ПЛАСТИКИ УРЕТРЫ У ДЕТЕЙ С ПРОКСИМАЛЬНЫМИ ФОРМАМИ ГИПОСПАДИИ С ИСПОЛЬЗОВАНИЕМ АУТОЛОГИЧНЫХ КЕРАТИНОЦИТОВ НА БИОДЕГРАДИРУЮЩЕМ МАТРИКСЕ | 2014 |
|
RU2567975C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПОСПАДИИ | 2009 |
|
RU2403874C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СТВОЛО-МОШОНОЧНОЙ ГИПОСПАДИИ | 2004 |
|
RU2290080C2 |
| СПОСОБ ФОРМИРОВАНИЯ КОЖНОГО ЛОСКУТА ПРИ ПЛАСТИКЕ УРЕТРЫ ПО ПОВОДУ "ДИСТАЛЬНОЙ" ГИПОСПАДИИ ПО КРАВЦОВУ Ю.А. - I | 2011 |
|
RU2454945C1 |
Изобретение относится к медицине, а именно к урологии. Иссекают уретральную пластинку, обнажая кавернозные тела и выпрямляя половой член. Из мясистой оболочки полового члена пациента выкраивают один или два лоскута. Один или два выкроенных лоскутов подшивают к кавернозным телам, формируя ложе. Выкраивают лоскут из слизистой щеки пациента. Слизистый лоскут подшивают к предварительно сформированному ложу. После приживления слизистого лоскута формируют уретру путем выкраивания краев слизистого лоскута и сшивания их в трубчатую уретру. Применяют лоскут мясистой оболочки полового члена в качестве ложа для слизистого лоскута щеки, предназначенного для сшивания в трубчатую уретру, в способе хирургического лечения гипоспадии. Способ и применение позволяют значительно снизить количество осложнений, улучшить социальную реабилитацию пациентов, страдающих от гипоспадии, повысить их качество жизни, дает возможность вести нормальную половую жизнь и предупреждает развитие бесплодия. 2 н. и 13 з.п. ф-лы, 3 пр., 8 ил.
1. Способ хирургического лечения гипоспадии, включающий следующие операции:
1) у пациента иссекают уретральную пластинку, обнажая кавернозные тела и выпрямляя половой член;
2) из мясистой оболочки полового члена пациента выкраивают один или два лоскута;
3) один или два выкроенных лоскутов подшивают к кавернозным телам, формируя ложе;
4) выкраивают лоскут из слизистой щеки пациента;
5) слизистый лоскут подшивают к предварительно сформированному ложу;
6) после приживления слизистого лоскута формируют уретру путем выкраивания краев слизистого лоскута и сшивания их в трубчатую уретру.
2. Способ по п. 1, в котором на стадии 1 дополнительно иссекают хорду, деформирующую половой член.
3. Способ по п. 1 или 2, в котором гипоспадия представляет собой проксимальную форму гипоспадии, такую как мошоночная форма гипоспадии.
4. Способ по любому из пп. 1-3, в котором выкраивают два симметричных встречных лоскута из мясистой оболочки боковых поверхностей полового члена.
5. Способ по любому из пп. 1-4, в котором один или два лоскута, выкраиваемых из мясистой оболочки полового члена, имеют прямоугольную форму.
6. Способ по любому из пп. 1-5, в котором слизистая щеки представляет собой слизистую щеки с переходом на губу.
7. Способ по любому из пп. 1-6, в котором выкроенный слизистый лоскут освобождают от подлежащей жировой клетчатки так, чтобы он представлял собой тонкую полупрозрачную пленку.
8. Способ по пп. 1-7, в котором уретру формируют путем выкраивания краев слизистого лоскута, сшивания их в трубчатую уретру, укрывания уретры хорошо васкуляризированной тканью, такой как мясистая оболочка с полового члена, и сшивания кожи поверх полученной структуры.
9. Способ по любому из пп. 1-8, в котором этап формирования уретры осуществляют через 4-8 месяцев после подшивания лоскута слизистой к ложу, сформированному на половом члене.
10. Способ по любому из пп. 1-9, в котором этап формирования уретры осуществляют через 6 месяцев после подшивания лоскута слизистой к ложу, сформированному на половом члене.
11. Способ по любому из пп. 1-10, в котором пациентом является ребенок, подросток или взрослый.
12. Применение лоскута мясистой оболочки полового члена в качестве ложа для слизистого лоскута щеки, предназначенного для сшивания в трубчатую уретру, в способе хирургического лечения гипоспадии.
13. Применение по п. 12, в котором гипоспадия представляет собой проксимальную форму гипоспадии, такую как мошоночная форма гипоспадии.
14. Применение по пп. 12, 13, в котором лоскут, выкраиваемый из мясистой оболочки полового члена, имеет прямоугольную форму.
15. Применение по любому из пп.12-14, в котором слизистая щеки представляет собой слизистую щеки с переходом на губу.
| SNODGRASS W, ELMORE J | |||
| Initial experience with staged buccal graft (Bracka) hypospadias reoperations | |||
| J | |||
| Urol., 2004, N172, P | |||
| Прибор для схватывания жезла на ходу поезда | 1919 |
|
SU1720A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОКСИМАЛЬНОЙ ГИПОСПАДИИ | 2017 |
|
RU2665545C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПОСПАДИИ У МАЛЬЧИКОВ | 2009 |
|
RU2435527C2 |
| Способ электролитического выделения иода из растворов | 1925 |
|
SU5305A1 |
| УСУПБАЕВ А.Ч | |||
| и др | |||
| Сравнительная оценка хирургического лечения гипоспадии | |||
| Андрология и генитальная хирургия | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
Авторы
Даты
2020-12-14—Публикация
2020-04-02—Подача