Изобретение относится к медицине, а именно стоматологии ортопедической и челюстно-лицевому протезированию, и может быть использовано при получении оттиска средней зоны лица для изготовления экзопротезов с опорой на имплантаты утраченных частей лица в результате врожденных и приобретенных изъянов и дефектов.
Известен способ получения оттиска для маски лица из фотополимерных пластин для изготовления индивидуальных ложек, которые нашли широкое применение при протезировании зубов. Индивидуальную ложку формируют непосредственно на лице больного. На всю поверхность лица больного последовательно укладывают фотополимерные пластины путем мягкого отжимания небольших фрагментов. Пластины отсвечивают лампой для световой полимеризации пломбировочных материалов. Каждую последующую пластину добавляют после полного отвердения предыдущей. После полного отвердения материала индивидуальной ложки приступают к снятию оттиска. Сначала на проблемные места и на глаза, а затем на все лицо наносят силиконовый оттискной материал, применяемый для получения оттиска при протезировании зубов. Одновременно им же заполняют внутреннюю поверхность индивидуальной ложки, которую, слегка прижимая, накладывают на лицо. Полученный оттиск снимают с лица после окончательного отвердевания силиконового оттискного материала (Патент RU №2356518, опубл. 27.05.2009).
К недостаткам способа можно отнести отсутствие разрешения для клинического использования применяемых непосредственно на пациенте пластин для изготовления индивидуальных ложек в неполимеризованном виде; отсутствие возможности обезопасить органы и ткани лица от излучения фотополимеризационной лампы и продуктов самой реакции фотополимеризации; дискомфорт для пациента из-за необходимости длительного этапа засвечивания пластин непосредственно на лице и нагрева тканей полимеризационной лампой; световое и тепловое воздействие на ткани в области изъяна являются абсолютными противопоказаниями для использования данного метода у онкологических больных; значительное увеличение времени и трудозатрат на клиническом приеме; необходимость врача-стоматолога ортопеда овладеть навыками работы с пластинами для изготовления индивидуальных ложек; высокий риск позиционной дислокации мягких тканей при снятии оттиска, что снижает его точность; при неудачно изготовленной индивидуальной ложке, отрыве оттискной массы или ее смещении - вынужденная необходимость повторного совершения указанного способа ее изготовления, что увеличивает длительность; отсутствуют указания снятия слепка при наличии опорных имплантатов. Этот способ можно рассматривать как ближайший аналог.
Известен способ получения оттиска лица, так называемый, «парижский бандаж", в котором гипс рассматривается как многофункциональный, удобный, дешевый материал для создания поддержки и повышения точности оттиска. Дефект с поднутрениями заполняют первым слоем альгинатной или силиконовой оттискной массой, а второй слой выполняют из приготовленного стандартным способом гипса для бандажа-опоры первого слоя с окончательной моделировкой оттиска. После кристаллизации гипса и окончательного отверждения альгинатной массы оттиск снимают для отливки рабочей модели (Keith F. Thomas "The Art of Clinical Anaplastology" p. 28).
Недостатками данного способа являются длительность замешивания и моделировки гипсового «парижского бандажа» непосредственно на лице у пациента; тяжесть гипсового бандажа, оказывающего давление на ткани, во время снятия оттиска значительно влияет на его точность; продолжительная процедура снятия слепка плохо переносится пациентами, особенно лицами с ограниченными возможностями, инвалидами и онкологическими больными; отсутствие механической и химической адгезии оттискных материалов к гипсу; высокая вероятность отрыва оттискной массы от гипсового бандажа при снятии оттиска; экзотермическая реакция кристаллизации гипса оказывает деформирующее воздействие на альгинатный оттискной материал, ускоряя его усадку за счет увеличения скорости испарения воды, что диктует необходимость незамедлительной отливки рабочей модели непосредственно после снятия оттиска; нагрев оттиска при экзотермической реакции кристаллизации гипса плохо переносится пациентами; отсутствие описания анатомических границ и ориентиров снятия оттиска лица средней зоны лица; массив гипсового бандажа не позволяет планировать оттиск для изготовления лицевого протеза с опорой на имплантаты.
Технический результат изобретения заключается в значительном увеличении точности оттиска за счет жесткой стабильности каркаса; в определении четких анатомических границ оттиска; полном исключении позиционной дислокации мягких тканей благодаря изготовлению армирующего каркаса на диагностической модели; снижении риска деформации оттиска за счет отсутствия давления на ткани лица; исключении вероятности отрыва оттискной массы за счет прочной механической фиксации к армирующему каркасу; простоте и эргономичности исполнения оттиска для врача при значительном сокращении длительности клинического этапа, которая определяется временем застывания оттискного материала; абсолютная безопасность и комфорт для пациентов, в том числе и онкологических больных; высокие возможности снятия оттиска для изготовления экзопротеза с опорой на имплантаты.
Указанный технический результат достигается в способе получения оттиска для изготовления экзопротеза средней зоны лица с опорой на имплантаты, включающем использование эластической оттискной массы и фотополимерных пластин для изготовления стоматологических индивидуальных ложек, в котором предварительно выполняют диагностический оттиск лица, по которому отливают диагностическую модель из гипса, на гипсовой модели размечают анатомические границы будущего оттиска для изготовления экзопротеза, при этом верхнюю границу оттиска наносят на 1,0 см выше линии надбровных дуг, нижнюю - по линии смыкания губ, боковые границы - по вертикальным линиям, проходящим от латерального края глаза до линии смыкания губ слева и справа, отмечают планируемые области расположения платформ опорных имплантатов, гипсовую модель с разметками используют для изготовления армирующего каркаса сетчатой структуры, при этом область внутри размеченных анатомических границ равномерно заполняют разогретым воском слоем толщиной 0,2 см, по периметру размеченных границ укладывают непрерывно фотополимерные пластины шириной 1,0 см и далее пластины укладывают последовательно параллельно и перпендикулярно друг другу, формируя сетчатую структуру армирующего каркаса, причем первую пластину укладывают под углом 40-45 градусов относительно линии смыкания губ, при этом между пластинами формируют ячейки размером 0,5-1,0 см таким образом, чтобы они располагались над планируемыми платформами опорных имплантатов, при необходимости такие ячейки формируют с помощью конусной зуботехнической фрезы, в центре армирующего каркаса формируют ручку-держатель для манипулирования каркасом, осуществляют фотополимеризацию и макроконтурирование каркаса, готовый армирующий каркас используют после завершения этапа интеграции опорных имплантатов у пациента и установки на них абатментов таким образом, что пациента усаживают в стоматологическое кресло, на кожу лица равномерно наносят слой вазелина, фиксируют слепочные трансферы на абатменты интегрированных опорных имплантатов, наносят первый слой оттискного материала низкой твердости, равной 12 Шор, заполняя всю анатомическую область лица соответственно границам армирующей конструкции, включая область дефекта, подлежащие проснятию участки лица, все поднутрения и складки, завершают нанесение первого слоя в области абатментов имплантатов и слепочных трансферов обильной порцией оттискного материала, устанавливают армирующий каркас до контакта без компрессии к первому слою и наносят вторым слоем силиконовую массу твердостью 40 Шор, заполняя все ячейки и плотно распределяя ее вокруг предварительно позиционированых в перфорациях или ячейках имплантатов слепочных трансферов, снимают готовый оттиск за ручку после окончательного отверждения материала.
Анатомические границы определены с учетом соблюдения анатомических пропорций при изготовлении протеза средней зоны лица.
Заполнение диагностической модель из гипса разогретым воском слоем толщиной 0,2 см позволяет подготовить (определить) будущее пространство для первого (основного слоя) слепочной силиконовой массы оттиска.
Формирование сетчатой структуры армирующего каркаса под углом 40-45 градусов относительно линии смыкания губ позволяет рационально использовать полоски, нарезанные из фотополимерных пластин для изготовления индивидуальных ложек. Форма этих фабрично изготовленных пластин приближена к трапеции и при их разрезании получаются полоски разной длины. При расположении этих полосок в границах будущего оттиска под углом 40-45 градусов к линии смыкания губ используются все полученные полоски разной длины, и не остается излишков материала.
Ячейки сетчатой структуры планируют таким образом, чтобы они располагались над супраструктурами опорных имплантатов - областями, которые при планировании были отмечены карандашом. При невозможности такого расположения, в проекции абатментов имплантатов дополнительно препарируют перфорации, соответствующие диаметру слепочных трансферов, используя конусную зуботехническую фрезу.
Размер ячеек сетчатой структуры 0,5-1,0 см подобран экспериментально. При диаметре меньше 0,5 см возможна менее надежная фиксация каркаса с отрывом оттискной массы при снятии слепка.
При диаметре больше 1,0 см возникает риск перелома каркаса из-за снижения его прочности, увеличен расход оттискной массы.
Изготовление армирующего каркаса осуществляют на гипсовой модели, удаленно от пациента, что защищает пациента от излучения в процессе фотополимеризации каркаса, а также сокращает время, затраченное пациентом и врачом, на снятие слепка.
Низкая твердость 12 Шор первого слоя оттискного материала, с одной стороны, позволяет получить точный оттиск мелких деталей рельефа кожи. С другой стороны, если оттискной материал в процессе нанесения затечет в поднутрение в зоне дефекта, низкая твердость материала и способность к упругой деформации позволит извлечь оттиск без отрыва части материала.
Использование силиконовой массы твердостью 40 Шор для второго слоя позволяет придать оттиску дополнительную прочность.
Способ иллюстрируется фиг. 1-6, где:
на фиг. 1 - диагностическая гипсовая модель 1 с подлежащим протезированию дефектом лица 2; анатомические границы 3 будущего оттиска;
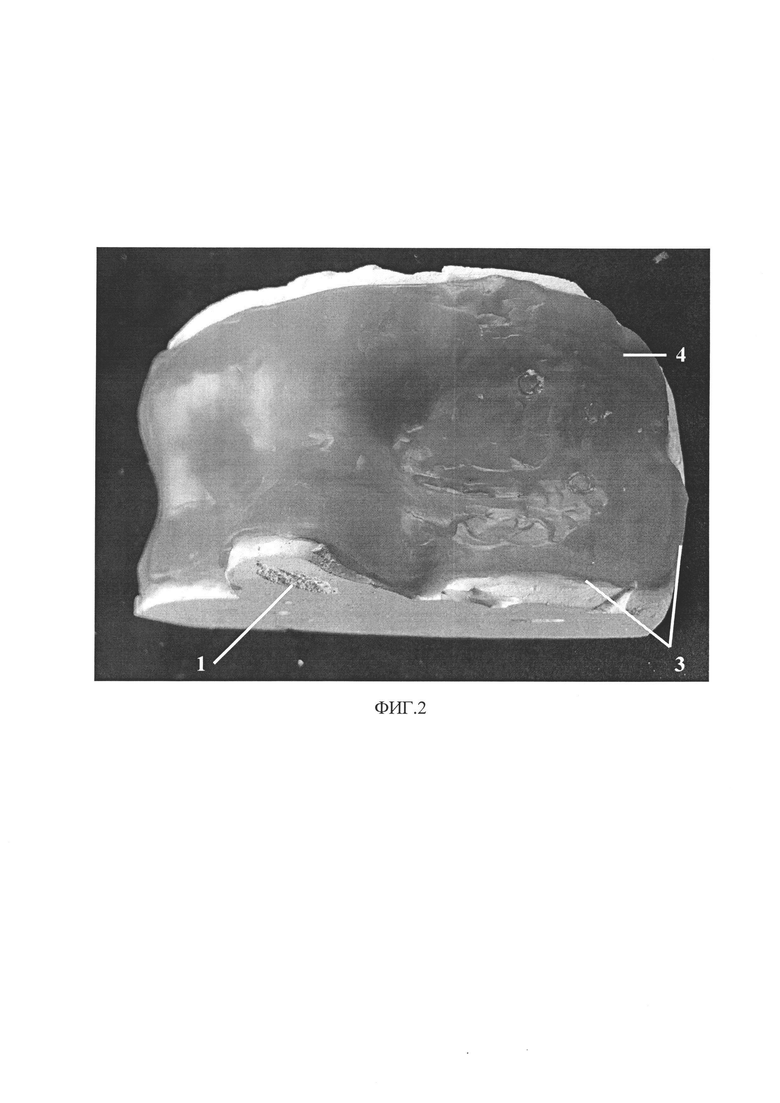
на фиг. 2 - на гипсовой модели 1 заполненное разогретым воском 4 пространство для первого слоя слепочной силиконовой массы оттиска;
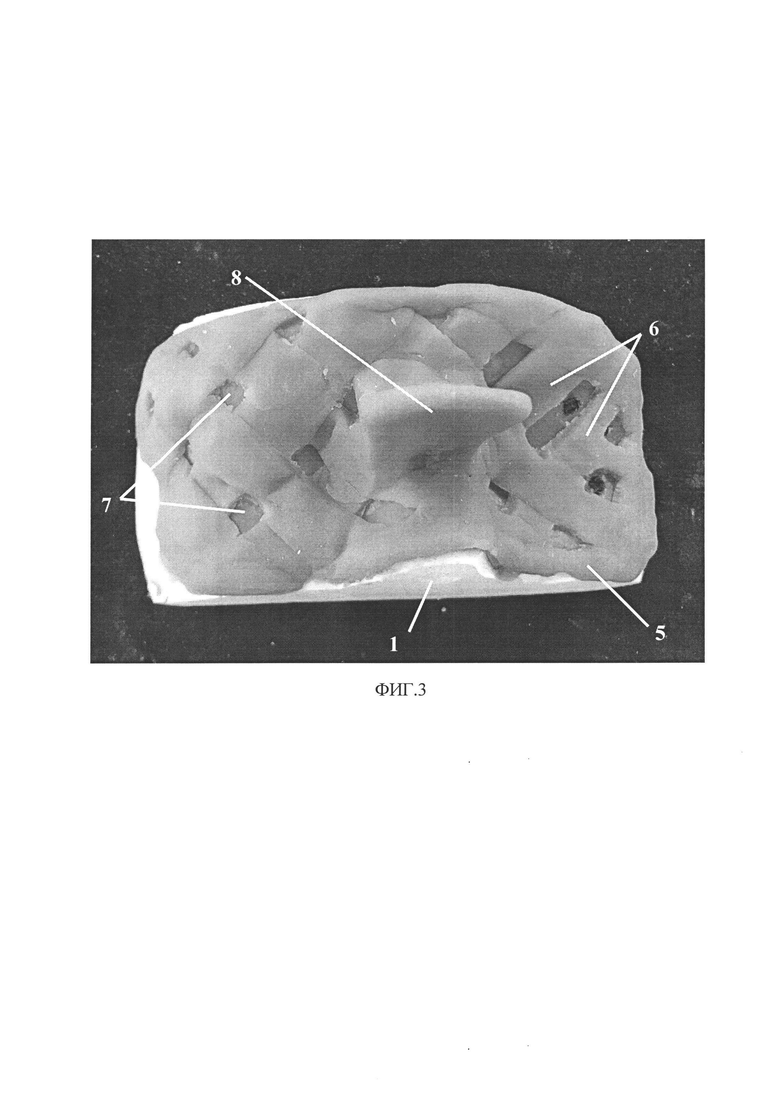
на фиг. 3 - готовый армирующий каркас 5 из полосок 6 с ручкой-манипулятором 8 и ячейками 7;
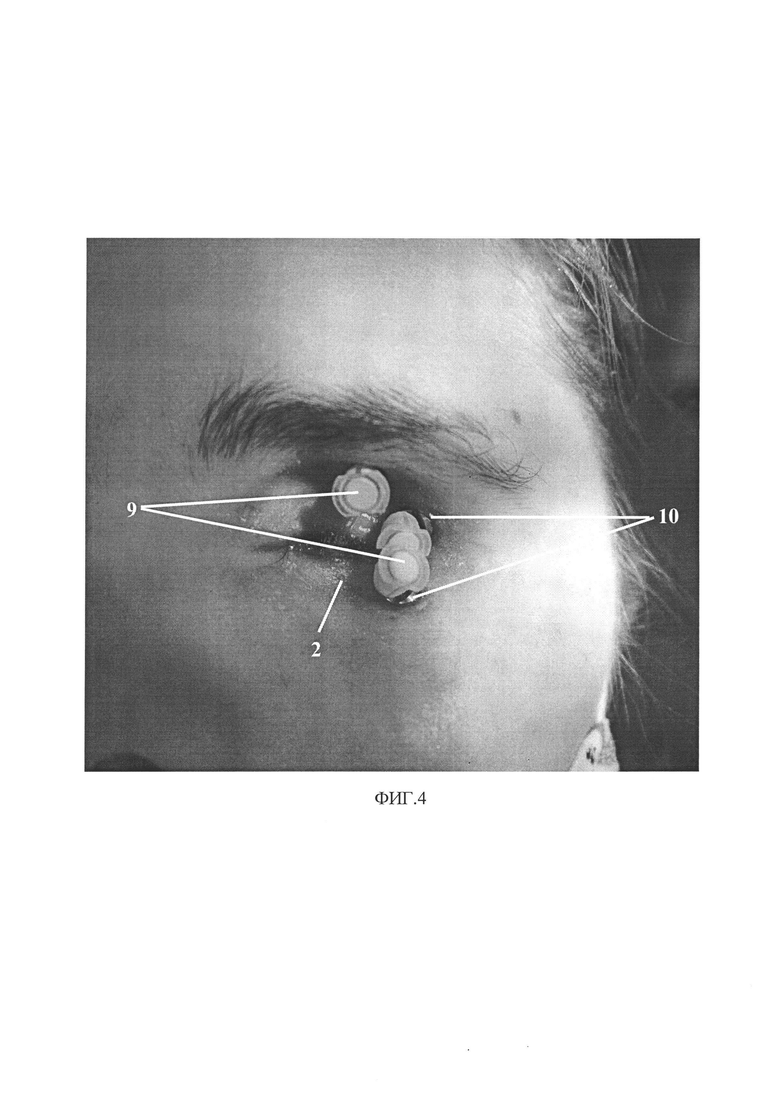
на фиг. 4 - область дефекта с абатментами 10 и с зафиксированными к ним слепочными трансферами 9;
на фиг. 5 - внесен первый слой оттискного материала низкой твердости, равной 12 Шор 11 на всю анатомическую область соответственно границам армирующего каркаса 5 и области вокруг слепочных трансферов 9;
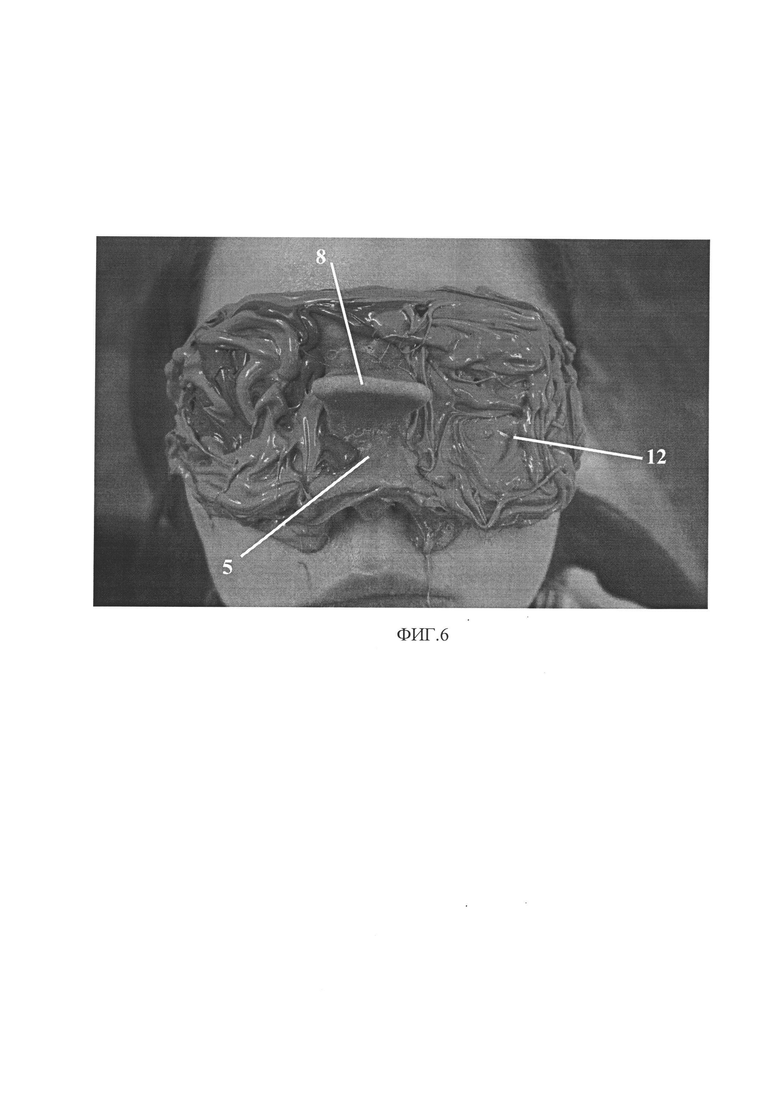
на фиг. 6 - на первый слой слепочной массы наложена армирующая конструкция 5, вторым слоем поверх армирующей конструкции внесена слепочная масса более высокой твердости равной 40 Шор 12.
Способ осуществляют, например, следующим образом.
Первым этапом пациента приглашают в клинику для обсуждения плана лечения и в первое посещение снимают диагностический оттиск лица альгинатной оттискной массой. Далее в зуботехнической лаборатории техник из супергипса по полученному оттиску немедленно отливает диагностическую модель 1. На этой модели 1 врач-стоматолог ортопед и зубной техник изучают границы дефекта 2 и окружающие ткани, проводят планирование лечения, рассматривают и обсуждают наиболее оптимальный лицевой протез для данной клинической ситуации, установку опорных имплантатов (устанавливаются в кость и на фото не видны) планируют с врачом челюстно-лицевым хирургом.
Вторым этапом в условиях клиники челюстно-лицевой хирургии под общим обезболиванием производят установку выбранным способом опорных имплантатов необходимой длины в соответствующей локализации с последующим ожиданием периода их остеоинтеграции, который может составлять от 4 до 6 месяцев. Перед вторым визитом пациента в клинику в зуботехнической лаборатории на отлитой в первый визит диагностической модели 1 карандашом производят разметку границ 3 будущего оттиска и протеза, отмечают области расположения платформ установленных опорных имплантатов. Отмечают анатомические ориентиры в пределах границ лица. Затем равномерным слоем толщиной 0,2 см отмеченные границы заполняют разогретым воском 4, определяя будущее пространство для основного слоя слепочной силиконовой массы оттиска. Далее выполняют изготовление армирующего каркаса 5 из фотополимерных пластин для индивидуальных ложек, укладывая по периметру описанных анатомических границ непрерывные предварительно нарезанные полоски 6 шириной 1,0 см. Затем наискосок под углом 40-45 градусов формируют сетчатую структуру армирующего каркаса 5. С этой целью последовательно параллельно и перпендикулярно друг другу укладывают полоски 6 шириной 1,0 см. Образующиеся ячейки 7 позиционируют над супраструктурами опорных имплантатов. В удобной для манипуляции оттиском части армирующего каркаса 5 формируют ручку-держатель 8, учитывая расположение слепочных трансферов 9. Завершают изготовление конструкции в виде сетки с ячейками 7 размером 0,5-1,0 см фотополимеризацией и обработкой неровностей с острыми краями твердосплавной фрезой на микромоторе, полируют при необходимости.
Следующим этапом пациента усаживают в стоматологическое кресло в вертикальном положении. На кожу лица равномерно наносят слой вазелина, обильно растирая в области бровей, усов и других зон с выраженным ростом волос. Больного инструктируют о том, как ему следует себя вести во время снятия оттиска, как необходимо дышать и так далее. Фиксируют слепочные трансферы 9 на абатменты 10 интегрированных опорных имплантатов. Первым слоем заполняют всю анатомическую область соответственно спланированным анатомическим границам 3 оттиска оттискным материалом 11 низкой твердости, равной 12 Шор. Тщательно вносят слепочную массу, заполняя все поднутрения и складки, область дефекта и прилегающие ткани. Обильной порцией завершают нанесение первого слоя 11 в области абатментов 10 имплантатов и слепочных трансферов 9. На полученный равномерный первый слой слепочной массы аккуратно накладывают до контакта без давления изготовленный в лаборатории армирующий каркас 5 с нанесенным на него адгезивом. Вторым слоем сверху армирующего каркаса 5 вносят слепочную массу более высокой твердости 12, равной 40 Шор, заполняют все ячейки 7 и плотно распределяют ее вокруг фиксирванных в имплантаты слепочных трансферов 9. После окончательного отвердения оттискного материала, за ручку-держатель 8 покачивающими движениями извлекают слепок с лица. По полученному слепку изготавливают гипсовую модель (рабочую), на которой осуществляют последующие этапы изготовления лицевого протеза.
Способ подтверждается следующими клиническими примерами.
Пример 1. Пациентка Д. 19 лет с диагнозом анофтальм слева, рубцовая деформация мягких тканей орбиты слева, ретинобластома левого глаза (комплексное лечение в 2003 году) обратилась с жалобами на дефект левой глазницы. Из анамнеза выяснено, что в раннем возрасте поставлен диагноз ретинобластома левого глаза. В 2003 году произведена энуклеация левого глаза. В послеоперационном периоде полихимио- и лучевая терапия. Из-за рубцовых изменений конъюнктивальной полости глазное протезирование не представляется возможным. Внешне определяется резкое западение тканей левой орбиты. Определяется анофтальм слева. Конъюнктивальные своды практически отсутствуют, выраженные рубцовые изменения конъюнктивы. Глубина конъюнктивальной полости резко уменьшена. Первым этапом произведено снятие предварительного оттиска лица силиконовым материалом, затем изготовлена гипсовая диагностическая модель лица пациентки. На диагностической гипсовой модели определены границы будущего протеза глазницы и предпочтительные места для установки опорных имплантатов. Осуществлена установка 3-х опорных имплантатов с аббатментами, которые в данной ситуации играли роль формирователей кожной манжеты. После завершения остеоинтеграции опорных имплантатов необходимо было получить окончательный оттиск лица и передать на рабочую модель положение опорных имплантатов. Для этого в условиях зуботехнической лаборатории на диагностической модели, изготовленной в начале лечения, очертили границы окончательного оттиска: верхняя - соответствует горизонтальной линии, мысленно проведенной на 1,0 см выше линии надбровных дуг; нижняя - горизонтальная линия, проходящая через кончик носа; боковые границы - перпендикуляры, опущенные вниз от латеральных краев обиты. В случае изготовления протеза глазницы нет необходимости расширять оттиск до линии смыкания губ, так как контур верхней губы не является обязательным ориентиром при конструировании протеза глазницы, в тоже время боковые границы оттиска немного смещаются кнаружи, захватывая латеральные края орбиты. Затем в рамках отмеченных границ нанесен слой воска равномерным слоем толщиной 0,2 см и изготовлен армирующий каркас из фотополимерных пластин для индивидуальных ложек: пластины нарезаны на полоски шириной 1,0 см, уложены по периметру очерченных границ, затем - наискосок под углом 40 градусов и параллельно друг другу в направлении от нижнего левого угла очерченной зоны к верхнему правому углу, следующим этапом полоски были уложены вторым слоем также параллельно друг другу, но в направлении, перпендикулярном направлению полосок первого слоя. Важно отметить, что расстояние между полосками составило около 0.5 - 1.0 см, таким образом была сформирована сетчатая структура армирующего каркаса. Особое внимание было уделено планированию ячеек в зоне предполагаемого расположения оттискных трансферов: полоски были уложены так, чтобы оттискные трансферы в ходе оттиска оказывались в промежутках между ними. В центре была сформирована ручка-держатель для оптимального манипулирования каркасом. Произведена фотополимерицация армирующей конструкции согласно инструкции фирмы производителя материала и макроконтурирование для удаления грубых неровностей и острых краев. Полученный из зуботехнической лаборатории армирующий каркас осмотрен на модели и дезинфицирован. На весь каркас нанесен адгезив, который в стоматологии применяется для обработки оттискных ложек перед оттиском. Для снятия основного армированного оттиска глазницы пациентка усажена в стоматологическое кресло, при этом спинка кресла приведена в вертикальное положение. Произведена фиксация оттискных трансферов к аббатментам имплантатов. Осуществлена примерка и припасовка армирующего каркаса: особое внимание было уделено совпадению границ каркаса с планируемыми границами будущего оттиска и расположению оттискных трансферов относительно армирующего каркаса. На кожу лица нанесен слой вазелина.
Вся анатомическая область соответственно спланированным границам оттиска заполнена коррегирующим силиконовым оттискным материалом низкой твердости равной 12 Шор, аккуратно заполнены все поднутрения и складки. В области трансферов нанесен коррегирующий оттискной материал более высокой твердости (40 Шор). На полученный равномерный слой слепочной массы аккуратно расположен армирующий каркас, затем поверх каркаса нанесен еще один слой оттискной массы (40 Шор). После окончания процесса отвердевания оттискной массы, армированный оттиск был снят с лица пациента, визуально оценен на предмет дефектов (отрыва массы, пор). Оттиск отправлен в зуботехническую лабораторию для изготовления рабочей модели для изготовления экзопротеза с аналогами абатментов. Далее протез глазницы изготавливался в несколько этапов по принятой методике.
Пример 2. Пациент Г. 47 лет с диагнозом тотальный дефект наружного носа, базальноклеточный рак кожи наружного носа I ст.T1N0M0, комбинированное лечение (БФРТ в 2008 г. и хирургическое лечение 2008 г., 2015 г., 2018 г.). В течение нескольких лет пользовался протезом, с опорой на 2 скуловых имплантата (установка опорных имплантатов и изготовление протеза проводились в другом учреждении). Пациент обратился с жалобами на изменение цвета имеющегося протеза и нарушение краевого прилегания. После оценки состояния протеза, протезного ложа и опорных имплантатов было принято решение об изготовлении нового протеза с уровня имплантатов. Первым этапом было произведено снятие предварительного оттиска лица силиконовым оттискным материалом, затем изготовлена гипсовая диагностическая модель лица пациента. Далее в условиях зуботехнической лаборатории на гипсовой диагностической модели, определены и отмечены границы окончательного оттиска: верхняя -соответствует горизонтальной линии, мысленно проведенной на 1,0 см выше линии надбровных дуг; нижняя проходит по линии смыкания губ до пересечения в щечной области с линией, перпендикулярно опущенной вниз от латерального края глаза; последняя вертикальная линия определяет боковые границы справа и слева. В данной ситуации включение в границы оттиска контура верхней губы является необходимым, так как линия "лука Купидона" является важным ориентиром при моделировании протеза носа. Затем в рамках отмеченных границ нанесен слой воска равномерным слоем толщиной 0,2 см и изготовлен армирующий каркас из фотополимерных пластин для индивидуальных ложек: пластины нарезаны на полоски шириной 1,0 см, уложены по периметру очерченных границ, затем -наискосок под углом 45 градусов и параллельно друг другу в направлении от нижнего левого угла очерченной зоны к верхнему правому углу, следующим этапом полоски были уложены вторым слоем также параллельно друг другу, но в направлении перпендикулярном направлению полосок первого слоя. Важно отметить, что расстояние между полосками составило около 0.5 - 1.0 см, таким образом была сформирована сетчатая структура армирующей конструкции. Особое внимание было уделено планированию ячеек в зоне предполагаемого расположения оттискных трансферов: полоски были уложены так, чтобы оттискные трансферы в ходе оттиска оказывались в промежутках между ними. В центре была сформирована ручка-держатель для оптимального манипулирования каркасом. Произведена фотополимеризация армирующей конструкции согласно инструкции фирмы производителя материала и макроконтурирование для удаления грубых неровностей и острых краев. Полученный из зуботехнической лаборатории армирующий каркас осмотрен на модели и дезинфицирован. На весь каркас нанесен адгезив, который в стоматологии применяется для обработки оттискных ложек перед оттиском. В клинике пациент размещен в стоматологическом кресле с приведенной в максимально вертикальное положение спинкой. Старый протез носа, фиксация которого осуществлялась с помощью магнитов, был снят. Супраструктура с вклеенным магнитом также была удалена. К скуловым имплантатам, платформы которых выходили в области латеральных краев грушевидного отверстия были фиксированы прямые абатметы multi-imit, a к ним - магнитные колпачки.
Учитывая направление осей имплантатов и невозможность использования трансферов "для открытой ложки", было принято решение использовать магнитные трансферы "для закрытой ложки". Осуществлена примерка и припасовка армирующего каркаса: особое внимание было уделено совпадению границ каркаса с планируемыми границами будущего оттиска. На кожу лица нанесен слой вазелина, в носовые ходы были введены марлевые турунды с вазелином для предотвращения попадания в них коррегирующей массы. Вся анатомическая область соответственно спланированным границам оттиска заполнена коррегирующим силиконовым оттискным материалом низкой твердости равной 12 Шор, аккуратно заплонены все поднутрения и складки. В области магнитных трансферов нанесен коррегирующий оттискной материал более высокой твердости (40 Шор). На полученный равномерный слой слепочной массы аккуратно расположен армирующий каркас, затем поверх каркаса нанесен еще один слой оттискной массы (40 Шор). После окончания процесса отвердевания оттискной массы, армированный оттиск был снят с лица пациента, визуально оценен на предмет дефектов (отрыва массы, пор). Оттиск отправлен в зуботехническую лабораторию для изготовления рабочей модели с аналогами магнитных колпачков. Далее протез носа изготавливался в несколько этапов по принятой методике.
Заявляемый способ применен в 3 случаях. При изготовлении протезов носа - 2 пациента. При протезировании глазницы - в 1 случае.
Заявляемый способ позволяет значительно увеличить точность оттиска за счет стабильности каркаса и отсутствии позиционной дислокации мягких тканей; исключить вероятность отрыва оттискной массы за счет прочной механической фиксации к армирующему каркасу; снизить риск деформации слепка за счет отсутствия давления на ткани лица. Способ характеризуется простотой и эргономичностью исполнения оттиска для врача при значительном сокращении длительности клинического этапа, которая определяется временем застывания оттискного материала; абсолютной безопасностью и комфортом для пациентов, в том числе и онкологических больных; высокими возможностями снятия слепка для изготовления экзопротеза лица с опорой на интегрированные имплантаты; увеличением комфорта реабилитации пациентов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ эктопротезирования носа | 2016 |
|
RU2637037C1 |
| Эпипротез носа | 2016 |
|
RU2618891C1 |
| СПОСОБ ПОЛУЧЕНИЯ ОТТИСКА ДЛЯ МАСКИ ЛИЦА | 2007 |
|
RU2356518C1 |
| СПОСОБ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ | 2021 |
|
RU2777401C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛЬНОЙ ЛОЖКИ ДЛЯ СНЯТИЯ ОТТИСКОВ С МЯГКИХ ТКАНЕЙ ЛИЦА | 2017 |
|
RU2648848C1 |
| СПОСОБ ПОЛУЧЕНИЯ ИМПЛАНТАЦИОННОГО ОТТИСКА ПРИ СОЗДАНИИ ПРОТЯЖЕННЫХ КОНСТРУКЦИЙ | 2018 |
|
RU2683907C1 |
| Каркасная оттискная индивидуализированная ложка | 2024 |
|
RU2827969C1 |
| Индивидуальная ложка-прикусной шаблон, способ её получения и применения при лечении адентии с опорой на дентальные имплантаты | 2020 |
|
RU2744745C1 |
| Устройство для получения функционального оттиска для изготовления протеза носа | 2016 |
|
RU2625645C1 |
| Способ исключения компрессии на дентальные имплантаты и окружающие их ткани при конструировании съемных протезов | 2024 |
|
RU2825187C1 |


Изобретение относится к медицине, а именно стоматологии ортопедической и челюстно-лицевому протезированию, и может быть использовано при получении оттиска средней зоны лица для изготовления экзопротезов с опорой на имплантаты утраченных частей лица в результате врожденных и приобретенных изъянов и дефектов. Предварительно выполняют диагностический оттиск лица, по которому отливают диагностическую модель из гипса, на гипсовой модели размечают анатомические границы будущего оттиска для изготовления экзопротеза, при этом верхнюю границу оттиска наносят на 1,0 см выше линии надбровных дуг, нижнюю - по линии смыкания губ, боковые границы - по вертикальным линиям, проходящим от латерального края глаза до линии смыкания губ слева и справа, отмечают планируемые области расположения платформ опорных имплантатов, затем гипсовую модель с разметками используют для изготовления армирующей перфорированной сетчатой конструкцией, при этом область внутри размеченных анатомических границ равномерно заполняют разогретым воском слоем толщиной 0,2 см, по периметру размеченных границ укладывают непрерывно фотополимерные пластины шириной 1,0 см и далее пластины укладывают последовательно параллельно и перпендикулярно друг другу, формируя сетчатую структуру армирующего каркаса, причем первую пластину укладывают под углом 40-45 градусов относительно линии смыкания губ, при этом формируют ячейки размером 0,5-1,0 см таким образом, чтобы они по возможности располагались над планируемыми платформами опорных имплантатов, при необходимости такие ячейки формируют с помощью конусной зуботехнической фрезы, в центре армирующего каркаса формируют ручку-держатель для манипулирования каркасом, осуществляют фотополимеризацию и макроконтурирование каркаса, готовый армирующий каркас используют после завершения этапа интеграции опорных имплантатов у пациента и установки на них абатментов таким образом, что пациента усаживают в стоматологическое кресло, на кожу лица равномерно наносят слой вазелина, фиксируют слепочные трансферы на абатменты интегрированных опорных имплантатов, наносят первый слой оттискного материала низкой твердости, равной 12 Шор, заполняя всю анатомическую область лица соответственно границам армирующей конструкции, включая область дефекта, подлежащие проснятию участки лица, все поднутрения и складки, завершают нанесение первого слоя в области абатментов имплантатов и слепочных трансферов обильной порцией оттискного материала, устанавливают армирующий каркас до контакта без компрессии к первому слою и наносят вторым слоем силиконовую массу твердостью 40 Шор, заполняя все ячейки и плотно распределяя ее вокруг предварительно позиционированых в перфорациях и ячейках имплантатов слепочных трансферов, снимают готовый оттиск за ручку после окончательного отверждения материала. Способ позволяет увеличить точность оттиска; исключить вероятность отрыва оттискной массы; снизить риск деформации слепка, характеризуется простотой и эргономичностью исполнения оттиска для врача при значительном сокращении длительности клинического этапа, которая определяется временем застывания оттискного материала; абсолютной безопасностью и комфортом для пациентов, в том числе и онкологических больных; высокими возможностями снятия слепка для изготовления экзопротеза лица с опорой на интегрированные имплантаты; увеличением комфорта реабилитации пациентов. 2 пр., 6 ил.
Способ получения оттиска для изготовления экзопротеза средней зоны лица с опорой на имплантаты, включающий использование эластической оттискной массы и фотополимерных пластин для изготовления стоматологических индивидуальных ложек, отличающийся тем, что предварительно выполняют диагностический оттиск лица, по которому отливают диагностическую модель из гипса, на гипсовой модели размечают анатомические границы будущего оттиска для изготовления экзопротеза, при этом верхнюю границу оттиска наносят на 1,0 см выше линии надбровных дуг, нижнюю - по линии смыкания губ, боковые границы - по вертикальным линиям, проходящим от латерального края глаза до линии смыкания губ слева и справа, отмечают планируемые области расположения платформ опорных имплантатов, затем гипсовую модель с разметками используют для изготовления армирующего каркаса сетчатой конструкцией, при этом область внутри размеченных анатомических границ равномерно заполняют разогретым воском слоем толщиной 0,2 см, по периметру размеченных границ укладывают непрерывно фотополимерные пластины шириной 1,0 см и далее пластины укладывают последовательно параллельно и перпендикулярно друг другу, формируя сетчатую структуру армирующего каркаса, причем первую пластину укладывают под углом 40-45 градусов относительно линии смыкания губ, при этом формируют ячейки размером 0,5-1,0 см таким образом, чтобы они по возможности располагались над планируемыми платформами опорных имплантатов, при необходимости такие ячейки формируют с помощью конусной зуботехнической фрезы, в центре армирующего каркаса формируют ручку-держатель для манипулирования каркасом, осуществляют фотополимеризацию и макроконтурирование каркаса, готовый армирующий каркас используют после завершения этапа интеграции опорных имплантатов у пациента и установки на них абатментов таким образом, что пациента усаживают в стоматологическое кресло, на кожу лица равномерно наносят слой вазелина, фиксируют слепочные трансферы на абатменты интегрированных опорных имплантатов, наносят первый слой оттискного материала низкой твердости, равной 12 Шор, заполняя всю анатомическую область лица соответственно границам армирующей конструкции, включая область дефекта, подлежащие проснятию участки лица, все поднутрения и складки, завершают нанесение первого слоя в области абатментов имплантатов и слепочных трансферов обильной порцией оттискного материала, устанавливают армирующий каркас до контакта без компрессии к первому слою и наносят вторым слоем силиконовую массу твердостью 40 Шор, заполняя все ячейки и плотно распределяя ее вокруг предварительно позиционированых в перфорациях и ячейках имплантатов слепочных трансферов, снимают готовый оттиск за ручку после окончательного отверждения материала.
| СПОСОБ ПОЛУЧЕНИЯ ОТТИСКА ДЛЯ МАСКИ ЛИЦА | 2007 |
|
RU2356518C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛЬНОЙ ЛОЖКИ ДЛЯ СНЯТИЯ ОТТИСКОВ С МЯГКИХ ТКАНЕЙ ЛИЦА | 2017 |
|
RU2648848C1 |
| Устройство для получения функционального оттиска для изготовления протеза носа | 2016 |
|
RU2625645C1 |
| СПОСОБ СНЯТИЯ ОТТИСКА ДЛЯ РЕКОНСТРУКЦИИ ЗАМЕЩАЮЩЕ-ОБТУРИРУЮЩЕГО ПРОТЕЗА ПРИ ОБШИРНЫХ ДЕФЕКТАХ ТВЕРДЫХ И МЯГКИХ ТКАНЕЙ ВЕРХНЕЙ ЧЕЛЮСТИ | 2018 |
|
RU2701591C1 |
| US 2002055082 A1, 09.05.2002. | |||
Авторы
Даты
2021-01-21—Публикация
2020-08-03—Подача