Предлагаемое изобретение относится к медицине, а именно к хирургии, в частности к лечению обширных раневых дефектов в хирургии, травматологии, комбустиологии.
Актуальность рассматриваемой проблемы обусловлена большим количеством пострадавших в авариях, катастрофах, чрезвычайных ситуациях, при боевых действиях и террористических актах (Байтингер В.Ф., Селянинов К.В., Курочкина О.С. и др. «Эволюция технологии закрытия обширных и глубоких мягкотканных дефектов тела человека. Вопросы реконструктивной и пластической хирургии». 2018), увеличением числа пациентов с раневыми дефектами, образующимися при лечении гнойной и некротизирующей инфекции кожи и мягких тканей. Несвоевременное, либо неадекватное лечение раневых дефектов в 50-70% случаев сопровождается развитием осложнений (Богданов А.Н., Паршин М.С., Овденко А.Г. «Лечение больных с обширными раневыми дефектами конечностей методом аппаратной нитевой дозированной дермотензии. Здоровье - основа человеческого потенциала: проблемы и пути их решения». 2017). У 15-57% больных в отдаленном периоде формируются рубцовые деформации и дерматодесмогенные контрактуры, которые приводят к инвалидности и неудовлетворительным косметическим результатам лечения (Бесчастнов В.В., Орлинская Н.Ю., Кудыкин М.Н. Экспериментальноклиническое обоснование применения дозированной дермотензии в первую фазу раневого процесса. Новости хирургии. 2012).
Известен способ закрытия дефектов мягких тканей волосистой части головы, включающей спицевую дермотензию, при этом от лобной области головы по средней линии до затылочного бугра рассекают кожно-подкожно-апоневротические ткани головы, второй разрез такой же глубины производят в поперечном направлении от одной височной области до другой, через середину теменной области, в каждом из полученных четырех лоскутов с внутренней стороны в радиальном направлении рассекают на 3 части только апоневротический слой, проводят через вершины лоскутов, через все слои спицы Киршнера, фиксируют нити к спицам Киршнера и к шине Крамера, огибающей голову, осуществляют тракцию, перемещая нити по шине Крамера. (Патент RU 2 308 240 С1 2006. 05.05. «Способ закрытия дефектов мягких тканей волосистой части головы»
Недостатки:
1) способ требует длительного времени и многоэтапности манипуляций;
2) громоздкость: предлагает к использованию конструкцию со значительным весом;
3) трудность размещения и фиксации этого устройства, вызывает значительный дискомфорт у пациента;
4) ограниченность области использования, т.к. предлагается только для волосистой части головы.
За ближайший аналог принят патент RU 2408291 C2 2009.01.11. «Способ лечения обширных раневых дефектов передней брюшной стенки». Способ заключается в том, что для закрытия обширной раны передней брюшной стенки предварительно по краям раны проводят спицы Киршнера, отступя 1-1,5 см от края раны, в виде «змейки» через всю толщу кожно-подкожно-фасциального лоскута. При этом концы спиц выводят на кожу и загибают для предотвращения травматизации кожного покрова. Дермотензионные нити проводят путем прошивания с помощью иглы с внутренней поверхности лоскута с захватом спицы Киршнера, что создает возможность выполнять дермотензию, не травмируя и не ишемизируя мягкие ткани, и монтируют к подвздошным костям билатеральный тазовый аппарат внешней фиксации: проводят по два стержня через гребень подвздошной кости с обеих сторон. На основе билатерального тазового аппарата над поверхностью живота на высоте не менее 10 см укрепляют два параллельно расположенных стержня с отверстиями, к которым крепят стержни-спиценатяжители на переходных подвижных болтах. Один из концов толстых лавсановых нитей крепят на стержне-спицедержателе, а второй проводят через дермотензионные спицы Киршнера. Последние проводят через края кожно-подкожно-фасциальных лоскутов раневого дефекта. Количество и длина спиц, нитей и стержней-спиценатяжителей зависят от размеров, формы и расположения раневого дефекта на передней брюшной стенке. Дермотензию проводят поэтапно, по 34 раза в сутки на месте в реанимационной палате, не выполняя перевязку, путем закручивания гаек стержни-спицедержатели двигаются вверх и вниз относительно плоскости раны, а за счет изменения положения переходных болтов, соединяющих два параллельно расположенных стержня с отверстиями и стержни-спиценатяжители, меняется угол направления тензии на 180° в любой из трех плоскостей.
Недостатки:
1) требует длительного времени установки и многоэтапности манипуляций;
2) громоздкость и значительный вес предлагаемой конструкции, обрекает пациента на длительное нахождение в горизонтальном положении на спине, крайне затрудняющее общий уход, профилактику пролежней и активизацию больного;
3) трудность размещения и фиксации этого устройства (требуется монтирование билатерального тазового аппарата на подвздошные кости, который из-за тракционных усилий при дермотензии может дестабилизироваться, что приведет к ее неэффективности);
4) обязательным условием, ограничивающим применение метода, должно быть отсутствие патологических изменений кожи, подлежащих тканей и кости в зоне монтажа тазового аппарата;
5) ограниченность области использования, так как предлагается только для передней брюшной стенки;
6) риск ишемии краев раны;
7) Непосредственное тензионное действие оказывается только на края раны.
Задачи:
1) Обеспечить простоту использования метода, исключив наложение громоздких и тяжелых металлоконструкций;
2) Минимизировать опасность ишемии и некроза кожных краев раны, обеспечив тензионное действие не только на края, но и на стенки и дно раны;
3) Максимально расширить применение метода, при различных локализациях обширных раневых дефектов мягких тканей;
4) Предотвратить диастаз краев ушитой кожной раны и обеспечить удержание краев раны в точно сопоставленном положении до полного сращения;
5) Устранить «распиливающий» кожу эффект спиц, пластин и предотвратить травматизацию нитями тканей стенок и дна раны;
6) Обеспечить поэтапное и адекватное растяжения кожно-подкожного и фасциально-мышечного лоскута круглосуточно, без перевязок.
7) Обеспечить возможность проведения ранней реабилитации;
Технический результат достигается за счет действия направленного отрицательного давления не только на края, но и на стенки и дно раны, что способствует стяжению раны и уменьшению ее не только за счет сближения ее краев, но и путем уменьшения объема раны из-за сближения ее стенок и дна. Сила, с которой осуществляют процесс дерматензии при данном способе, распределена равномерно на каждый участок всей поверхности раны, а не только на ее кожные края. Простота и быстрота установки конструкции, позволяет использовать ее практически во всех анатомических областях, где возможно осуществить ее герметизацию, а при использовании компактных аппаратов для вакуумной терапии, обеспечить пациенту активность и большой реабилитационный потенциал. Параллельно с тензией, оказываются все известные лечебные эффекты вакуумной терапии на рану.
Сущность способа состоит в том, что накладывают первый слой вакуумной повязки- поролон с дренажной трубкой, затем сводят края раны с помощью тензионных нитей, над тензионными нитями на поверхность кожи накладывают второй слой поролона толщиной 1-2 см с дренажной трубкой, поверх второго слоя накладывают инцизную пленку, тем самым герметизируя конструкцию, дренажные трубки присоединяют к вакуумной системе с разрежением 125 мм рт. ст., смену повязки при сведении краев раны проводят 1 раз в 3-4 суток. После сведения краев раны, ее ушивают.
Способ лечения обширных раневых дефектов мягких тканей апробирован на 17 больных, находившихся на лечении в отделении гнойной хирургии Краевой клинической больницы и 4 пациентах хирургического отделения Центральной районной больницы, и показал хорошие результаты. У всех больных с использованием данного способа лечения удалось полностью закрыть раны без осложнений и сократить сроки пребывания в стационаре на 23%.
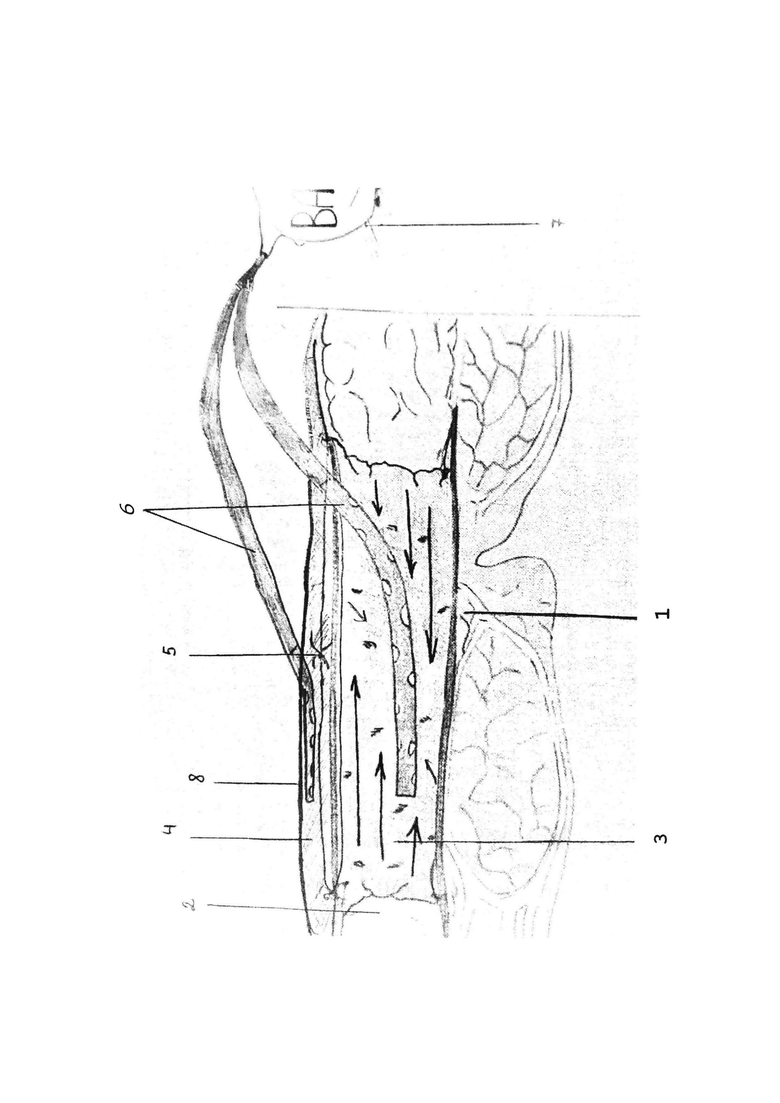
Способ продемонстрирован на фигуре (см. приложение) - общий вид способа при использовании, где 1 - передняя брюшная стенка с раной, 2 - кожно-фасциально-мышечные лоскуты, 3 - первый слой губчатого материала с открытыми порами, 4 - второй слой губчатого материала с открытыми порами, 5 - тензионный шов, 6 - дренажные трубки, 7 - к вакууму, 8 - инцизная пленка
Способ лечения выполняют следующим образом: Производят хирургическую обработку раны (1) с максимально полным иссечением всех гнойных и некротических тканей. Рану заполняют поролоном (3), при необходимости отграничивая его от дна. Уменьшение объема раны происходит путем воздействия на стенки и дно раны отрицательного давления 125 мм рт. ст. (мы не устанавливаем отрицательное давление выше 125 мм. Hg в первую фазу раневого, так как имеющаяся ишемия усиливается растяжением и может привести к декомпенсации кровоснабжения кожных лоскутов (2)) Путем перераспределения стягивающего воздействия на всю поверхность раны, происходит снижение нагрузки на тензионные нити (5), которые «прослабевают» и не оказывают «распиливающего» эффекта на кожу. На поверхность кожи, над тензионными швами накладывают второй слой (4) поролона 1-2 см. Второй слой стабилизирует рану и дополнительно производит ее стяжение, также беря на себя часть функции тензионных швов. В толще губчатого материала и/или между его слоями расположены дренажные трубки (6), подключенные к вакуумной системе (7). Для отграничения от окружающей среды и для создания герметичности поверх второго слоя поролона, с распространением на кожу, укладывается стерильное прозрачное операционное покрытие (инцизная пленка) (8). Предлагаемый способ закрытия обширных раневых дефектов мягких тканей обеспечивает не только известное благоприятное влияние отрицательного давления на рану, но и дерматензию как внутри, так и снаружи раны, с равномерным распределением силы на каждый участок краев, стенок и дна раны. С помощью направленного отрицательного давления осуществляется поэтапное сближение краев раневого дефекта и уменьшение объема раны. Кроме того, происходит адаптация и удержание в сопоставленном положении кожных краев раны, до их полного сращения.
Пример 1. Больной З, 27 лет.
07.10.2020 пациент получил огнестрельное ранение. Доставлен в экстренный приемный покой Центральной районной больницы, госпитализирован в хирургическое отделение.
При поступлении в стационар состояние больного тяжелое. ЧДД=25 в мин. Пульс 104 уд. в 1 минуту. АД=140/90 мм рт. ст. Язык подсушен, с белым налетом у корня. Живот при пальпации болезненный в гипогастральной области, в области раны, принимает участие в акте дыхания. Симптомы раздражения брюшины сомнительные.
В левой подвздошной области у пациента имелась рваная рана 13×20 см, с отслойкой кожи и подкожной клетчатки вплоть до корня полового члена, общей площадью не менее 300 см2
В экстренном порядке выполнено оперативное вмешательство: хирургическая обработка огнестрельной раны передней брюшной стенки, некрэктомия, ревизия, дренирование ЗБК слева. Лапаротомия, ревизия брюшной полости, ушивание дефекта серозной оболочки сигмовидной кишки. В рану уложен первый слой поролона, заполнивший весь объем раны, с дренажной трубкой в нем. Произведено наложение дерматензионных нитей на края раны, со значительным натяжением. Поверх кожных краев раны наложен второй слой поролона толщиной 2 см с дренажем. Для отграничения от окружающей среды и создания отрицательного давления поверх второго слоя поролона наложена инцизная пленка. Дренажные трубки присоединены к вакуумной системе с разрежением 125 мм рт. ст. Через 3 суток, 10.10.2020 произведена замена вакуумной повязки, отмечено что отсутствуют ишемические изменения кожно- фасциальных лоскутов, площадь раны значительно уменьшилась, а тензионные кожные швы свободно провисли между сближенными кожными краями.
14.10.2020 на очередной смене повязки отмечается полное очищение раны, отсутствие отделяемого из ЗБК, еще большее сближение краев кожной раны. 18.10.2020 смена вакуумной повязки проведена в перевязочной.
21.10.20 выполнено полное ушивание раны, на дренаже, с наложением только накожного слоя вакуумной повязки. 28.10.20 пациент выписан на амбулаторное наблюдение в удовлетворительном состоянии.
Пример 2. Пациент Б 64 года
У пациента, после перенесенного в ноябре 2019 инсульта образовался пролежень крестцовой области III ст., площадью 1,5% от площади поверхности тела. Выполнялись этапные некрэктомии. Сосстояние больного средней степени тяжести. ЧДД=19 в мин. Пульс 84уд. в 1 минуту. АД=130/90 мм рт. ст. Язык подсушен, с белым налетом у корня. Живот при пальпации безболезненный во всех отделах, принимает участие в акте дыхания. Симптомы раздражения брюшины отрицательные.
В крестцовой области рана в смешанной фазе раневого процесса, с обильным мутным отделяемым. Дном раны является крестцовая фасция
02.12.2019 произведена хирургическая обработка пролежневой раны с иссечением всех некротических тканей, с наложением вакуумной повязки по описанному в примере 1 способу.
На первой замене повязки 05.12.2020 отмечено значительное очищение раны и уменьшения ее площади, кожные лоскуты без ишемии и некрозов. Произведена смена вакуумной повязки по описанному в примере 1 способу. Пациент в процессе нахождения в стационаре свободно перемещался по палате и коридору с установленной системой, используя портативный переносной аппарат для вакуумной терапии.
14.12.20 на очередной смене вакуумной повязки достигнуто полное сопоставление кожных краев раны. Выполнено ее полное ушивание. Продолжено наложение вакуумной повязки, с накожным слоем губчатого материала с открытыми порами.
20.12.2020 после заживления раны пациент выписан для амбулаторного наблюдения.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комбинированного закрытия обширных раневых дефектов мягких тканей | 2021 |
|
RU2791266C1 |
| Способ дренирования ушитых ран различной локализации | 2021 |
|
RU2769845C1 |
| Способ лечения эпителиального копчикового хода | 2021 |
|
RU2764499C1 |
| Способ хирургического лечения карбункула кожи, осложненного флегмоной | 2021 |
|
RU2754193C1 |
| Система дозированного растяжения мягких тканей для лечения обширных раневых дефектов | 2024 |
|
RU2840708C1 |
| СПОСОБ ЛЕЧЕНИЯ ОБШИРНЫХ РАНЕВЫХ ДЕФЕКТОВ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ | 2009 |
|
RU2408291C2 |
| СПОСОБ ЛЕЧЕНИЯ ОБШИРНЫХ РАНЕВЫХ ДЕФЕКТОВ В ОБЛАСТИ СОСУДИСТОГО ПУЧКА НА КОНЕЧНОСТЯХ | 2010 |
|
RU2435531C1 |
| СПОСОБ ЗАКРЫТИЯ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ НА НИЖНЕЙ КОНЕЧНОСТИ | 2017 |
|
RU2661706C1 |
| СПОСОБ ЗАКРЫТИЯ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ | 2006 |
|
RU2308240C1 |
| УСТРОЙСТВО ДЛЯ СПИЦЕВОЙ ДЕРМОТЕНЗИИ ПРИ ЗАКРЫТИИ ОБШИРНЫХ ДЕФЕКТОВ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ | 2008 |
|
RU2369342C1 |
Изобретение относится к медицине, а именно к хирургии, травматологии, комбустиологии. Накладывают первый слой вакуумной повязки - поролон с дренажной трубкой. Сводят края раны с помощью тензионных нитей, над тензионными нитями на поверхность кожи накладывают второй слой поролона толщиной 1-2 см с дренажной трубкой. Поверх второго слоя накладывают инцизную пленку, тем самым герметизируя конструкцию. Дренажные трубки присоединяют к вакуумной системе с разрежением 125 мм рт. ст., смену повязки при сведении краев раны проводят 1 раз в 3-4 суток. Способ позволяет достичь стяжение раны и уменьшение ее не только за счет сближения ее краев, но и путем уменьшения объема раны из-за сближения ее стенок и дна; простота и быстрота установки конструкции позволяет использовать ее практически во всех анатомических областях, где возможно осуществить ее герметизацию, а при использовании компактных аппаратов для вакуумной терапии, обеспечить пациенту активность и большой реабилитационный потенциал. 1 ил., 2 пр.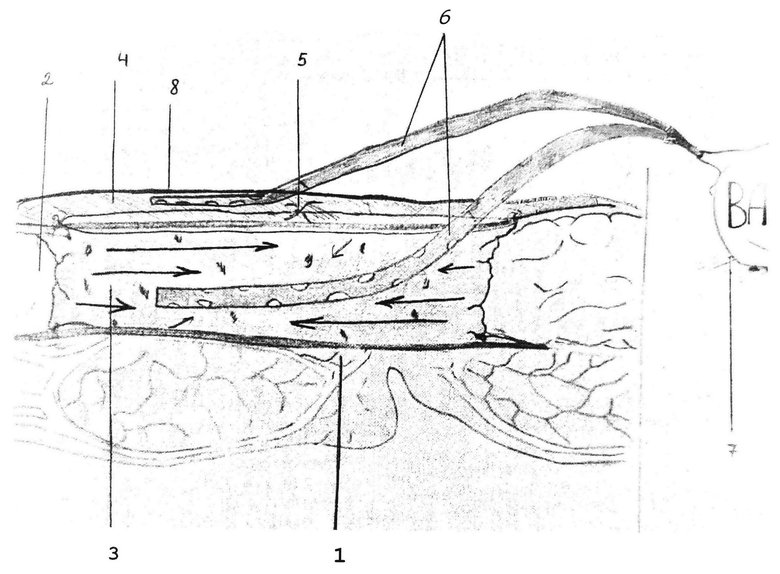
Способ закрытия раневых дефектов мягких тканей, включающий сведение краев раны и наложение швов, отличающийся тем, что накладывают первый слой вакуумной повязки - поролон с дренажной трубкой, затем сводят края раны с помощью тензионных нитей, над тензионными нитями на поверхность кожи накладывают второй слой поролона толщиной 1-2 см с дренажной трубкой, поверх второго слоя накладывают инцизную пленку, тем самым герметизируя конструкцию, дренажные трубки присоединяют к вакуумной системе с разрежением 125 мм рт. ст., смену повязки при сведении краев раны проводят 1 раз в 3-4 суток.
| KONIARIS, L | |||
| G | |||
| et al | |||
| Dynamic Retention | |||
| A technique for closure of the complex abdomen in critically ill patients | |||
| Archives of Surgery, 2001, 136(12), 1359-1362 | |||
| НАПЛАВОЧНАЯ ПОРОШКОВАЯ ПРОВОЛОКА | 0 |
|
SU179861A1 |
| СПОСОБ ЛЕЧЕНИЯ ОБШИРНЫХ РАНЕВЫХ ДЕФЕКТОВ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ | 2009 |
|
RU2408291C2 |
| US 20100298866 A1, 25.11.2010 | |||
| СОЕДИНИТЕЛЬНЫЙ ЭЛЕМЕНТ | 1998 |
|
RU2151925C1 |
| ЧЕРЕНОК Е.П | |||
| и др | |||
| Применение метода контролируемого отрицательного | |||
Авторы
Даты
2021-07-19—Публикация
2020-12-16—Подача