Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при лечении пациентов, страдающих вазомоторным ринитом.
Вазомоторный ринит - достаточно распространенная патология как в России, так и за рубежом. Патогенетической основой вазомоторного ринита служит нарушение нервной регуляции сосудистого тонуса слизистой оболочки полости носа, проявляющееся в виде отека преимущественно нижних носовых раковин, что приводит к носовой обструкции и нарушению носового дыхания.
Нарушение носового дыхания у пациентов, страдающих вазомоторным ринитом, сопровождается развитием осложнений в виде синуситов, отитов, приводит к снижению качества жизни пациентов трудоспособного возраста.
Основные методы лечения вазомоторного ринита направлены на уменьшение объема нижних носовых раковин путем использования различных методов воздействия на сосуды их кавернозных сплетений.
Функциональный органосохраняющий подход служит главным принципом при разработке методов хирургического лечения вазомоторного ринита. Он заключается как в сохранении максимально приближенных к физиологическим форме и объему нижних носовых раковин с целью сохранения их основных функций: согревание, увлажнение воздуха, так и в особенно бережном отношении к респираторному эпителию слизистой оболочки нижних носовых раковин с целью сохранения функции мукоцилиарного транспорта.
На первом этапе лечения вазомоторного ринита назначается консервативная терапия, однако достаточно часто терапевтические способы не эффективны или оказывают кратковременный результат. При неэффективности консервативного лечения вторым этапом проводится хирургическое вмешательство на нижних носовых раковинах для устранения назальной обструкции.
Важным требованием хирургического вмешательства на нижних носовых раковинах служит щадящий подход, при котором уменьшение их объема сочетается с функциональной сохранностью двигательной активности реснитчатого эпителия полости носа.
В настоящее время в оториноларингологии при лечении вазомоторного ринита широко применяются такие оперативные вмешательства как холодноплазменная, аргон-плазменная и радиохирургия, однако после этих способов остается значительная площадь некроза нижних носовых раковин, что приводит к длительному восстановительному периоду пациента после вмешательства.
Коагуляция нижних носовых раковин менее травматична по отношению к слизистой оболочке полости носа, однако после нее происходит выраженное образование корок в полости носа, что требует длительного и тщательного наблюдения ЛОР-врача.
На сегодняшний день применение лазерной хирургии является высокоэффективной альтернативой хирургического и консервативного лечения вазомоторного ринита и открывает новые возможности при лечении данного заболевания.
В настоящее время в оториноларингологии наибольшей популярностью пользуются полупроводниковые лазеры, излучающие свет инфракрасного спектра длиной волны 0,8-0,98 нм, характеризующиеся большой глубиной пенетрации в ткани от 3,0-4,0 мм. Основными хромофорами для данного вида излучения служат меланин и гемоглобин. При этом полупроводниковый лазер обладает хорошими коагуляционными свойствами, однако, менее выраженными, чем у Nd:YAG-лазера.
Особенностью полупроводникового лазера с длиной волны 445 нм является то, что он сочетает высокий гемостатический эффект и хорошее резекционное воздействие без формирования обширной зоны термического повреждения окружающих тканей за счет проникновения лазерного импульса на глубину не более 1,0 мм. Перечисленные характеристики обосновывают перспективность использования данного лазера для разработки новых методов хирургического лечения вазомоторного ринита.
Изобретение касается комбинированного способа хирургии нижних носовых раковин, который сочетает подслизистую нижнюю вазотомию, латероконхопексию и лазерную коагуляцию нижних носовых раковин.
Известен способ лечения хронического вазомоторного ринита, включающий инструментальную подслизистую нижнюю вазотомию путем введения распатора через разрез в переднем конце нижней носовой раковины, продвижения распатора вдоль костного отдела раковины с разрушением сосудов (см. Пискунов С.З. «Методика щадящего хирургического лечения больных вазомоторным и гиперпластическим ринитом», Журнал ушных, носовых и горловых болезней, №4, Москва, 1987, стр. 32-34).
При осуществлении данного способа в области переднего конца нижней носовой раковины выполняют вертикальный разрез слизистой оболочки длиной 0,3-0,5 см. Затем через разрез вводят распатор и продольно-поперечными движениями продвигают его по поверхности кости, отслаивая слизистую оболочку нижней носовой раковины.
В результате перечисленных действий происходит уменьшение размеров нижней носовой раковины. Процедуру последовательно производят на обеих половинах носа.
Недостатками данного способа являются:
1. Недостаточное сокращение передних отделов нижней носовой раковины, участвующих в формировании внутреннего носового клапана - наиболее узкого места на пути вдыхаемого воздуха, что препятствует устранению назальной обструкции на этом уровне.
2. Недостаточное сокращение задних отделов нижней носовой раковины, участвующих в регулировании просвета глубоких отделов полости носа, что препятствует свободному прохождению воздуха в области хоан.
3. Подслизистое разрушение сосудов нижней носовой раковины только на протяжении костного остова, без визуального контроля с помощью эндоскопа, так как более глубокое продвижение распатора вслепую, может привести к недостаточно полному продвижению инструмента. Это ведет к сохранению назальной обструкции на уровне хоан или излишне глубокому воздействию с разрывом заднего мягкотканого конца нижней носовой раковины, что может, осложниться кровотечением.
4. Применение холодного инструмента - распатора обеспечивает только локальное разрушение сосудов без стойкого рубцевания мягких тканей в подслизистом слое нижней носовой раковины, что может в короткие сроки приводить к рецидиву назальной обструкции вследствие восстановления артериовенозных анастомозов в слизистой оболочке нижней носовой раковины.
Известен также способ лечения аллергического и вазомоторного ринита путем воздействия на патологически измененные нижние носовые раковины лазерным излучением (см. патент RU №2306900, МПК А61В 18/22, 2007).
При осуществлении данного способа используют полупроводниковый лазер с длиной волны 830 мкм при мощности излучения 5 Вт, в импульсном режиме, с длительностью импульса 750 мс. Дистальный торец светодиода ведут от заднего конца нижних носовых раковин к переднему концу, воздействие проводят по 20-30 коагуляционным точкам с каждой стороны полости носа, процедура выполняется однократно.
Недостатками данного способа являются:
- сложность при выполнении данной манипуляции вследствие отсутствия эндоскопического контроля;
- невозможность оценки степени коагуляции заднего конца нижней носовой раковины, так как задний конец плохо обозрим визуально;
- импульсный режим лазерного воздействия не обеспечивает достаточное сокращение слизистой оболочки нижней носовой раковины, так как воздействие проводится всего в 20-30 точках нижней носовой раковины, а не на всем протяжении;
- длительность оперативного лечения.
Наиболее близким по технической сущности к заявляемому решению является способ лечения вазомоторного ринита, включающий оперативное вмешательство под видеоэндоскопическим контролем с использованием эндоскопической видеостойки и ригидного эндоскопа с углом зрения 0°, содержащий выполнение подслизистой инструментальной вазотомии последовательно на правой и левой нижних носовых раковинах, при этом элеватор-распатор сначала вводят в вертикальный разрез слизистой оболочки параллельно костному остову нижней носовой раковины, затем продвигают вдоль его поверхности, при этом осуществляют отсепаровку слизистой оболочки от кости по всей длине и ширине медиальной поверхности нижней носовой раковины, рассекая сосудистые соединения между надкостницей и кавернозными сплетениями, после чего выполняют латеропозицию нижней носовой раковины, после этого осуществляют лазерное воздействие (см. патент RU №2737331, МПК А61В 17/00, А61В 18/20, A61N 5/067, 2020).
При осуществлении данного способа выполняют подслизистую инструментальную вазотомию на нижних носовых раковинах с двух сторон, контролируют образование туннеля между костью и слизистой оболочкой нижней носовой раковины по всей ее длине. Затем выполняют латеропозицию нижней носовой раковины. Далее в области переднего конца нижней носовой раковины в вертикальный разрез слизистой оболочки вводят полупроводниковый лазер с длиной волны 980 нм. Продвигают волокно световода по всей длине сформированного туннеля до заднего конца нижней носовой раковины. Осуществляют интерстициальное лазерное воздействие на задний конец нижней носовой раковины с мощностью излучения 4,0 Вт в течение 15-20 секунд. Затем волокно световода медленно продвигают в обратном направлении от заднего конца нижней носовой раковины кнаружи внутри образованного туннеля со скоростью 2,0-3,0 мм в секунду. Констатируют расширение просвета общего носового хода под эндоскопическим наблюдением.
Недостатками данного способа являются:
- выраженные реактивные явления в полости носа из-за глубокого лазерного повреждения слизистой оболочки нижних носовых раковин внутри туннеля; погружение светодиода в сформированный туннель может привести к кровотечению из заднего конца нижней носовой раковины при повреждении крупного сосуда, так и к травме тканей нижней носовой раковины;
- использование полупроводникового лазера с длиной волны 980 нм диаметром 0,6 мм, который в свою очередь является недостаточно комплаентным к оксигемоглобину, способствует возможности развития кровотечения;
- проведение холодного метода отслойки слизистой оболочки нижней носовой раковины первым этапом операции сопровождается кровотечением в раневом канале, что затрудняет качество одномоментной лазерной абляции внутри нижней носовой раковины на втором этапе операции, что в результате не обеспечивает достаточное сокращение нижней носовой раковины.
Технический результат заявляемого решения заключается в снижении риска интра- и послеоперационных осложнений за счет продолжительного клинического эффекта сокращения нижних носовых раковин с восстановлением носового дыхания при функциональной сохранности реснитчатого эпителия.
Для достижения указанного технического результата в способе лечения вазомоторного ринита, включающем оперативное вмешательство под видеоэндоскопическим контролем с использованием эндоскопической видеостойки и ригидного эндоскопа с углом зрения 0°, содержащим выполнение подслизистой инструментальной вазотомии последовательно на правой и левой нижних носовых раковинах, при этом элеватор-распатор сначала вводят в вертикальный разрез слизистой оболочки параллельно костному остову нижней носовой раковины, затем продвигают вдоль его поверхности, при этом осуществляют отсепаровку слизистой оболочки от кости по всей длине и ширине медиальной поверхности нижней носовой раковины, рассекая сосудистые соединения между надкостницей и кавернозными сплетениями, после чего выполняют латеропозицию нижней носовой раковины, после этого осуществляют лазерное воздействие, согласно изобретению, производят поверхностное лазерное контактное воздействие на слизистую оболочку нижней носовой раковины при постоянном режиме, сначала по верхнему, а затем по нижнему ее краю, причем используют полупроводниковый лазер с длиной волны 445 нм диаметром 0,6 мм, с мощностью лазерного излучения 3,0 Вт, при этом волокно световода лазера вводят в неактивном состоянии до заднего конца нижней носовой раковины, затем после включения световода производят точечную коагуляцию заднего конца нижней носовой раковины в течение 2 секунд, после этого продвигают волокно световода по краю наружной поверхности нижней носовой раковины к ее переднему концу с образованием горизонтальной насечки со скоростью 2,0 мм/сек, проходя через вертикальную линию разреза, затем производят точечную коагуляцию переднего конца нижней носовой раковины.
Использование контактного, поверхностного лазерного воздействия в постоянном режиме без погружения в глубину ткани позволяет снизить ее некротизацию и травматизацию и как следствие выраженность воспалительных и реактивных явлений нижних носовых раковин, а также максимально исключить интра- и послеоперационные кровотечения.
Точечная коагуляция переднего и заднего концов нижних носовых раковин позволяет щадяще сократить в объеме нижние носовые раковины и освободить для дыхания общий носовой ход в области его функциональных сужений: носового клапана и носоглотки, сохранив при этом структурно-функциональную целостность респираторного эпителия наружной поверхности нижней носовой раковины.
Проведение двух непрерывных горизонтальных насечек по всему ходу верхнего и нижнего края медиальной поверхности нижних носовых раковин позволяет сократить нижние носовые раковины на всем протяжении и при этом оставить интактной от воздействия большую часть поверхности эпителия их слизистой оболочки, сохранив тем самым основную защитную функцию носа - мукоцилиарный транспорт.
Вышесказанное подтверждено экспериментальными исследованиями.
Экспериментально установлены оптимальные параметры режима и мощности воздействия лазера на слизистую оболочку нижних носовых раковин. В качестве источника излучения применялся полупроводниковый лазер с длинной волны 445 нм. В качестве биологического материала использовали препараты печени крупного рогатого скота (как биологическую модель с хорошо развитой сосудистой структурой).
Оценивали параметры поверхностного лазерного воздействия, так как именно этот подход интраоперационно обеспечивает сохранение мерцательного эпителия слизистой оболочки полости носа и поддержание функциональности мукоцилиарного клиренса.
Оценка результатов лазерного воздействия проводилась путем измерения ширины зон деструкции и коагуляционного некроза с помощью операционного микроскопа и Carl Zeiss Surgical GmbH и калибровочного слайда.
Исследование проводили на наиболее низких мощностях излучения, так как применение низкой мощности лазерного излучения способствует более равномерному распределению лазерной энергии в тканях и реализации биологических эффектов лазера.
Диапазон мощности излучения составил от 0,5 до 4,0 Вт с шагом 0,5 Вт, время экспозиции - 10 сек (2 мм/сек). Использовали контактный и бесконтактный способы в постоянном режиме на экспериментальных образцах тканей.
При работе с биологической моделью, применяли наружное - поверхностное воздействие лазера, которое обеспечивает более щадящее и безопасное, чем глубокое интерстициальное действие на ткани. Это выражается в образовании меньшей зоны коагуляционного некроза, воспаления и реактивного отека в глубине ткани, а также значительного интра- и послеоперационного кровотечения, что способствует более быстрому наступлению клинического эффекта.
Изучено восемь вариантов значений мощности лазерного воздействия на биологическую ткань, как при контактном, так и при бесконтактном способах (от 0,5 до 4,0 Вт с шагом 0,5 Вт).
Материалом для исследования служили кусочки тканей говяжьей печени размером 4,0 см × 4,0 см × 4,0 см. Сразу после проведения эксперимента ткани изучались под микроскопом с использованием калибровочного слайда. При микроскопическом исследовании с помощью калибровочных слайдов оценивалась такие параметры лазерного воздействия на экспериментальные образцы ткани как: ширина зоны коагуляции и зоны деструкции после воздействия лазера (см. таблицу 1 на фиг. 1).
В результате проведенного исследования воздействия различной мощности полупроводникового лазера длиной волны 445 нм на экспериментальную модель путем контактного и бесконтактного воздействия были получены следующие данные.
Наименьшая ширина зоны коагуляции при лазерном воздействии была обнаружена при контактном способе воздействия и минимальной мощности исследования 0,5 Вт.
Наибольшая ширина зоны коагуляции была обнаружена при бесконтактном способе и максимальной мощности исследования 4,0 Вт.
Сравнение ширины зоны коагуляции при контактном и бесконтактном способах на одинаковых мощностях показало, что на всех изучаемых мощностях зона коагуляции при контактном способе была меньше.
Сравнение ширины зоны деструкции при контактном и бесконтактном способах на одинаковых мощностях показало, присутствие значимой зоны деструкции только при контактном способе воздействия. При бесконтактном способе наличие зоны деструкции было слабо выражено и наблюдалось только на мощности от 3,0 до 4,0 Вт.
Полученные данные указывают, что при бесконтактном способе воздействия исследуемый лазер оказывает преимущественно коагуляционное действие, при контактном способе - преимущественно режущее действие при использовании одинаковых мощностей.
Полученные результаты свидетельствуют также, что контактный способ воздействия на экспериментальные ткани обладает как выраженным режущим, так и коагуляционным эффектом, что позволяет получить оптимальное сокращение объема нижних носовых раковин с минимальным риском операционного и послеоперационного кровотечения.
Таким образом, эксперименты показали, что относительно низкая мощность лазерного излучения, а именно 3,0 Вт, приводит к оптимальному сокращению ткани, которое проявляется в сочетании коагуляционного и режущего эффекта воздействия на ткани при отсутствии без избыточной карбонизации.
Полученное в ходе воздействия расширение просвета носового хода позволяет визуализировать общий носовой ход на всем его протяжении от передних отделов носа до просвета хоан.
Из вышесказанного следует, что введенные отличительные признаки влияют на указанный технический результат, находятся с ним в причинно-следственной связи.
Способ иллюстрируется чертежами, где:
- на фиг. 1 представлена таблица 1 «Выраженность зоны повреждения ткани при контактном и бесконтактном действии лазерного излучения»;
- на фиг. 2 изображено проведение инфильтрационной анестезии в область переднего конца нижней носовой раковины;
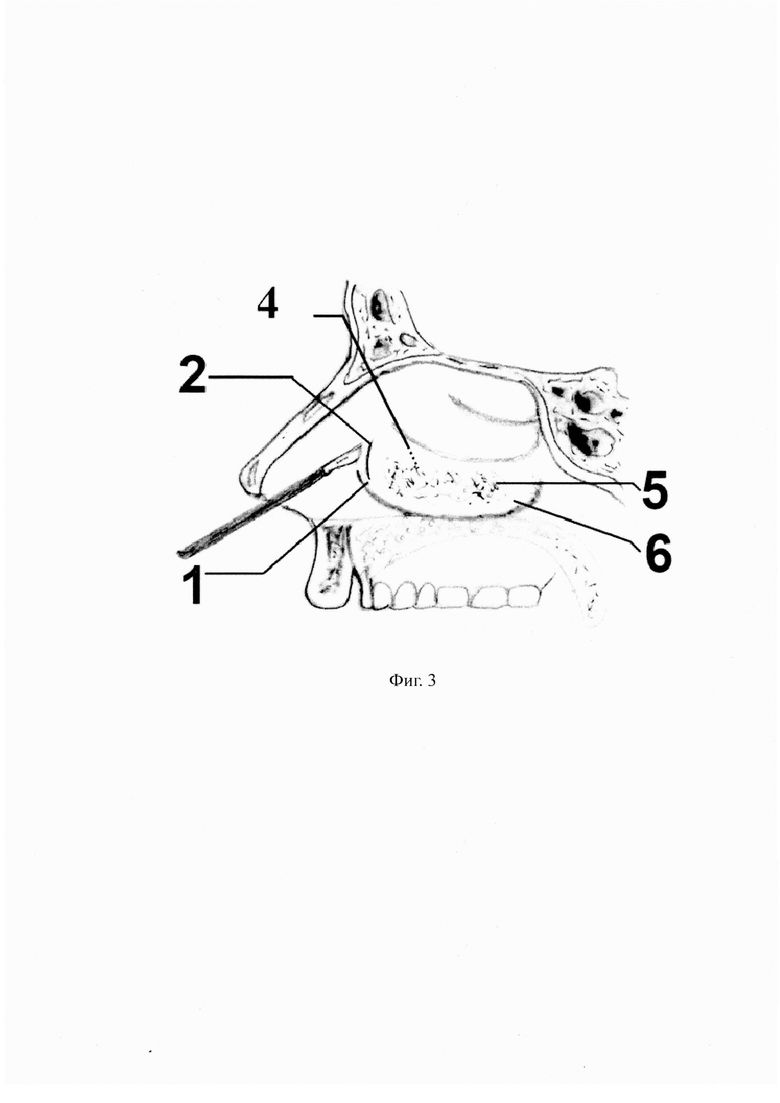
- на фиг. 3 представлено выполнение вертикального разреза скальпелем в области переднего конца нижней носовой раковины;
- на фиг. 4 изображено заведение элеватора-распатора через вертикальный разрез слизистой оболочки параллельно костному остову нижней носовой раковины;
- на фиг. 5 представлено смещение костного остова нижней носовой раковины в латеральном направлении при помощи элеватора-распатора;
- на фиг. 6 представлена установка лазерного волокна на задний конец нижней носовой раковины в месте его точечной коагуляции с дальнейшим ретроградным его перемещением;
- на фиг. 7 изображены места точечной коагуляции и линии проведения лазерного волокна в горизонтальном направлении по верхнему и нижнему краю нижней носовой раковины.
На чертежах использованы следующие позиции: 1 - передний конец нижней носовой раковины; 2 - линия вертикального разреза слизистой оболочки нижней носовой раковины; 3 - элеватор-распатор двусторонний ринохирургический; 4 - костный остов нижней носовой раковины; 5 - кавернозные сплетения нижней носовой раковины; 6 - задний конец нижней носовой раковины; 7 - волокно световода полупроводникового лазера; 8 - места точечной коагуляции; 9 - линии проведения лазерного волокна по верхнему и нижнему краю нижней носовой раковины.
Способ осуществляют следующим образом.
Оперативное вмешательство осуществляют под местной анестезией или под общим эндотрахеальным наркозом под видеоэндоскопическим контролем с использованием эндоскопической видеостойки и ригидного эндоскопа с углом зрения 0°. Пациент лежит на спине, голова повернута на 20°-30° в сторону хирурга.
Производят аппликационную анестезию: в полость носа пациента вводят турунду, смоченную 10% раствором лидокаина с каплями 0,1% раствора адреналина с экспозицией 5 минут. После удаления турунд производят инфильтрационную анестезию. Иглу, скрепленную со шприцем, вкалывают в область переднего конца 1 нижней правой носовой раковины.
Осуществляя введение 1% раствора лидокаина, постепенно продвигают иглу по всей длине нижней носовой раковины и вводят 3,0 мл раствора (фиг.2).
Аналогичным образом производят анестезию левой нижней носовой раковины.
Затем выполняют подслизистую инструментальную вазотомию.
В области переднего конца 1 правой нижней носовой раковины скальпелем №11 производят вертикальный разрез 2 слизистой оболочки длиной 0,4 см на глубину 0,5 см, при этом вертикальный разрез 2 достаточен для прохождения элеватора-распатора 3 (фиг.3).
Двусторонний ринохирургический элеватор-распатор 3 вводят в вертикальный разрез 2 слизистой оболочки параллельно костному остову 4 нижней носовой раковины. Затем элеватор-распатор 3 продвигают вдоль поверхности костного остова 4 нижней носовой раковины, осуществляя отсепаровку слизистой оболочки от костного остова 4 по всей длине и ширине медиальной поверхности нижней носовой раковины (фиг. 4).
Таким образом, производят отслойку слизистой оболочки от костного остова 4 нижней носовой раковины и рассекают сосудистые соединения между надкостницей и кавернозными сплетениями 5 нижней носовой раковины. Движение элеватора-распатора 3 производят 1-2 раза, контролируют образование туннеля между костью 4 и слизистой оболочкой нижней носовой раковины по всей ее длине.
Затем выполняют латеропозицию нижней носовой раковины.
При помощи элеватора-распатора 3 производят смещение костного остова 4 нижней носовой раковины в латеральном направлении (фиг. 5).
Под эндоскопическим контролем с использованием эндоскопа с углом зрения 0° оценивают сокращение объема слизистой оболочки нижней носовой раковины, при этом констатируют отсутствие уменьшения объема заднего конца 6 и переднего конца 1 нижней носовой раковины.
Затем выполняют поверхностное лазерное контактное воздействие на слизистую оболочку нижней носовой раковины при постоянном режиме.
Волокно 7 световода полупроводникового лазера с длиной волны 445 нм диаметром 0,6 мм вводят в неактивном состоянии до заднего конца нижней носовой раковины (фиг. 6).
Включают световод и воздействуют в течение 2 секунд на задний конец 6 нижней носовой раковины. Волокно 7 световода продвигают по всей длине верхнего края нижней носовой раковины от заднего конца 6 к ее переднему концу 1 со скоростью 2,0 мм/сек. Проходят через вертикальную линию разреза 2 и воздействуют на передний конец 1 нижней носовой раковины в течение 2 секунд.
Затем такое же воздействие производят по нижнему краю нижней носовой раковины (фиг. 7).
Лазерное воздействие осуществляют с мощностью излучения 3,0 Вт со скоростью 2,0 мм/сек при постоянном режиме на всех этапах воздействия.
Под эндоскопическим контролем с использованием эндоскопа с углом зрения 0° оценивают сокращение объема нижней носовой раковины на всем протяжении в области переднего 1 и заднего 6 концов с одновременным увеличением ширины носового хода, расширения просвета хоан и просвета области носового клапана.
Констатируют расширение просвета общего носового хода.
Аналогичное оперативное вмешательство осуществляют на левой нижней носовой раковине.
Последовательно проводят подслизистую вазотомию и латеропозицию носовой раковины с применением элеватора-распатора 3.
Затем осуществляют лазерное поверхностное воздействие на задний конец 6 нижней носовой раковины. Затем выполняют ретроградное лазерное воздействие на слизистую оболочку нижней носовой раковины с образованием насечки и последующим точечным воздействием на передний 1 конец нижней носовой раковины поочередно по верхнему и нижнему краю.
Оперативное вмешательство заканчивают тампонадой общих носовых ходов справа и слева гемостатической губкой и наложением асептической пращевидной повязки.
Способ поясняется следующим примером.
Пациент В., 1986 года рождения, поступил в ФБГУ «Санкт-Петербургский НИИ уха, горла, носа и речи» с жалобами на затруднение носового дыхания, постоянную заложенность носа.
Из анамнеза заболевания известно, что пациент болеет в течение длительного времени около 6 лет, периодически использует сосудосуживающие капли, после чего на короткий период времени носовое дыхание нормализуется. Обращался к участковому лор-специалисту, выставлен диагноз - вазомоторный ринит. Консервативное лечение в течение 6-ти месяцев с применением интраназальных глюкокортикостероидов - без выраженного положительного эффекта.
При обследовании в клинике: Общее состояние удовлетворительное, сопутствующие заболевания отсутствуют.
ЛОР-осмотр: носовое дыхание затруднено с двух сторон, слизистая оболочка носа розовая, влажная, нижние носовые раковины отечные, пастозные. До анемизации носа (исходные данные): просвет носового хода сужен из-за отека нижних носовых раковин, визуализация глубоких отделов носа затруднена (область носоглотки, просвет хоан не просматривается).
После анемизации раствором адреналина 0,1%-0,5 мл - сокращение нижних носовых раковин на всем протяжении, перегородка носа по средней линии, свод носоглотки свободен. Слизистая оболочка глотки бледно-розовая, небные миндалины за дужками, лакуны свободные, налетов нет. При отоскопии: наружные слуховые проходы свободные, барабанные перепонки справа и слева серые, без дефектов, световой рефлекс хорошо выражен.
Эндоскопия полости носа и носоглотки: после анемизации: слизистая оболочка влажная, побледневшая, нижние носовые раковины сократились на всем протяжении, перегородка по средней линии, общие носовые ходы широкие, свободные. Средние носовые раковины нормальной формы, размеров, средние носовые ходы проходимы, свободные. Трубные валики нормальной формы, размеров, отечные, глоточные устья слуховой трубы свободны. Носоглотка свободна. Носовое дыхание свободно.
Оценка функции мукоцилиарного клиренса: сахариновый тест - 7,5 мин (норма до 15 мин). Нарушения транспортной функции слизистой оболочки носа не отмечается.
Консультация аллерголога: данных за аллергическую патологию нет. Прик-тесты, определение аллерген-специфических IgE - отрицательные.
Акустическая риноманометрия (АР): Вазомоторный ринит. Функционально незначимое сужение носового потока с двух сторон до пробы с деконгестантом за счет выраженного отека слизистой оболочки нижних носовых раковин, полностью купируемого деконгестантами.
Передняя активная риноманометрия (ПАРМ): до пробы с деконгестантом умеренная степень назальной обструкции с двух сторон за счет выраженного отека нижних носовых раковин, после пробы показатели носового дыхания соответствуют физиологической норме с двух сторон. Суммарный объемный поток (СОП) до пробы с деконгестантом- 365 см3/сек, после пробы - 1212 см3/сек. Суммарное сопротивление (СС) до пробы с деконгестантом - 0,41 Па/см3/сек, после пробы - 0,11 Па/см3/сек.
По результатам исследований выставлен диагноз: вазомоторный ринит.
Пациенту было выполнено комбинированное эндоскопическое вмешательство, сочетающее подслизистую инструментальную вазотомию и лазерную коагуляцию нижних носовых раковин.
В условиях общей анестезии была произведена аппликационная анестезия раствором лидокаина с каплями адреналина в течение 5 минут. Затем произведена инфильтрационная анестезия иглой со шприцом путем введения раствора лидокаина в передний конец нижней носовой раковины справа в объеме 3,0 мл.
Аналогичным образом была произведена анестезия нижней носовой раковины слева.
В области переднего конца правой нижней носовой раковины скальпелем №11 был произведен вертикальный разрез слизистой оболочки длиной 0,4 см, глубиной 0,5 см.
В вертикальный разрез был введен двусторонний ринохирургический элеватор-распатор с его продвижением вдоль поверхности костного остова нижней носовой раковины с формированием туннеля между костью и слизистой оболочкой нижней носовой раковины. Таким образом, была осуществлена отсепаровка слизистой оболочки от кости раковины с рассечением сосудистых соединений между надкостницей и кавернозными сплетениями нижней носовой раковины.
При помощи элеватора-распатора было произведен надлом и смещение костного остова нижней носовой раковины к латеральной стенке носа на 3,0 мм. Под эндоскопическим контролем ригидного эндоскопа 0° произведена визуальная оценка уменьшения объема слизистой оболочки нижней носовой раковины. Установлено отсутствие уменьшения объема заднего и переднего конца нижней носовой раковины.
Затем было осуществлено поверхностное лазерное контактное воздействие на слизистую оболочку нижней носовой раковины при постоянном режиме.
Волокно световода полупроводникового лазера с длиной волны 445 нм диаметром 0,6 мм было введено в неактивном состоянии до заднего конца нижней носовой раковины.
После включения световода воздействовали на задний конец нижней носовой раковины в течение 2 секунд. Волокно световода продвигали по всей длине верхнего края нижней носовой раковины к ее переднему концу со скоростью 2 мм/ сек, проходя через вертикальную линию разреза, и воздействуя на передний конец нижней носовой раковины в течение 2 секунд.
Затем такое же воздействие было произведено по нижнему краю нижней носовой раковины (фиг. 7).
Лазерное воздействие осуществляли с мощностью излучения 3,0 Вт со скоростью 2 мм/сек при постоянном режиме на всех этапах воздействия.
Под эндоскопическим контролем с использованием эндоскопа с углом зрения 0° было констатировано расширение просвета носового хода в два раза по сравнению с исходными данными, таким образом стали доступны для визуализации глубокие отделы носа - просвет хоан и область носоглотки.
Аналогичное оперативное вмешательство было осуществлено на левой нижней носовой раковине: с последовательным проведением подслизистой вазотомии и латеропозиции нижней носовой раковины с применением элеватора-распатора, затем было осуществлено лазерное поверхностное воздействие на задний конец нижней носовой раковины с последующим ретроградным лазерным воздействием на слизистую оболочку нижней носовой раковины с образованием насечки и поверхностным лазерным воздействием на передний конец нижней носовой раковины (фиг. 6).
Оперативное вмешательство было закончено тампонадой общих носовых ходов справа и слева гемостатической губкой и наложением асептической пращевидной повязки. Кровотечение отсутствовало.
Время проведения оперативного вмешательства составило 20 минут.
Пациент после пробуждения был переведен в палату интенсивной терапии на одни сутки. После перевода пациента в хирургическое отделение на следующий день после операции было произведено удаление тампонов из полости носа без осложнений и туалет носа, кровотечения не было. Туалет носа производился ежедневно до момента выписки пациента.
В раннем послеоперационном периоде пациент отметил значительное улучшение дыхания. Незначительные реактивные явления слизистой оболочки носа отмечались в 1-е, 2-е и 3-й сутки после операции, в дальнейшем явления послеоперационного воспаления купировались.
При эндоскопии полости носа на 1-е сутки после операции: умеренные отек и гиперемия слизистой оболочки носа, нижние носовые раковины не увеличены, перегородка носа по средней линии, носоглотка свободная, общие носовые ходы широкие, незначительное слизистое отделяемое в полости носа. Незначительные фибриновые налеты на поверхности нижних носовых раковин в местах лазерного воздействия с обеих сторон.
При эндоскопии полости носа на 7-е сутки после операции: слизистая носа розовая, влажная, без отека и гиперемии, нижние носовые раковины не увеличены, перегородка носа по средней линии, носоглотка свободная, общие носовые ходы широкие, свободные. Отделяемого в полости носа, фибриновых налетов и корочек в области нижних носовых раковин не визуализируется.
Оценка функции мукоцилиарного клиренса на 7-е сутки после операции - сахариновый тест - 15 мин (норма до 15 мин). Нарушения транспортной функции слизистой оболочки полости носа не регистрируется.
Медикаментозное лечение: премедикация, Цефтриаксон внутривенно капельно перед операцией 2,0 г, Этамзилат натрия 12,5% 2,0, Артрум 2,0 при болях внутримышечно в течение 3-х дней.
При выписке были даны рекомендации по поводу промывания носа раствором морской соли, использование персикового масла в каплях в нос при сухости. Через две недели после операции было рекомендовано применение топического глюкокортикостероидного препарата в течение двух недель утром и вечером по одной дозе.
При повторном осмотре через 3 месяца: эндоскопия носа и носоглотки: без анемизации - слизистая носа розовая, влажная, нижние носовые раковины не увеличены, перегородка носа по средней линии, носоглотка свободная, общие носовые ходы широкие, свободные. Носовое дыхание свободное.
Оценка функции мукоцилиарного клиренса через 3 месяца после операции: сахариновый тест - 7 мин сек (норма до 15 мин). Нарушения транспортной функции слизистой оболочки полости носа не регистрируется.
Риноманометрия (ПАРМ через 3 месяца): до и после пробы с деконгестантом показатели носового дыхания соответствуют физиологической норме с двух сторон. Суммарный объемный поток (СОП) до пробы с деконгестантом - 990 см3/сек, после пробы - 1222 см3/сек. Суммарное сопротивление (СС) до пробы с деконгестантом - 0,15 Па/см3/сек, после пробы - 0,10 Па/см3/сек.
В настоящее время прооперировано 12 пациентов.
У всех пациентов наблюдалось улучшение носового дыхания и устранение назальной обструкции. Ни у одного из пациентов не было рецидива заболевания.
Благодаря комбинированному хирургическому вмешательству достигается сокращение нижней носовой раковины на всем протяжении, что определяет расширение носового хода от внутреннего клапана носа до просвета хоан с устранением назальной обструкции и улучшение вентиляционной функции носа.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения вазомоторного ринита | 2020 |
|
RU2737331C1 |
| Комбинированный эндоназальный способ хирургического лечения посттравматического дакриоцистита | 2021 |
|
RU2795960C1 |
| СПОСОБ ЛЕЧЕНИЯ ВАЗОМОТОРНОГО РИНИТА ПУТЕМ КОНТУРНОЙ ПЛАСТИКИ НИЖНЕЙ НОСОВОЙ РАКОВИНЫ | 2016 |
|
RU2617524C1 |
| СПОСОБ ЛАТЕРАЛИЗАЦИИ НИЖНЕЙ НОСОВОЙ РАКОВИНЫ С ПОМОЩЬЮ БОРОВ У ПАЦИЕНТОВ С ХРОНИЧЕСКИМ РИНИТОМ | 2019 |
|
RU2722820C1 |
| СПОСОБ ЛЕЧЕНИЯ ВАЗОМОТОРНОГО И АЛЛЕРГИЧЕСКОГО РЕНИТА | 2006 |
|
RU2308247C1 |
| Способ подслизистой конхотомии нижних носовых раковин | 2017 |
|
RU2649536C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ РИНИТОВ | 2009 |
|
RU2424829C2 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ СНИЖЕНИЯ ПРЕДПОЛАГАЕМОГО ИНТРАОПЕРАЦИОННОГО КРОВОТЕЧЕНИЯ ПРИ ЭНДОСКОПИЧЕСКОЙ ЭНДОНАЗАЛЬНОЙ РИНОХИРУРГИИ | 2021 |
|
RU2766738C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ГИПЕРТРОФИЧЕСКИХ, ВАЗОМОТОРНЫХ И АЛЛЕРГИЧЕСКИХ РИНИТОВ | 1997 |
|
RU2144395C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ГИПЕРТРОФИЧЕСКИХ, ВАЗОМОТОРНЫХ И АЛЛЕРГИЧЕСКИХ РИНИТОВ | 2007 |
|
RU2360636C1 |






Изобретение относится к медицине, в частности у оториноларингологии. Оперативное вмешательство проводят под видеоэндоскопическим контролем с использованием эндоскопической видеостойки и ригидного эндоскопа с углом зрения 0°. При этом выполняют подслизистую инструментальную вазотомию последовательно на правой и левой нижних носовых раковинах. Элеватор-распатор сначала вводят в вертикальный разрез слизистой оболочки параллельно костному остову нижней носовой раковины, затем продвигают вдоль его поверхности. При этом осуществляют отсепаровку слизистой оболочки от кости по всей длине и ширине медиальной поверхности нижней носовой раковины, рассекая сосудистые соединения между надкостницей и кавернозными сплетениями. После чего выполняют латеропозицию нижней носовой раковины и осуществляют лазерное воздействие. Производят поверхностное лазерное контактное воздействие на слизистую оболочку нижней носовой раковины при постоянном режиме, сначала по верхнему, а затем по нижнему ее краю. Причем используют полупроводниковый лазер с длиной волны 445 нм диаметром 0,6 мм, с мощностью лазерного излучения 3,0 Вт. При этом волокно световода лазера вводят в неактивном состоянии до заднего конца нижней носовой раковины. Затем после включения световода производят точечную коагуляцию заднего конца нижней носовой раковины в течение 2 секунд. Затем продвигают волокно световода по краю наружной поверхности нижней носовой раковины к ее переднему концу с образованием горизонтальной насечки со скоростью 2,0 мм/сек, проходя через вертикальную линию разреза. Затем производят точечную коагуляцию переднего конца нижней носовой раковины. Способ позволяет снизить риск интра- и послеоперационных осложнений за счет продолжительного клинического эффекта сокращения нижних носовых раковин с восстановлением носового дыхания при функциональной сохранности реснитчатого эпителия. 1 пр., 7 ил.
Способ лечения вазомоторного ринита, включающий оперативное вмешательство под видеоэндоскопическим контролем с использованием эндоскопической видеостойки и ригидного эндоскопа с углом зрения 0°, содержащее выполнение подслизистой инструментальной вазотомии последовательно на правой и левой нижних носовых раковинах, при этом элеватор-распатор сначала вводят в вертикальный разрез слизистой оболочки параллельно костному остову нижней носовой раковины, затем продвигают вдоль его поверхности, при этом осуществляют отсепаровку слизистой оболочки от кости по всей длине и ширине медиальной поверхности нижней носовой раковины, рассекая сосудистые соединения между надкостницей и кавернозными сплетениями, после чего выполняют латеропозицию нижней носовой раковины, после этого осуществляют лазерное воздействие, отличающийся тем, что производят поверхностное лазерное контактное воздействие на слизистую оболочку нижней носовой раковины при постоянном режиме, сначала по верхнему, а затем по нижнему ее краю, причем используют полупроводниковый лазер с длиной волны 445 нм диаметром 0,6 мм, с мощностью лазерного излучения 3,0 Вт, при этом волокно световода лазера вводят в неактивном состоянии до заднего конца нижней носовой раковины, затем после включения световода производят точечную коагуляцию заднего конца нижней носовой раковины в течение 2 секунд, после этого продвигают волокно световода по краю нижней носовой раковины к ее переднему концу с образованием горизонтальной насечки со скоростью 2,0 мм/сек, проходя через вертикальную линию разреза, затем производят точечную коагуляцию переднего конца нижней носовой раковины.
| Способ лечения вазомоторного ринита | 2020 |
|
RU2737331C1 |
| US 10159538 B2 25.12.2018 | |||
| Грачев Н.С | |||
| и др | |||
| Использование высокоэнергетических лазеров в хирургии вазомоторного ринита (обзор литературы) | |||
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| Приспособление для получения кинематографических стерео снимков | 1919 |
|
SU67A1 |
| Y.P | |||
| Krespi et al | |||
| Laser ablation of posterior nasal nerves for rhinitis | |||
| Механический грохот | 1922 |
|
SU41A1 |
Авторы
Даты
2023-02-22—Публикация
2022-04-13—Подача