Предлагаемое изобретение относится к области медицины, а именно к гастроэнтерологии, колопроктологии и ультразвуковой диагностике, и может быть использовано для первичной и дифференциальной диагностики хронических воспалительных заболеваний кишечника с целью скрининга, мониторинга болезни Крона и не специфического язвенного колита для улучшения результатов лечения, качества жизни, и когда проведение колоноскопии не представляется возможным.
Неспецифические воспалительные заболевания кишечника (НВЗК) в настоящее время являются одной из наиболее сложных проблем современной гастроэнтерологии, что обусловлено их длительным упорным течением с частыми обострениями, развитием жизнеугрожающих осложнений, отсутствием четких показаний для хирургического лечения. Болезнь Крона (БК) и неспецифический язвенный колит (НЯК) относится к группе неспецифических воспалительных заболеваний кишечника. Распространенность в России неспецифического язвенного колита составляет 19,3-29,8 случая на 100 000 населения, а болезни Крона - 3,0-4,5 на 100 000 населения в год (Князев О.В., Шкурко Т.В., Каграманова А.В., Веселов А.В., Никонов Е.Л. Эпидемиология воспалительных заболеваний кишечника. Современное состояние проблемы (обзор литературы). Доказательная гастроэнтерология. 2020; 9(2):66-73.).
Первые фундаментальные исследования неспецифического язвенного колита и болезни Крона были выполнены лишь в 1960 г. учеными Lockhart-Mummery Н.Е. и соавт., в Лондоне на базе в проктологического госпиталя Св. Марка. Авторы отмечали на сходство данных заболеваний и связанные с этим трудности в диагностике и лечении (Lockhart-Mummery Н.Е., Morson B.C. Crohn's Disease (Regional Enteritis) of the Large Intestine and its distinction from Ulcerative Colitis // GUT. 1960. №1. P. 87-93). Для болезни Крона характерно трансмуральное неспецифическое иммунное воспаление стенки кишки, а для неспецифического язвенного колита - поверхностное. При неспецифическом язвенном колите воспаление, локализованное в пределах слизистой оболочки, поражает только толстую кишку, а при болезни Крона в патологический процесс вовлекаются любые органы пищеварительного тракта - начиная от ротовой полости до ампулы прямой кишки.
Для клинической картины болезни Крона и неспецифического язвенного колита характерно наличие нелокализованных болей в животе, запоров, тенезмов, частого жидкого стула с примесью гноя и крови, чувства неполного опорожнения кишечника, кишечных кровотечений, потери массы тела, общей слабости. При тяжелых случаях заболевания наблюдается тахикардия, лихорадка, а в лабораторных анализах крови отмечается увеличение скорости оседания эритроцитов, токсическая зернистость нейтрофилов, значительное повышение уровня С-реактивного белка. Практически все больные неспецифическим язвенным колитом предъявляют жалобы на примесь крови в стуле, от прожилок до профузных кровотечений, а при болезни Крона кровь в стуле наблюдается реже. Диарея характерна для обоих заболеваний и встречается у 60-65% больных. Тенезмы указывают на высокую активность воспаления в прямой кишке и встречаются чаще у больных с неспецифическим язвенным колитом, но нередки и при болезни Крона. Боли в животе наиболее типичный признак болезни Крона, однако при неспецифическом язвенном колите боли возникают эпизодически и при дефекации.
Диагноз, как неспецифического язвенного колита, так и болезни Крона устанавливается на основании данных анамнеза, клинической картины заболевания, эндоскопического и гистологического исследований. В настоящее время эндоскопическое исследование является единственным инвазивным методом, используемым при воспалительных заболеваниях кишечника и диагностирующим воспалительные процессы в толстой и подвздошной кишке, а также степень стеноза ее просвета. В диагностике болезни Крона и неспецифического язвенного колита илеоколоноскопия позволяет оценить в динамике состояние слизистой оболочки толстой кишки. У данной группы больных заживление слизистой оболочки кишечника выступает самостоятельным предиктором длительной ремиссии (Reinink A.R., Lee Т.С. and Higgins P.D. Endoscopic mucosal healing predicts favorable clinical outcomes in inflammatory bowel disease: a meta-analysis. Inflamm Bowel Dis 2016; 22: 1859-1869). Осматривают все отделы толстой и дистальный отдел подвздошной кишки и берут биопсию слизистой оболочки. Однако метод требует предварительной тщательной подготовки, от которой зависит интерпретация результата. Кроме прочего объективность результатов исследования зависит от опыта специалиста и от прибора. Также на основании лишь одного метода эндоскопии не представляется возможным верифицировать диагноз - неспецифический язвенный колит или болезнь Крона, необходимо ждать гистологическое заключение.
Для объективизации трансмурального воспаления также применяют различные способы лучевой диагностики: трансабдоминальное, трансперинеанальное и трансерктальное ультразвуковое исследование, компьютерно-томографическую энтерографию, магнитно-резонансную энтерографию. С помощью данных методов не всегда удается объективно оценить состояние кишечника, верифицировать диагноз и осуществить прогноз течения и исхода патологического процесса. Также важно отметить, что частой причиной, по которой диагноз хронического неспецифического воспаления кишечника может быть впервые выставлен спустя несколько лет от появления первых симптомов, является отсутствие назначения врачом инструментальных методов исследования или противопоказания к проведению колоноскопии.
Трансперинеальное ультразвуковое исследование проводит с частотным диапазоном 16-36 МГц, с использованием стандартного трансабдоминального ультразвукового линейного или микроконвексного датчика. Для исследования не требуется специальная подготовка прямой кишки. Исследование эффективно для диагностики болезни Крона и перианальных осложнений заболевания, однако метод способен визуализировать лишь перианальную зону и ампулу прямой кишки. Для трансректального ультразвукового исследования применяют датчики с частотным диапазоном 3,5-17 МГц, а также дополнительно высокочастотные, с 5-30 МГц. Исследование требует тщательной ректальной подготовки, а для предельной точности необходимо проводить обследования с клизмой или после полной подготовки толстой кишки. В некоторых случаях требуется анальгезия и седация, в частности при наличии болезненной и тяжелой перианальной инфекции.
С 1992 г. предлагается использовать в качестве маркера активности кишечного воспаления, который можно было бы использовать в клинической практике фекальный кальпротектин (ФК). Однако количественное определение содержания кальпротектина в образцах кала проводят иммуноферментным методом в среднем 8 суток. Следует отметить, что нормальная концентрация фекального кальпротектина не свидетельствует об отсутствии заболевания в кишечнике, а лишь указывает на отсутствие нейтрофильного воспаления в момент исследования, так как кальпротектин попадает в просвет кишечника только в случае разрушения нейтрофила в ходе воспаления в стенке кишки. Также, нестероидная энтеропатия и бактериальные кишечные инфекции способствуют повышению уровня фекального кальпротектина.
Известен эндоскопический способ, проведение колоноскопии с целью диагностики хронических неспецифических воспалительных заболеваний кишечника - болезни Крона и неспецифического язвенного колита (Ивашкин В.Т., Шелыгин Ю.А., Абдулганиева Д.И. и соавт. Рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению взрослых больных язвенным колитом // Рос. журн. гепатологии, гастроэнтерологии и колопроктологии. 2015. Т. 25. №1. С.48-65.). Перед исследованием проводят предварительную подготовку. За три дня до исследования соблюдают диету с низким содержанием клетчатки. За сутки до исследования прием твердой пищи исключается. После обеда разрешается пить прозрачные жидкости. За 14 часов до исследования пациент дробно, в течение 1 часа выпивает водный раствор препарата Мовипреп. Общий объем составляет 1000 мл. В следующий час больной дробно выпивает 1000 чистой воды. За 5 часов до исследования схему повторяют, в течение 1 часа пациент дробно выпивает водный раствор препарата Мовипреп в объеме 1000 мл, и затем в течение 60 минут 1 литр воды. Наиболее благоприятным временем для проведения колоноскопии считается 4-5 часов после последнего приема жидкости. Затем выполняют колоноскопию. Поэтажно берут биопсию слизистой оболочки толстой кишки. При эндоскопическом исследовании анализируют состояние слизистой оболочки, рельефа, сосудистого рисунка, рельефа складок слизистой оболочки толстой кишки, просвета кишки, а также возможно выявить осложнения в виде спаек и свищей.
Данный способ имеет ряд существенных недостатков: является инвазивным и зачастую проводится под общим наркозом. Точно установить диагноз неспецифического язвенного колита или болезни Крона по результатам исключительно эндоскопии не представляется возможным, т.к. только гистологическое заключение биопсийного материала позволяет окончательно установить диагноз. Колоноскопия абсолютно противопоказана при: выраженной сердечно-легочной недостаточности, гипертонической болезни 3 степени, инсульте, тяжелых формах неспецифического язвенного колита и болезни Крона, при которых имеется опасность прободения, профузного кровотечения, спаечной болезни, перитоните, других тяжелых заболеваниях, при которых проведение колоноскопии может вызвать опасное для жизни состояние больного. Способ относительно противопоказан при: острых воспалительных заболеваниях анальной и перианальной области (анальные трещины, обострение геморроя, тромбоз геморроидальных узлов, парапроктит и пр.), в раннем послеоперационном периоде (колоноскопию можно проводить не ранее чем через 14 суток после операции на толстой кишке, резекции желудка. Также, чем меньше продолжительность воспалительного заболевания кишечника, тем меньше изменений в слизистой оболочке толстой кишки и ниже вероятность верификации болезни Крона или неспецифического язвенного колита.
По мнению большинства зарубежных ученых, трансабдоминальное ультразвуковое исследование кишечника является одним из особо перспективных методов диагностики ряда неспецифических воспалительных заболеваний кишечника, и в дальнейшей перспективе может быть использовано как инструмент скрининга и мониторинга (De Voogd F, Wilkens R, Geese K, Allocca M, Novak K, Lu C, et al. A reliability study: strong inter-observer agreement of an expert panel for intestinal ultrasound in ulcerative colitis. J Crohn's Colitis. 2021; 15:1284-90, Dolinger M, Verstockt B. Ulcerative colitis, a transmural disease requiring an accurate IUS assessment in the current treat-to-target era. United European Gastroenterol J. 2022 Apr; 10(3):247-248).
Одна из наиболее важных задач в современной гастроэнтерологии и колопроктологии заключается в разработке индивидуализированных информативных способов диагностики неспецифических воспалительных заболеваний кишечника, основанных на точных диагностических критериях, с помощью которых становится возможным выполнять скрининг, мониторинг и дифференциальную диагностику болезни Крона и неспецифического язвенного колита, с целью отсутствия необходимости в выжидательной тактике и выбора своевременной оптимальной терапии.
Наиболее близким к заявляемому способу является способ дифференциальной диагностики хронических воспалительных заболеваний кишечника у детей, позволяющий осуществить раннюю дифференциальную диагностику болезни Крона и неспецифического язвенного колита (патент RU 2556573 С1, МПК А61В 8/08 (2006.01), публ. 10.07.2015). Первым этапом пациенту проводят трансабдоминальное ультразвуковое исследование тонкой и толстой кишки в двух проекциях. Скорость кровотока в ветвях мезентериальных артерий определяют методом импульсной доплерометрии. Следующим этапом пациенту выполняют трансперинеальное исследование аноректальной зоны в положении на левом боку. В анальную ямку устанавливают датчик, который в последующем медленно смещают по направлению от лона - к крестцу. Сканирование осуществляют в двух проекциях, с оценкой состояния ампулы прямой кишки, а именно ее дистального отдела. Полученные показатели сравнивают с критериями нормы, при наличии изменений со стороны тонкой кишки и/или толстой кишки осуществляют дифференциальную диагностику болезни Крона и неспецифического язвенного колита у детей. Способ является информативным и объективным. Благодаря точным критериям, предложенных авторами, осуществляется полная оценка состояния толстой и тонкой кишки, сальника, лимфатических узлов, аноректальной зоны. Выявляются и верифицируются анатомические нарушения.
Однако, способ предназначен и используется для дифференциальной диагностики неспецифического язвенного колита и болезни Крона у детей. Способ не применим к лицам старше 17 лет, так как изучаемые авторами показатели сравниваются с критериями нормы, характерными для возраста исследуемых от 7 до 17 лет.
Таким образом, в настоящее время отсутствует точный способ, позволяющий осуществить раннюю первичную, дифференциальную диагностику, а также скрининг и мониторинг хронических неспецифических воспалительных заболеваний кишечника у взрослых, что определяет актуальность проблемы и оправдывает необходимость дальнейшего диагностического поиска.
Задачами изобретения является дифференциальная неинвазивная диагностика болезни Крона и неспецифического язвенного колита, обеспечение достоверности, ранняя диагностика, своевременная коррекция тактики лечения больного. Последовательно для визуализации обследуемых зон обеспечивают исследование в 3 этапа: положение пациента на спине, руки за голову, под коленями валик, датчик на петле толстой кишки с гаустрами в режиме светового доплеровского катрирования выявляют скорость кровотока в ветвях мезентеральных артерий и утолщение слизистой оболочки и наличия синего жесткого или мозаичного типа стенки толстой кишки при УЗИ эластографии; затем в положении больного на левом боку с согнутыми коленями по углом 90° и заведением рук за голову в зоне петли кишки с гаустрами в том же режиме определяют те же параметры; после чего на 3-ем этапе но на правом боку, исследуют те же критерии нисходящей ободочной кишки и при отклонении от нормы - наличия сглаженности гаустр, бугристости контуров, толщины стенки толстой кишки более 5 мм, толщины слизистого слоя более 3 мм, подслизистого - более 2 мм, нечеткости слоев слизистой, повышении скорости кровотока более 10,0 см/ сек, увеличения лимфатических узлов более 10 см, наличия жидкости в брюшной полости и эластографии I типа, диагностируют болезнь Крона; в случае сглаженности гаустр, ровных контуров слизистой, толщины стенок толстой кишки до 5 мм, толщины слизистой до 3 мм, подслизистой - до 2 мм и снижения ее эхогенности, отсутствия сужения просвета кишки, повышение скорости кровотока до 10,0 см/сек, увеличения лимфатических узлов до 10 мм и присутствия по эластографии 2 ВА типа - мягкой эластичности с мозаичностью, определяют не специфический язвенный колит.
Способ осуществляют следующим образом. В положении на спине с заведенными за голову руками, под колени подкладывается валик. Датчик располагают на петле толстой кишки с гаустрами. В режиме светового доплеровского катрирования выявляют скорость кровотока в ветвях мезантериальных артерий и утолщение слизистой оболочки кишки. С помощью ультразвуковой эластографии определяют наличие синего жесткого или мозаичного типа стенки толстой кишки. Полученные показатели сравнивают с критериями нормы.
В положении на левом боку с согнутыми коленями по углом 90° и заведением рук за голову. Это позволяет оценить состояние восходящей ободочной кишки, когда в положении на спине невозможно визуализировать печеночный изгиб толстой кишки. В том же режиме определяют те же параметры. С помощью ультразвуковой эластографии определяют наличие синего жесткого или мозаичного типа стенки толстой кишки. Полученные показатели сравнивают с критериями нормы.
На 3-ем этапе, но на правом боку, с согнутыми коленями под углом 90° и заведением рук за голову исследуют те же критерии нисходящей ободочной кишки. Это позволяет оценить состояние нисходящей ободочной кишки, когда невозможно визуализировать селезеночный изгиб толстой кишки. В том же режиме определяют те же параметры. С помощью ультразвуковой эластографии определяют наличие синего жесткого или мозаичного типа стенки толстой кишки. Полученные показатели сравнивают с критериями нормы.
При наличии сглаженности гаустр, бугристости контуров, толщины стенки толстой кишки более 5 мм, толщины слизистого слоя более 3 мм, подслизистого - более 2 мм, нечеткости слоев слизистой, повышении эхогенности подслизистого слоя, сужении просвета кишки, повышении скорости кровотока более 10,0 см/сек, увеличения лимфатических узлов более 10 мм, наличии свободной жидкости в брюшной полости и эластографии I типа, диагностируют болезнь Крона.
При наличии сглаженности гаустр, ровности контуров слизистой, толщины стенки толстой кишки до 5,0 мм, толщины слизистого слоя до 3,0 мм, подслизистого - до 2,0 мм, снижении ее дифференцировки и эхогенности, отсутствии сужения просвета кишки, повышении скорости кровотока до 10,0 см/сек, при увеличении диаметра лимфатических узлов не более 10 мм и присутствия по эластографии 2 ВА типа мягко-эластичности с мозаичностью, определяют не специфический язвенный колит.
Технический результат:
Способ позволяет осуществить раннюю первичную, дифференциальную диагностику, а также может быть использован как полноценный скрининговый и мониторинговый метод хронических неспецифических воспалительных заболеваний кишечника за счет применения точных качественных и количественных ультразвуковых критериев, а также в случае, когда подтверждение диагноза с помощью колоноскопии не представляется возможным. Способ позволяет уйти от выжидательной тактики, и направлен на оказание своевременной терапии больным с болезнью Крона и неспецифическим язвенным колитом.
Способ является высокоточным, информативным, неинвазивным, безвредным и безопасным, не требует предварительной подготовки. За счет 3-х кратной смены положения тела пациента способ позволяет визуализировать все отделы толстой кишки. Также на основании четких критериев способ позволяет объективно оценить состояние всех пяти слоев стенки толстой кишки на всем ее протяжении, сальника, лимфатических узлов, определить скорость кровотока в ветвях мезантериальных артерий, выявить анатомические изменения при болезни Крона и неспецифическом язвенном колите у взрослых. Способ позволяет в режиме реального времени мониторировать активность воспаления и контролировать степень трансмурального заживления воспаления в слизистой оболочке толстой кишки, в ответ на медикаментозную терапию до или вместо проведения эндоскопического исследования.
Способ позволяет осуществить диагностику болезни Крона и неспецифического язвенного колита в случаях, когда подтверждение диагноза с помощью колоноскопии по ряду причин не представляется возможным. Способ может быть применен для полной оценки состояния, как ободочной, так и прямой кишки до и после консервативной терапии позволяя персонифицировать подход к пациенту, и в случае неэффективности сменить схему лечения, а также для выявления осложнений хронических неспецифических воспалительных заболеваний кишечника.
Технический результат достигается за счет того, что авторами разработана 3-х стадийная методика проведения трансабдоминального ультразвукового исследования, основанная на точных объективных качественных и количественных критериях, полученных по результатам допплерометрии в режиме светового доплеровского катрирования и ультразвуковой эластографии, которые дают полную характеристику анатомо-топографическим признакам толстой кишки, позволяют оценить состояние большого сальника, мезантериальных и параколических лимфатических узлов, выраженность гаустр, состояние контуров и толщину всех 5 слоев толстой кишки, выполнить дифференцировку данных слоев, оценить состояние просвета кишки, а также скорость кровотока в ветвях мезантериальных артерий.
При дифференциальной диагностике неспецифического язвенного колита и болезни Крона правильная оценка полученных качественных и количественных показателей играет ключевую роль. Последовательное 3-х стадийное проведение трансабдоминального сканирования позволяет выполнить оптимальную визуализацию всех отделов толстой кишки, вне зависимости от веса пациента, конституции и анатомо-топографических особенностей, что в значительной степени повышает информативность исследования.
В процессе проведения трансабдоминального ультразвукового исследования у взрослых заявители ориентировались на критерии нормы на основании статистической обработки большого количества пациентов. Критерии нормы следующих показателей у взрослых [Язвенный колит.Клинические рекомендации. Возрастная категория: взрослые. Минздрав России. 2020 г. ]:
• скорость кровотока в ветвях мезантериальных артериях - 8,0-9,0 см/ сек;
• толщина стенки толстой кишки - 3-3,5 мм;
• толщина слизистого слоя стенки толстой кишки - до 2 мм;
• толщина подслизистого слоя стенки толстой кишки - 1,5 мм;
• диаметр лимфатических узлов - 9 мм.
Впервые установлено, что при болезни Крона отмечается сглаженность гаустр, бугристость контуров, толщина стенки толстой кишки более 5 мм, толщина слизистого слоя более 3 мм, подслизистого - более 2 мм, нечеткость слоев слизистой, повышение эхогенности подслизистого слоя, сужение просвета кишки, повышение скорости кровотока более 10,0 см/сек, увеличение лимфатических узлов более 10 мм, наличие свободной жидкости в брюшной полости и эластографии I типа. Установлено, что при неспецифическом язвенном колите отмечается сглаженность гаустр, ровность контуров слизистой, толщина стенки толстой кишки до 5,0 мм, толщины слизистого слоя до 3,0 мм, подслизистого - до 2,0 мм, снижении ее дифференцировки и эхогенности, отсутствие сужения просвета кишки, повышение скорости кровотока до 10,0 см/сек, увеличение диаметра лимфатических узлов не более 10 мм и присутствия по эластографии 2 ВА типа мягко-эластичности с мозаичностью.
Использованы разные ультразвуковые аппараты, преимущественно «Aloka Arietta V70» или «Philips Epique 5». Трансабдоминальное сканирование всех отделов толстой кишки проводят без предварительной подготовки в 3 последовательные этапа. На 1 этапе положение пациента на спине, руки за голову, под колени валик. На 2 этапе положение пациента на левом боку с согнутыми коленями по углом 90° и заведением за рук за голову. На 3 этапе положение пациента на правом боку с согнутыми коленями по углом 90° и заведением рук за голову. Выполняют сканирование конвексным датчиком с частотой 5-7,5 МГц, а также линейным датчиком с максимальной частотой до 16 МГц последовательно в продольной и поперечной проекциях. В качестве ориентиров принимают петли кишки с гаустрами. Определяют расположение, выраженность гаустр, оценивают контуры, измеряют толщину стенки толстой кишки, толщину и дифференцировку слизистого и подслизистого слоев, оценивают ее просвет и определяют эхогенность.
Предлагаемый способ прошел клиническую апробацию в отделениях гастроэнтерологии. Всего обследовано 57 больных в возрасте от 21 до 73 лет с жалобами на частый жидкий стул с примесью слизи и крови, выраженный абдоминальный болевой синдром, потерю аппетита, общую слабость, эпизодическое повышение температуры тела до фебрильных цифр.
Все поступавшие в стационар с данными жалобами прошли обследование: общеклинические и специальные исследования, включая рентгенографию и колоноскопию. Всем проведено исследование по предлагаемому способу, по результатам которого из 57 больных с подозрением на воспалительные заболевания кишечника был подтвержден диагноз болезнь Крона - 36 пациентов и неспецифический язвенный колит -у 21.
Диагноз впоследствии был дополнительно подтвержден по результатам рентгенологических данных, эндоскопии и биопсии толстой кишки. В результате трансабдоминального исследования у 36 исследуемых были выявлены ультразвуковые признаки болезни Крона: преимущественно синий-жесткий тип по результатам, утолщение стенок толстой кишки с отсутствием четкой дифференцировки слоев, бугристость контуров, повышение эхогенности подслизистого слоя, сужение просвета кишки, повышение скорости кровотока в ветвях мезантериальных артерий, увеличение диаметра мезантериальных и параколических лимфатических узлов, наличие свободной жидкости в брюшной полости, повышение эхогенности большого сальника.
В результате трансабдоминального исследования у 21 пациента выявлены ультразвуковые признаки неспецифического язвенного колита: мягко-эластичный тип с мозаичностью цветовой картины по результатам эластографии, сглаженность гаустр, ровность контуров, увеличении толщины стенки толстой кишки со снижением ее четкой дифференцировки, понижении эхогенности подслизистого слоя, отсутствии сужения просвета кишки, повышении скорости кровотока в ветвях мезантериальных артерий.
Всем больным назначено адекватное лечение, купировано кишечное кровотечение, абдоминальный болевой синдром и фебрильная температура. В результате проведенных испытаний была доказана высокая точность, и информативность способа, что позволило осуществить первичную, дифференциальную диагностику, а также выполнить мониторинг с помощью трансабдоминального ультразвукового исследования, что позволило персонифицированно подойти к выбору лечения и нивелировать возможные осложнения. Способ может быть рекомендован для широкого использования в специализированных медицинских учреждениях на аппаратах среднего и экспертного класса для диагностики неспецифических воспалительными заболеваниями кишечника у взрослых, особенно в случаях, когда проведение колоноскопии не представляется возможным.
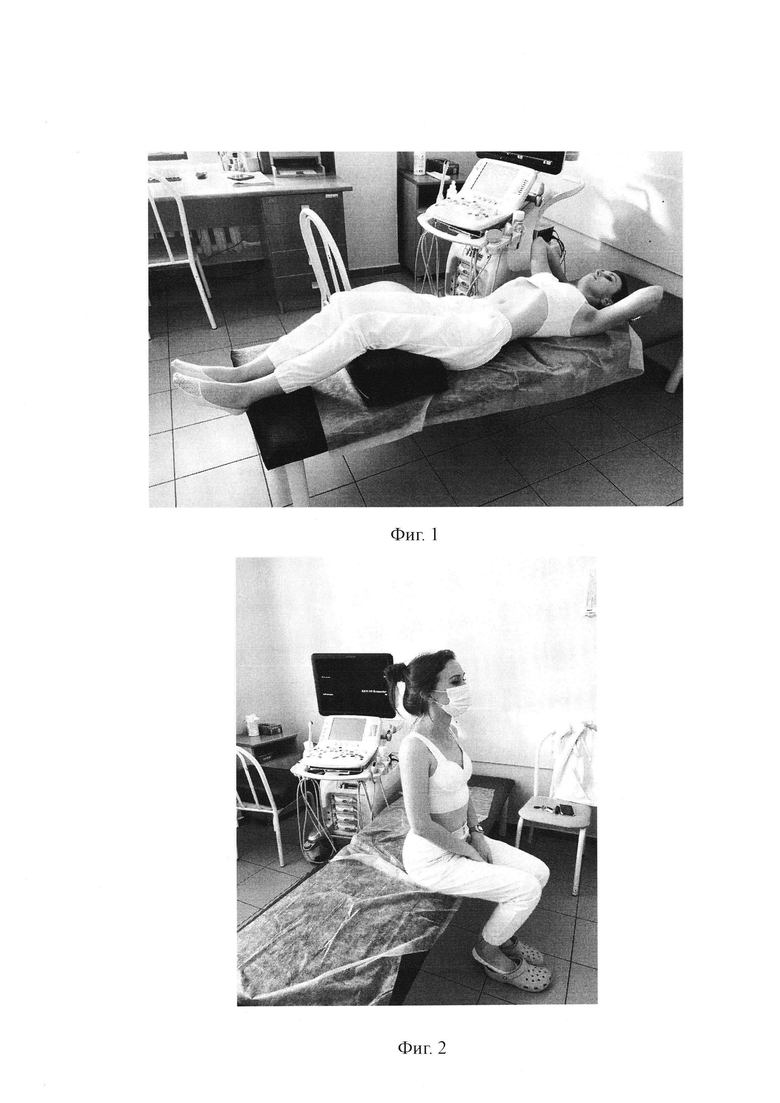
Способ поясняется на примерах осуществления стадий, иллюстрируемое фиг.1-4, на котором представлено следующее:
фиг. 1 - изображение положения тела пациента в положении на спине с заведенными за голову руками и подколенным валиком (1 стадия);
фиг. 2 - изображение положения тела пациента во время отдыха между стадиями (время отдыха 2 минуты);
фиг. 3 - изображение положения тела пациента в положении на левом боку с заведенными за голову руками и согнутыми коленями под прямым углом (2 стадия);
фиг. 4 - изображение положения тела пациента в положении на правом боку с заведенными за голову руками и согнутыми коленями под прямым углом (3 стадия).
Пример 1. Мужчина П. 55 лет, поступил с жалобами на диарею с эпизодами до 13 раз за последние 24 часа (в том числе в ночное время суток), без примесей слизи и крови, разлитые приступообразные боли в области живота, не связанные с приемом пищи или дефекацией, снижение массы тела (за последние 3,5 года на 12 кг), метеоризм, слабость, сухость кожи, периодическое жжение в области ануса.
Трансабдоминальное исследование выполнено в поперечной и продольной проекциях в 3 последовательные стадии. В положении на спине с заведенными за голову руками и подложенным под колени валиком выполнена визуализация всех отделов толстой кишки, однако не удалось объективно оценить печеночный и селезеночный изгибы поперечно-ободочной кишки. В положении на левом боку с согнутыми ногами и заведенными за голову руками выполнена визуализация всех отделов толстой кишки, в частности печеночного изгиба. В положении на правом боку с согнутыми ногами и заведенными за голову руками выполнена визуализация всех отделов толстой кишки, в частности, селезеночного изгиба.
При трансабдоминальном исследовании выявлены изменения: в восходящем отделе толстой кишки наблюдается сглаженность гаустр, контуры кишки бугристые, стенка утолщена - 6-12 мм, толщина слизистого слоя более 4-7 мм, подслизистого - 3-5 мм, дифференцировка слоев значительно снижена, в подслизистом слое отмечается повышенная эхогенность, диаметр лимфоузлов 10-11 мм. Скорость кровотока в ветвях мезантериальных артерий составила 11-12 см/сек, наличие свободной жидкости в брюшной полости и эластографии I типа. Поперечный, нисходящий отдел, а также сигмовидная и прямая кишка - с утолщенной стенкой, толщина которой составила 8-12 мм.
По результатам трансабдоминального ультразвукового исследования установлено наличие гиперплазии стенки толстой кишки на всем ее протяжении, стеноз просвета в восходящем отделе ободочной кишки, усиление кровотока, гиперплазия мезантериальных, парааортальных и параколических лимфатических узлов, изменения большого сальника и диагностирована болезнь Крона.
При колоноскопии и гистологическом исследовании диагноз болезнь Крона был подтвержден. В последующем трансабдоминальное ультразвуковое исследование выполнялось повторно (старт терапии, через 4 недели от начала терапии и спустя 3 месяца). Назначена адекватная терапия, на фоне которой удалось купировать профузную диарею, абдоминальный болевой и астенический синдром. Спустя 8 месяцев после лечения толщина стенки восходящего отдела толстой кишки уменьшилась до 7 мм, диаметр лимфатических узлов уменьшился до 5-6 мм, по результатам эластографии зелено-желтый тип.
Пример 2. Женщина М. 35 лет (см. Фиг. 1-4), поступила с жалобами на повышение температуры до 38,5°С, диарею с эпизодами до 6-7 раз в сутки с примесью слизи и крови, общую слабость, повышенную утомляемость. Трансабдоминальное исследование выполнено в поперечной и продольной проекциях в 3 последовательные стадии. В положении на спине с заведенными за голову руками и подложенным под колени валиком выполнена визуализация всех отделов толстой кишки, однако не удалось объективно оценить селезеночный изгиб поперечно-ободочной кишки. В положении на левом боку с согнутыми ногами и заведенными за голову руками выполнена визуализация всех отделов толстой кишки. В положении на правом боку с согнутыми ногами и заведенными за голову руками выполнена визуализация всех отделов толстой кишки, в частности селезеночного изгиба.
При трансабдоминальном исследовании выявлены изменения: в восходящем отделе толстой кишки наблюдается сглаженность гаустр, контуры кишки бугристые, стенка утолщена - 5 мм, толщина слизистого слоя 2-3 мм, подслизистого - 2 мм, дифференцировка слоев значительно снижена, в подслизистом слое отмечается снижение эхогенности. Скорость кровотока в ветвях мезантериальных артерий составила 9-10 см/сек, диаметр лимфоузлов 10 мм свободная жидкость в брюшной полости не визуализируется, наличие эластографии 2 ВА тип. Поперечный, нисходящий отдел, а также сигмовидная и прямая кишка - с утолщенной стенкой, толщина которой составила 4-5 мм.
По результатам трансабдоминального ультразвукового исследования установлено наличие гиперплазии стенки толстой кишки на всем ее протяжении, усиление кровотока, изменения большого сальника и диагностирован неспецифический язвенный колит.
При колоноскопии и гистологическом исследовании диагноз неспецифический язвенный колит был подтвержден. В последующем трансабдоминальное ультразвуковое исследование выполнялось повторно (старт терапии, через 4 недели от начала терапии и спустя 3 месяца). Назначена адекватная терапия, на фоне которой удалось снизить частоту стула до 1-2 раз в сутки. Спустя 8 месяцев после лечения толщина стенки толстой кишки уменьшилась до 3-4 мм, диаметр лимфатических узлов уменьшился до 6-7 мм, по результатам эластографии зелено-желтый тип.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ХРОНИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ КИШЕЧНИКА У ДЕТЕЙ | 2014 |
|
RU2556573C1 |
| Способ дифференциальной диагностики хронических воспалительных заболеваний и другой патологии кишечника в детском возрасте | 2021 |
|
RU2763705C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ СОСТОЯНИЯ ТОНКОЙ И ТОЛСТОЙ КИШОК ПРИ ВОСПАЛИТЕЛЬНЫХ НЕСПЕЦИФИЧЕСКИХ ЗАБОЛЕВАНИЯХ | 2004 |
|
RU2269933C1 |
| СПОСОБ ДИАГНОСТИКИ БОЛЕЗНИ ГИРШПРУНГА У ДЕТЕЙ | 2014 |
|
RU2547614C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ПАРВОВИРУСНОГО ЭНТЕРИТА У СОБАК | 2020 |
|
RU2742566C1 |
| Способ дифференциальной диагностики язвенного колита и болезни Крона в стадии обострения | 2021 |
|
RU2786142C1 |
| СПОСОБ ДИАГНОСТИКИ РАКА ОБОДОЧНОЙ КИШКИ | 1988 |
|
RU1607112C |
| СПОСОБ ДИАГНОСТИКИ НЕСПЕЦИФИЧЕСКОГО ЯЗВЕННОГО КОЛИТА У ДЕТЕЙ | 2000 |
|
RU2178986C1 |
| СПОСОБ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ ПРИ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ КИШЕЧНИКА | 2011 |
|
RU2451488C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ СТЕПЕНИ ТЯЖЕСТИ ЯЗВЕННОГО КОЛИТА | 2006 |
|
RU2305495C1 |
Изобретение относится к медицине, а именно к гастроэнтерологии, колопроктологии и ультразвуковой диагностике, и может быть использовано для неинвазивной диагностики болезни Крона (БК) и неспецифического язвенного колита (НЯК). Осуществляют визуализацию обследуемых зон в 3 этапа с выявлением таких параметров, как скорость кровотока в ветвях мезентеральных артерий, толщину слизистой оболочки и наличия синего жесткого или мозаичного типа стенки толстой кишки при УЗИ эластографии. При наличии сглаженности гаустр, бугристости контуров, толщины стенки толстой кишки более 5 мм, толщины слизистого слоя более 3 мм, подслизистого - более 2 мм, нечеткости слоев слизистой, повышении скорости кровотока более 10,0 см/с, увеличения лимфатических узлов более 10 см, наличия жидкости в брюшной полости и эластографии I типа, диагностируют БК. В случае сглаженности гаустр, ровных контуров слизистой, толщины стенок толстой кишки до 5 мм, толщины слизистой до 3 мм, подслизистой - до 2 мм и снижения ее эхогенности, отсутствия сужения просвета кишки, повышение скорости кровотока до 10,0 см/с, увеличения лимфатических узлов до 10 мм и присутствия по эластографии 2 ВА типа - мягкой эластичности с мозаичностью, диагностируют НЯК. Способ позволяет осуществить раннюю коррекцию тактики лечения больного, персонифицированно подойти к выбору лечения и нивелировать возможные осложнения путем проведения ранней дифференциальной диагностики БК и НЯК за счет оценки совокупности наиболее значимых показателей. 4 ил., 2 пр.
Способ неинвазивной диагностики болезни Крона и неспецифического язвенного колита, включающий УЗИ-исследование, отличающийся тем, что последовательно для визуализации обследуемых зон обеспечивают исследование в 3 этапа: положение пациента на спине, руки за голову, под коленями валик, датчик на петле толстой кишки с гаустрами в режиме светового доплеровского катрирования выявляют скорость кровотока в ветвях мезентеральных артерий и утолщение слизистой оболочки и наличия синего жесткого или мозаичного типа стенки толстой кишки при УЗИ-эластографии; затем в положении больного на левом боку с согнутыми коленями по углом 90° и заведением рук за голову в зоне петли кишки с гаустрами в том же режиме определяют те же параметры; после чего на 3-м этапе но на правом боку, исследуют те же критерии нисходящей ободочной кишки и при отклонении от нормы - наличия сглаженности гаустр, бугристости контуров, толщины стенки толстой кишки более 5 мм, толщины слизистого слоя более 3 мм, подслизистого - более 2 мм, нечеткости слоев слизистой, повышении скорости кровотока более 10,0 см/с, увеличения лимфатических узлов более 10 см, наличия жидкости в брюшной полости и эластографии I типа, диагностируют болезнь Крона; в случае сглаженности гаустр, ровных контуров слизистой, толщины стенок толстой кишки до 5 мм, толщины слизистой до 3 мм, подслизистой - до 2 мм и снижения ее эхогенности, отсутствия сужения просвета кишки, повышение скорости кровотока до 10,0 см/с, увеличения лимфатических узлов до 10 мм и присутствия по эластографии 2 ВА типа - мягкой эластичности с мозаичностью, определяют неспецифический язвенный колит.
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ХРОНИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ КИШЕЧНИКА У ДЕТЕЙ | 2014 |
|
RU2556573C1 |
| Способ ультразвуковой дифференциальной диагностики стриктур кишечной стенки ободочной и/или тонкой кишок при болезни Крона | 2018 |
|
RU2690615C1 |
| ПЫКОВ М.И | |||
| и др | |||
| Ультразвуковые критерии дифференциальной диагностики воспалительных заболеваний кишечника у детей | |||
| Колопроктология | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Пишущая машина | 1922 |
|
SU37A1 |
| КАРКОШКА Т.А | |||
| Анализ диагностической значимости ультразвуковых признаков в выявлении воспалительных заболеваний толстой кишки у детей | |||
Авторы
Даты
2023-09-14—Публикация
2022-09-05—Подача