Изобретение относится к медицине, точнее к урологии, и может найти применение в реконструктивно-пластической хирургии, с использованием лапароскопического доступа, при непротяженных стриктурах мочеточника.
Стриктура мочеточника (СМ) - это патологическое сужение просвета мочеточника, приводящее к нарушению уродинамики по верхним мочевым путям, развитию гидронефроза и, как следствие, почечной недостаточности. Наиболее частыми причинами развития данного состояния являются аномалии развития мочевыделительной системы, мочекаменная болезнь, перенесенная лучевая терапия по поводу заболеваний органов малого таза, травмы, ретроперитонеальный фиброз (болезнь Ормонда), эндометриоз, ятрогенное повреждение [1]. Особый интерес представляют ятрогенные стриктуры. В настоящее время, по имеющимся данным частота развития стриктуры мочеточника после эндоскопических вмешательств на верхних мочевых путях достигает 3,5% [2]. Факторами риска развития СМ при уретероскопии являются: травматическое повреждение стенки мочеточника в ходе литотрипсии, особенно в случае экстравации мочи в парауретеральную клетчатку, изменение стенки мочеточника вследствие «вколоченности» и длительного стояния конкремента, размеры и количество конкрементов, инфекция мочевых путей, время уретеронефролитотрипсии, использование мочеточникового кожуха для ретроградной нефроскопии [3].
При непротяженных первичных стриктурах мочеточника методом выбора оперативного лечения является эндоскопическая коррекция зоны сужения, эффективность которой может достигать 75% [3]. Однако ввиду того, что при данном методе лечения не производится иссечение рубцово измененной ткани, а выполняется рассечение измененного участка стенки мочеточника, сохраняется высокая вероятность развития рецидива СМ.
В ситуации с неуспехом эндоскопического варианта лечения, либо тогда, когда его выполнение не показано, рассматривается один из способов реконструкции мочеточника. При выборе оперативного пособия хирург опирается на два важных показателя: локализация и протяженность сужения. Так, при непротяженных (до 2 см) стриктурах мочеточника, в верхней и средней его трети, операцией выбора является анастомоз по типу "конец в конец". При стриктуре нижней трети мочеточника, в зависимости от протяженности и отдаленности от мочевого пузыря, в качестве основного варианта лечения рассматривается один из вариантов уретероцистоанастомоза: прямой уретероцистоанатомоз, при непротяженном сужении в юкставезикальном отделе мочеточника, либо вариант анастомоза с компенсацией дефицита длины мочеточника за счет мочевого пузыря (с фиксацией мочевого пузыря к поясничной мышце - psoas hitch, либо пластика тубуляризированным лоскутом мочевого пузыря - Boari flap) [4].
Также существует метод кишечной пластики при котором для замещения мочеточника используется сегмент подвздошной кишки. Данный вид оперативного вмешательства является наиболее сложным и применяется при протяженных стриктурах, когда другие виды оперативного лечения невозможны. Говоря о кишечной пластике мочеточника, также стоит упомянуть, что для замещения рубцово-измененной части мочеточника возможно применение червеобразного отростка, а также реконфигурированного сегмента подвздошной кишки (пластика по Yang-Monti).
Все виды оперативных вмешательств, описанные ранее, возможны двумя классическими доступами: лапаротомным и лапароскопическим.
Упомянутый ранее хирургический способ лечения СМ уретероуретероанастомоз "конец в конец" в лапароскопическом варианте на сегодня широко применяется как метод хирургического лечения при стриктурах проксимального отдела мочеточника, протяженностью до 2 см [6]. Сущность данного способа заключается в выполнении следующих шагов. Под эндотрахеальным наркозом пациент укладывается на здоровый бок под углом 45°. В брюшную полость устанавливаются 3 троакара 5/10 мм, создается пнемоперитонеум. Далее тупым и острым путем осуществляется доступ к забрюшинному пространству. Визуализируется расширенный выше места сужения сегмент мочеточника. Производится выделение последнего от окружающих тканей выше и ниже места сужения. Рубцово-измененная часть мочеточника иссекается в пределах здоровых тканей. Выполняется спатуляция концов мочеточника. Края резецированного мочеточника сшиваются рассасывающейся нитью 4-0. До полного закрытия просвета мочеточника в последний устанавливается внутренний мочеточниковый стент.В дальнейшем через 6 недель проводится удаление внутреннего мочеточникового стента [5]. Данный вид оперативного пособия демонстрирует удовлетворительные результаты по отсутствию рецидива, однако следует отметить, что он не лишен недостатков. Первый из них - невозможность визуально оценить истинную протяженность стриктуры во время операции, соответственно хирург не застрахован от ошибки в выборе хирургической тактики. Второй - это сам факт полного пересечения мочеточника, которое способно негативно влиять на трофику тканей в области анастомоза и определять тем самым определенную долю неуспеха хирургического лечения.
Говоря о реконструктивной хирургии в урологии, можно' провести аналогию между методами хирургического лечения сужений мочеточника и мочеиспускательного канала. Обе структуры представляют собой полый орган, основная задача которого - обеспечение адекватного пассажа мочи. Как мочеточник, так и уретра выстланы уротелием, содержат подслизистый, мышечный слои и покрыты снаружи адвентицией. Логично, что подход к реконструкции мочеточника сильно напоминает таковой при реконструктивной хирургии уретры. Так, при первичной стриктуре уретры, протяженностью до 1 см, первоначально может выполняться эндоскопическое рассечение последней. При стриктуре уретры до 2 см выполняется анастомотическая уретропластика с пересечением спонгиозного тела, по аналогии с которой выполняется уретероуретероанастомоз, описанный ранее. При протяженных стриктурах уретры, либо сужениях пенильного отдела выполняется аугментационная (увеличивающая просвет суженного участка) уретропластика, где самым часто используемым реконструктивным материалом выступает слизистая ротовой полости. Неудивительно, что, по аналогии с аугментацией уретры, для коррекции стриктуры мочеточника протяженностью более 2 см в последнее десятилетие в клиническую практику было внедрено использование аугментационной пластики с использованием слизистой щеки.
Основой идеи для патентуемого способа хирургической коррекции непротяженной стриктуры мочеточника послужили 2 хирургических техники. Первой из них является анастомотическая пластика бульбозного отдела уретры без пересечения спонгиозного тела по методике Mundy. В настоящий момент в медицинской литературе отсутствуют публикации, демонстрирующие аналогичную технику для коррекции стриктуры мочеточника. Техника операции на мочеиспускательном канале описана в источнике [8]. Сущность данного способа -аналога заключается в следующем. Под спинальной анестезией после укладки пациента в литотомическое положении выполняется продольный разрез кожи промежности протяженностью 8-10 см. Послойно тупым и острым путем, с применением моно- и биполярной коагуляции выполняется доступ к спонгиозному телу. Далее выполняется проксимальная (до мембранозного отдела уретры) и дистальная (до пеноскротального угла) мобилизация спонгиозного тела. Губчатое тело освобождается от прилежащих тканей. По уретре проводится уретральный катетер диаметром 16СН до уровня препятствия. На данном уровне производится продольный разрез спонгиозного тела и уретры по дорзальной поверхности с переходом на суженную часть. Далее уретротомия продляется проксимально до здоровых тканей. При помощи тонких ножниц или скальпеля выполняется иссечение рубцово-измененной слизистой уретры, после чего по вентральной поверхности накладываются сопоставляющие концы здоровой слизистой узловые швы монофиламентной рассасывающейся нитью 6/0. Дорзальную полуокружность уретры и спонгиозное тело ушивают по общеизвестному принципу Heineke-Mikulicz. Рана послойоно ушивается, в мочевой пузырь устанавливается силиконовый уретральный катетер диаметром 14СН.
Второй хирургической методикой, которая легла в основу патентуемого способа, является методика аугментационной пластики мочеточника с использованием трансплантата слизистой щеки. Способ проведения этой операции по совокупности сходных существенных признаков, является ближайшим аналогом-прототипом патентуемого способа. Техника оперативного пособия для выполнения способа-прототипа описана в источнике [7]. Сущность способа - прототипа заключается в следующем. В литотомическом положении под эндотрахеальным наркозом (ЭТН) в пораженный мочеточник устанавливается струна-проводник и проводится в лоханку соответствующей почки. Далее, в положении пациента на здоровом боку, в брюшную полость выполняется установка 4 троакаров. Тупым и острым путем выполняется доступ в забрюшинное пространство путем формирования окна в брыжейке ободочной кишки, после чего выделяется измененная часть мочеточника. Производится минимальная проксимальная и дистальная мобилизация мочеточника. В области сужения передняя поверхность мочеточника рассекается в продольном направлении с продлением разреза проксимально и дистально до здоровых тканей. Ретроградно, по ранее заведенной струне, выполняется установка внутреннего мочеточникового стента 6СН. Оценивается протяженность рассеченного участка мочеточника. Далее по стандартной методике выполняется забор графта со слизистой щеки, размеры которого соответствуют длине уретеротомии. Лоскут обрабатывается, при помощи миниатюрных ножниц, с последнего удаляются элементы под слизистой основы. Лоскут заводится в брюшную полость через один из троакаров и укладывается на место в виде "заплаты" мочеточника. Проксимальный и дистальный края лоскута фиксируются к краям уретеротомии швами-держалками. Далее рассасывающейся монофиламентной нитью 5/0 непрерывным швом производится фиксация лоскута сначала к медиальной, а потом к латеральной стенке разреза. Из сальника выкраивается лоскут на питающей ножке, укладывается к месту оперативного вмешательства и фиксируется узловыми швами рассасывающейся монофиламентной нитью 4/0 к трансплантату. Основным и существенным недостатком способа-прототипа является необходимость использования трансплантата слизистой ротовой полости, что определяет сложность вмешательства, его длительность, а также более высокий процент рецидива, чем при прямом уретероуретероанастомозе.
Заявляемое изобретение «Способ хирургической коррекции непротяженной стриктуры мочеточника» имеет своей целью улучшение результатов хирургического лечения больных с непротяженной стриктурой мочеточника и улучшение качества их жизни в послеоперационном периоде.
Технический (клинический) результат изобретения заключается в восстановлении адекватного просвета верхних мочевых путей в послеоперационном периоде.
Сущность заявленного способа, обеспечивающая достижение заявленного результата, заключается в последовательным выполнении следующих шагов:
- выполняют доступ к забрюшинному пространству путем рассечения брыжейки ободочной кишки с соответствующей стороны на уровне локализации предполагаемого сужения;
- выполняют выделение мочеточника на уровне сужения на протяжении достаточном для вскрытия просвета мочеточника;
- вскрывают просвет мочеточника над стриктурой и продлевают разрез продольно в дистальном направлении до здоровых тканей;
- производят иссечение рубцовой-измененной слизистой в зоне сужения просвета мочеточника, сохраняя мышечный слой и адвентицию;
- производят сопоставление краев сл из исто-подсл из истого слоя рассеченного мочеточника отдельными узловыми швами;
- выполняют установку внутреннего мочеточникового стента;
- выполняют ушивание передней стенки мочеточника непрерывным швом в продольном направлении;
- выполняют удаление внутреннего мочеточникового стента по завершении послеоперационного периода.
Обозначенная указанными существенными признаками сущность патентуемого способа связана с заявленным техническим (клиническим) результатом следующим образом. Стойкое сохранение достаточного для адекватного пассажа мочи по верхним мочевым путям диаметра (просвета) мочеточника в послеоперационном периоде достигается в связи с тем, что за счет полного иссечения рубцовой ткани и отсутствия провоцирующего фактора не происходит повторное сужение скомпрометированного участка мочеточника. За счет этого просвет мочеточника остается широким и достаточным для адекватного пассажа мочи по верхним мочевым путям.
Сущность патентуемого способа хирургической коррекции непротяженной стриктуры мочеточника поясняется чертежами.
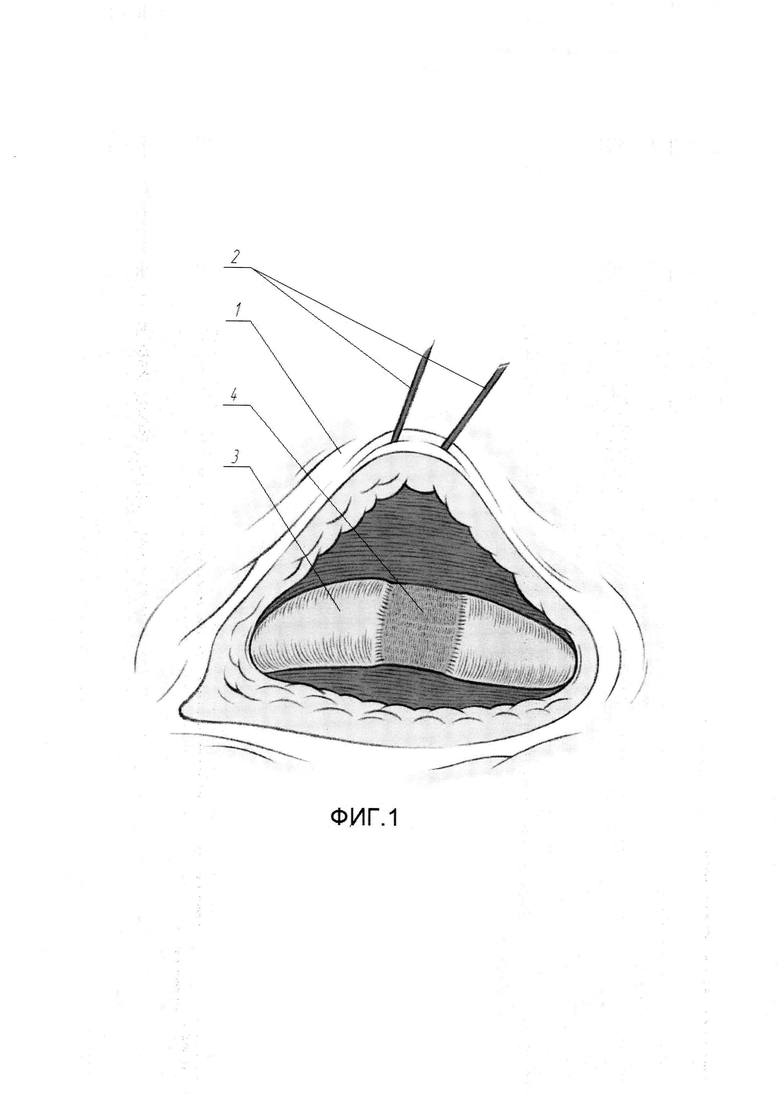
На Фиг. 1 изображена схема с эндоскопическим видом непротяженной стриктуры мочеточника.
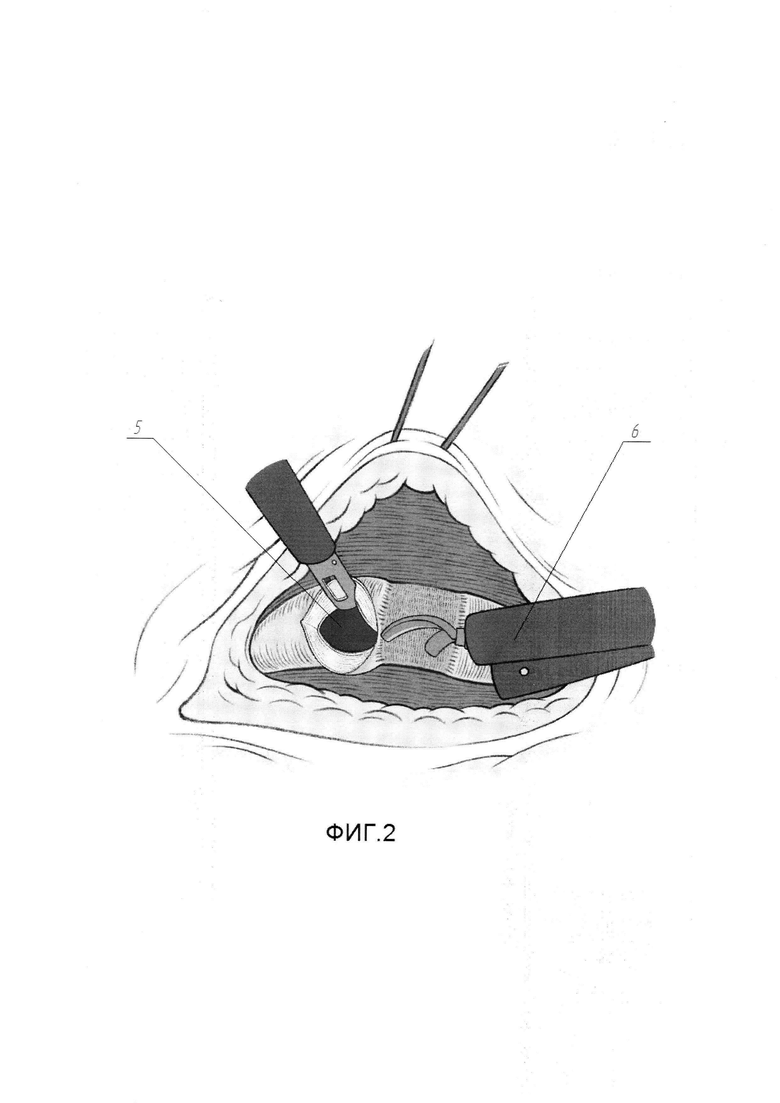
На Фиг. 2 изображена схема с эндоскопическим видом, характерным для процесса продольного рассечения мочеточника и рубцовой ткани по передней стенке.
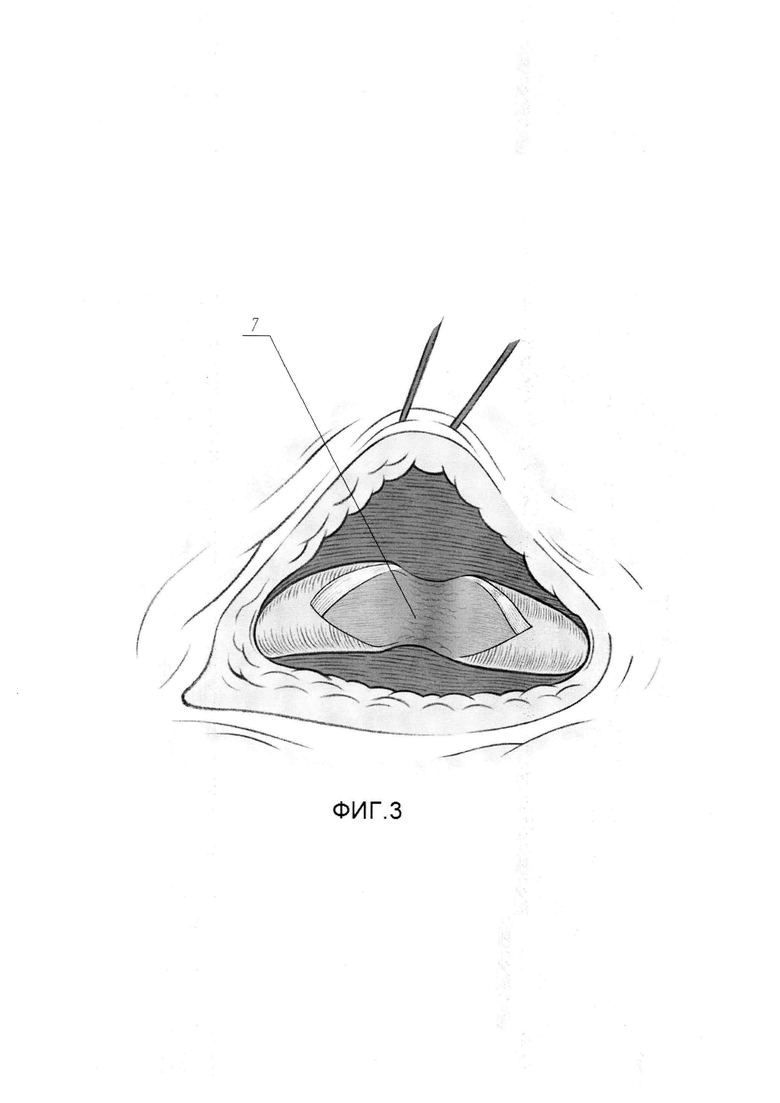
На Фиг. 3 изображена схема с эндоскопическим видом мочеточника после его рассечения.
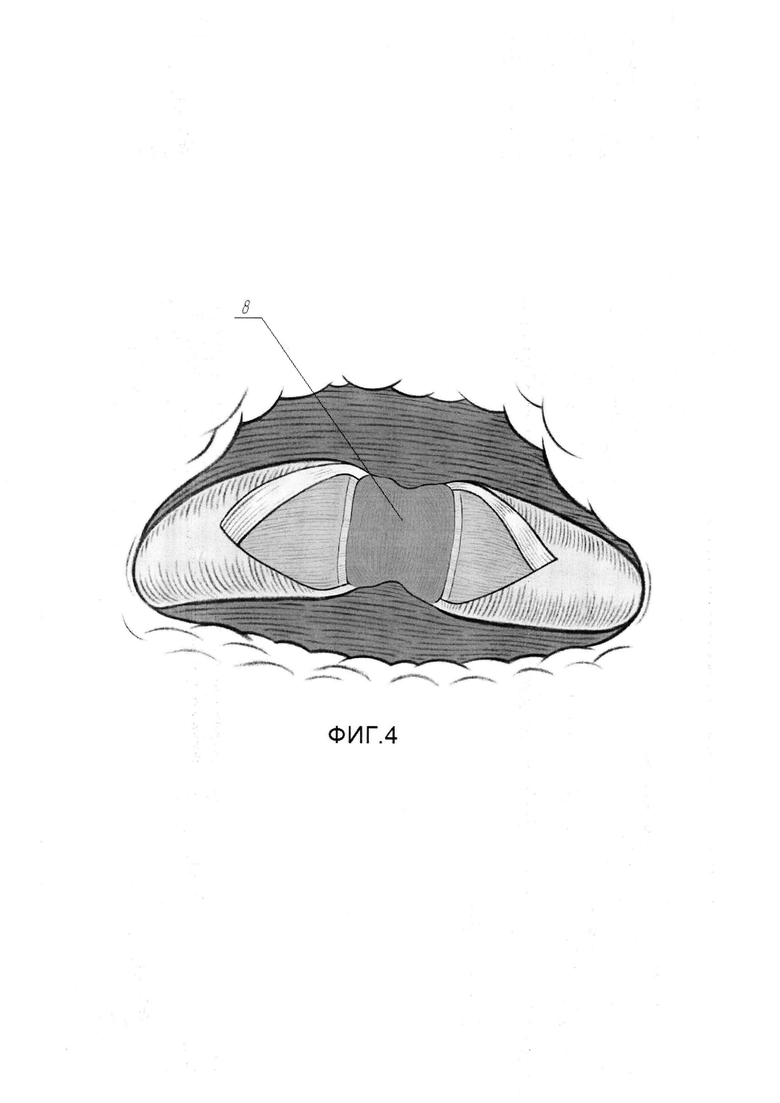
На Фиг. 4 изображена схема с эндоскопическим видом мочеточника после иссечения рубцово-измененного участка слизистой.
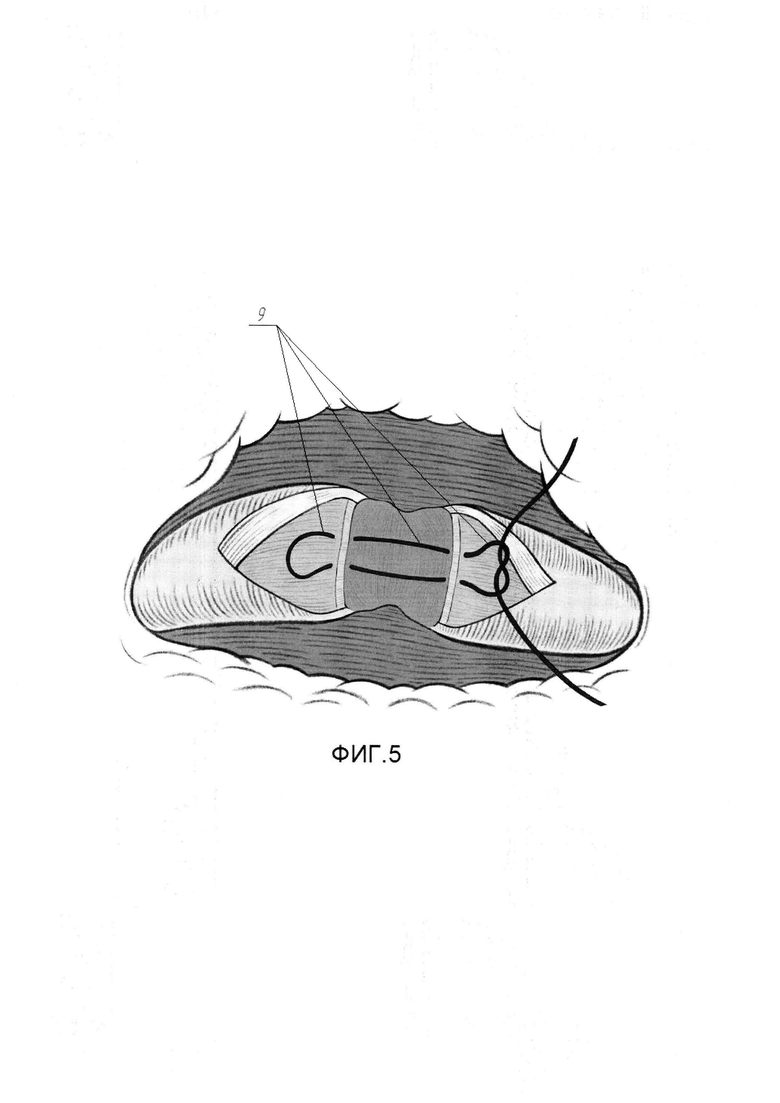
На Фиг. 5 изображена схема выполнения анастомоза здоровых краев слизисто-подслизистого слоя стенки мочеточника.
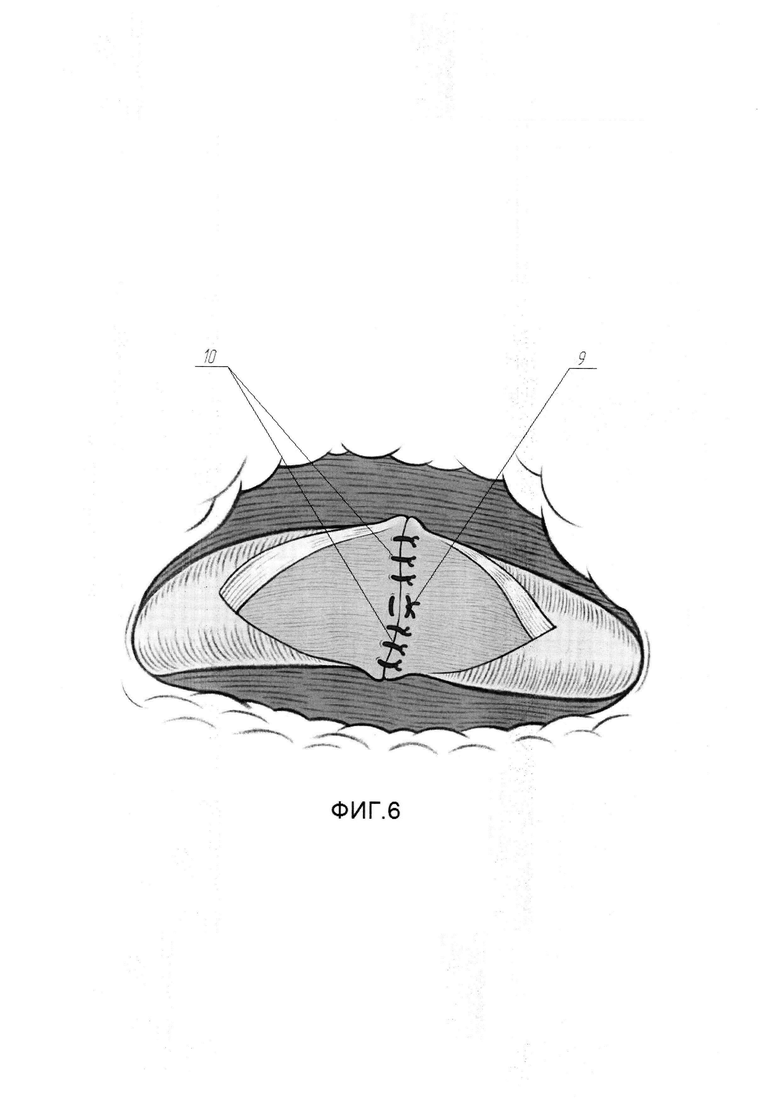
На Фиг. 6 изображена схема с эндоскопическим видом после сшивания краев слизисто-подслизистого слоя стенки мочеточника.
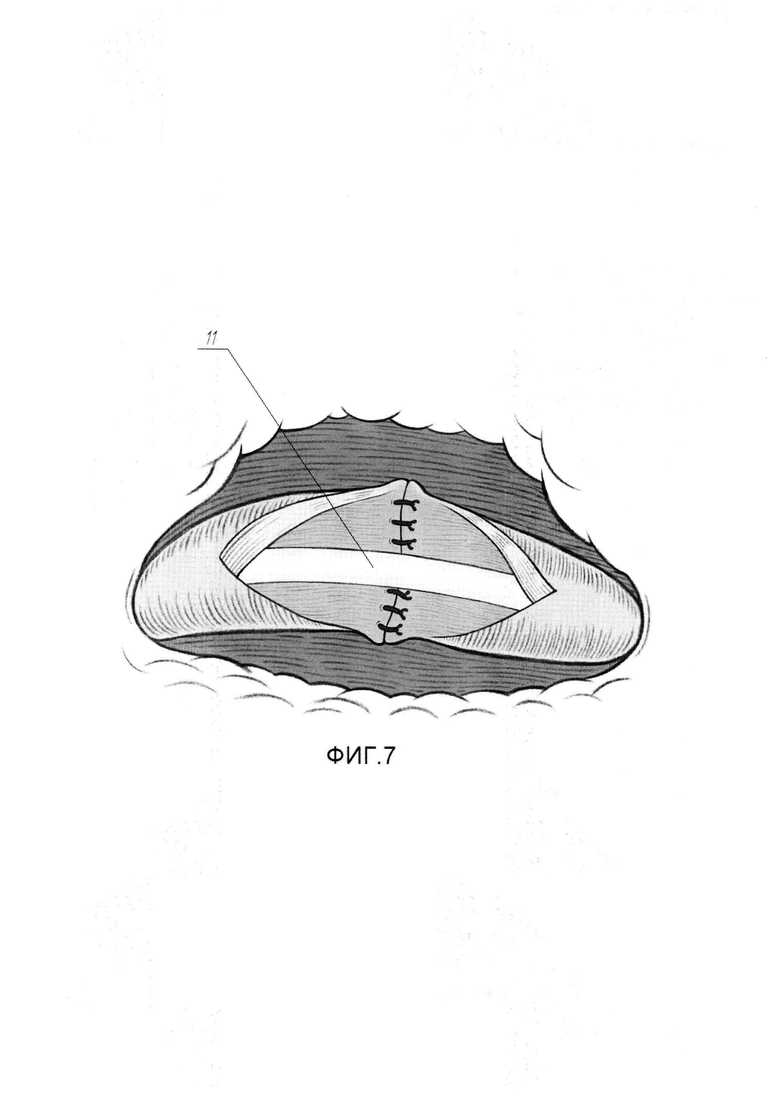
На Фиг. 7 изображена схема с эндоскопическим видом мочеточника после установки в последний внутреннего мочеточникового стента.
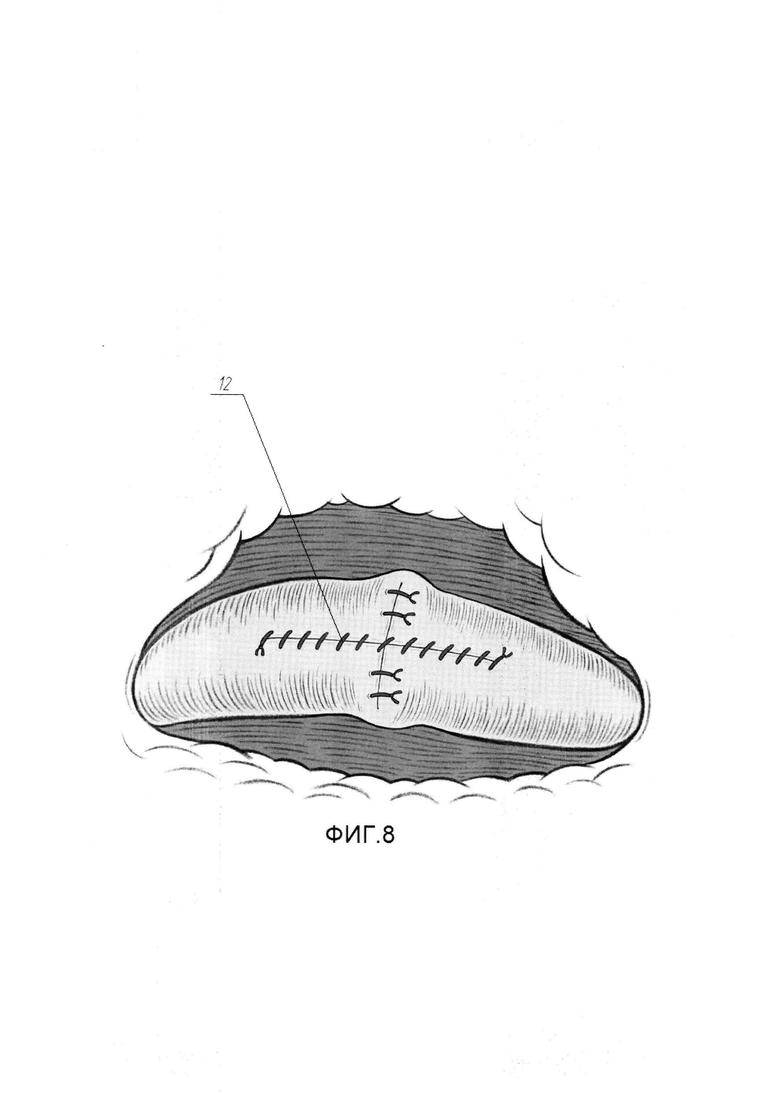
На Фиг. 8 изображена схема с эндоскопическим видом мочеточника после ушивания передней стенки последнего в продольном направлении.
Реализацию способа хирургической коррекции непротяженной стриктуры мочеточника условно можно разделить на 3 этапа.
1. Создание доступа к зоне реконструкции. Этот этап включает в себя три следующих последовательных шага, определенных в разделе «сущность изобретения» следующими существенным признаками:
- выполняют доступ к забрюшинному пространству путем рассечения брыжейки ободочной кишки с соответствующей стороны на уровне локализации предполагаемого сужения;
- выполняют выделение мочеточника на уровне сужения на протяжении достаточном для последующего продольного вскрытия просвета мочеточника.
- вскрывают просвет мочеточника над стриктурой и продляют разрез продольно в дистальном направлении через зону сужения до здоровых тканей.
Для выполнения этого этапа пациента укладывают в положение на здоровом боку под углом 45° по отношению к операционному столу. Выполняют параумбиликальный разрез кожи живота длинной в 1 см с соответствующей стороны живота. Через созданное отверстие в брюшную полость устанавливают троакар 10 мм. По троакару, в сформированное пространство начинают инсуффляцию углекислого газа под давлением 12 мм ртутного столба. При помощи введенного в троакар лапароскопа, осуществляют лапароскопию. Далее под оптическим контролем в брюшную полость устанавливают еще три троакара на стороне поражения. 10 мм троакар в подвздошной области по срединно-ключичной линии на уровне гребня подвздошной кости, 5 мм троакар в подвздошной области на уровне передней верхней ости крыла подвздошной кости по параректальной линии, 5 мм троакар по параректальной линии на 2 см ниже реберной дуги. На уровне предполагаемого сужения с соответствующей стороны при помощи ультразвукового скальпеля с ориентиром на гонадную вену вскрывают брыжейку ободочной кишки. Латеральный край рассеченной париетальной брюшины (1) прошивают швами-держалками (2), выведенными через переднюю брюшную стенку. После натяжения швов-держалок выполняют диссекцию в забрюшинном пространстве латеральнее гонадной вены для визуализации мочеточника (3). При обнаружении последнего, отделяют переднюю поверхность мочеточника (3) от прилежащих тканей на протяжении 5 - 8 см при помощи лапароскопического ультразвукового скальпеля и лапароскопического биполярного зажима, в результате чего визуальному обзору становится доступна зона сужения (4) просвета (5) мочеточника (3) (см. Фиг. 1). По сформированному ранее нефростомическому свищу в чашечно-лоханочную систему почки заводят гибкий уретеропиелоскоп 9СН и далее антеградно проводят его в просвет (5) мочеточника (3) до уровня зоны сужения (4), чем точно определяют проксимальную границу зоны сужения (4). Используя свет фиброскопа, как ориентир, при помощи эндоскопических ножниц (6), выполняют вскрытие мочеточника (3) над проксимальной границей зоны сужения (4) просвета (5) (см. Фиг, 2). Далее ножницами продляют разрез продольно в каудальном направлении через зону стриктуры до здоровых тканей, в результате чего визуальному обзору становится доступна вся зона сужения (4) просвета (5) мочеточника (3) и непосредственно рубцово-измененный участок слизистой (7) (см. Фиг. 3). На этом завершают первый этап.
2. Иссечение рубцово-измененного участка слизистой мочеточника и восстановление целостности верхних мочевых путей. Этот этап включает в себя четыре следующих последовательных шага, определенных в разделе «сущность изобретения» следующими существенным признаками:
- производят иссечение рубцово-измененного участка слизистой в зоне сужения просвета мочеточника, сохраняя мышечный слой и адвентицию.
- производят сопоставление краев сл из исто-подсл из истого слоя рассеченного мочеточника отдельными узловыми швами
- выполняют установку внутреннего мочеточникового стента
- выполняют ушивание передней стенки мочеточника непрерывным швом в продольном направлении.
Для выполнения этого этапа выполняют следующие действия. Эндоскопическими ножницами выполняют иссечение рубцово-измененного участка мочеточника (3) до мышечной стенки (8) в пределах слизистого и под слизистого слоев (см. Фиг. 4). Накладывают П-образный сопоставляющий матрацный шов (9) по центру задней поверхности мочеточника (3) нитью Монокрил 5/0 (см. Фиг. 5). Далее отдельными узловыми швами (10) в количестве 6-8, нитью Монокрил 5/0 сопоставляют края слизисто-подслизистого слоя мочеточника (см. Фиг. 6). Антеградно по нефростомическому свищу в мочеточник проводят гидрофильный проводник через зону анастомоза и далее дистально, устанавливая проводник в мочевой пузырь. Далее, по проводнику, антеградно в каудальном направлении заводят внутренней мочеточниковый стент 7СН (11) в мочевой пузырь, пока в зоне рассечения мочеточника не визуализируется проксимальный конец стента (11). Гидрофильный проводник удаляют, проксимальный конец внутреннего стента, при помощи эндоскопического зажима по просвету мочеточника проводят в собирательную систему почки, формируя завиток (см. Фиг. 7). Вскрытый мочеточник ушивают в продольном направлении, начиная от проксимального края разреза непрерывным швом (12) нитью Монокрил 5/0, в результате чего восстанавливается непрерывность верхних мочевых путей (см. Фиг. 8). Этим завершается второй этап.
3. Восстановление физиологического пассажа по верхним мочевым путям. Этап включает в себя последний, заключительный шаг, определенный в разделе «сущность изобретения» следующими существенным признаками.
- выполняют удаление внутреннего мочеточникового стента по завершении послеоперационного периода.
С учетом ряда факторов (возраст пациента, состояние тканей во время операции) хирург принимает решение о сроках удаления внутреннего мочеточникового стента и восстановления физиологического пассажа мочи по верхним мочевым путям, обычно этот срок составляет 3 недели. По истечении указанного времени пациент является на амбулаторный прием для удаления стента. На приеме, непосредственно после удаления стента, проводится первичная оценка пассажа мочи по верхним мочевым путям посредством проведения УЗИ почек.
Патентуемый способ хирургической коррекции непротяженной стриктуры мочеточника отвечает критерию «промышленная применимость», т.к. для его осуществления в современных медицинских учреждениях со стационарами хирургического профиля имеются в наличии все необходимые материалы, оборудование и инструменты и он не требует больших финансовых затрат.
Патентуемый способ по сравнению с ранее известными обладает рядом преимуществ, непосредственно связанных с заявленным техническим результатом. Полное иссечение рубцовых тканей и сохранение максимального кровоснабжение тканей за счет сохранения мышечного слоя и адвентиции мочеточника обеспечивает адекватный физиологический пассаж мочи по верхним мочевым путям позволяет минимизировать риски рецидива стриктуры мочеточника, и, как следствие, после проведенной реконструктивной операции по заявленному способу, качество жизни пациентов с непротяженной стриктурой мочеточника значительно улучшается.
Кроме того, ценной отличительной особенностью данного способа является возможность оценки протяженности стриктуры после продольного вскрытия просвета мочеточника. Эта отличительная черта операции позволяет с легкостью перейти к выполнению аугменационной (буккальной) пластики мочеточника в случае технической невозможности выполнения патентуемого метода, что возможно при протяженности стриктуры превышающей 2 см.
Способ разработан на кафедре урологии и андрологии РНИМУ им. Н.И. Пирогова (Москва) в урологическом отделении ГБУЗ «ГКБ имени В. М. Буянова ДЗМ» и к настоящему времени прошел апробацию у 3 пациентов с непротяженной стриктурой мочеточника с положительным результатом.
Пример: Больная В. 45 лет госпитализирована в городскую клиническую больницу в плановом порядке с диагнозом: Стриктура верхней трети левого мочеточника, гидронефроз слева, нефростома слева.
Анамнез заболевания: Пациентка на протяжении длительного времени отмечала дискомфорт в поясничной области слева. По результатам КТ МВС от 06.01.2022 г выявлен камень верхней трети левого мочеточника, размерами 15x10x7 мм плотностью 1300 ед.Х, чашечки левой почки расширены до 20 мм, лоханка 34 мм, мочеточник в верхней трети расширен до 13 мм. 07.01.2022 г в связи с некупирующейся почечной коликой слева выполнена эндоскопическая установка внутреннего мочеточникового стента слева. На фоне дренирования верхних мочевых путей слева внутренним стентом у пациентки сохранялись признаки нарушения уродинамики по верхним мочевым путям и болевой синдром. 11.01.2022 г выполнена операция "Удаление внутреннего мочеточникового стента слева, контактная уретеролитотрипсия слева, установка внутреннего мочеточникового стента слева". Интраоперационно: В ходе литотрипсии отмечена миграция конкремента 3 мм в ЧЛС левой почки, который при выполнении ригидной ретроградной нефроскопии слева не доступен визуализации. При эндоскопической оценке стенки мочеточника после литотрипсии, резидуальные фрагменты конкремента не визуализируются, в зоне нахождения конкремента определяется отек слизистой, слизистая мочеточника имеет грубые воспалительные и трофические изменения.
15.02.2022 г, в связи с сохраняющимся гидронефрозом слева, выполнена контрольная компьютерная томография мочевыделительной системы, по результатам которой: гидронефроз слева (лоханка 25 мм, чашечки 16 мм), на фоне внутреннего мочеточникового стента слева в верхней трети левого мочеточника определяется цепочка мелких конкрементов, диаметром до 3мм. 16.02.2022 выполнено удаление внутреннего мочеточникового стента слева, уретеролитоэкстракция слева. В связи с выраженным буллезным отеком слизистой мочеточника в зоне, где ранее находился конкремент, выполнена повторная установка внутреннего мочеточникового стента слева.
Согласно описанию КТ МВС от 21.03.2022 г: состояние после установки ВМС слева, лоханка 39x22 мм, чашечки до 19 мм, утолщение стенок верхней трети левого мочеточника, в стенке верхней трети левого мочеточника нельзя исключить наличие мелких конкрементов. 23.03.2022 г в связи с клинической картиной острого обструктивного пиелонефрита выполнена чрескожная пункционная нефростомия слева. На фоне проводимого лечения клиническая симптоматика пиелонефрита купирована.
05.04.2022 г выполнена операция "Удаление внутреннего мочеточникового стента слева, уретероскопия слева, уретеролитоэкстракция слева, анте-ретроградная уретеропиелография слева". Интраоперационно: при эндоскопической оценке верхней трети мочеточника, определяется сужение просвета до 2 мм. По результатам антеградной пиелоуретерографии слева определяется сужение на уровне верхней трети левого мочеточника, протяженностью до 20 мм. Ситуация расценена как стриктура мочеточника. Выполнена эндоскопическая лазерная уретеротомия, установка внутреннего мочеточникового стента слева, удаление нефростомического дренажа слева.
28.04.2023 внутренний мочеточниковый стент удален, после чего у пациентки развилась некупирующаяся почечная колика слева. 29.04.2022 г выполнена установка внутреннего мочеточникового стента слева (длительного стояния).
По результатам КТ МВС от 06.11.2022 г: конкременты в левом мочеточнике не определяются, на фоне ВМС слева, лоханка левой почки 18 мм, чашечки 12 мм; мочеточник в верхней трети 10 мм с участками обызвествления стенки последнего.
07.11.2022 г выполнено удаление внутреннего мочеточникового стента слева, после чего у больной развилась клиническая картина некупирующейся почечной колики слева. 07.11.2022 г выполнена чрескожная пункционная нефростомия слева. Проведена анте-ретроградная уретерография по данным которой диагностирована стриктура верхней трети левого мочеточника протяженностью 3 см.
15.12.2022 г выполнена лапароскопическая пластика верхней трети левого мочеточника без пересечения, установка внутреннего мочеточникового стента слева. Интраоперационно: после уретеротомии визуализирована зона рубцовых изменений мочеточника, протяженность которых составляет до 20 мм. От выполнения аугментационной буккальной пластики мочеточника принято решение воздержаться в пользу уретероуретероанастомоза без пересечения мочеточника. Послеоперационный период протекал без особенностей. За время пребывания в стационаре нефростомический дренаж удален, свищ заживлен. Выписана на амбулаторное лечение.
Через 3 недели после оперативного вмешательства выполнено эндоскопическое удаление ВМС слева. По результатам контрольного УЗИ почек уродинамика по верхним мочевым путям не нарушена.
С целью оценки пассажа по ВМП 14.03.2023 г выполнена КТ МВС с в/в контрастированием, согласно описанию которого: ЧЛС обеих почек не расширены, справа контрастирование ВМП своевременное, слева - на 7,60, 90 минутах мочеточник не контрастируется, на 180 минуте контрастируется фрагментарно.
Субъективно, через год после выполнения оперативного пособия, пациентка ощущает себя удовлетворительно, болевой синдром в поясничной области не беспокоит, в течение года не была госпитализирована в урологический стационар.
Список использованных источников
1. Yang К, Fan S, Li Z, Guan H, Zhang P, Li X, Zhou L. Lingual mucosa graft ureteroplasty for ureteral stricture: a narrative review of the current literature. Ann Palliat Med. 2021 Apr;10(4):4840-4845. doi: 10.21037/apm-20-2339. Epub 2021 Mar23.PMID: 33832320.
2. Engel O, Rink M, Fisch M. Management of iatrogenic ureteral injury and techniques for ureteral reconstruction. Curr Opin Urol. 2015 Jul;25(4):331-5. doi: 10.1097/MOU.0000000000000175. PMID: 26049877.
3. Ulvik 0, Harneshaug JR, Gjengsto P. Ureteral Strictures Following Ureteroscopic Stone Treatment. J Endourol. 2021 Jul;35(7):985r990. doi: 10.1089/end.2020.0421. Epub 2020 Oct 21. PMID: 32962439.
4. Sun G, Yan L, Ouyang W, Zhang Y, Ding B, Liu Z, Yu X, Hu Z, Li H, Wang S, Ye Z. Management for Ureteral Stenosis: A Comparison of Robot-Assisted Laparoscopic Ureteroureterostomy and Conventional Laparoscopic Ureteroureterostomy. J Laparoendosc Adv Surg Tech A. 2019 Sep;29(9):1111-1115. doi: 10.1089/lap.2019.0357. Epub 2019 Jul 17. PMID: 31314664.
5. Bhandarkar DS, Lalmalani JG, Shah VJ. Laparoscopic resection and ureteroureterostomy for congenital midureteral stricture. J Endourol. 2005 Mar; 19(2): 140-2. doi: 10.1089/end.2005.19.140. PMID: 15798406.
6. Ma X, Li Y, Fu J, Yang X. Effect of 3D laparoscopic surgery for ureteral stricture. Am J Clin Exp Urol. 2022 Oct 15;10(5):345-352. PMID: 36313204; PMCID: PMC9605934.
7. Волков А. А., Будник H. В., Зубань О. Н.Оптимизация лапароскопической пластики мочеточника буккальным графтом при его протяженных стриктурах и облитерациях // Research'n Practical Medicine Journal. 2021. Т. 8, №3. С.52-61. doi: 10.17709/2410-1893-2021-8-3-5
8. Котов Сергей Владиславович Анастомотическая уретропластика без пересечения спонгиозного тела (хирургическая техника) // Андрология и генитальная хирургия. 2015. №3. URL: https://cyberleninka.ru/article/n/anastomoticheskaya-uretroplastika-bez-peresecheniya-spongioznogo-tela-hirurgicheskaya-tehnika (дата обращения: 06.07.2023).
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ РЕЦИДИВНОГО СТЕНОЗА ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ | 2021 |
|
RU2773793C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ СТРИКТУРЫ ЛАДЬЕВИДНОЙ ЯМКИ УРЕТРЫ | 2024 |
|
RU2834815C1 |
| Способ хирургического лечения протяженных стриктур средней трети мочеточника с участком облитерации | 2024 |
|
RU2836988C1 |
| Способ хирургического лечения протяженных стриктур верхней трети мочеточника и лоханочно-мочеточникового сегмента | 2020 |
|
RU2738002C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННЫХ СТРИКТУР И ОБЛИТЕРАЦИЙ СРЕДНЕЙ ТРЕТИ МОЧЕТОЧНИКА | 2020 |
|
RU2736906C1 |
| Способ хирургического лечения протяженных стриктур и облитераций мочеточника и лоханочно-мочеточникового сегмента при его туберкулезном поражении | 2019 |
|
RU2711110C1 |
| СПОСОБ ПЕРКУТАННОГО АНТЕГРАДНОГО ЛЕЧЕНИЯ РЕЦИДИВНЫХ КОРОТКИХ СТРИКТУР ДО 10 мм ЛОХАНОЧНО-МОЧЕТОЧНИКОВОГО СЕГМЕНТА У ДЕТЕЙ С ГИДРОНЕФРОЗОМ | 2021 |
|
RU2757530C2 |
| СПОСОБ ЭНДОХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВНОГО СУЖЕНИЯ ПИЕЛОУРЕТЕРАЛЬНОГО СЕГМЕНТА | 2009 |
|
RU2426502C1 |
| СПОСОБ УРЕТЕРОПИЕЛОПЛАСТИКИ БУККАЛЬНЫМ ЛОСКУТОМ ПРИ СТРИКТУРЕ ВЕРХНЕЙ ТРЕТИ МОЧЕТОЧНИКА И ЛОХАНОЧНО-МОЧЕТОЧНИКОВОГО СЕГМЕНТА У ПАЦИЕНТОВ С ЕДИНСТВЕННОЙ ПОЧКОЙ ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК | 2024 |
|
RU2841225C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА | 2017 |
|
RU2681106C1 |
Изобретение относится к медицине, а именно к оперативной урологии. Выполняют доступ к забрюшинному пространству путем рассечения брыжейки ободочной кишки с соответствующей стороны на уровне локализации предполагаемого сужения. Осуществляют выделение мочеточника на уровне сужения на протяжении, достаточном для вскрытия просвета мочеточника. Вскрывают просвет мочеточника над стриктурой и продлевают разрез продольно в дистальном направлении до здоровых тканей. Производят иссечение рубцово-измененной слизистой в зоне сужения просвета мочеточника, сохраняя мышечный слой и адвентицию. Производят сопоставление краев слизисто-подслизистого слоя рассеченного мочеточника отдельными узловыми швами. Выполняют установку внутреннего мочеточникового стента. Выполняют ушивание передней стенки мочеточника непрерывным швом в продольном направлении. Осуществляют удаление внутреннего мочеточникового стента по завершении послеоперационного периода. Способ предусматривает полное иссечение рубцовых тканей и сохранение максимального кровоснабжения тканей за счет сохранения мышечного слоя и адвентиции мочеточника, что обеспечивает адекватный физиологический пассаж мочи по верхним мочевым путям и позволяет минимизировать риски рецидива стриктуры мочеточника. 8 ил., 1 пр.
Способ хирургической коррекции непротяженной стриктуры мочеточника, заключающийся в последовательном осуществлении следующих шагов:
- выполняют доступ к забрюшинному пространству путем рассечения брыжейки ободочной кишки с соответствующей стороны на уровне локализации предполагаемого сужения;
- выполняют выделение мочеточника на уровне сужения на протяжении, достаточном для вскрытия просвета мочеточника;
- вскрывают просвет мочеточника над стриктурой и продлевают разрез продольно в дистальном направлении до здоровых тканей;
- производят иссечение рубцово-измененной слизистой в зоне сужения просвета мочеточника, сохраняя мышечный слой и адвентицию;
- производят сопоставление краев слизисто-подслизистого слоя рассеченного мочеточника отдельными узловыми швами;
- выполняют установку внутреннего мочеточникового стента;
- выполняют ушивание передней стенки мочеточника непрерывным швом в продольном направлении;
- выполняют удаление внутреннего мочеточникового стента по завершении послеоперационного периода.
| МАРТОВ А.Г | |||
| и др | |||
| Малоинвазивное лечение стриктур верхних мочевых путей | |||
| Хирургия | |||
| Журнал им | |||
| Н.И | |||
| Пирогова | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННЫХ СТРИКТУР И ОБЛИТЕРАЦИЙ МОЧЕТОЧНИКА | 2009 |
|
RU2407463C1 |
| М.Ф | |||
| ВЛАДИМИРСКОГО), 27.12.2010 | |||
| RU 2019117994 А (НМИЦ РАДИОЛОГИИ), 09.09.2019 | |||
| ЧЕРНЫШЕВА Д.Ю | |||
| ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ЭНДОУРЕТЕРОТОМИИ В ЛЕЧЕНИИ ПАЦИЕНТОВ С НЕПРОТЯЖЕННЫМИ СТРИКТУРАМИ | |||
Авторы
Даты
2024-12-11—Публикация
2024-02-01—Подача