Изобретение относится к медицине, точнее к урологии, и может найти применение в реконструктивно-пластической хирургии, с использованием слизистой губы, при стриктуре ладьевидной ямки уретры.
Стриктура уретры - это патологическое сужение просвета мочеиспускательного канала. Клиническим проявлением стриктуры уретры являются симптомы нижних мочевых путей, плоть до острой задержки мочеиспускания. Стриктура может развиваться в любом отделе уретры. Особый интерес представляет стриктура ладьевидной ямки уретры, наиболее часто развивающаяся как исход склероатрофического лихена, а также может быть, как ятрогенной так и идиопатической [1]. Этот интерес, в сравнении со стриктурой бульбозного и мембранозного отделов уретры, обусловлен тем, что помимо обеспечения адекватного просвета уретры необходимо также достичь удовлетворительного косметического результата [2]. Ятрогенными причинами развития стриктуры уретры зачастую выступают перенесенные оперативные вмешательства на органах нижних и верхних мочевых путей, а также длительная катетеризация мочевого пузыря [3]. Рассматривая склероатрофический лихен как этиологический фактор развития стриктуры уретры, необходимо учитывать патогенез самого заболевания. Считается, что в патогенезе развития склероатрофического лихена играет роль феномен Кебнера, при котором травматизация кожных покровов приводит к появлению новых очагов на коже в области травмы [4, 5]. Эта особенность патогенеза может приводить к рецидиву за счет травматизации кожных покровов и мягких тканей при обеспечении доступа к уретре.
Известны способы бужирования и самокатетеризации уретры. Смысл манипуляций состоит в том, что уретру бужируют до 24ch путем проведения металлического бужа по уретре до мочевого пузыря, в последующем пациенты выполняют аутокатетеризацию. Несмотря на то, что вышеописанные методики являются нехирургическими методами лечения, они являются временной мерой с высокой частотой рецидива, а в случае стриктуры уретры, ассоциированной со склероатрофическим лихеном, могут привести к прогрессии заболевания [6].
Известен способ хирургического лечения непротяженной стриктуры уретры с применением эндоскопического оборудования. Смысл операции состоит в том, что под эндоскопическим контролем выполняют рассечение суженного участка уретры при помощи холодного ножа, либо лазерной энергии. Эффективность таких операций при стриктуре уретры различной локализации составляет 20-30%. Выполнение данной методики при стриктуре ладьевидной ямки технически трудновыполнимо ввиду высокой подвижности переднего отдела уретры и отсутствия рычага для выполнения уретротомии [7].
Известны способы хирургического лечения стриктуры пенильного отдела уретры с использованием кожного лоскута, в частности, вентральная аугментационная пластика уретры Jordan. Этот способ описан в источнике [8]. Смысл операции заключается в том, что формируется лоскут из кожи дистальной части ствола полового члена, далее производится рассечение суженного участка уретры по вентральной поверхности, и выполняется фиксация кожного лоскута к краям слизистой уретры. Эффективность данной операции достигает 83%, однако при стриктуре уретры, обусловленной склероатрофическим лихеном, частота рецидива достигает 50% [9].
Известны способы хирургического лечения стриктуры пенильного отдела уретры с использованием транспланта слизистой ротовой полости. В настоящий момент самым часто используемым материалом для реконструкции уретры является слизистая ротовой полости. Указанные методы оперативного вмешательства возможны двумя способами: методом «вентральной накладки» («ventral onlay») и методом «дорзальной вставки» («dorsal inlay»). Реконструктивным материалом может выступать слизистая щеки, губы и языка. Сущность данных способов заключается в увеличении просвета мочеиспускательного канала за счет его продольного рассечения и фиксации к краям рассеченной уретры слизистой ротовой полости. Методика «dorsal inlay» описана в источнике [10]. При данном способе оперативного вмешательства доступ к дорзальной поверхности уретры осуществляется путем рассечения уретры по вентральной поверхности, что позволяет сохранить кровоснабжение зоны аугментации за счет отсутствия выделения последней. Эффективность данной техники составляет 86,4% [11].
В качестве ближайшего аналога - прототипа патентуемого способа, принимается один из наиболее эффективных способов хирургического лечения стриктуры ладьевидной ямки уретры слизистой ротовой полости по методике «ventral onlay». Этот способ описан в источнике [12]. Сущность способа -прототипа заключается в следующем. Первым этапом выполняется продольный кожный разрез по вентральной поверхности полового члена от наружного отверстия уретры до венечной борозды. Тупым и острым путями производится выделение вентральной поверхности уретры, последняя рассекается продольно в проксимальном направлении до неизменной слизистой. Проходимость проксимальных отделов уретры определяется с помощью заведения уретрального бужа 26Fr. Вторым этапом, по стандартной методике, выполняется забор прямоугольного лоскута слизистой оболочки щеки, размеры которого соответствуют протяженности стриктуры ладьевидной ямки уретры. Выполняется удаление подлежащей подслизистой основы и жировой ткани с лоскута. После получения трансплантата последний размещают на вентральной поверхности рассеченной уретры. Далее выполняют его фиксацию к краям рассеченной слизистой уретры с одной стороны. Для этого, начиная проксимально, накладывают анастомоз в дистальном направлении по одной стороне отдельными узловыми швами нитью Monocryl 5-0. По уретре в мочевой пузырь устанавливают уретральный катетер 24Fr. Выполняется наложение анастомоза между уретрой и буккальным лоскутом со второй стороны в дистальном направлении отдельными узловыми швами нитью Monocryl 5-0. Далее производится ушивание мягких тканей, при котором швы проводятся через центральную часть лоскута. Рана послойно ушивается. Выполняется замена уретрального катетера на силиконовый катетер Foley 20Fr. Описанный способ обладает рядом недостатков, а именно: при выполнении вентрального разреза за счет травматизации уретры происходит нарушение кровоснабжения последней. Также, поскольку частой причиной стриктуры ладьевидной ямки является склероатрофический лихен, при травматизации кожных покровов повышается риск рецидива стриктуры. Еще одним техническим недостатком данной методики является использование слизистой щеки, поскольку она обладает большее выраженным рельефом и толщиной по сравнению со слизистой губы, что может приводить к «сжатию» трансплантата и ухудшению функциональных результатов после оперативного вмешательства. Немаловажно и то, что кожный разрез не всегда обеспечивает удовлетворительный косметический результат.
Заявленное изобретение «Способ хирургической коррекции стриктуры ладьевидной ямки уретры» имеет своей целью улучшение результатов хирургического лечения больных со стриктурой ладьевидной ямки и улучшение качества их жизни в послеоперационном периоде.
Технический (клинический) результат изобретения заключается в стойком сохранении достаточного для адекватного мочеиспускания диаметра (просвета) ладьевидной ямки уретры в послеоперационном периоде.
Сущность заявленного способа, обеспечивающая достижение заявленного результата, заключается в последовательным выполнении следующих шагов:
- выполняют наложение лигатур-держалок на головку полового члена на 3 и 9 часах условного циферблата, отступя 2 мм от наружного отверстия уретры.
- натягивают лигатуры-держалки, в результате чего открывается просвет наружного отверстия мочеиспускательного канала.
- скальпелем, заведенным через наружное отверстие уретры, выполняют продольное рассечение суженного участка мочеиспускательного канала по вентральной поверхности на 6 часах условного циферблата.
- выполняют калибровку рассеченного участка уретры металлическим уретральным бужом 26ch.
- при помощи эндоскопа диаметром 4 мм, заведенного через наружное отверстие уретры, выполняют эндоскопическую оценку рассеченного отдела уретры, определяют размер необходимого лоскута.
- с внутренней поверхности губы производят забор трапециевидного лоскута.
- осуществляют гемостаз ложа, из которого был забран лоскут.
- подготавливают лоскут к фиксации.
- под эндоскопическим контролем выполняют фиксацию проксимального края лоскута путем прошивания уретры через кожу и мягкие ткани полового члена узловым швом.
- производят фиксацию дистального края лоскута к наружному отверстию уретры по вентральной полуокружности отдельными узловыми швами.
- под эндоскопическим контролем выполняют фиксацию боковых сторон трапециевидного лоскута к краям рассеченной уретры путем прошивания через кожу и мягкие ткани полового члена отдельными узловыми швами.
- производят фиксацию середины лоскут одиночным швом через кожу полового члена по вентральной поверхности.
- производят установку уретрального катетера в мочевой пузырь.
- удаляют уретральный катетер и восстанавливают самостоятельное мочеиспускание через 21 день со дня операции.
Обозначенная указанными существенными признаками сущность патентуемого способа связана с заявленным техническим (клиническим) результатом следующим образом. Стойкое сохранение достаточного для адекватного мочеиспускания диаметра (просвета) ладьевидной ямки и наружного отверстия уретры в послеоперационном периоде достигается в связи тем, что имплантация в указанную зону аутологичного лоскута слизистой губы, обладающего физиологической резистентностью к перманентному воздействию мочи, обеспечивает ограничение избыточного формирования рубцовой ткани в зоне реконструкции и препятствует ее констриктивному действию. Также из-за отсутствия рассечения кожи, мясистой оболочки и полного рассечения спонгиозного тела уретры происходит максимальное сохранение кровоснабжения в зоне реконструкции. За счет этого просвет уретры и наружного отверстия уретры остается широким и достаточным для адекватного мочеиспускания. Кроме того, за счет отсутствия разрезов кожи удается достичь удовлетворительного косметического результата.
Сущность патентуемого способа хирургической коррекции стриктуры ладьевидной ямки уретры поясняется чертежами
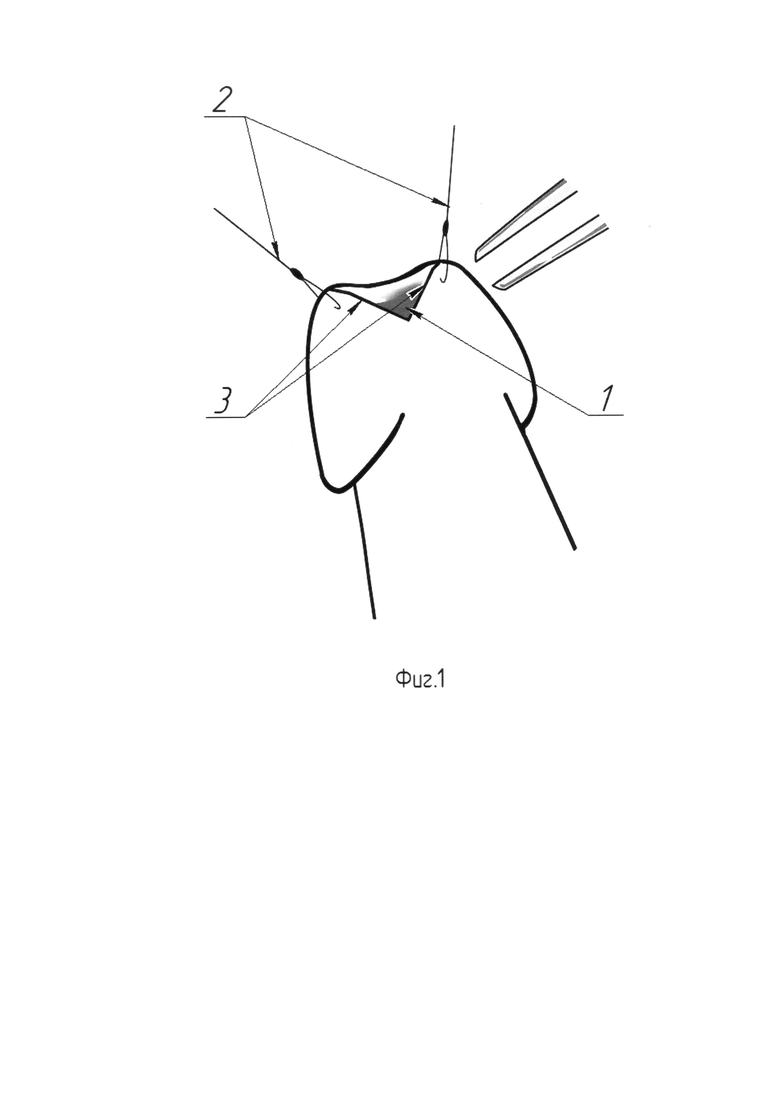
На Фиг. 1 изображена схема с наружным видом рассеченного по вентральной поверхности участка уретры.
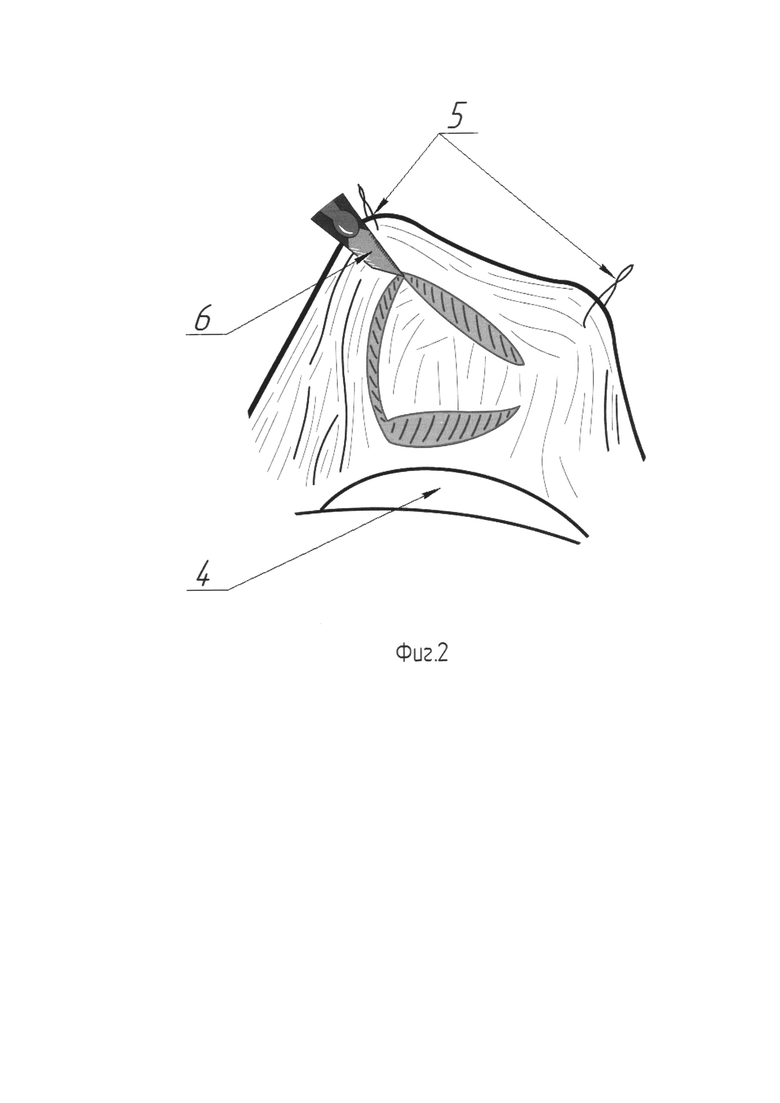
На Фиг. 2 изображена схема взятия лоскута - трансплантата из слизистой нижней губы.
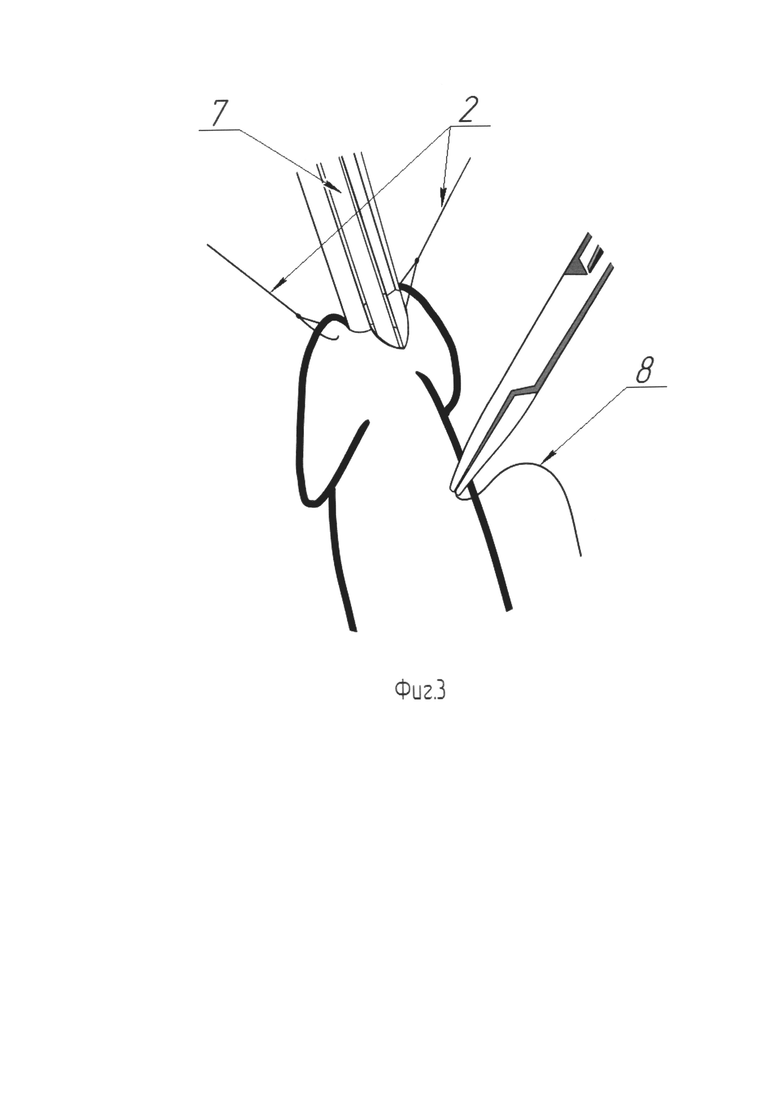
На Фиг. 3 изображена схема проведения эндоскопического контроля прошивания уретры
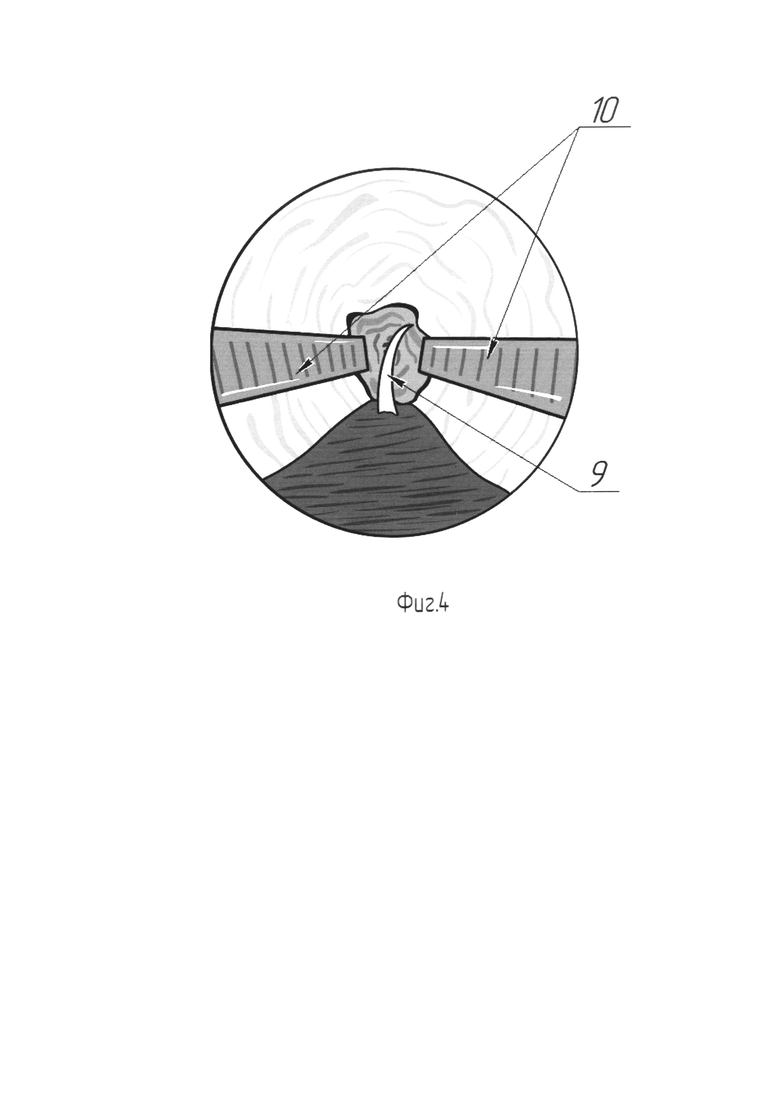
На Фиг. 4 изображена схема с эндоскопическим видом рассеченной уретры и иглой введенной в просвет уретры в области проксимальной границы рассечения.
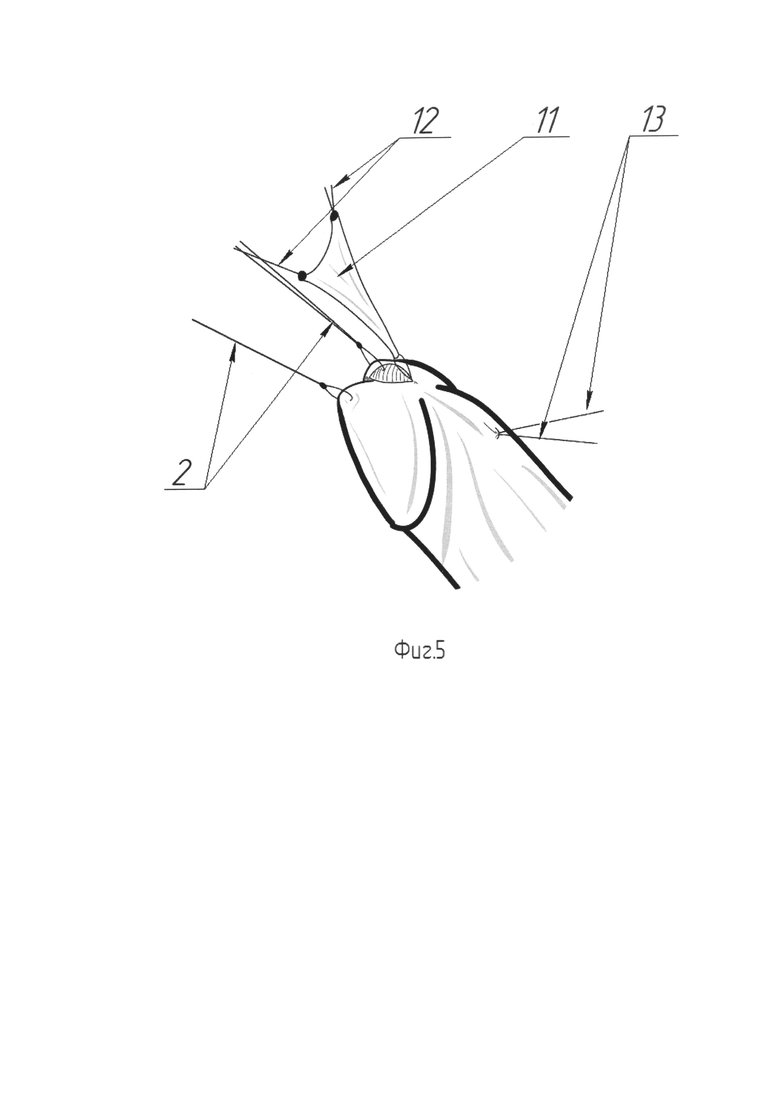
На Фиг. 5 изображена схема проведения лоскута в уретру.
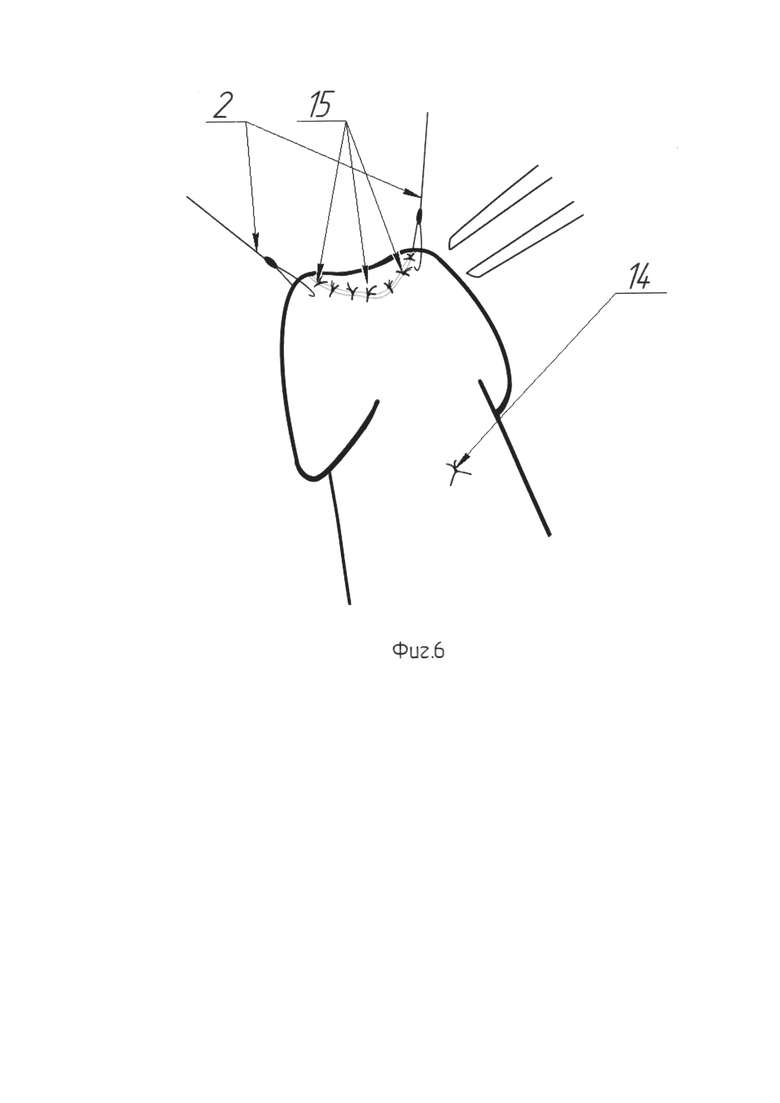
На Фиг. 6 изображена схема фиксации лоскута к краям рассеченной уретры.
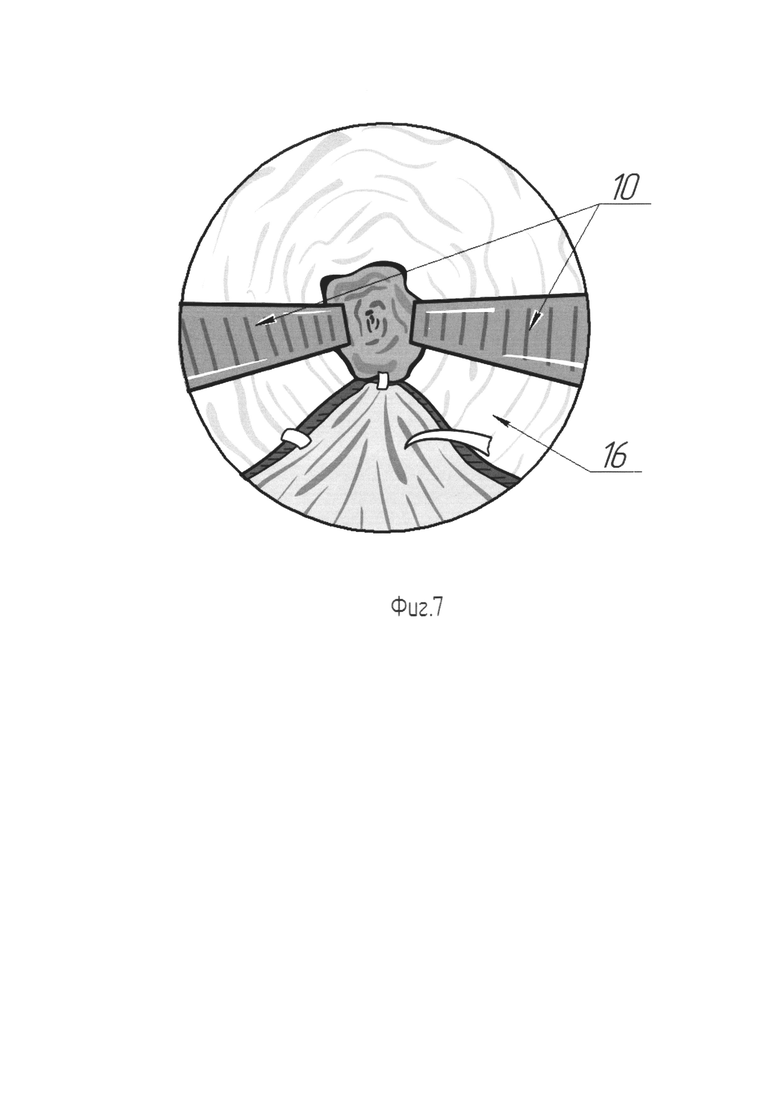
На Фиг. 7 изображена схема с эндоскопическим видом фиксации краев лоскута к краям рассечения слизистой уретры.
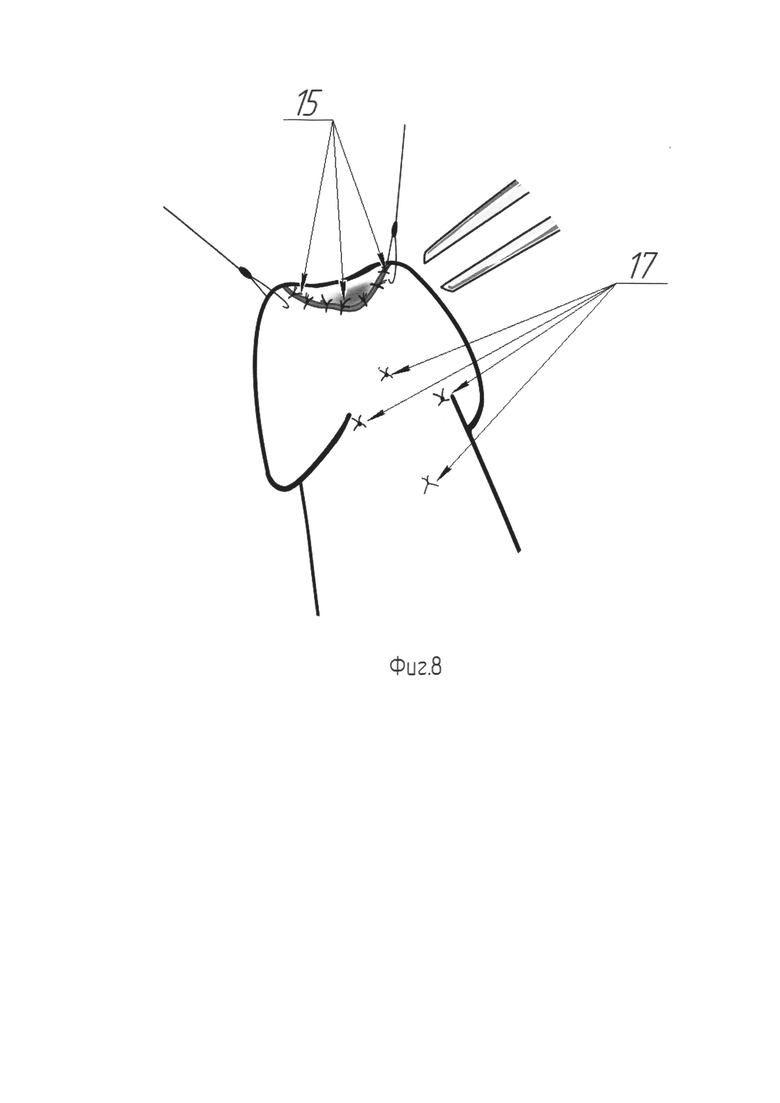
На Фиг. 8 изображен внешний вид вентральной поверхности полового члена по окончании фиксации лоскута.
Реализацию способа хирургической коррекции стриктуры ладьевидной ямки уретры можно разделить на 4 этапа.
1. Формирование площадки для буккального лоскута и оценка зоны рассеченной уретры. Данный этап включает в себя три следующих последовательных шага, определенных в разделе «сущность изобретения» следующими существенным признаками:
- выполняют наложение лигатур-держалок на головку полового члена на 3 и 9 часах условного циферблата, отступя 2 мм от наружного отверстия уретры.
- натягивают лигатуры-держалки, в результате чего раскрывается просвет наружного отверстия мочеиспускательного канала.
- скальпелем, заведенным через наружное отверстие уретры, выполняют продольное рассечение суженного участка уретры по вентральной поверхности на 6 часах условного циферблата.
- выполняют калибровку рассеченного участка уретры металлическим уретральным бужом 26ch.
- при помощи эндоскопа диаметром 4 мм, заведенного через наружное отверстие уретры, выполняют эндоскопическую оценку рассеченного отдела уретры, определяют размер необходимого лоскута.
Для выполнения этого этапа пациента под ЭТН (эндотрахеальным наркозом) укладывают в положение «на спине». Выполняют прошивание головки полового члена, отступя 2 мм от наружного отверстия (поз. 1) уретры, на 3 и 9 часах условного циферблата нитью Тисорб 4-0. Нити, образующие лигатуры-держалки (поз. 2)? берут на зажимы и натягивают вверх и латерально, в результате чего раскрывается наружное отверстие (поз. 1) уретры. При помощи остроконечного скальпеля выполняют рассечение уретры по вентральной поверхности от наружного отверстия мочеиспускательного канала до проксимального конца стриктуры ладьевидной ямки с сохранением толщины вентральной стенки уретры не менее 1 мм (на чертежах на показано). Тем самым просвет мочеиспускательного канала на протяжении его дистальных 3 см и в области наружного отверстия, где рассеченный вентральный край (поз. З) уретры приобретает несколько иную форму, становится шире (Фиг. 1). Для подтверждения достижения нужной ширины мочеиспускательного канала производят калибровку уретры путем заведения металлического бужа 26ch на глубину 5 см. После этого эндоскоп Karl Storz диаметром 4 мм или аналогичный ему заводят через наружное отверстие уретры и проводят далее по направлению к мочевому пузырю, оценивая протяженность и ширину зоны рассечения для понимания размеров необходимого лоскута слизистой губы. Первый этап завершают извлечением эндоскопа из уретры.
2. Забор лоскута слизистой губы. Этап включает в себя три следующих последовательных шага, определенных в разделе «сущность изобретения» следующим существенным признаками:
- с внутренней поверхности губы производят забор трапециевидного лоскута.
- осуществляют гемостаз ложа, из которого был забран лоскут.
- подготавливают лоскут к фиксации.
Для выполнения этого этапа после отведения интубационной трубки к углу рта, язык оттесняют от щеки в пределы зубного ряда при помощи марлевой салфетки (поз. 4). Нижняя губа прошивается двумя удерживающими нитями (поз. 5), отступя по 25 мм от средней линии. При помощи натяжения нитей (поз. 5) ассистент открывает хирургу доступ к внутренней поверхности губы. На внутренней поверхности губы, на 10-15 мм ниже переходной зоны, метиленовым синим маркируют участок слизистой размером 4 см на 2,5 см. Выполняют гидропрепаровку обозначенного участка, с использованием раствора адреналина 1:200000 в количестве 10 мл. После прошивания углов маркированного участка, слизистую рассекают скальпелем (поз. 6) по линии маркировки на всю глубину, после чего при помощи тонких ножниц трансплантат отделяют от подлежащих тканей губы (Фиг. 2). После отделения лоскута выполняют гемостаз при помощи биполярной коагуляции. Лоскут очищают при помощи тонких ножниц от остатков мышечной и жировой ткани и погружают в 0,4% раствор гентамицина на 5 минут. Этим завершают второй этап операции.
3. Укладка лоскута в зоне реконструкции и фиксация его к краям уретры. Этап включает в себя четыре следующих последовательных шага, определенных в разделе «сущность изобретения» следующим существенным признаками:
- под эндоскопическим контролем выполняют фиксацию проксимального края лоскута путем прошивания уретры через кожу и мягкие ткани полового члена узловым швом.
- производят фиксацию дистального края лоскута к наружному отверстию уретры по вентральной полуокружности отдельными узловыми швами.
- под эндоскопическим контролем выполняют фиксацию боковых сторон трапециевидного лоскута к краям рассеченной уретры путем прошивания через кожу и мягкие ткани полового члена отдельными узловыми швами.
- производят установку уретрального катетера в мочевой пузырь.
Для выполнения этого этапа эндоскоп Karl Storz диаметром 4 мм или аналогичный ему заводят через наружное отверстие уретры. Ассистент удерживает эндоскоп (поз. 7) во в то время как хирург, контролируя эндоскопическую картину, производит прошивание проксимального края рассеченной уретры в направлении от кожи к уретре рассасывающейся нитью Monocryl 5-0 (поз. 8) (Фиг. 3). Появившаяся в просвете уретры игла (поз. 9) захватывается браншами пинцета (поз. 10), поддерживающего раскрытым просвет уретры, и извлекается (Фиг. 4). Далее, той же нитью, прошивается верхушка лоскута (поз. 11), после чего эта же нить с иглой вновь вводятся в мочеиспускательный канал и последняя выкалывается наружу в точке первичного вкола. В области углов основания трапециевидного лоскута (поз. 11), с двух сторон накладываются удерживающие нити (поз. 12). Производится погружение лоскута в область аугментации путем тракции первой нити (поз. 13), проведенной ранее через проксимальный угол рассечения уретры (Фиг. 5). В момент погружения лоскута ассистент производит расправление лоскута (поз. 11), путем разведения удерживающих нитей (поз. 12). Выполняется завязывание нити (поз. 13), погружающей лоскут (поз. 11), с формированием узлового шва (поз. 14) на коже (Фиг. 5, Фиг. 6). Производится наложение семи отдельных узловых швов (поз. 15) рассасывающейся нитью, например нитью Monocryl 5-0. Швы (поз. 15) сопоставляют рассеченную вентральную полуокружность наружного отверстия (поз. 1) уретры и основание лоскута (поз. 11) (Фиг. 6). Далее, для расправления лоскута (поз. 11) в просвете уретры, производится фиксация его латерального края к краю слизистой в зоне рассечения. Для этого, под эндоскопическим контролем, игла с нитью Monocryl 5-0 снаружи вкалывается в просвет уретры так, чтобы ее выкол прошел сквозь край слизистой уретры (поз. 16), после чего игла захватывается пинцетом (поз. 10), извлекается наружу и повторно вводится в уретру на иглодержателе. Теперь производится вкол в латеральный край лоскута в непосредственной близости от точки первичного введения иглы в просвет уретры. После выкола иглы наружу нить завязывается на вентральной поверхности полового члена обеспечивая фиксацию края лоскута внутри уретры. Аналогичная операция проводится с противоположной стороны (Фиг. 7). Похожим образом производится пришивание центральной части лоскута по средней линии. В итоге на вентральной поверхности ствола полового члена формируются четыре отдельных узловых шва (поз. 17), соответствующие точкам фиксации лоскута внутри уретры (Фиг. 8). После фиксации лоскута (поз. 11) и снятия лигатур-держалок (поз. 2) с головки полового члена, устанавливают силиконовый уретральный катетер Фолея 14Ch. Этим завершают третий этап.
4. Восстановление самостоятельного мочеиспускания. Этап включает в себя последний, заключительный шаг, определенный в разделе «сущность изобретения» следующим существенным признаками.
• удаляют уретральный катетер и восстанавливают самостоятельное мочеиспускание через 21 день со дня операции.
Принимая во внимание ряд факторов (возраст пациента, состояние тканей во время операции) хирург принимает решение о сроках удаления катетера и восстановления самостоятельного мочеиспускания, обычно это 2-3 недели. По истечении указанного времени пациент является на амбулаторный прием для удаления катетера. На приеме, непосредственно после удаления катетера, проводится первичная оценка качества мочеиспускания путем проведения урофлоуметрии (измерения скорости потока мочи) и оценки количества остаточной мочи.
• Патентуемый способ хирургической коррекции стриктуры ладьевидной ямки уретры отвечает критерию «промышленная применимость», т.к. для его осуществления в современных медицинских учреждениях со стационарами хирургического профиля имеются в наличии все необходимые материалы, оборудование и инструменты и он не требует больших финансовых затрат. Патентуемый способ по сравнению с ранее известными обладает рядом преимуществ, непосредственно связанных с заявленным техническим результатом. Стойкое поддержание диаметра (просвета) дистального отдела уретры в послеоперационном периоде за счет имплантации лабиального лоскута обеспечивает адекватный физиологический пассаж мочи по нижним мочевым путям и, как следствие, после проведенной реконструктивной операции по заявленному способу, качество жизни пациентов со стриктурой ладьевидной ямки значительно улучшается.
Также за счет промежуточной фиксации лоскута по боковым граням и использования лабиального лоскута, который имеет более тонкий слой слизистой оболочки, по сравнению с буккальным, данный метод позволяет избежать гофрирования трансплантата в просвете уретры, что улучшает качество приживления слизистой и уменьшает вероятность рецидива.
Кроме того, при использовании данной методики за счет отсутствия кожного разреза и выделения уретры, происходит максимальное сохранения кровоснабжения зоны реконструкции, что позволяет улучшить функциональные и косметические результаты.
Способ разработан в урологическом отделении ГБУЗ «ГКБ имени В. М. Буянова ДЗМ» и к настоящему времени прошел апробацию у 7 пациентов со стриктурой ладьевидной ямки с положительным результатом.
Пример
Больной М., 66 лет госпитализирован в городскую клиническую больницу в плановом порядке с диагнозом: стриктура ладьевидной ямки уретры, меатостеноз. Жалобы на учащенное, затрудненное мочеиспускание, уменьшение калибра струи мочи.
Анамнез заболевания: В анамнезе травма промежности при занятии спортом в 1998 г. В 1999 г. выполнено обрезание крайней плоти. В 2022 г пациент постепенно начал отмечать симптомы нижних мочевых путей. По результатам трансректального УЗИ предстательной железы, объем предстательной железы 32 см3. По результатам ретроградной и микционной уретроцистографии выявлена стриктура ладьевидной ямки уретры, протяженностью 30 мм, других сужений мочеиспускательного канала нет. Урофлоуметрия: максимальная скорость мочеиспускания 6,7 мл/сек (объем 210 мл).
Пациенту в плановом порядке выполнена аугментационная пластика ладьевидной ямки уретры лабиальным лоскутом (ventral inlay). По прошествии 21 дня с момента операции уретральный катетер удален, после чего восстановлено самостоятельное мочеиспускание. В последующем пациент на протяжении года наблюдался в стационаре, где пациенту каждые 3 месяца выполняли урофлоуметрию, фиброуретроцистосконию. За период наблюдения данных за рецидив стриктуры ладьевидной ямки уретры не получено. Через один год после оперативного лечения урофлоуметрия: максимальная скорость мочеиспускания 20 мл/сек (объем 204 мл).
Список использованных источников
1. Friel B.J., Skokan A.J., Kovell R.C. Historical and Current Practices in the Management of Fossa Navicularis Strictures. Curr Urol Rep. 2019 Apr 24; 20(6): 30. doi: 10.1007/s 11934-019-0897-1. PMID: 31020487.
2. Dielubanza E.J., Han J.S., Gonzalez C.M. Distal urethroplasty for fossa navicularis and meatal strictures. Transl Androl Urol. 2014 Jun; 3(2): 163-9. doi: 10.3978/j.issn.2223-4683.2014.04.02. PMID: 26816765; PMCID: PMC4708167.
3. Singh S.K., Agrawal SK, Mavuduru R.S. Management of the stricture of fossa navicularis and pendulous urethral strictures. Indian J Urol. 2011 Jul; 27(3): 371-7. doi: 10.4103/0970-1591.85442. PMID: 22022062; PMCID: PMC3193739.
4. Pugliese J.M., Morey A.F., Peterson A.C. Lichen sclerosus: review of the literature and current recommendations for management. J Urol. 2007 Dec; 178(6): 2268-76. doi: 10.1016/j.juro.2007.08.024
5. Zhang X., Lei L., Jiang L., Fu C., Huang J., Hu Y., Zhu L., Zhang F., Chen J., Zeng Q. Characteristics and pathogenesis of Koebner phenomenon. Exp Dermatol. 2023 Apr; 32(4): 310-323. doi: 10.1111/exd. 14709. Epub 2022 Nov 28. PMID: 36394984.
6. Armenakas N.A., McAninch J.W. Management of fossa navicularis strictures. Urol Clin North Am. 2002 May; 29(2): 477-84. doi: 10.1016/s0094-0143(02)00050-2. PMID: 12371237.
7. Tonkin J.B., Jordan G.H. Management of distal anterior urethral strictures. Nat Rev Urol. 2009 Oct; 6(10): 533-8. doi: 10.1038/nrurol.2009.181. Epub 2009 Sep 8. PMID: 19736550.
8. Jordan G.H. Reconstruction of the fossa navicularis. J Urol. 1987 Jul; 138(1): 102-4. doi: 10.1016/s0022-5347(17)43006-0. PMID: 3599186.
9. Virasoro R., Eltahawy E.A., Jordan G.H. Long-term follow-up for reconstruction of strictures of the fossa navicularis with a single technique. BJU Int. 2007 Nov; 100(5): 1143-5. doi: 10.1111/j.1464-410X.2007.07078.x. Epub 2007 Jul 12. PMID: 17627782.
10. Marshall S.D., Raup V.T., Brandes S.B. Dorsal inlay buccal mucosal graft (Asopa) urethroplasty for anterior urethral stricture. Transl Androl Urol. 2015 Feb; 4(1): 10-5. doi: 10.3978/j.issn.2223-4683.2015.01.05. PMID: 26816804; PMCID: PMC4708270.
11. Aldaqadossi H., El Gamal S., El-Nadey M., El Gamal O., Radwan M., Gaber M. Dorsal onlay (Barbagli technique) versus dorsal inlay (Asopa technique) buccal mucosal graft urethroplasty for anterior urethral stricture: a prospective randomized study. Int J Urol. 2014 Feb; 21(2): 185-8. doi: 10.111 l/iju.12235. Epub 2013 Aug 12. PMID: 23931150.
12. Chowdhury P.S., Nayak P., Mallick S., Gurumurthy S., David D., Mossadeq A. Single stage ventral onlay buccal mucosal graft urethroplasty for navicular fossa strictures. Indian J Urol. 2014 Jan; 30(1): 17-22. doi: 10.4103/0970-1591.124200. PMID: 24497676; PMCID: PMC3897046.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ РЕЦИДИВНОГО СТЕНОЗА ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ | 2021 |
|
RU2773793C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ НЕПРОТЯЖЕННОЙ СТРИКТУРЫ МОЧЕТОЧНИКА | 2024 |
|
RU2831664C1 |
| Способ реконструкции уретры у мужчин в зоне ладьевидной ямки | 2023 |
|
RU2816313C1 |
| Способ хирургического лечения протяженных стриктур бульбозного отдела уретры у мужчин | 2020 |
|
RU2723744C1 |
| Способ хирургического лечения протяженных рецидивных стриктур передней уретры туберкулезного генеза | 2022 |
|
RU2789969C1 |
| Способ хирургического лечения протяженных стриктур спонгиозной уретры | 2021 |
|
RU2771271C1 |
| Способ оперативного лечения сужения уретры | 2016 |
|
RU2694477C2 |
| СПОСОБ УРЕТРОПЛАСТИКИ | 2009 |
|
RU2391921C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СТРИКТУР ПЕРЕДНЕЙ УРЕТРЫ У МУЖЧИН | 2005 |
|
RU2301024C2 |
| Способ уретропластики | 2024 |
|
RU2832648C1 |
Изобретение относится к медицине, а именно к оперативной урологии. Выполняют наложение лигатур-держалок на головку полового члена на 3 и 9 часах условного циферблата, отступя 2 мм от наружного отверстия уретры. Натягивают лигатуры-держалки, в результате чего открывается просвет наружного отверстия мочеиспускательного канала. Скальпелем, заведенным через наружное отверстие уретры, выполняют продольное рассечение суженного участка мочеиспускательного канала по вентральной поверхности на 6 часах условного циферблата. Выполняют калибровку рассеченного участка уретры металлическим уретральным бужом 26ch. При помощи эндоскопа диаметром 4 мм, заведенного через наружное отверстие уретры, выполняют эндоскопическую оценку рассеченного отдела уретры, определяют размер необходимого лоскута. С внутренней поверхности губы производят забор трапециевидного лоскута. Осуществляют гемостаз ложа, из которого был забран лоскут. Подготавливают лоскут к фиксации. Под эндоскопическим контролем выполняют фиксацию проксимального края лоскута путем прошивания уретры через кожу и мягкие ткани полового члена узловым швом. Производят фиксацию дистального края лоскута к наружному отверстию уретры по вентральной полуокружности отдельными узловыми швами. Под эндоскопическим контролем выполняют фиксацию боковых сторон трапециевидного лоскута к краям рассеченной уретры путем прошивания через кожу и мягкие ткани полового члена отдельными узловыми швами. Производят фиксацию середины лоскута одиночным швом через кожу полового члена по вентральной поверхности. Производят установку уретрального катетера в мочевой пузырь. Удаляют уретральный катетер и восстанавливают самостоятельное мочеиспускание через 21 день со дня операции. Способ обеспечивает стойкое поддержание просвета уретры в послеоперационном периоде, что достигается максимальным сохранением кровоснабжения уретры за счет отсутствия выделения последней, а также имплантацией в указанную зону аутологичного лоскута слизистой губы, который обладает физиологической резистентностью к перманентному воздействию мочи, ограничивает избыточное формирование рубцовой ткани в зоне реконструкции, а также препятствует ее констриктивному действию; позволяет сформировать адекватный физиологический пассаж мочи по нижним мочевым путям и, как следствие, улучшить качество жизни пациентов. 8 ил., 1 пр.
Способ хирургической коррекции стриктуры ладьевидной ямки, заключающийся в последовательном осуществлении следующих шагов:
- выполняют наложение лигатур-держалок на головку полового члена на 3 и 9 часах условного циферблата, отступя 2 мм от наружного отверстия уретры;
- натягивают лигатуры-держалки, в результате чего открывается просвет наружного отверстия мочеиспускательного канала;
- скальпелем, заведенным через наружное отверстие уретры, выполняют продольное рассечение суженного участка мочеиспускательного канала по вентральной поверхности на 6 часах условного циферблата;
- выполняют калибровку рассеченного участка уретры металлическим уретральным бужом 26ch;
- при помощи эндоскопа диаметром 4 мм, заведенного через наружное отверстие уретры, выполняют эндоскопическую оценку рассеченного отдела уретры, определяют размер необходимого лоскута;
- с внутренней поверхности губы производят забор трапециевидного лоскута;
- осуществляют гемостаз ложа, из которого был забран лоскут;
- подготавливают лоскут к фиксации;
- под эндоскопическим контролем выполняют фиксацию проксимального края лоскута путем прошивания уретры через кожу и мягкие ткани полового члена узловым швом;
- производят фиксацию дистального края лоскута к наружному отверстию уретры по вентральной полуокружности отдельными узловыми швами;
- под эндоскопическим контролем выполняют фиксацию боковых сторон трапециевидного лоскута к краям рассеченной уретры путем прошивания через кожу и мягкие ткани полового члена отдельными узловыми швами;
- производят фиксацию середины лоскут одиночным швом через кожу полового члена по вентральной поверхности;
- производят установку уретрального катетера в мочевой пузырь;
- удаляют уретральный катетер и восстанавливают самостоятельное мочеиспускание через 21 день со дня операции.
| CHOWDHURY P.S., NAYAK P., MALLICK S., GURUMURTHY S., DAVID D., MOSSADEQ A | |||
| Single stage ventral onlay buccal mucosal graft urethroplasty for navicular fossa strictures | |||
| Indian J Urol | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Печь для сжигания твердых и жидких нечистот | 1920 |
|
SU17A1 |
| Способ реконструкции уретры у мужчин в зоне ладьевидной ямки | 2023 |
|
RU2816313C1 |
| Способ хирургического лечения протяженных стриктур бульбозного отдела уретры у мужчин | 2020 |
|
RU2723744C1 |
| НЕСТЕРОВ С.Н | |||
| и др | |||
| СОВРЕМЕННЫЕ ТАКТИЧЕСКИЕ ПОДХОДЫ В ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ СТРИКТУР | |||
Авторы
Даты
2025-02-14—Публикация
2024-07-09—Подача