Предлагаемое изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано для хирургического лечения молоткообразной деформации второго пальца стопы.
Элементами молоткообразной деформации второго пальца стопы, которая формируется в продольной плоскости, являются: сгибательная установка пальца в проксимальном межфаланговом суставе, разгибательная установка пальца в плюснефаланговом суставе. Молоткообразная деформация может сопровождаться боковым (медиальным или латеральным) отклонением второго пальца в плюснефаланговом суставе, а также метатарзалгией под головкой второй плюсневой кости, связанной с перегрузкой ее головки и подголовчатого пространства. Для коррекции такого варианта молоткообразной деформации обоснованным является выполнение остеотомии второй плюсневой кости, при помощи которой можно выполнить укорочение плюсневой кости и смещение ее головки. Укорочение плюсневой кости на необходимую величину позволит устранить сгибательную установку пальца в проксимальном межфаланговом суставе (в случае нефиксированной деформации, когда возможно пассивное разгибание пальца). Выполнение необходимого укорочения плюсневой кости и смещение ее головки вверх к тылу стопы позволит исправить избыточное разгибание пальца в плюснефаланговом суставе, а также устранить проявления перегрузочной метатарзалгии. Смещение головки второй плюсневой кости в плантарной плоскости в сторону наклона второго пальца на необходимое расстояние позволит исправить боковое отклонение пальца и восстановить конгруэнтность в плюснефаланговом суставе.
Известен способ хирургического лечения деформации второго пальца стопы ([1] Способ хирургического лечения деформации второго пальца стопы: пат.2745055 С1, Рос. Федерация, МПК А61В 17/56 / С.Н. Леонова, И.В. Усольцев, М.А. Косарева; заявитель и патентообладатель ИНЦХТ. - №2020111374; заявл. 2020.03.17; опубл. 2021.03.18. - Бюл. №8). Способ включает расчет длины необходимого укорочения второй плюсневой кости по рентгенограмме стопы, выполненной в натуральную величину, перед операцией. Сначала наносят линию продольной оси второй плюсневой кости и к этой линии проводят два перпендикуляра: один через крайнюю дистальную точку дистального эпифиза второй плюсневой кости, второй - через крайнюю дистальную точку дистального эпифиза третьей плюсневой кости. Измеряют расстояние между первым и вторым перпендикулярами в крайних точках на линии продольной оси второй плюсневой кости, вычитая от полученной величины 2 мм, оставшееся расстояние является длиной необходимого укорочения второй плюсневой кости. Затем выполняют тыльный прямой проекционный разрез над дистальной третью второй плюсневой кости, выделяют диафиз второй плюсневой кости, проводят линию первой остеотомии, отступив от шейки второй плюсневой кости проксимально 10 мм, перпендикулярно продольной оси второй плюсневой кости. После этого проводят линию второй остеотомии параллельно линии первой остеотомии, отступив от нее расстояние, равное длине необходимого укорочения второй плюсневой кости. При помощи осцилляторной пилы, по линии первой остеотомии выполняют остеотомию второй плюсневой кости во фронтальной плоскости под углом 80 градусов к ее горизонтальной оси от тыльной к подошвенной поверхности плюсневой кости в дистальном направлении. Разводят остеотомированные фрагменты плюсневой кости, после чего выполняют вторую остеотомию по намеченной линии параллельно плоскости первой остеотомии. Удаляют полученный свободный костный фрагмент, концы проксимального и дистального фрагментов второй плюсневой кости сопоставляют, выполняют компрессию по оси кости до полного контакта фрагментов и фиксируют их канюлированным винтом. Однако данный способ имеет ряд недостатков:
1. В указанном способе лечения деформации второго пальца стопы для стабильной фиксации костных фрагментов канюлированный винт проводится через хрящевую часть головки плюсневой кости, травмируя и разрушая хрящевую и костную ткань, и сам плюснефаланговый сустав в целом, что может приводить к контрактурам и/или тугоподвижности плюснефаланговых суставов у 10-20% пациентов ([2] Черевцов В.Н., Тадж А.А., Процко В.Г., Тамоев С.К. Лечение синдрома центральной метатарзалгии / В.Н. Черевцов, А.А. Тадж, В. Г. Процко, С.К. Тамоев // Современная наука: актуальные проблемы теории и практики. Серия: естественные и технические науки. - 2017. - №7 - 8. - С.139 - 144).
2. При выполнении остеотомии второй плюсневой кости под углом 80 градусов к ее горизонтальной оси образуется небольшая площадь контакта остеотомированных фрагментов, что повышает риск их замедленного сращения.
3. Способ не может быть применен при деформации второго пальца, сопровождающейся метатарзалгией под головкой второй плюсневой кости и боковым отклонением пальца в плюснефаланговом суставе, так как его приемы не позволяют поднять к тылу головку плюсневой кости и сместить ее в сторону наклона пальца.
Известен способ лечения деформации пальцев стопы, предложенный Weil ([3] Trnka H.J. et all., Comparison of the results of the Weil and Helal osteotomies for the treatment of metatarsalgia secondary to dislocation of the lesser metatarsophalangeal joints. Foot Ankle Int. 1999 Feb; 20(2):72-9; P.74-75. Trnka H.J., Muhlbauer M., Zettl R., Myerson M.S., Ritschl P.). Автор с использованием регионарной анестезии и турникета выполняет продольный кожный разрез, непосредственно над плюсневой костью. После выделения головки, шейки плюсневой кости, капсулу сустава рассекают. Коллатеральные связки рассекают, подвывих в плюснефаланговом суставе частично уменьшается. Затем палец отводят в подошвенном направлении для оптимальной визуализации головки плюсневой кости. Направление остеотомии было параллельным горизонтальной поверхности с тыльной поверхности ее головки и проксимально. Подошвенный фрагмент плюсневой кости смещают проксимально на необходимое укорочение, вычисленное до операции по рентгенограммам в прямой проекции. Укорочение колебалось в диапазоне от 3 до 8 мм и зависело от длины плюсневой кости, а так же степени подвывиха. Фиксацию остеотомии проводят одним винтом. Нагрузку на оперированную конечность разрешают со 2-х суток после операции с использованием специальной обуви.
Однако, известный способ обладает существенными недостатками:
1. Операция Weil включает радикальный релиз плюснефалангового сустава, который может привести к увеличению нестабильности в суставе, усилению деформации или рецидиву деформации пальца стопы.
2. При выполнении остеотомии плюсневой кости по Weil можно сместить головку плюсневой кости проксимально и книзу, достигая необходимого укорочения плюсневой кости, однако, нельзя поднять ее головку вверх. Без подъема головки плюсневой кости к тылу не представляется возможным полностью устранить избыточное разгибание пальца в плюснефаланговом суставе и избежать рецидива метатарзалгии и деформации пальца.
3. При использовании способа, предложенного Weil, могут возникать следующие осложнения: «плавающий палец», или «баллотирующий палец» в 28-50% случаев, ригидность плюснефалангового сустава в 22,5% случаев, переходная метатарзалгия до 22,7% случаев, рецидив метатарзалгии в 20,9% случаев ([4] Migues A, Slullitel G, Bilbao F, et al. Floating-toe deformity as a complication of the Weil osteotomy. Foot Ankle Int. 2004;25(9):609-613. doi: 10.1177/107110070402500902; [5] Тадж A.A., Процко В.Г., Черевцов B.H., Волков А.В. Сравнение результатов Хелал и Вейль остеотомии для лечения метатарзалгии при вторичном вывихе в плюснефаланговых суставах 2, 3 и 4 плюсневых костей. // Дневник Казанской медицинской школы. - 2017; III (XVII); 54 - 61; [6] Highlander Р, VonHerbulis Е, Gonzalez A, et al. Complications of the Weil osteotomy. Foot Ankle Spec. 2011;4(3): 165-170. doi: 10.1177/1938640011402822).
4. Классическая методика Weil не предполагает устранения деформаций, при которых имеет место медиальное или латеральное отклонение пальца, не учитывается расчет необходимого бокового смещения плюсневой кости. В послеоперационном периоде при использовании методики Weil у 70,6% пациентов сохраняется медиальное отклонение пальца стопы ([7]Леонова С.Н., Усольцев И.В. Новый способ хирургической коррекции деформации малых пальцев стопы // Политравма. - 2018. - №4. - С.51 - 59).
Наиболее близким к предлагаемому является способ оперативного лечения метатарзалгии при деформациях переднего отдела стопы, включающий выполнение двух остеотомий плюсневой кости ([8] Способ оперативного лечения метатарзалгии при деформациях переднего отдела стопы: Пат. 2705233, Рос. Федерация; МПК А61В 17/00 / К.А. Егиазарян, Г.В. Коробушкин, Е.А. Мирошникова, Е.А. Жаворонков, А.С. Абилемец; заявитель и патентообладатель Егиазарян Карен Альбертович. - №2019123644; заявл.26.07.2019; опубл. 06.11.2019. - Бюл. №31). Выполняют продольный тыльный доступ к плюснефаланговому суставу, рассечение и релиз капсулы деформированного сустава, устраняют вывих основной фаланги пальца. Проводят первичную остеотомию метадиафиза плюсневой кости, начиная от тыльной границы между дистальным эпифизом и метафизом плюсневой кости, под углом 10 градусов к горизонтальной оси плюсневой кости в направлении от тыла стопы к ее подошве, от дистального отдела плюсневой кости к проксимальному. Далее выполняют вторичную остеотомию параллельно первичной, отступя от нее дистально на 0,3-0,7 см, резецируя фрагмент плюсневой кости с формированием элевационного паза. После чего осуществляют смещение в проксимальном направлении и элевацию дистального остеотомированного фрагмента плюсневой кости до восстановления соосности плюсневой кости и проксимальной фаланги пальца. Затем резецируют тыльную часть кортикального слоя проксимального остеотомированного фрагмента на длину укорочения плюсневой кости. Фиксация дистального и проксимального фрагментов плюсневой кости не проводится.
Недостатками данного способа являются:
1. После выполнения первой остеотомии плюсневой кости дистальный фрагмент становится подвижным, и выполнение на нем второй остеотомии строго параллельно первой является технически трудно выполнимым действием, требующим прочного удерживания дистального фрагмента с головкой плюсневой кости.
2. В известном способе отсутствует индивидуальный подход с проведением расчета величины, на которую необходимо укоротить плюсневую кость. Дистальный остеотомированный фрагмент плюсневой кости смещают проксимально на величину 0,3-0,7 см, ориентируясь на восстановление соосности плюсневой кости и проксимальной фаланги пальца. При этом, возможно чрезмерное или недостаточное укорочение плюсневой кости относительно других плюсневых костей, приводящее к нарушению метатарзальной параболы, и негативно влияющее на результаты лечения. При короткой второй плюсневой кости возможно развитие переходной метатарзалгии под головкой третьей плюсневой кости, а также деформации третьего пальца стопы. Результатом образования длинной второй плюсневой кости относительно третьей плюсневой кости может явиться развитие рецидива деформации второго пальца стопы и остаточной метатарзалгии ([9] Бобров Д.С., Слиняков Л.Ю., Ригин Н.В. Перегрузочная метатарзалгия: патогенез, биомеханика и хирургическое лечение (аналитический обзор литературы). Вестник РАМН. 2017; 72(1); стр. 53-58).
3. При выполнении одной остеотомии по Weil обязательным является фиксация фрагментов плюсневой кости винтом для их плотного контакта и сохранения заданного положения. В указанном способе при выполнении двух остеотомий фиксация фрагментов не производится. После удаления свободного фрагмента плюсневой кости образуется диастаз между дистальным и проксимальным фрагментами, что при отсутствии фиксации и осуществлении нагрузки приведет к смещению костных фрагментов, неправильному сращению или несращению, нарушению функции, болевому синдрому.
4. Известный способ не предполагает устранение медиального или латерального отклонения пальца в плюснефаланговом суставе, и не может быть применен при деформации с боковым отклонением пальца. Техническим результатом предлагаемого способа является:
- выполнение более точной коррекции всех элементов молоткообразной деформации второго пальца: сгибательной установки пальца в проксимальном межфаланговом суставе, разгибательной установки пальца в плюснефаланговом суставе, бокового отклонения пальца в плюснефаланговом суставе, метатарзалгии, за счет выполнения необходимого укорочения второй плюсневой кости, подъема и бокового смещения ее головки на предварительно рассчитанную величину;
- сохранение метатарзальной параболы, достижение баланса в соотношении длин плюсневых костей, профилактика развития переходной метатарзалгии, восстановление статодинамической функции стопы;
- достижение оптимального распределения нагрузки на головки плюсневых костей, устранение и профилактика метатарзалгий, рецидивов деформации второго пальца стопы;
- упрощение выполнения операции за счет проведения второй остеотомии на фиксированном проксимальном фрагменте второй плюсневой кости по точно размеченной линии, отсутствие необходимости выполнения остеотомии в плоскости параллельной плоскости первой остеотомии;
- восстановление конгруэнтности суставных поверхностей головки второй плюсневой кости и основания проксимальной фаланги второго пальца, улучшение движений в плюснефаланговом суставе, предупреждение контрактур, артроза;
- снижение травматичности операции и осложнений при помощи исключения вмешательств на плюснефаланговом суставе, и фиксации костных фрагментов плюсневой кости без повреждения суставного хряща.
Результат предлагаемого изобретения достигается тем, что выполняют оперативное вмешательство, при котором на тыльной поверхности второй плюсневой кости проводят две параллельные линии: первую линию на проксимальной границе хрящевой части головки плюсневой кости, перпендикулярно продольной оси, вторую линию проксимально от первой линии на расстоянии величины необходимого укорочения плюсневой кости, предварительно рассчитанной по рентгенограмме так, чтобы головка второй плюсневой кости находилась выше головки третьей плюсневой кости на 3 мм. Сначала выполняют остеотомию второй плюсневой кости, устанавливая полотно пилы на первой линии, в проксимальном направлении от тыла к подошве под углом 20 градусов к тыльной поверхности кости. В результате образуется два фрагмента второй плюсневой кости: дистальный фрагмент и проксимальный фрагмент. Затем выполняют остеотомию проксимального фрагмента второй плюсневой кости, устанавливая полотно пилы на второй линии, в проксимальном направлении от тыла к подошве под углом 25 градусов к тыльной поверхности кости. Полученный при этом свободный костный фрагмент удаляют. Дистальный фрагмент второй плюсневой кости смещают проксимально, сближают с проксимальным фрагментом и перемещают его вверх по плоскости остеотомии проксимального фрагмента до сопоставления проксимальной границы хрящевой части головки плюсневой кости с дистальным краем проксимального фрагмента. После этого смещают головку второй плюсневой кости в плантарной плоскости в сторону наклона проксимальной фаланги второго пальца медиально или латерально на заранее рассчитанную по рентгенограмме величину необходимого смещения. Плотно прижимают дистальный и проксимальный фрагменты и фиксируют их канюлированным винтом в дистальном направлении от тыльной к подошвенной поверхности кости.
Проведенные патентно-информационные исследования по подклассу А61В 17/56 и анализ научно-медицинской информации, отражающие существующий уровень технологий хирургического лечения молоткообразной деформации второго пальца стопы, не выявили идентичных технологий. Из сопоставительного анализа заявляемого технического решения и известных способов сделан вывод о том, что предлагаемый способ отличается вышеуказанными приемами и соответствует критерию изобретения «новизна».
На основании анализа клинического материала авторами заявляемого способа выявлены следующие преимущества:
Нанесение во время операции в дистальной части второй плюсневой кости двух параллельных линий: первой линии на проксимальной границе хрящевой части головки плюсневой кости, второй линии проксимально от первой линии на расстоянии величины необходимого укорочения плюсневой кости, позволяют при выполнении остеотомий осуществить точные пропилы на второй плюсневой кости для ее укорочения на оптимальную, индивидуально определенную величину, декомпрессии в плюснефаланговом суставе, улучшения сухожильно-мышечного баланса и устранения сгибательной установки пальца в проксимальном межфаланговом суставе.
Выполнение первой остеотомии второй плюсневой кости, устанавливая полотно пилы на первой линии на проксимальной границе хрящевой части головки плюсневой кости, в проксимальном направлении от тыла к подошве под углом 20 градусов к тыльной поверхности кости, необходимо для того, чтобы избежать травмирования плюснефалангового сустава и суставного хряща. Ориентир на тыльную поверхность плюсневой кости позволяет более точно выполнить остеотомию под заданным углом, так как во время операции ясно визуализируется и определяется тыльная поверхность плюсневой кости. Точность соблюдения угла относительно горизонтальной оси плюсневой кости является сомнительным, так как можно только приблизительно наметить ее горизонтальную ось. Кроме того, выполнение остеотомии под углом 20 градусов к тыльной поверхности кости способствует образованию длинной линии запила, что создает оптимальные условия для сращения остеотомированных фрагментов.
Остеотомию проксимального фрагмента второй плюсневой кости проводят, устанавливая полотно пилы на второй линии, в проксимальном направлении от тыла к подошве под углом 25 градусов к тыльной поверхности кости, не испытывая технических трудностей в связи с: точно намеченной линией остеотомии, отсутствием необходимости удерживать фиксированный проксимальный фрагмент, ориентацией на тыльную поверхность кости при соблюдении заданного угла.
Выполнением остеотомии проксимального фрагмента второй плюсневой кости под углом 25 градусов к тыльной поверхности кости и под углом к плоскости первой остеотомии, удалением полученного свободного костного фрагмента, смещением дистального фрагмента плюсневой кости проксимально, сближением с проксимальным фрагментом и перемещением его вверх по плоскости остеотомии проксимального фрагмента до сопоставления проксимальной границы хрящевой части головки плюсневой кости с дистальным краем проксимального фрагмента, достигается укорочение второй плюсневой кости на необходимую, заранее рассчитанную величину, и подъем ее головки к тылу стопы, что позволяет сохранить метатарзальную параболу и достигнуть баланса в соотношении длин плюсневых костей, разгрузить подголовчатое пространство, купировать проявления метатарзалгии, предотвратить развитие переходной метатарзалгии и рецидива деформации, восстановить статодинамическую функцию стопы.
Смещение головки второй плюсневой кости в плантарной плоскости в сторону наклона проксимальной фаланги пальца медиально или латерально на заранее рассчитанную величину необходимого смещения позволяет устранить боковое отклонение пальца в плюснефаланговом суставе, восстановить анатомическое взаиморасположение суставной поверхности головки плюсневой кости и суставной поверхности основания проксимальной фаланги пальца, что способствует восстановлению движений в суставе, предупреждению последующих контрактур, тугоподвижности, артроза, улучшению функции пальца.
Фиксация дистального и проксимального фрагментов второй плюсневой кости канюлированным винтом в дистальном направлении от тыльной к подошвенной поверхности кости обеспечивает их плотный контакт, надежную стабилизацию дистального фрагмента в заданном положении, и предотвращает возникновение несращений и рецидивов деформации второго пальца стопы.
Оперативное лечение по предлагаемому способу позволяет устранить все элементы молоткообразной деформации второго пальца стопы: сгибательную установку пальца в проксимальном межфаланговом суставе, разгибательную установку пальца в плюснефаланговом суставе, боковое отклонение пальца в плюснефаланговом суставе, метатарзалгию под головкой второй плюсневой кости, избежать развития переходной метатарзалгии под головкой третьей плюсневой кости, добиться хорошего косметического и функционального результата, обеспечить возможность носить обычную обувь.
Из вышеизложенного следует, что предлагаемый способ хирургического лечения молоткообразной деформации второго пальца стопы соответствует критерию изобретения «изобретательский уровень».
Предлагаемая технология предназначена для использования в практическом здравоохранении в клиниках ортопедо-травматологического профиля при хирургическом лечении патологий стопы и соответствует критерию изобретения «промышленная применимость».
Способ хирургического лечения молоткообразной деформации второго пальца стопы поясняется иллюстрациями, где представлены:
Фиг.1 - схема проведения линий для выполнения остеотомий и определения величины необходимого бокового смещения головки второй плюсневой кости;
Фиг. 2 - схема остеотомий, сопоставления и фиксации фрагментов второй плюсневой кости: а - схема остеотомии второй плюсневой кости и остеотомии проксимального фрагмента плюсневой кости, б - схема сопоставления дистального и проксимального фрагментов второй плюсневой кости и фиксации их винтом;
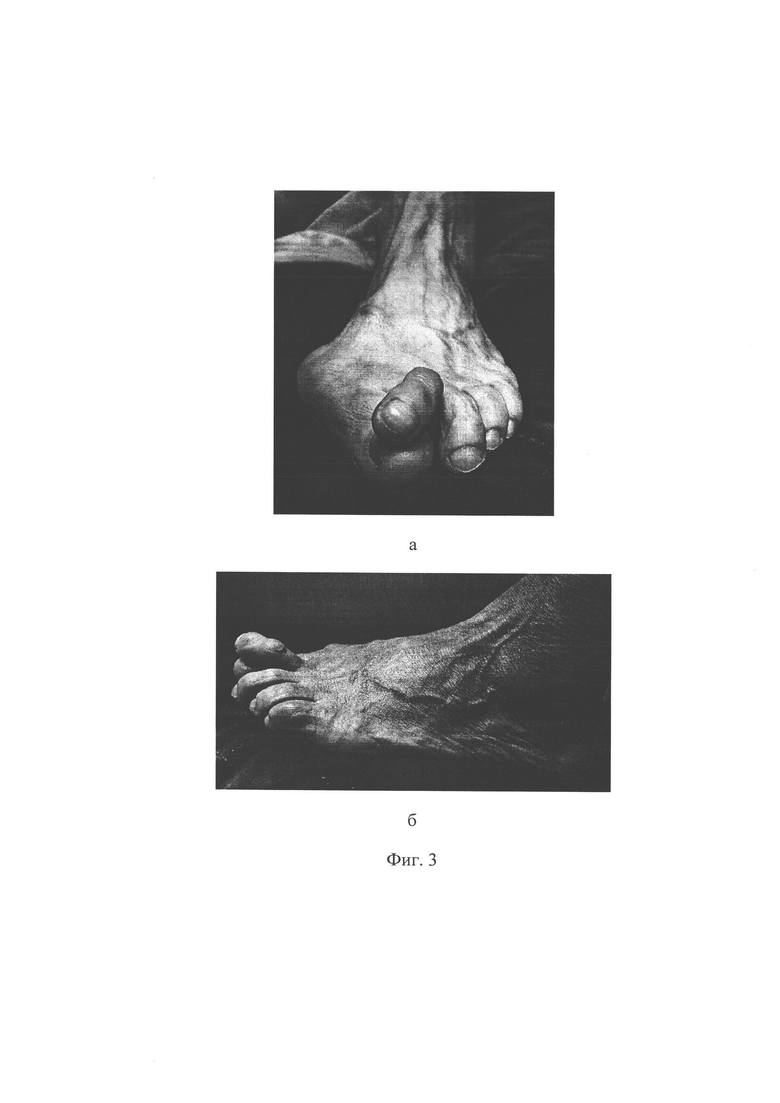
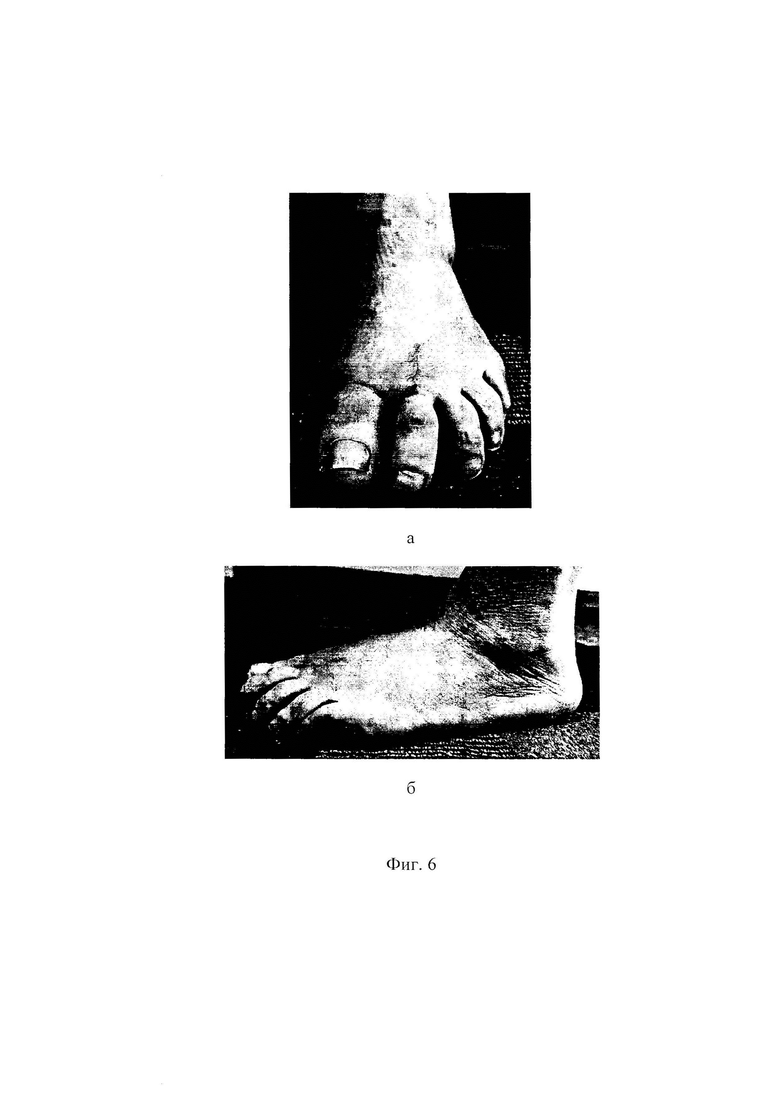
Фиг. 3 - фото левой стопы пациентки С. до операции: а - вид спереди, б - вид сбоку;
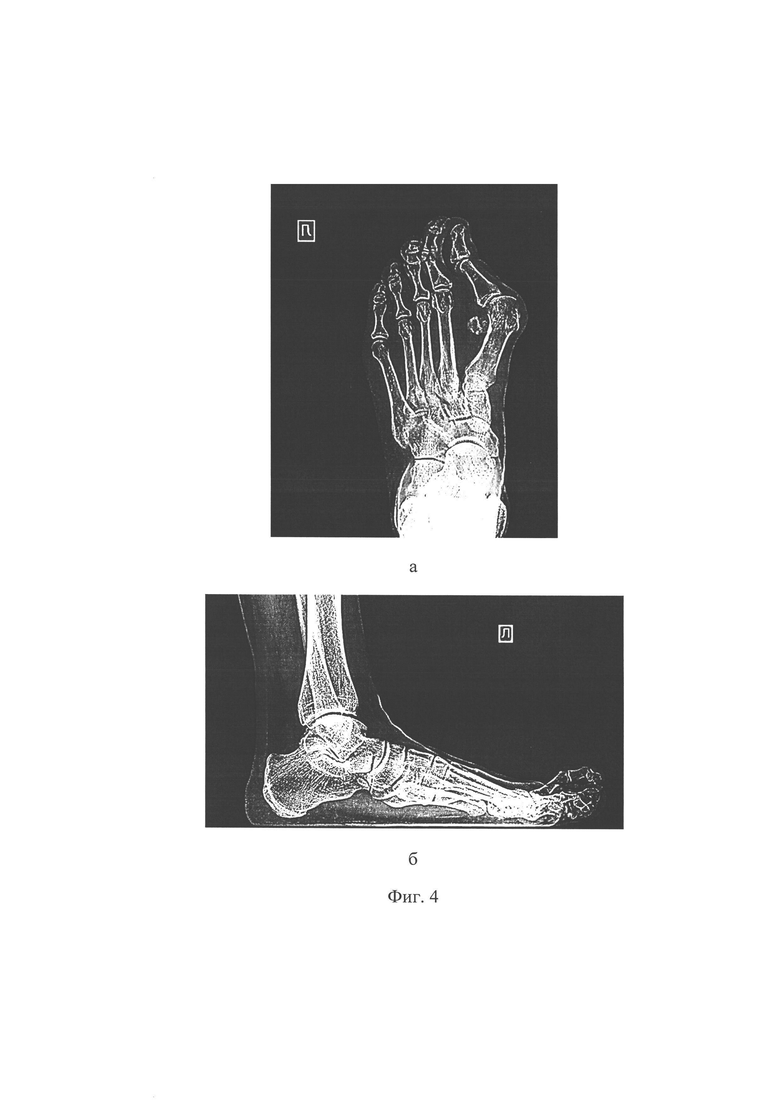
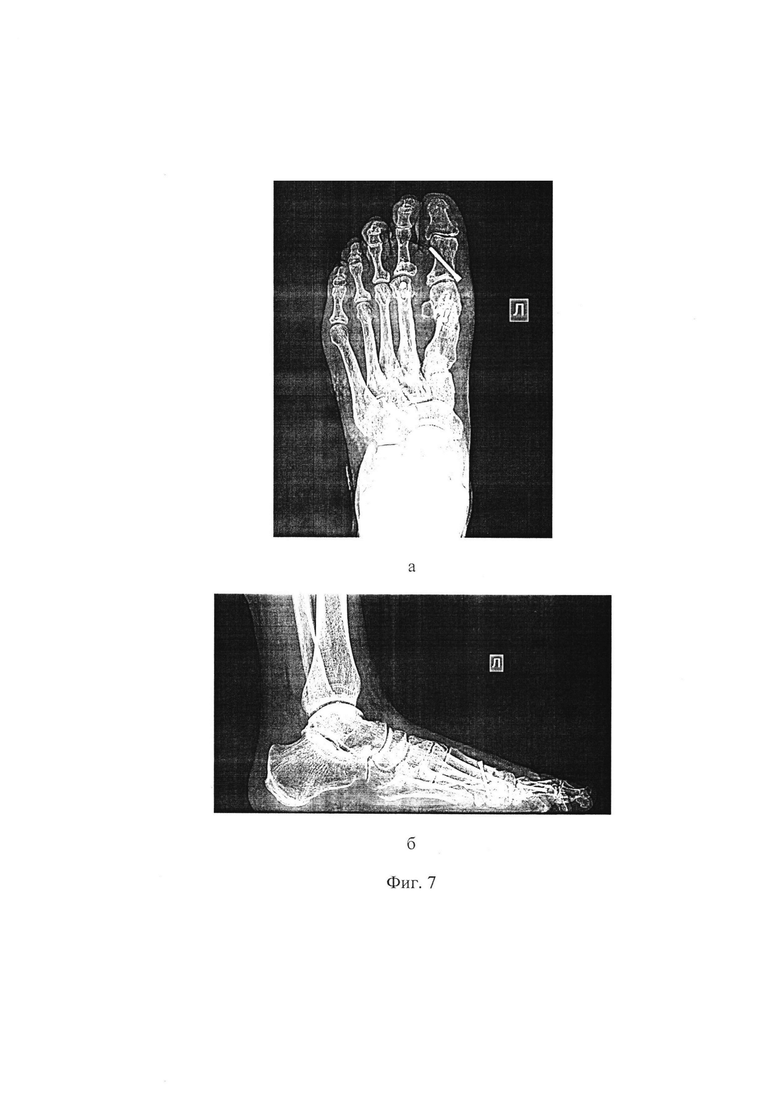
Фиг. 4 - рентгенограммы левой стопы пациентки С. до операции: а - прямая проекция, б - боковая проекция;
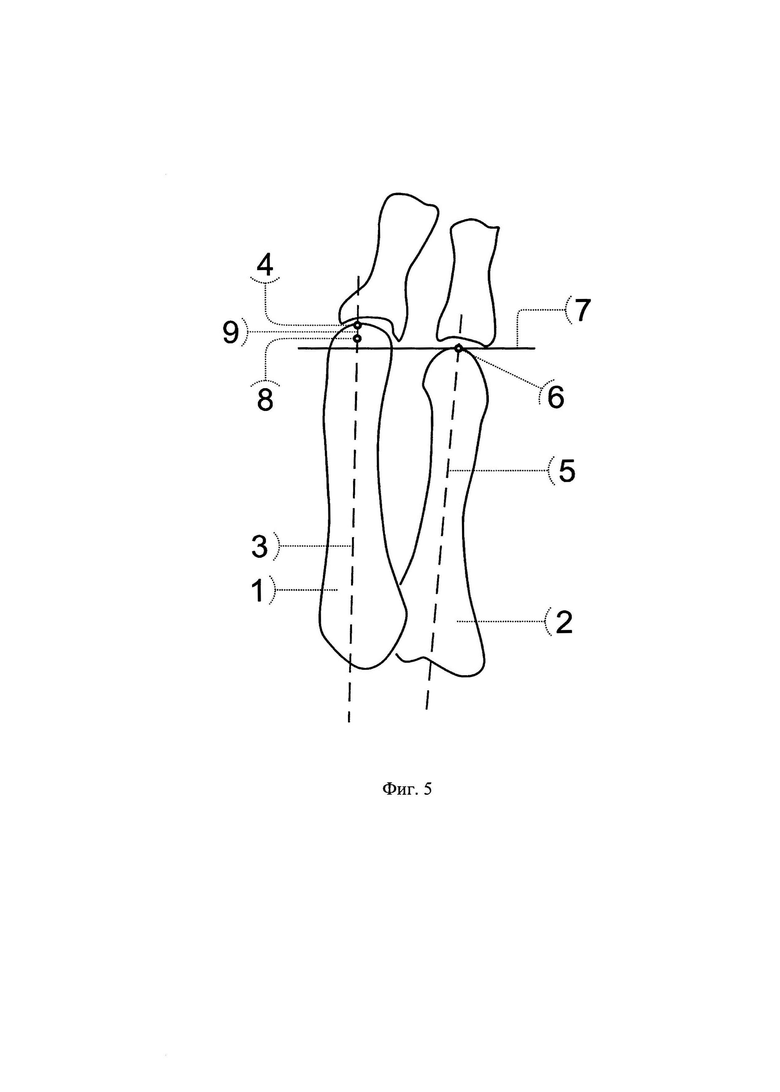
Фиг. 5 - схема определения величины необходимого укорочения второй плюсневой кости;
Фиг. 6 - фото левой стопы пациентки С. через 3 месяца после операции: а - вид спереди, б - вид сбоку;
Фиг. 7 - рентгенограммы левой стопы пациентки С. через 3 месяца после операции: а - прямая проекция, б - боковая проекция.
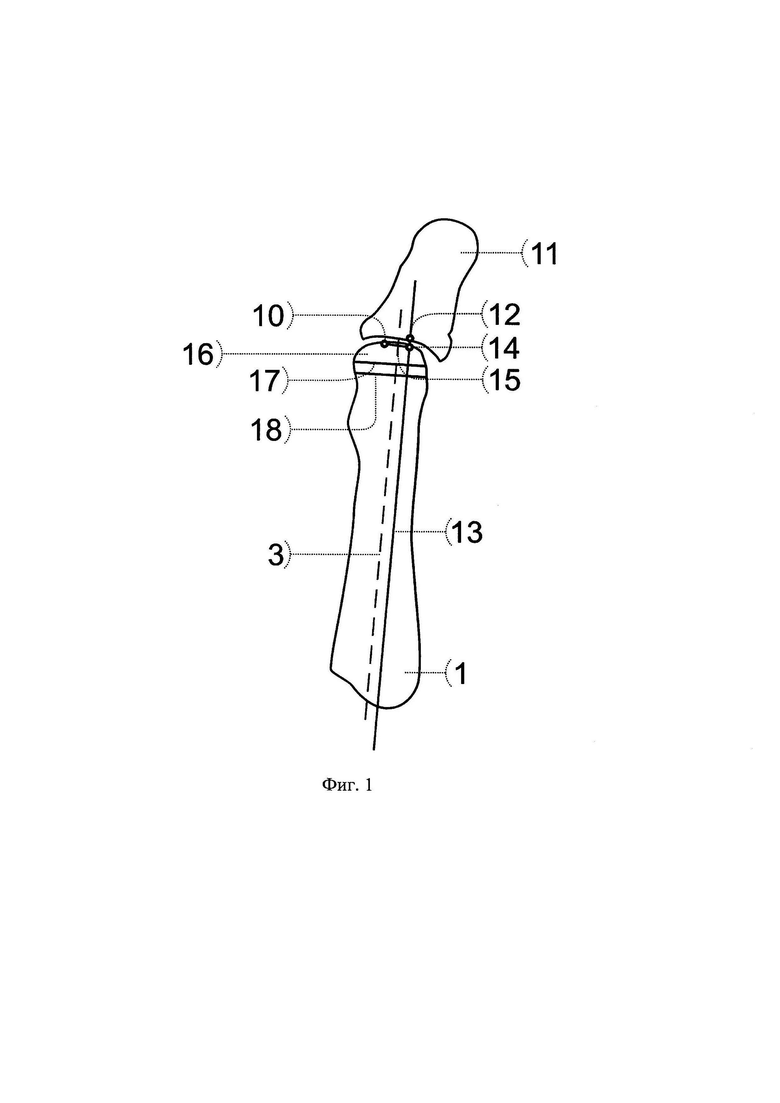
Поясняем некоторые позиции, используемые в представленных рисунках, отражающих этап дооперационных расчетов и выполнения остеотомий:
1 - вторая плюсневая кость;
2 - третья плюсневая кость;
3 - линия продольной оси второй плюсневой кости;
4 - крайняя дистальная точка на линии продольной оси второй плюсневой кости;
5 - линия продольной оси третьей плюсневой кости;
6 - крайняя дистальная точка на линии продольной оси третьей плюсневой кости;
7 - перпендикуляр к линии продольной оси второй плюсневой кости проведенный через крайнюю дистальную точку на линии продольной оси третьей плюсневой кости;
8 - точка на линии продольной оси второй плюсневой кости, расположенная на расстоянии 3 мм дистальнее пересечения линии 3 и перпендикуляра 7;
9 - величина необходимого укорочения второй плюсневой кости, определяемая между точками 4 и 8;
10 - точка на середине суставной поверхности головки второй плюсневой кости;
11 - проксимальная фаланга второго пальца;
12 - точка на середине суставной поверхности основания проксимальной фаланги второго пальца;
13 - линия параллельная продольной оси второй плюсневой кости проведенная через точку 12;
14 - точка на пересечении линии 13 и перпендикуляра из точки 10;
15 - величина необходимого бокового смещения головки второй плюсневой кости, определяемая между точками 10 и 14;
16 - головка второй плюсневой кости;
17 - первая линия, проведенная на проксимальной границе хрящевой части головки плюсневой кости перпендикулярно линии 3, для выполнения остеотомии второй плюсневой кости;
18 - вторая линия, проведенная параллельно первой линии 17 проксимально от нее на расстоянии величины необходимого укорочения второй плюсневой кости, для выполнения остеотомии проксимального фрагмента плюсневой кости;
19 - тыльная поверхность второй плюсневой кости;
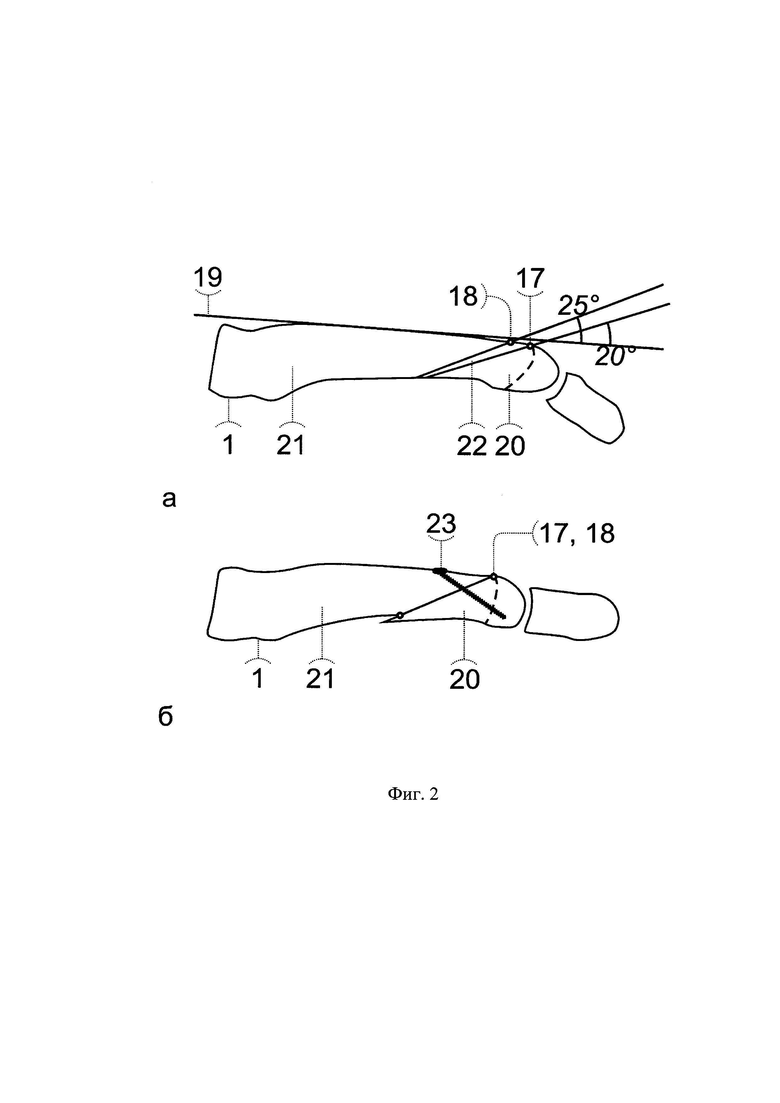
20 - дистальный фрагмент второй плюсневой кости;
21 - проксимальный фрагмент второй плюсневой кости;
22 - свободный костный фрагмент, полученный в результате выполнения двух остеотомий второй плюсневой кости;
23 - канюлированный винт.
Сущность предлагаемого «Способа хирургического лечения молоткообразной деформации второго пальца стопы» заключается в следующем:
Для устранения всех элементов деформации второго пальца стопы проводят оперативное вмешательство под спинномозговой анестезией, под жгутом. Выполняют тыльный продольный доступ к дистальной части второй плюсневой кости. Производят подошвенное сгибание второго пальца в плюснефаланговом суставе, на тыльной поверхности второй плюсневой кости (1) проводят две параллельные линии: первую линию (17) на проксимальной границе хрящевой части головки плюсневой кости (16), перпендикулярно продольной оси (3), вторую линию (18) проксимально от первой линии (17) на расстоянии величины необходимого укорочения плюсневой кости, предварительно рассчитанной по рентгенограмме так, чтобы головка второй плюсневой кости находилась выше головки третьей плюсневой кости на 3 мм (см. приложение к описанию заявки, фиг.1, фиг.5). Сначала выполняют остеотомию второй плюсневой кости, устанавливая полотно пилы на первой линии (17), в проксимальном направлении от тыла к подошве стопы под углом 20 градусов к тыльной поверхности кости (19). В результате образуется два фрагмента второй плюсневой кости: дистальный фрагмент (20) и проксимальный фрагмент (21). Затем выполняют остеотомию проксимального фрагмента (21) второй плюсневой кости, устанавливая полотно пилы на второй линии (18), в проксимальном направлении от тыла к подошве стопы под углом 25 градусов к тыльной поверхности кости (19). Полученный при этом свободный костный фрагмент (22) удаляют (см. приложение к описанию заявки на изобретение, фиг.2 а). Дистальный фрагмент (20) второй плюсневой кости смещают проксимально, сближают с проксимальным фрагментом (21), и перемещают его вверх по плоскости остеотомии проксимального фрагмента (21) до сопоставления проксимальной границы хрящевой части (17) головки плюсневой кости (16) с дистальным краем (18) проксимального фрагмента (21). После этого смещают головку второй плюсневой кости в плантарной плоскости в сторону наклона проксимальной фаланги второго пальца медиально или латерально на заранее рассчитанную по рентгенограмме величину необходимого смещения. Плотно прижимают дистальный и проксимальный фрагменты и фиксируют их канюлированным винтом (23) в дистальном направлении от тыльной к подошвенной поверхности кости (см. приложение к описанию заявки на изобретение, фиг.2 б).
Выполнение двух остеотомий по намеченным линиям с удалением свободного костного фрагмента позволяет достигнуть необходимого укорочения второй плюсневой кости, подъема к тылу стопы и бокового смещения ее головки, устранения сгибательной установки второго пальца в проксимальном межфаланговом суставе, разгибательной установки и медиального или латерального отклонения второго пальца в плюснефаланговом суставе, метатарзалгии под головкой второй плюсневой кости.
Предлагаемый способ хирургического лечения поясняется клиническим примером:
Пациентка С., 63 лет. Обратилась в клинику ФГБНУ «Иркутский научный центр хирургии и травматологии» с жалобами на боль в переднем отделе стопы, усиливающуюся при ходьбе, деформацию первого и второго пальцев левой стопы, невозможность ношения обычной обуви. При осмотре определяется выраженное вальгусное отклонение первого пальца в плюснефаланговом суставе (hallux valgus) на 60 градусов, молоткообразная деформация второго пальца, проявляющаяся сгибательной установкой пальца в проксимальном межфаланговом суставе, разгибательной установкой пальца в плюснефаланговом суставе, латеральным отклонением пальца в плюснефаланговом суставе на 20 градусов (см. приложение к описанию заявки, фиг.3 а, б), наличием гиперкератоза и болезненности под головкой второй плюсневой кости и над проксимальным межфаланговым суставом. При выполнении пассивных движений возможно разгибание второго пальца в проксимальном межфаланговом суставе (нефиксированная деформация). На основании клинико-рентгенологического обследования выставлен диагноз: Поперечное плоскостопие 3 степени левой стопы. Hallux valgus 3 степени. Молоткообразная деформация второго пальца. Комбинированная контрактура 1 и 2 плюснефалангового сустава. Болевой синдром (см. приложение к описанию заявки, фиг.4 а, б). Было рекомендовано и проведено реконструктивное вмешательство на переднем отделе левой стопы. Для устранения молоткообразной деформации второго пальца по предложенному способу, перед операцией на рентгенограмме стопы, выполненной в натуральную величину, в прямой проекции, был выполнен расчет величины необходимого укорочения второй плюсневой кости и величины необходимого бокового смещения ее головки следующим образом. Провели линию продольной оси (3) второй плюсневой кости (1), отметили на ней крайнюю дистальную точку (4), провели линию продольной оси (5) третьей плюсневой кости (2), отметили на ней крайнюю дистальную точку (6). Из крайней дистальной точки (6) третьей плюсневой кости провели перпендикуляр (7) к линии продольной оси (3) второй плюсневой кости (1), от пересечения линии (3) и перпендикуляра (7) дистально отмерили 3 мм и отметили точку (8). Расстояние (9) между точками (4) и (8) на линии (3), является величиной, на которую необходимо укоротить вторую плюсневую кость (см. приложение к описанию заявки, фиг.5). Затем на середине суставной поверхности головки второй плюсневой кости (1) отметили одну точку (10), на середине суставной поверхности основания проксимальной фаланги (11) второго пальца отметили другую точку (12), через которую провели линию (13), параллельную продольной оси (3) второй плюсневой кости (1). От точки (10) провели перпендикуляр к линии (13) и на их пересечении отметили точку (14). Длина перпендикуляра (15) между точками (10) и (14) является величиной, на которую необходимо сместить головку (16) второй плюсневой кости в сторону наклона проксимальной фаланги (11) второго пальца (см. приложение к описанию заявки, фиг.1).
Оперативное вмешательство провели под спинномозговой анестезией, под жгутом. Начинали с устранения hallux valgus по авторской технологии, включающей остеотомию первой плюсневой кости с выполнением пропилов, ориентированных на суставную поверхность головки плюсневой кости ([10] Леонова С.Н., Усольцев И.В. Способ оперативного лечения вальгусного отклонения первого пальца стопы: медицинская технология. - Иркутск: ИНЦХТ, 2016. - 20 с. ISBN 978-5-98277-205-3). Затем приступили к устранению молоткообразной деформации второго пальца левой стопы по предложенному способу. Произвели тыльный продольный доступ к дистальной части второй плюсневой кости. На тыльной поверхности второй плюсневой кости наметили первую линию на проксимальной границе хрящевой части головки плюсневой кости, и параллельную ей вторую линию, отступив проксимально на расстояние, равное величине необходимого укорочения второй плюсневой кости 7 мм. Установив полотно осцилляторной пилы на первой линии, выполнили остеотомию второй плюсневой кости в проксимальном направлении под углом 20 градусов к тыльной поверхности кости. В результате были образованы два фрагмента: подвижный дистальный и фиксированный проксимальный. Затем выполнили остеотомию проксимального фрагмента, установив полотно пилы на второй линии, в проксимальном направлении под углом 25 градусов к тыльной поверхности кости. Полученный свободный костный фрагмент удалили, дистальный фрагмент плюсневой кости сместили проксимально, сблизили с проксимальным фрагментом и переместили его вверх по плоскости остеотомии проксимального фрагмента до сопоставления проксимальной границы хрящевой части головки плюсневой кости с дистальным краем проксимального фрагмента. После этого сместили головку второй плюсневой кости в сторону наклона проксимальной фаланги второго пальца латерально на величину необходимого смещения 3 мм. Плотно прижимая дистальный и проксимальный фрагменты, произвели их фиксацию канюлированным винтом в дистальном направлении от тыльной к подошвенной поверхности кости.
Проведена антисептическая обработка послеоперационных ран, наложены послойные швы на раны.
Проведенное пациентке оперативное вмешательство позволило устранить деформацию первого пальца и все элементы деформации второго пальца левой стопы. В послеоперационном периоде была рекомендована ходьба в ортопедическом ботинке на левой стопе в течение месяца, лечебная физкультура, лимфодренажный массаж стопы. На контрольном осмотре через три месяца после операции: пациентка жалоб не предъявляет, передвигается с полной нагрузкой на оперированную стопу в стандартной обуви, не хромает, деформации пальцев левой стопы нет, отека и боли нет, послеоперационные рубцы без воспалительных проявлений (см. приложение к описанию заявки, фиг.6 а, б). Не определяется болезненность и гиперкератоз под головкой второй плюсневой кости и над проксимальным межфаланговым суставом второго пальца. На контрольных рентгенограммах левой стопы удовлетворительная консолидация костных фрагментов в зонах остеотомий, отсутствие деформации первого и второго пальца (см. приложение к описанию заявки, фиг.7, а, б). Пациентка полностью удовлетворена результатом проведенного оперативного лечения.
По предложенному способу было прооперировано 10 пациентов, у которых имелась молоткообразная деформация второго пальца стопы и hallux valgus. При оценке полученных результатов через три месяца после проведенного оперативного лечения было определено устранение деформации первого и второго пальцев стопы, удовлетворительная консолидация костных фрагментов без смещения и отсутствие миграции винтов. Использование предложенного способа позволило устранить все элементы молоткообразной деформации второго пальца стопы: сгибательную установку пальца в проксимальном межфаланговом суставе, разгибательную установку пальца в плюснефаланговом суставе, боковое отклонение пальца в плюснефаланговом суставе, метатарзалгию под головкой второй плюсневой кости, избежать рецидивов деформации второго пальца и метатарзалгии, развития переходной метатарзалгии под головкой третьей плюсневой кости. Пациенты были удовлетворены устранением деформации пальцев и внешним видом стопы, купированием болевого синдрома, повышением физической активности, возможностью носить обычную обувь.
Таким образом, предлагаемый «Способ хирургического лечения молоткообразной деформации второго пальца стопы» обеспечивает выполнение более точной коррекции всех элементов молоткообразной деформации второго пальца за счет выполнения необходимого укорочения второй плюсневой кости, подъема и бокового смещения ее головки на предварительно рассчитанную величину, достижение баланса в соотношении длин плюсневых костей, оптимального распределения нагрузки на головки плюсневых костей, восстановление конгруэнтности и движений в плюснефаланговом суставе, устранение болевого синдрома, предупреждение рецидивов деформации второго пальца и метатарзалгии, переходной метатарзалгии, и улучшение статодинамической функции стопы.
Источники информации, принятые во внимание:
1. Способ хирургического лечения деформации второго пальца стопы: пат.2745055 С1, Рос. Федерация, МПК А61В 17/56 / С.Н. Леонова, И.В. Усольцев, М.А. Косарева; заявитель и патентообладатель ИНЦХТ. - №2020111374; заявл. 2020.03.17; опубл. 2021.03.18. - Бюл. №8.
2. Черевцов В.Н., Тадж А.А., Процко В.Г., Тамоев С.К. Лечение синдрома центральной метатарзалгии / В.Н. Черевцов, А.А. Тадж, В. Г. Процко, С.К. Тамоев // Современная наука: актуальные проблемы теории и практики. Серия: естественные и технические науки. - 2017. - №7 - 8. - С.139 - 144.
3. Trnka H.J. et al., Comparison of the results of the Weil and Helal osteotomies for the treatment of metatarsalgia secondary to dislocation of the lesser metatarsophalangeal joints. Foot Ankle Int. 1999 Feb;20(2):72-9; P.74-75. Trnka H.J., Muhlbauer M., Zettl R., Myerson M.S., Ritschl P.
4. Migues A, Slullitel G, Bilbao F, et al. Floating-toe deformity as a complication of the Weil osteotomy. Foot Ankle Int. 2004;25(9):609-613. doi: 10.1177/107110070402500902.
5. Тадж А.А., Процко В.Г., Черевцов B.H., Волков A.B. Сравнение результатов Хелал и Вейль остеотомии для лечения метатарзалгии при вторичном вывихе в плюснефаланговых суставах 2, 3 и 4 плюсневых костей. // Дневник Казанской медицинской школы. - 2017; III (XVII); 54-61.
6. Highlander Р, VonHerbulis Е, Gonzalez A, et al. Complications of the Weil osteotomy. Foot Ankle Spec. 2011;4(3):165-170. doi: 10.1177/1938640011402822.
7. Леонова C.H., Усольцев И.В. Новый способ хирургической коррекции деформации малых пальцев стопы // Политравма. - 2018. - №4. - С.51 -59.
8. Способ оперативного лечения метатарзалгии при деформациях переднего отдела стопы: Пат.2705233, Рос. Федерация; МПК А61В 17/00 / К.А. Егиазарян, Г.В. Коробушкин, Е.А. Мирошникова, Е.А. Жаворонков, А.С. Абилемец; заявитель и патентообладатель Егиазарян Карен Альбертович. - №2019123644; заявл.26.07.2019; опубл. 06.11.2019. - Бюл. №31.
9. Бобров Д.С., Слиняков Л.Ю., Ригин Н.В. Перегрузочная метатарзалгия: патогенез, биомеханика и хирургическое лечение (аналитический обзор литературы). Вестник РАМН. 2017; 72(1); стр. 53-58.
10. Леонова С.Н., Усольцев И.В. Способ оперативного лечения вальгусного отклонения первого пальца стопы: медицинская технология. - Иркутск: ИНЦХТ, 2016. - 20 с. ISBN 978-5-98277-205-3.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения деформации малых пальцев стопы | 2021 |
|
RU2768190C1 |
| Способ устранения метатарзалгии и деформации пальцев при поперечном плоскостопии | 2018 |
|
RU2675455C1 |
| Способ оперативного лечения метатарзалгии при деформациях переднего отдела стопы | 2019 |
|
RU2705233C1 |
| Способ хирургического лечения деформации пальцев стопы | 2018 |
|
RU2694467C1 |
| Способ лечения молоткообразной деформации пальцев стопы скользящей остеотомией | 2022 |
|
RU2787230C1 |
| Способ исправления тыльного отклонения малого пальца стопы | 2021 |
|
RU2773681C1 |
| Способ хирургического лечения деформации второго пальца стопы | 2020 |
|
RU2745055C1 |
| Способ хирургического лечения комплексной статической деформации переднего отдела стопы у пациентов старшей возрастной группы | 2020 |
|
RU2742447C1 |
| Способ хирургической коррекции дивергентной молоткообразной деформации пальцев стопы | 2020 |
|
RU2744624C1 |
| Способ устранения неригидных молоткообразных деформаций 2, 3, 4 пальцев при поперечном плоскостопии | 2016 |
|
RU2610335C1 |
Изобретение относится к медицине, а именно к хирургии и ортопедии, и может быть использовано для лечения молоткообразной деформации второго пальца стопы. На тыльной поверхности второй плюсневой кости намечают две параллельные линии: первую линию на проксимальной границе хрящевой части головки плюсневой кости, перпендикулярно продольной оси, вторую линию проксимально от первой линии на расстоянии величины необходимого укорочения плюсневой кости, предварительно рассчитанной по рентгенограмме так, чтобы головка второй плюсневой кости находилась выше головки третьей плюсневой кости на 3 мм. Выполняют остеотомию второй плюсневой кости, устанавливая полотно пилы на первой линии, в проксимальном направлении от тыла к подошве под углом 20° к тыльной поверхности кости, в результате образуется два фрагмента второй плюсневой кости: дистальный и проксимальный. Выполняют остеотомию проксимального фрагмента второй плюсневой кости, устанавливая полотно пилы на второй линии, в проксимальном направлении от тыла к подошве под углом 25° к тыльной поверхности кости. Полученный при этом свободный костный фрагмент удаляют. Дистальный фрагмент второй плюсневой кости сближают с проксимальным фрагментом и перемещают его по плоскости остеотомии проксимального фрагмента до сопоставления проксимальной границы хрящевой части головки плюсневой кости с дистальным краем проксимального фрагмента. Смещают головку второй плюсневой кости в плантарной плоскости в сторону наклона проксимальной фаланги второго пальца на заранее рассчитанную по рентгенограмме величину необходимого смещения. Прижимают дистальный и проксимальный фрагменты и фиксируют их канюлированным винтом в дистальном направлении от тыльной к подошвенной поверхности кости. Способ обеспечивает более точную коррекцию всех элементов молоткообразной деформации второго пальца стопы, достижение баланса в соотношении длин плюсневых костей и оптимального распределения нагрузки на головки плюсневых костей, восстановление конгруэнтности и движений в плюснефаланговом суставе, улучшение статодинамической функции стопы за счет выполнения необходимого укорочения второй плюсневой кости, подъема и бокового смещения ее головки на предварительно рассчитанную величину. 7 ил., 1 пр. 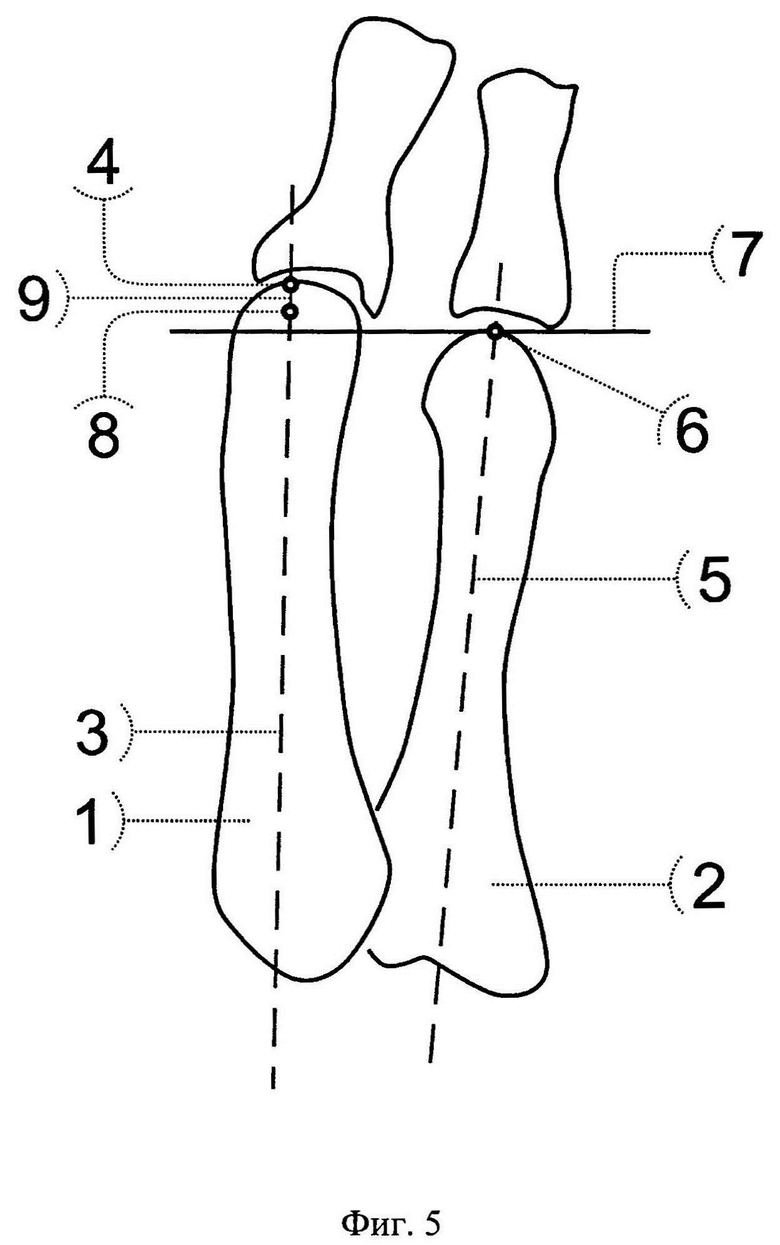
Способ хирургического лечения молоткообразной деформации второго пальца стопы, включающий выполнение двух остеотомий второй плюсневой кости в проксимальном направлении от тыла к подошве стопы, удаление полученного свободного костного фрагмента, смещение дистального фрагмента плюсневой кости проксимально и перемещение его вверх, отличающийся тем, что на тыльной поверхности второй плюсневой кости намечают две параллельные линии: первую линию на проксимальной границе хрящевой части головки плюсневой кости, перпендикулярно продольной оси, вторую линию проксимально от первой линии на расстоянии величины необходимого укорочения плюсневой кости, предварительно рассчитанной по рентгенограмме так, чтобы головка второй плюсневой кости находилась выше головки третьей плюсневой кости на 3 мм, сначала выполняют остеотомию второй плюсневой кости, устанавливая полотно пилы на первой линии, в проксимальном направлении от тыла к подошве под углом 20° к тыльной поверхности кости, в результате образуется два фрагмента второй плюсневой кости: дистальный фрагмент и проксимальный фрагмент, затем выполняют остеотомию проксимального фрагмента второй плюсневой кости, устанавливая полотно пилы на второй линии, в проксимальном направлении от тыла к подошве под углом 25° к тыльной поверхности кости, полученный при этом свободный костный фрагмент удаляют, дистальный фрагмент второй плюсневой кости сближают с проксимальным фрагментом и перемещают его по плоскости остеотомии проксимального фрагмента до сопоставления проксимальной границы хрящевой части головки плюсневой кости с дистальным краем проксимального фрагмента, после этого смещают головку второй плюсневой кости в плантарной плоскости в сторону наклона проксимальной фаланги второго пальца на заранее рассчитанную по рентгенограмме величину необходимого смещения, прижимают дистальный и проксимальный фрагменты и фиксируют их канюлированным винтом в дистальном направлении от тыльной к подошвенной поверхности кости.
| Способ оперативного лечения метатарзалгии при деформациях переднего отдела стопы | 2019 |
|
RU2705233C1 |
| Способ устранения метатарзалгии и деформации пальцев при поперечном плоскостопии | 2018 |
|
RU2675455C1 |
| US 20090222047 A1, 03.09.2009 | |||
| Леонова С.Н., Усольцев И.В., Косарева М.А | |||
| Способ хирургического лечения молоткообразной деформации второго пальца стопы | |||
| Методические рекомендации по применению новой медицинской технологии / Иркутск, 2021, с | |||
| Способ восстановления хромовой кислоты, в частности для получения хромовых квасцов | 1921 |
|
SU7A1 |
| Arie EK, Moreira NS, Freire GS, Dos Santos BS, | |||
Авторы
Даты
2025-01-21—Публикация
2024-03-27—Подача