Область техники
Изобретение относится к области медицины, а именно к травматологии и ортопедии, и предназначено для выполнения артродеза коленного сустава в условиях хронической перипротезной инфекции с наличием крупных дефектов костей, образующих коленный сустав.
Уровень техники
В настоящее время гонартрозе, для купирования болевого синдрома, увеличения объема движений, восстановления оси и длины конечности, широко применяется эндопротезирование коленных суставов. При этом сустав заменяется на искусственный с удалением собственных тканей бедренной и большеберцовой кости.
Однако эндопротезирование коленного сустава может повлечь за собой ряд осложнений, когда приходится удалять эндопротез, в результате чего образуется дефект между бедренной и большеберцовой костями. В таких случаях возможно проведение ревизионного эндопротезирования, или, в условиях, когда ревизионное эндопротезирование не осуществимо, для сохранения опороспособности конечности, осуществляют артродез коленного сустава.
Артродез коленного сустава - это оперативное вмешательство, в результате которого бедренная и большеберцовая кости фиксируются в функционально выгодном положении и становятся неподвижным относительно друг друга.
Артродез коленного сустава проводят, когда имеются крупные костные дефекты костей, образующих коленный сустав, дефицит костной и мягких тканей, включая сухожильно-связочный аппарат, отсутствует разгибательный аппарат коленного сустава, а также при наличии полирезистентной микрофлоры, вызывающую хроническую костную инфекцию с постоянными рецидивами и свищеобразованием.
Известны различные способы артродезирования, подразумевающие фиксацию коленного сустава посредством имплантатов или использование аппаратов внешней фиксации.
Известен способ артродезирования коленного сустава (RU 2372042) включающий артротомию коленного сустава с иссечением синовиальной оболочки, крестообразных связок, менисков, жировой подушки и резекцию суставных концов бедренной и большеберцовой костей и суставной поверхности надколенника. Доступ к суставу осуществляют послойно передним разрезом от нижней трети бедренной кости до бугристости большеберцовой кости, производят отсечение сухожилия четырехглавой мышцы бедра от верхнего полюса надколенника, размещают надколенник между бедренной и большеберцовой костями в поперечном направлении, заполняя зону диастаза, а собственную связку надколенника фиксируют швами в углублении, выполненном в эпифизе большеберцовой кости.
Преимущество данного способа артродезирования коленного сустава заключается в костной пластике дефекта надколенником. За счет сохранения связи надколенника с его собственной связкой поддерживается его кровоснабжение, что благополучно сказывается на костном сращении.
Недостатки способа заключаются в возникающей слабости разгибательного аппарата нижней конечности, что сказывается на функциональных результатах у пациентов и их качестве жизни. Объем костно-пластического материала надколенника ограничен и напрямую зависит от площади существующих дефектов. Использование гипсовой повязки для фиксации увеличивает сроки формирования анкилоза коленного сустава и риск его несостоятельности. Не редки и случаи, когда к этапу выполнения артродеза надколенник может и вовсе отсутствовать, что диктует невозможность выполнения операции данным способом.
Известен способ артродезирования коленного сустава (RU 2438610) включающий артротомию сустава передним доступом от нижней трети бедра до бугристости большеберцовой кости, удаление тибиального компонента эндопротеза из проксимального отдела большеберцовой кости, удаление остатков хряща, рубцовых и грануляционных тканей, мобилизацию надколенника после пересечения сухожилия четырехглавой мышцы от верхнего полюса надколенника и фиксацию коленного сустава в послеоперационном периоде. После мобилизации надколенник перемещают в полость проксимального отдела большеберцовой кости, образовавшуюся после удаления тибиального компонента эндопротеза, затем в мыщелках бедренной и большеберцовой костей формируют вертикальный канал, проводят через него металлическую пластину, которую фиксируют с помощью винтов на диафизарных участках бедренной и большеберцовой костей.
Применение накостных пластин с угловой стабильностью для выполнения артродеза коленного сустава в условиях костной инфекции допустимо при нахождении данного процесса в стойкой ремиссии. Следует помнить о возникающем повышенном риске рецидива инфекции, что может потребовать удаления металлоконструкции в стадии анкилозирования сустава, влияя на его состоятельность. Применение накостных пластин при артродезе коленного сустава требует иммобилизации конечности на срок от 2 до 4 месяцев и не предполагает раннюю осевую нагрузку, а также невозможно начало реабилитационных мероприятий с первых суток после операции из-за повышенного риска излома металлоконструкции.
Известен способ сращения костей коленного сустава при остеомиелитическом поражении (RU 2257173), включающий удаление нежизнеспособных тканей, взаимокомпрессию отломков и фиксацию до сращения с помощью компрессионно-дистракционного аппарата. В ходе компрессии конец бедренной кости дозированно погружают в торцы обеих противолежащих костей голени.
Преимущество способа заключается во внеочаговой фиксации бедренной и большеберцовой костей, позволяющей минимизировать риск рецидива остеомиелитической инфекции и добиться прочного анкилозирования сустава посредством дозированной межфрагментарной компрессии.
Основные недостатки указанного способа связаны с длительностью лечения и снижением качества жизни пациента вследствие причиняемых неудобств в обслуживании внешних фиксирующих элементов устройства до его демонтажа. Сроки лечения зависят, в том числе, от размеров костных дефектов и в среднем составляют от 6 до 8 месяцев. За такой промежуток времени пациент непременно столкнется с параспицевой инфекцией, потребностью в повторных госпитализациях с целью перепроведения чрескостных элементов и купирования воспаления.
Известен способ артродеза коленного сустава при глубокой периэндопротезной инфекции с применением интрамедуллярного армированного антибактериального цементного имплантата (RU 2711977), включающий удаление компонентов инфицированного эндопротеза, экономную резекцию костных структур и фиксацию коленного сустава аппаратом внешней фиксации. После вскрытия и римирования костномозговых каналов бедренной и большеберцовой костей в них интрамедуллярно устанавливается антибактериальный имплантат, представляющий собой цилиндр длиной не менее 200 мм и диаметром, соответствующим диаметру римированных костномозговых каналов, изготавливаемый интраоперационно из полиметилметакрилата, армированный стержнем или пучком спиц и содержащий лечебную дозу антибиотика, а компоновка аппарата внешней фиксации включает две кольцевые опоры, установленные проксимальнее и дистальнее имплантата, что позволяет осуществлять компрессию в зоне коленного сустава.
Несмотря на сокращение сроков медицинской реабилитации за счет одновременного санирующего и реконструктивно-восстановительного этапов (так называемого одноэтапного выполнения артродеза коленного сустава), применение способа ограничено размерами дефектов бедренной и большеберцовой костей. При значительных размерах дефектов данный способ не подразумевает костной пластики и сохранение приемлемой длины конечности. Для обеспечения стабильности используют внешнюю фиксацию аппаратом. В период внешней фиксации могут возникать неудобства в уходе и локальные параспицевые осложнения, связанные с самим аппаратом.
Известно использование для выполнения артродеза коленного сустава различных интрамедуллярных стержней. Например, гвозди интрамедуллярные для высоких и низких переломов бедренной кости (Электронный ресурс: MetaDiaFix-F: электрон. каталог. URL: http://citopro.ru/catalog/travmatologiya_katalog/implantaty-dlya-intramedullyarnogo-vnutrikostnogo-osteosinteza/gvosdy-dly-vko/gvozdi-intramedullyarnye-dlya-vysokikh-i-nizkikh-perelomov-bedrennoy-kosti/), стержни - T2 Knee Arthrodesis Nail Stryker [Электронный ресурс: T2 Knee Arthrodesis Nailing System: электрон. каталог. URL: https://www.stryker.com/us/en/trauma-and-extremities/products/t2-knee-arthrodesis.html ) и стержни TRIGEN Knee Fusion Nail (Smith & Nephew [Электронный ресурс]: Trigen Knee Fusion Nail: электрон. каталог. URL: https://www.whichmedicaldevice.com/by-manufacturer/89/569/trigen-knee-fusion-nail).
Известны модульные имплантируемые интрамедуллярные системы для использования при объединении пары костных сегментов, для артродеза коленного сустава (US 5108398A; US20090171463; US 8496711; US 20180303615; US 10980580). Включают бедренный компонент (стержень), вставленный в костномозговой канал бедренной кости, и большеберцовый компонент (стрежень), вставленный в костномозговой канал большеберцовой кости, компоненты соединены друг с другом соединительным узлом, регулируемым узлом (коннектором).
Преимущества использования указанных устройств заключаются в контролируемой установке функционально-выгодного положения коленного сустава (сгибания и вальгусного отклонения) и наличии различных типоразмеров интрамедуллярных стержней, что делает возможным выполнение артродеза коленного сустава при ранее произведенном эндопротезировании тазобедренного сустава.
Однако использование указанных устройств предполагает необходимость дополнительной ручной адаптации костного ложа для имплантации соединительного узла и высокой степени конгруэнтности соединительного узла и прилежащей кости. При этом ошибки в позиционировании конструкции и обработке костного ложа ведут к осложнениям, и не допустимы. Устройства имеют ограниченное применение при обширных дефектах костной ткани, требуют наличия достаточного объёма опороспособной костной ткани, что увеличивает риск несостоятельности анкилоза. Известны случаи миграции (выкручивания) стыковочных элементов соединительного узла и переломов около имплантата, требующие ревизионных вмешательств с поиском оптимального метода остеосинтеза (Coden G, Bartashevskyy M, Berliner Z, Niu R, Freccero D, Bono J, Abdeen A, Smith EL. Modular Knee Arthrodesis as Definitive Treatment for Periprosthetic Infection, Bone Loss, and Failure of the Extensor Mechanism After Total Knee Arthroplasty. Arthroplast Today. 2023 Dec 29;25:101261. doi: 10.1016/j.artd.2023.101261).
Применение модульных конструкций предполагает наличие у хирурга всей линейки типоразмеров ножек и соединительных узлов, а также специального инструментария для установки, что ограничивает возможность широкого применения.
Таким образом известные способы имеют ряд недостатков, связанных со стабильностью, ограничением в применении, в условиях перипротезной инфекции и наличия крупных костных дефектов.
Задачей изобретения является разработка более надежного способа артродезирования коленного сустава в условиях перипротезной инфекции и наличия крупных костных дефектов.
Технический результат заключается в обеспечении артродеза коленного сустава. При этом обеспечивается стабильность для переноса циклических осевых нагрузок, условия, способствующие костному сращению и достижению анкилоза без значительного укорочения конечности. Способ обеспечивает восстановление опороспособности, дает возможность ранней реабилитации пациента с первых суток после операции за счет стабильности и правильного распределения нагрузки по всей длине центронаправленной конструкции, позволяет избежать избыточного укорочения конечности и добиться формирования костного анкилоза без прямого сопоставления фрагментов за счет опорной пластики костного дефекта.
Технический результат достигается тем, что в способе артродезирования коленного сустава в условиях перипротезной инфекции и наличия костных дефектов включающий установку интрамедуллярного стержня в бедренную и большеберцовую кости, костную пластику; осуществляют установку индивидуального блокируемого интрамедуллярного стержня и пластику костных дефектов титановым кейджем, для этого до операции выполняют компьютерную топограмму нижних конечностей, определяют индивидуальные параметры конечности пациента, используя индивидуальные параметры конечности изготавливают блокируемый интрамедуллярный стержень, подбирают титановый кейдж, соразмерный длине костного дефекта; выполняют моделирующую резекцию нежизнеспособных концов костей до кровяной "росы", в бедренной кости выше большого вертела в саггитальной плоскости выполняют хирургический доступ, через который в канал бедренной кости вводят блокируемый стержень, на дистальный конец стержня, выходящий из канала бедренной кости надевают титановый кейдж с упором в торцевой конец бедренной кости, затем титановый кейдж позиционируют относительно ложа дефекта большеберцовой кости, добиваясь максимальной площади контакта краев имплантата с костной тканью; пространство между кейджем и интрамедуллярным стержнем заполняют измельченным кортикально-губчатым аутотрансплантатом, на уровне дистального метадиафиза большеберцовой кости выполняют блокирование стержня двумя винтами во взаимно перпендикулярном направлении, после чего осуществляют компрессию до погружения титанового кейджа в концы бедренной и большеберцовой костей с последующим проксимальным блокированием стержня двумя винтами; в послеоперационном периоде при наличии признаков фиброзного или костно-фиброзного анкилоза выполняют удаление проксимального винта блокирующего стержень в бедренной кости.
Способ обеспечивает восстановление опорной функции конечности и минимизацию разницы в длине ног путем опорной пластики, что особенно важно в условиях хронической глубокой костной инфекции и обширных дефектов костей, формирующих коленный сустав.
Изобретение поясняется графическими материалами:
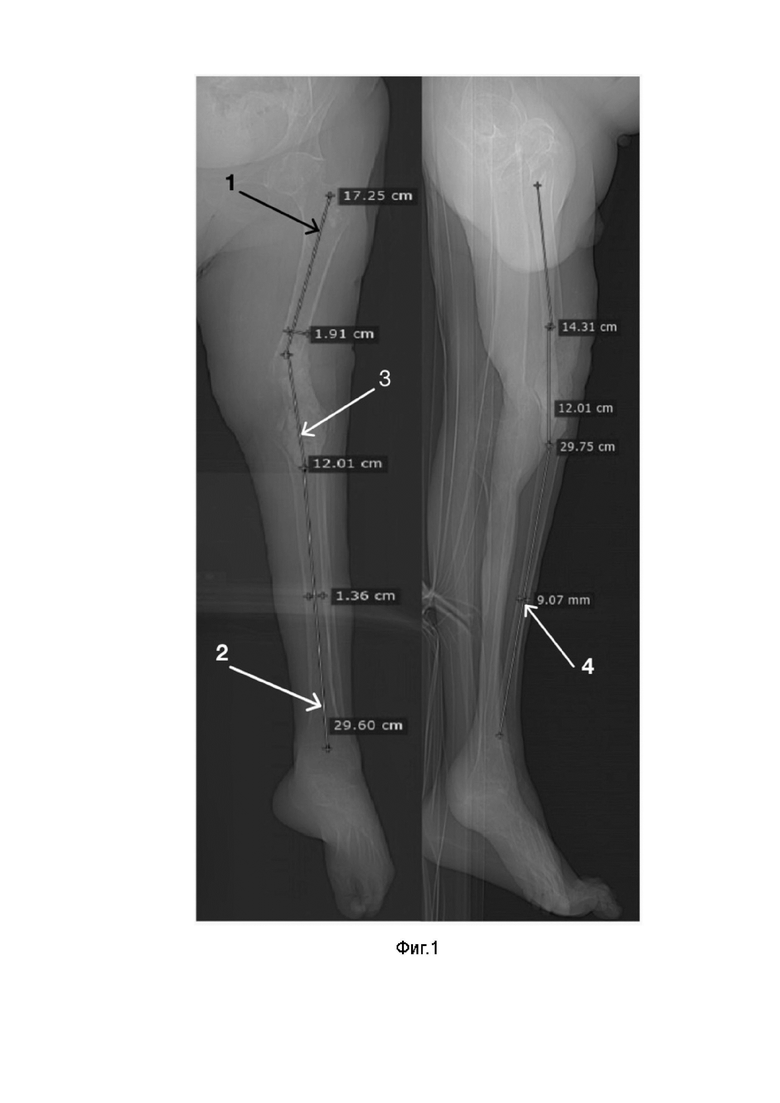
Фиг. 1 - Топограмма нижних конечностей в прямой и боковой проекциях.
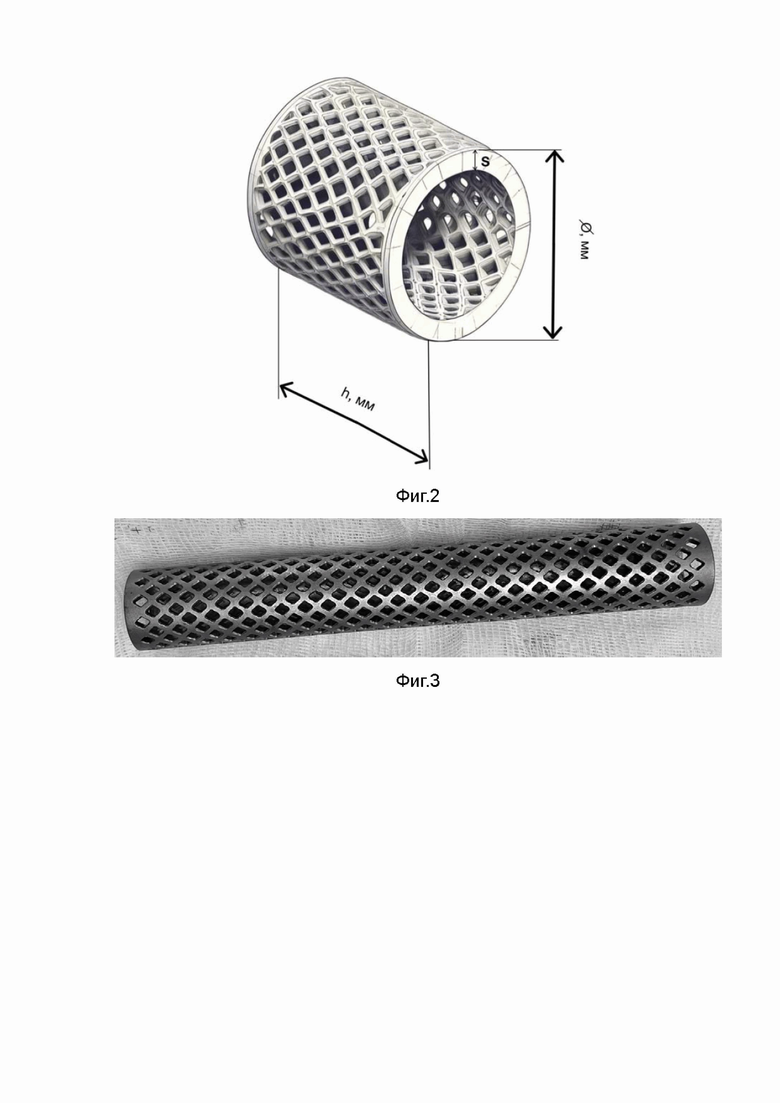
Фиг. 2 - Схема опорного титанового кейджа.
Фиг. 3 - Внешний вид титанового кейджа.
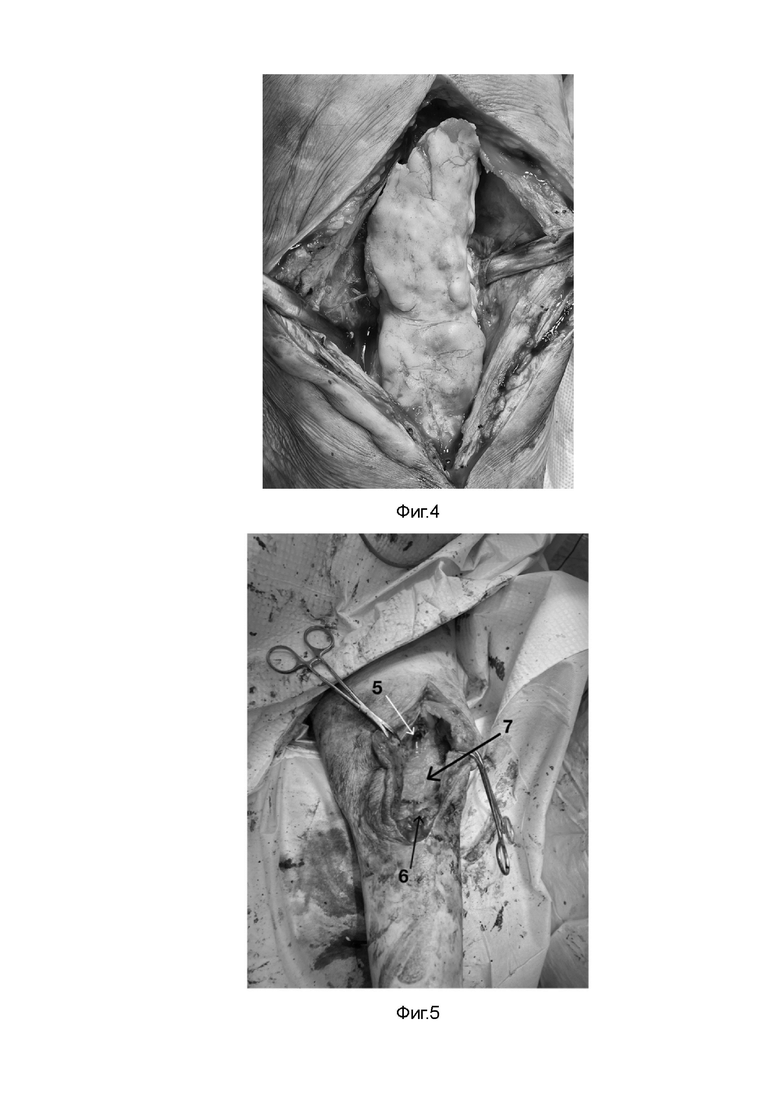
Фиг. 4 - Интерпонирующий цементный спейсер в полости коленного сустава.
Фиг. 5 - Внешний вид раны после удаления спейсера и остеонекрэктомии.
Фиг. 6 - Адаптация кейджа в ложе дефекта большеберцовой кости.
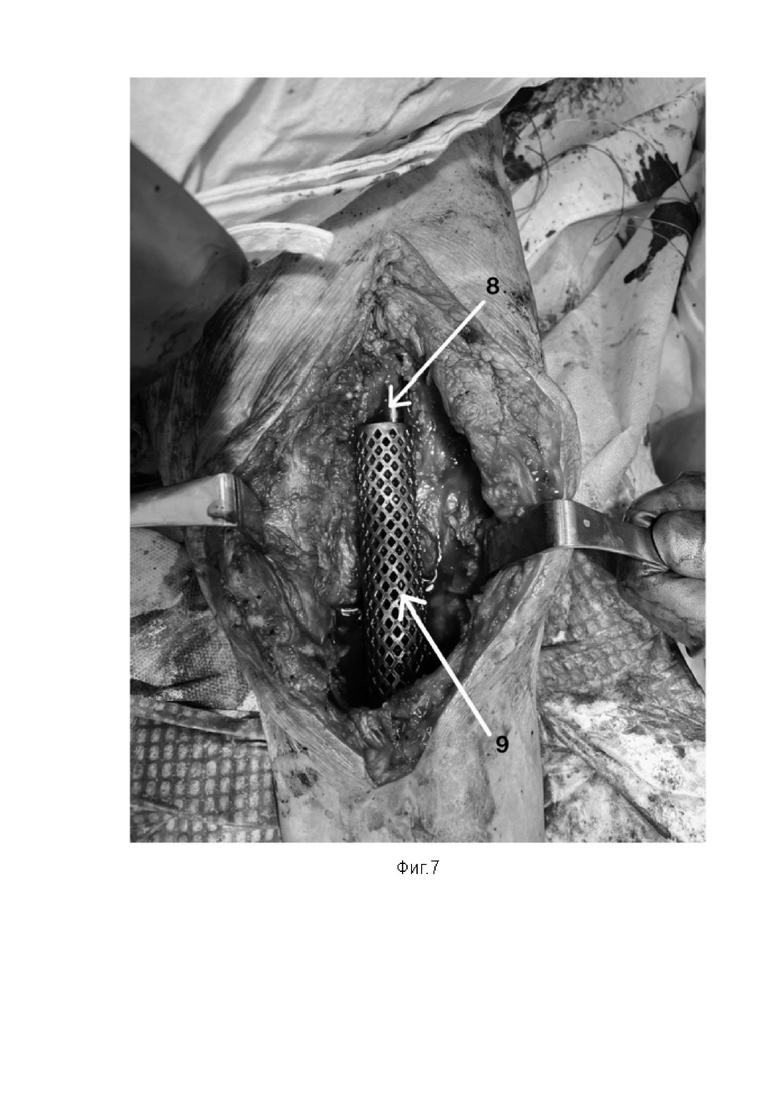
Фиг. 7 - Вид раны после введения интрамедуллярного стержня и установки опорного титанового кейджа.
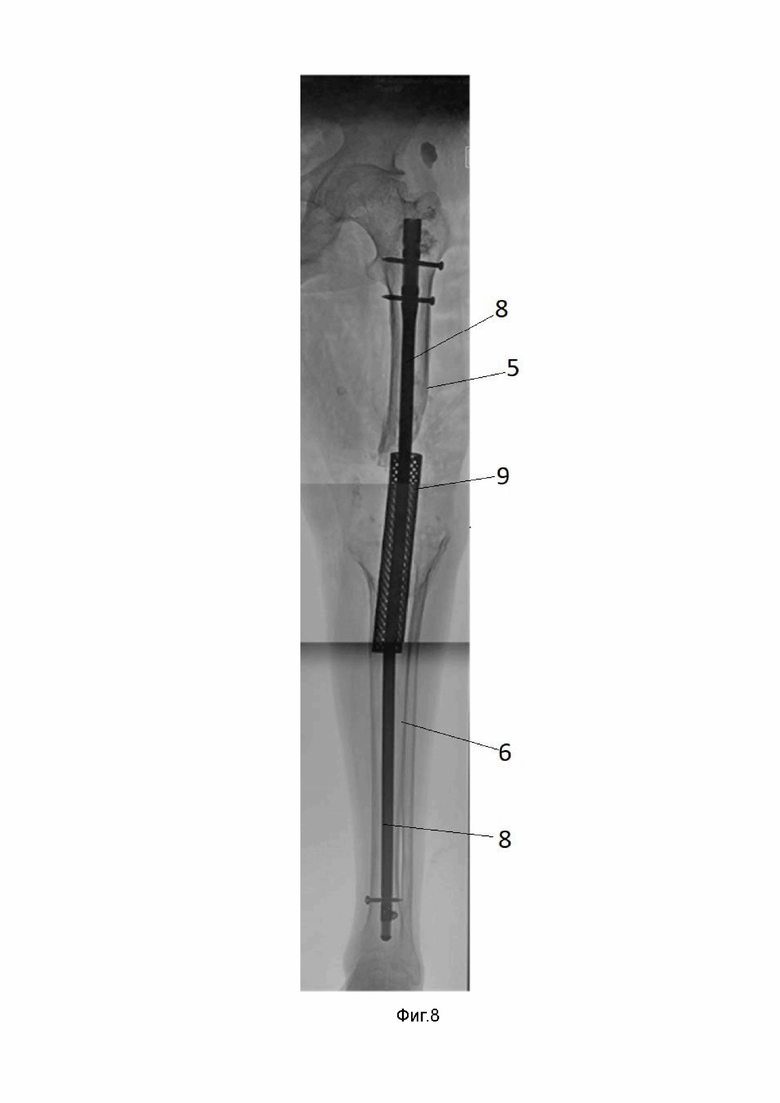
Фиг. 8 - Рентгенотопограмма левой нижней конечности после оперативного вмешательства.
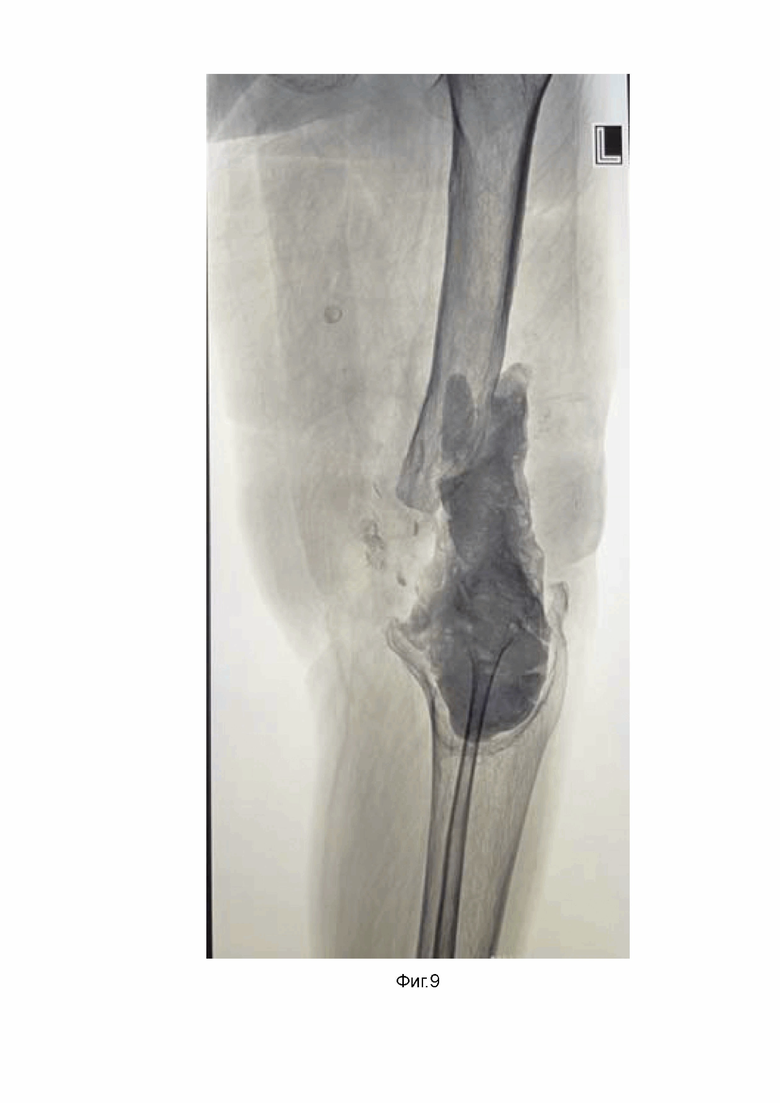
Фиг. 9 - Рентгенограмма левого коленного сустава при поступлении в клинику.
Спецификация:
1 - длина сегмента бедренной кости; длина сегмента большеберцовой кости;
2 - длина костного дефекта;
3 - диаметр канала большеберцовой кости на уровне перешейка;
4 - бедренная кость;
5 - большеберцовая кость;
6 - полость коленного сустава после хирургической обработки;
7 - интрамедуллярный стержень;
8 - кейдж.
Осуществление изобретения
Способ артродезирования коленного сустава используют в условиях хронической перипротезной инфекции с наличием крупных дефектов костей, образующих коленный сустав, вместо ревизионного эндопротезирования, в случаях, когда его проведение невозможно.
В способе используется интрамедуллярный стержень 8 (фиг.8) в комбинации с титановым кейджем 9 (фиг.2;3;8), выполняется опорная пластика костных дефектов. Артродез выполняется сплошным интрамедуллярным стержнем 8 и титановым кейджем 9, изготовленными по индивидуальным параметрам пациента с учетом размера костного дефекта коленного сустава.
В способе выполняют установку индивидуального сплошного интрамедуллярного стержня 8 и опорную пластику костных дефектов титановым кейджем 9. На предоперационном этапе посредством компьютерной топограммы (КТ-топограммы) нижних конечностей изготавливают блокируемый интрамедуллярный стержень 8 на основе индивидуальных параметров пациента (фиг.1), производят заготовку титанового кейджа 9 (фиг.2), соразмерного длине костного дефекта.
Во время хирургического этапа выполняют удаление интерпонирующего цементного спейсера (фиг.4), моделирующую резекцию нежизнеспособных концов костей до кровяной "росы", вскрывают и риммируют каналы бедренной и большеберцовой кости титановыми развертками, ретроградно формируют входное отверстие в бедренной кости, антеградно вводят интрамедуллярный стержень 8, устанавливают титановый кейдж 9 на интрамедуллярный стержень 8 и позиционируют его относительно ложа дефекта большеберцовой кости, заполняют пространство между кейджем 9 и интрамедуллярным стержнем 8 аутологичным костным материалом, обеспечивая плотный контакт поверхностей и создавая костный "мостик" между костями, обратно сколачивают интрамедуллярный стержень 8 после дистального блокирования до погружения торцевых сторон кейджа в костную ткань на расстояние от 15 до 20 мм с последующим проксимальным блокированием стержня по “статической” схеме с возможностью динамизации, обеспечивая дополнительную фиксацию, стабильность и оптимальную жесткость центронаправленной конструкции.
Кейдж 9 устанавливают между костными сегментами, где он оказывает дополнительную площадь опоры и поддержку, позволяя добиться стойкого сращения бедренной и большеберцовой костей.
Способ артродезирования коленного сустава предполагает установку полого титанового кейджа, соразмерного существующему дефекту, между бедренной и большеберцовой костями, через который проходит интрамедуллярный стержень, блокируемый после установки. Пространство между кейджем и стержнем заполняется костным измельченным кортикально-губчатым аутотрансплантатом, что способствует костному сращению и достижению анкилоза без значительного укорочения конечности. Данная конструкция обеспечивает стабильность для переноса циклических осевых нагрузок, а титановый кейдж играет роль опорной поддержки и остеокондуктора для достижения анкилоза сустава, что является существенным преимуществом перед существующими методами.
Пример использования.
На этапе предоперационного планирования выполняется компьютерная топограмма (КТ-топограмма) нижних конечностей. Измеряется длина 1 сегмента бедра и длина 2 сегмента голени в прямой и боковой проекциях, длина 3 дефекта между концами бедренной и большеберцовой костью, а также диаметр 4 канала на уровне перешейка (истмус) большеберцовой 6 кости в боковой проекции (Фиг. 1). По индивидуальным параметрам выполняется заказ на изготовление сплошного блокируемого интрамедуллярного стержня 8 для артродеза коленного сустава. На основании размера длины дефекта 3 между бедренной 5 и большеберцовой 6 костью (при размере дефекта более 5 см) производится заготовка титанового кейджа 9, соразмерного костному дефекту (Фиг. 2). При этом, внутренний диаметр кейджа 9 должен превышать диаметр интрамедуллярного стержня 8 на величину от 2 мм до 5 мм. Для стабильности фиксации и противовеса осевым, боковым и срезающим усилиям при нагрузке, толщина s кейджа при опорной пластике должна составлять от 1 до 3 мм и прямо пропорциональна размеру костного дефекта (Фиг. 3).
Непосредственно во время хирургического этапа передним доступом производится артротомия с иссечением кожного рубца, подлежащие ткани послойно отсепаровываются. Производится удаление интерпонирующего цементного спейсера (костный цемент), берется посев из полости коленного сустава, затем выполняется санация и дебридмент рубцовой ткани (Фиг. 4). Часть тканей отдается на гистологию. Моделирующая резекция нежизнеспособных концов фрагментов бедренной и большеберцовой кости до кровяной “росы”, данный уровень резекции свидетельствует о кровоснабжении и жизнеспособности костной ткани. Дополнительно совершается обработка раневой полости ультразвуковой кавитацией. Титановыми развертками производится вскрытие каналов бедренной и большеберцовой кости (Фиг. 5). Размер развертки во время рассверливания канала на 1,5 мм больше диаметра интрамедуллярного стержня. Входное отверстие в бедренной кости формируется ретроградно под электронно-оптическим преобразователем (ЭОП) с помощью тонкой титановой развертки (7 мм) на уровне грушевидной ямки, затем рассверливается до нужного для введения стержня размера. Для введения стержня в бедренную кость выполняется дополнительный хирургический доступ (около 3-4 см) выше большого вертела на 4-5 см в саггитальной плоскости. Введение стержня осуществляется в положении приведения конечности и ее сгибания на уровне коленного сустава. При выходе дистальной части стержня из канала бедренной кости титановый кейдж “надевается” на стержень, упирается в торцевой конец бедра и позиционируется относительно ложа дефекта большеберцовой кости, добиваясь максимальной площади контакта краев имплантата с костной тканью в ходе примерки (Фиг. 6). При неудовлетворительной площади контакта выполняется дополнительная моделирующая резекция мыщелков большеберцовой и бедренной кости с учетом предварительного позиционирования кейджа. Пространство между кейджем и стержнем заполняется аутологичным костным материалом, полученным в результате моделирующей резекции мыщелков и последующим его размельчением. Дополнительный костный материал можно взять из гребня подвздошной кости. Заполнение данного пространства “стержень-трансплантат-кейдж” обеспечивает плотный контакт поверхностей, как между собой, так и с прилежащими бедренной и большеберцовой костью, а костный “мостик” из аутологичного материала обладает мощными остеогенными и остеоинтегративными свойствами, что позволяет добиться анкилоза сустава. Затем, коленный сустав разгибается и интрамедуллярный гвоздь вводится через кейдж в ранее сформированный канал большеберцовой кости до уровня дистального метадиафиза. Для минимазации рисков жировой эмболии накануне введения стержня в дистальный фрагмент формируется отверстие с помощью шила 2.8 мм на уровне дистального метадиафиза большеберцовой кости. Под ЭОП-контролем выполняется дистальное блокирование стержня 2 винтами по “статической” схеме во взаимно перпендикулярном направлении. Затем совершается обратное сколачивание стержня, осуществляя компрессию до погружения титанового кейджа в концы бедренной и большеберцовой костей на 1,5-2 см с каждой стороны, тем самым стабильность фиксации достигается за счет расположения интрамедуллярного гвоздя внутри кейджа, а дополнительная фиксация обеспечивается за счет погружения торцевых сторон кейджа в костную ткань бедренной и большеберцовой кости, что позволяет исключить риск миграции имплантата. Таким образом, кейдж осуществляет дополнительную опорную поддержку. Проксимальное блокирование реализуется через внешний кондуктор, связанный с интрамедуллярным стержнем, 2 винтами по “статической схеме” с возможностью динамизации (Фиг. 7). Проксимальное и дистальное блокирование стержня винтами обеспечивает стабильность и правильное распределение нагрузки по всей длине центронаправленной конструкции, а взаимно перпендикулярное расположение блокирующих винтов - устранить ротационную нестабильность. При этом, не требуется достижение плотного контакта фрагментов бедренной и большеберцовой костей и, как следствие, еще большего укорочения конечности. Статическое блокирование нашей конструкции обладает оптимальной жесткостью для формирования костной мозоли, а присутствие аутологичного костного материала стимулирует ее созревание. Помимо этого, в условиях осевой нагрузки в раннем послеоперационном периоде позволяет избежать протрузии кейджем окружающей костной ткани и лизиса аутотранспланта. При наличии признаков фиброзного или костно-фиброзного анкилоза через 2 месяца после операции имеется возможность удалить проксимальный статический винт из круглого отверстия стержня в бедренной кости. Это позволит динамизировать стержень и дополнительно простимулировать созревание регенерата. На завершающем этапе выполняется обильная обработка полости коленного сустава растворами антисептика и изотоническим раствором Натрия хлорида в объеме 2-3 литров. Устанавливается активный ПХВ-дренаж, внутренний конец дренажа укладывается в ложе дефекта большеберцовой кости. Рана послойно ушивается. Рентгенологический контроль конечности на протяжении по завершению оперативного вмешательства (Фиг. 8).
Клинический пример.
Пациент Р., 53 года. Поступил в ГАУЗ СО СОКП ГВВ г. Екатеринбурга с диагнозом: Цементный спейсер левого коленного сустава. Дефект костей, образующих коленный сустав 12 см (III тип по AORI, IVA по классификации ДОКС). Хронический остеомиелит костей левого бедра и голени в стадии ремиссии (Фиг. 9). В сопутствующих заболеваниях необходимо отметить наличие Гемофилии А. Жалобы пациента на боль в левом бедре, отсутствие функции левого коленного сустава, выраженное укорочение конечности и невозможность опороспособности. Пожеланием пациента являлось восстановить опорную функцию и, по возможности, сохранить исходную длину левой нижней конечности. На момент осмотра укорочение левой нижней конечности составило 5 см (S<D), ран и свищей в области планируемого вмешательства нет, пациент передвигался на сидячей каталке в течение 3 лет. Из анамнеза известно, что в 1997 году – остеосинтез мыщелков левой бедренной кости пластинами по поводу оскольчатого внутрисуставного перелома. 2001 год – санация, удаление пластин, остеонекрэктомия левого бедра в связи со свищевой формой остеомиелита. 2008 год – первичное эндопротезирование левого коленного сустава при помощи ревизионных систем. 2020 год – рецидив остеомиелиелита, свищевая форма, глубокая перипротезная инфекция, проведено удаление компонентов эндопротеза левого коленного сустава, установка цементного спейсера. 15.12.2023 пациенту выполнена реконструктивно-пластическая операция в соответствии с представленным способом: Удаление цементного спейсера, санация хронического очага инфекции, моделирующая резекция бедренной и большеберцовой костей, артродез коленного сустава интрамедуллярным стержнем с опорной пластикой костных дефектов титановым кейджем (Фиг. 8). План настоящего периоперационного ведения пациента и схема приема VIII фактора свертывания крови согласовывались совместно с гематологом. Результат интраоперационного бактериологического посева – роста микрофлоры нет. Назначена антибактериальная терапия в лечебных дозировках (Цефтриаксон 1,0 гр в/в кап 3 р.д №7 и Гентамицин 160 мг в/в кап 1 р.д №14). Послеоперационные раны зажили частично вторичным натяжением, швы сняты в стационаре. С первых суток после операции пациент проводил занятия с методистом ЛФК, обучался стереотипу ходьбы с помощью костылей с дозированной нагрузкой на оперированную конечность. Остаточное укорочение левой нижней конечности 3 см компенсировал ортопедической обувью.
Преимущества способа заключаются в следующем. Способ обеспечивает опороспособность нижней конечности, повышенную надежность и прочность фиксации, способность конечности выдерживать циклическую нагрузку; формирование костного анкилоза осуществляется без необходимости прямого сопоставления фрагментов; предотвращается избыточное укорочение конечности; сокращается время медико-социальной реабилитации; снижаются риски осложнений и повышается качество жизни пациентов.
Указанный результат достигается за счёт создания центронаправленной конструкции, состоящей из титанового кейджа и интрамедуллярного стержня с возможностью блокирования, восстанавливая опорную функцию конечности. Эта конструкция позволяет распределять нагрузку по всей длине конечности, поддерживая её функциональность даже при наличии значительных костных дефектов.
Повышение надежности и прочности конструкции достигается за счёт применения индивидуального блокируемого интрамедуллярного стержня 8, который обеспечивает ротационную стабильность посредством блокирования винтами во взаимоперпендикулярных плоскостях. Обратное сколачивание стержня позволяет надёжно погрузить кейдж 9 в костную ткань, предотвращая его миграцию. Прочность усиливается за счёт точной подгонки толщины кейджа 9 и стержня 8, исходя из предоперационного измерения ширины интрамедуллярных каналов.
Обеспечение формирования костного анкилоза при артродезировании коленного сустава, достигается за счет производимой остеопластики дефекта измельченным кортикально-губчатым трансплантатом, путем плотного заполнения пространства между титановым кейджем и стержнем на всем протяжении свободных концов бедренной и большеберцовой кости, тем самым создавая “костный мостик” (bone bridge). Аутологичный костно-пластический материал обладает остеогенными и остеоиндуктивными свойствами, а титановый кейдж выступает в роли опорного остеокондуктора, способствующего прорастанию костной ткани и структурной поддержке регенерата. Аутотрансплантат в условиях механически стабильной поддерживающей конструкции способен к костной перестройке и анкилозированию сустава без тесного сопоставления прилежащих к нему концов.
Предотвращение избыточного укорочения конечности достигается за счет индивидуального изготовления титанового кейджа 9 и интрамедуллярного стержня 8 на этапе предоперационного планирования с учетом анатомических размеров оперируемого сегмента и величины костного дефекта. Точная адаптация кейджа 9 и его погружение в дефект между прилежащими концами костей, формирующих коленный сустав, позволяет регулировать длину конечности.
Обеспечение сокращения времени реабилитации достигается за счет стабильной фиксации конструкции, позволяющей начать реабилитационные мероприятия, уменьшить болевой синдром, активизировать и вертикализировать пациента с первых суток после операции, а в скором времени вернуть пациента к привычной бытовой и трудовой деятельности.
Снижение рисков осложнений достигается благодаря комплексным профилактическим мерам. Артродез коленного сустава проводится по достижении стойкой ремиссии хронической перипротезной инфекции, после первого этапа – удаления компонентов эндопротеза и установки цементного спейсера с антибиотиком, что минимизирует риск повторного инфицирования. Интраоперационно выполняется формирование отверстия на уровне дистального метадиафиза большеберцовой кости перед введением интрамедуллярного стержня для снижения внутриканального давления и предотвращения системных осложнений, таких как тромбоэмболия легочных артерий (ТЭЛА) и жировая эмболия. Биомеханическая стабильность конструкции, обеспечиваемая титановым кейджем и интрамедуллярным стержнем с блокированием, предотвращает периимплантные переломы и способствует долгосрочной функциональной надежности имплантата, тем самым повышая качество жизни пациентов за счет уменьшения вероятности возникновения осложнений и ускорения процесса восстановления.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ артродеза коленного сустава при глубокой периэндопротезной инфекции с применением интрамедуллярного армированного антибактериального цементного имплантата | 2018 |
|
RU2711977C1 |
| Способ выбора тактики хирургического лечения после неудачи тотального эндопротезирования голеностопного сустава | 2021 |
|
RU2782834C1 |
| СПОСОБ АРТРОДЕЗА КОЛЕННОГО СУСТАВА ПРИ ОБШИРНЫХ ДЕФЕКТАХ ДИСТАЛЬНОЙ ЧАСТИ БЕДРЕННОЙ КОСТИ | 2019 |
|
RU2700383C1 |
| Способ двухэтапного артродеза коленного сустава при дефектах образующих его костей | 2016 |
|
RU2648863C2 |
| Способ интрамедуллярного артродезирования коленного сустава при помощи удлиняющего штифта | 2016 |
|
RU2624674C1 |
| УСТРОЙСТВО ДЛЯ АРТРОДЕЗА КОЛЕННОГО СУСТАВА И СПОСОБ ЕГО ИСПОЛЬЗОВАНИЯ | 2017 |
|
RU2661703C1 |
| Способ лечения перипротезной инфекции коленного сустава при наличии метаэпидиафизарных дефектов | 2020 |
|
RU2737653C1 |
| Устройство для остеосинтеза при перипротезных переломах бедренной кости при сохраненной позиции бедренного компонента эндопротеза коленного сустава | 2023 |
|
RU2829629C1 |
| СПОСОБ ДВУХСУСТАВНОГО АРТРОДЕЗА ГОЛЕНОСТОПНОГО И ТАРАННО-ПЯТОЧНОГО СУСТАВОВ | 2015 |
|
RU2621844C2 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ОПОРОСПОСОБНОСТИ НИЖНЕЙ КОНЕЧНОСТИ ПОСЛЕ УДАЛЕНИЯ ЭНДОПРОТЕЗА КОЛЕННОГО СУСТАВА В УСЛОВИЯХ РАНЕВОЙ ИНФЕКЦИИ | 2004 |
|
RU2285502C2 |

Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для артродезирования коленного сустава в условиях перипротезной инфекции и наличия костных дефектов. Способ включает установку интрамедуллярного стержня в бедренную и большеберцовую кости и костную пластику. Осуществляют установку индивидуального блокируемого интрамедуллярного стержня и пластику костных дефектов титановым кейджем. До операции выполняют компьютерную топограмму нижних конечностей. Определяют индивидуальные параметры конечности пациента, используя которые изготавливают блокируемый интрамедуллярный стержень, подбирают титановый кейдж, соразмерный длине костного дефекта. Выполняют моделирующую резекцию нежизнеспособных концов костей до кровяной "росы". В бедренной кости выше большого вертела в саггитальной плоскости выполняют хирургический доступ, через который в канал бедренной кости вводят блокируемый стержень. На дистальный конец стержня, выходящий из канала бедренной кости надевают титановый кейдж с упором в торцевой конец бедренной кости. Титановый кейдж позиционируют относительно ложа дефекта большеберцовой кости, добиваясь максимальной площади контакта краев имплантата с костной тканью. Пространство между кейджем и интрамедуллярным стержнем заполняют измельченным кортикально-губчатым аутотрансплантатом. На уровне дистального метадиафиза большеберцовой кости выполняют блокирование стержня двумя винтами во взаимно перпендикулярном направлении. Осуществляют компрессию до погружения титанового кейджа в концы бедренной и большеберцовой костей с последующим проксимальным блокированием стержня двумя винтами. В послеоперационном периоде при наличии признаков фиброзного или костно-фиброзного анкилоза выполняют удаление проксимального винта блокирующего стержень в бедренной кости. Способ обеспечивает артродез коленного сустава с созданием условий для формирования стабильности для переноса циклических осевых нагрузок и костногго сращения с достижением анкилоза без значительного укорочения конечности за счёт удаления компонентов эндопротеза и установки цементного спейсера с антибиотиком, формирования отверстия на уровне дистального метадиафиза большеберцовой кости перед введением интрамедуллярного стержня для снижения внутриканального давления и предотвращения системных осложнений, а также фиксации титановым кейджем и интрамедуллярным стержнем с блокированием. 9 ил., 1 пр.
Способ артродезирования коленного сустава в условиях перипротезной инфекции и наличия костных дефектов, включающий установку интрамедуллярного стержня в бедренную и большеберцовую кости, костную пластику, отличающийся тем, что осуществляют установку индивидуального блокируемого интрамедуллярного стержня и пластику костных дефектов титановым кейджем, для этого до операции выполняют компьютерную топограмму нижних конечностей, определяют индивидуальные параметры конечности пациента, используя индивидуальные параметры конечности изготавливают блокируемый интрамедуллярный стержень, подбирают титановый кейдж, соразмерный длине костного дефекта; выполняют моделирующую резекцию нежизнеспособных концов костей до кровяной "росы", в бедренной кости выше большого вертела в саггитальной плоскости выполняют хирургический доступ, через который в канал бедренной кости вводят блокируемый стержень, на дистальный конец стержня, выходящий из канала бедренной кости надевают титановый кейдж с упором в торцевой конец бедренной кости, затем титановый кейдж позиционируют относительно ложа дефекта большеберцовой кости, добиваясь максимальной площади контакта краев имплантата с костной тканью; пространство между кейджем и интрамедуллярным стержнем заполняют измельченным кортикально-губчатым аутотрансплантатом, на уровне дистального метадиафиза большеберцовой кости выполняют блокирование стержня двумя винтами во взаимно перпендикулярном направлении, после чего осуществляют компрессию до погружения титанового кейджа в концы бедренной и большеберцовой костей с последующим проксимальным блокированием стержня двумя винтами; в послеоперационном периоде при наличии признаков фиброзного или костно-фиброзного анкилоза выполняют удаление проксимального винта блокирующего стержень в бедренной кости.
| Способ интрамедуллярного артродезирования коленного сустава при помощи удлиняющего штифта | 2016 |
|
RU2624674C1 |
| СПОСОБ ЗАМЕЩЕНИЯ ОБШИРНОГО ДЕФЕКТА КОСТИ КОНЕЧНОСТИ | 2012 |
|
RU2492827C1 |
| Способ двухэтапного артродеза коленного сустава при дефектах образующих его костей | 2016 |
|
RU2648863C2 |
| Способ двухэтапного артродеза коленного сустава при дефектах образующих его костей | 2016 |
|
RU2648863C2 |
| US 20090171463 A1, 02.07.2009 | |||
| US 9375317 B2, 28.06.2016 | |||
| Razii N, Abbas AM, Kakar R, Agarwal S, Morgan-Jones R | |||
| Knee arthrodesis with a long intramedullary nail as limb salvage for complex periprosthetic infections | |||
| Eur J Orthop Surg | |||
Авторы
Даты
2025-05-19—Публикация
2024-10-03—Подача